Симптомы нефрогенной анемии
Эта патология влияет на работу всех органов и систем организма. Клиническая картина анемии при почечной недостаточности манифестирует не сразу по причине медленного течения. На первых этапах несколько снижается артериальное давление, а затем встречаются:
- общие симптомы – слабость, головные боли;
- повышенная раздражительность;
- снижение аппетита;
- нарушение сна.
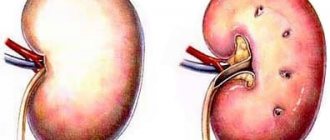
При прогрессе почечной недостаточности возникают различные патологии сердечно-сосудистой системы. Больные ХПН страдают от одышки при незначительной нагрузке, тахикардии, развивается выраженная гипертрофия миокарда. Развитие железодефицита, нарушение синтеза эритропоэтина приводит к усугублению сердечной недостаточности. Отмечается бледность кожных покровов.
Угнетается работа центральной нервной системы. Хроническая недостаточность почек с анемией провоцируют развитие депрессии, угнетению когнитивных функций. Половая функция также ухудшается у обоих полов.
Питание и Белково-энергетическая недостаточность
Хотя снижение уровня Hb может быть вызвано многими причинами, включая кровопотерю, болезни костного мозга, рак и почечную недостаточность, эта проблема чаще всего имеет этиологическую связь с дефицитом в рационе питания железа, фолиевой кислоты, витаминов С, В6 и В12. Нехватку любого из этих питательных веществ можно корригировать с помощью добавления определенных продуктов в рацион питания человека. Рекомендованная суточная необходимость в них составляет:
Железодефицитную анемию можно легко вылечить с помощью включения в рацион питания следующих продуктов, богатых железом:
- Листовых овощей, таких как артишок, шпинат, фасоль, чечевица.
- Спаржи и семян кунжута.
- Зерновых – ячменя, риса, проса, кукурузы.
- Сухофруктов – изюма, сушенных персиков.
- Мяса, яиц, печени.
- Морепродуктов (моллюсков и устриц).
Если с помощью этих продуктов уровень Hb у человека поднять не удалось, возможно, что его организм плохо усваивает железо из пищи. Повысить абсорбцию железа в кишечнике могут следующие советы:
- Можно добавлять к блюдам приправы, особенно кориандр, мяту, базилик, сушеную петрушку и лавровый лист.
- Еще один способ повысить усвоение железа – минимизировать употребление продуктов, богатых кальцием (молока, сыра), который блокирует его абсорбцию.
Витамин С способствует усвоению железа из продуктов питания в организме. Богатые этим веществом продукты – это цитрусовые фрукты (апельсины, грейпфруты) и их соки, красный и зеленый перец, киви, брокколи, дыни, клубника, помидоры и шпинат.
Витамин В6 содержится в мясе (в курице, говядине, свинине), рыбе (в лососе, треске, тунце, форели, окуни), в овощах (в шпинате, сладком перце, брокколи, репе, спарже), в орехах и семенах (в арахисе, кешью, семенах подсолнечника, лесном орехе), в цельнозерновых продуктах, чечевице и соевых бобах. Витамином В12 богаты говяжья печень, морепродукты, рыба, мясо птицы, яйца, молоко и молокопродукты.
- Чтобы предотвратить снижение гемоглобина, не нужно употреблять:
- Продукты, блокирующие абсорбцию железа. Необходимо отказаться от таких напитков как кофе, чай, молоко, а также еды, богатой клетчаткой и кальцием. Такие препараты как антациды также уменьшают усвоение железа в кишечнике.
- Продукты, содержащие щавелевую кислоту (петрушка), которая может вступать в химическую реакцию с железом и связывать его, не позволяя организму его абсорбировать.
- Продукты, богатые глютеном (макаронные изделия, продукты из пшеницы), который блокирует абсорбцию железа.
о белки
о калорийность о жидкость о натрий о калий
о кальций и фосфаты о витамины
Хотя они во многом взаимосвязаны, на разных стадиях ХБП, при различных методах заместительной почечной терапии и при ряде осложнений ХПН ключевое значение приобретают те или иные аспекты, причем иногда задачи со временем меняются на противоположные.
Белки — важнейший строительный материал для всех тканей орга¬низма, носители иммунной защиты, ферменты и многое другое. В то же время задержка продуктов обмена белков при снижении почечной функции — источник самого уремического синдрома. Конечным продуктом обмена белков — уже почти нетоксичным — является мочевина. Но выведение многих промежуточных продуктов — часто токсичных -важнейшая задача почек, а затем — диализа.
На первой стадии ХБП ограничения потребления белков не требуется. Считается, что достаточным является потребление 1 г белка на кг веса тела в сутки. Со второй стадии — начала снижения почечной функции — оправдано некоторое ограничение потребления белка (не ниже 0,8 г/кг/сут). Такое снижение помогает препятствовать прогрес-сированию хронической болезни почек, поскольку белковая нагрузка является неблагоприятной для функции пораженных почек (смотри раздел Нефропротекция).
Наибольшее значение ограничение потребления белка в рамках проведения нефропротекции имеет на третей стадии ХБП. Следует помнить, однако, что основными компонентами нефропротекции остаются медикаментозные препараты: ингибиторы АПФ и блокаторы рецепторов ангиотензина, используемые не только как гипотензивные лекарства, но и как средства противодействия клубочковой гипер¬фильтрации — главного фактора прогрессирования болезни почек. Еще одним важнейшим фактором является ограничение потребления соли до 6 г в сутки.
Малобелковая диета предусматривает потребление 0,6-0,8 г/кг/ сут белка. Важно подчеркнуть, что это должны быть полноценные белки, содержащие все незаменимые аминокислоты — звенья, из которых строятся белковые цепочки. Белки человеческого организма состоят из 20 различных аминокислот, часть из которых (восемь) организм сам синтезировать не способен и должен получать с пищей.
Остальные аминокислоты можно получить из других аминокислот. В этом отношении наиболее ценными белками является яичный белок и белок мяса птицы. Половину белка в малобелковой диете можно заменить на специально созданные препараты, которые имеют оп¬тимальный аминокислотный состав. Это смесь аминокислот в капсулах — Кетостерил — или соевый изолят Супро-760 — практически чистый соевый белок.
В препарат Кетостерил включены не только аминокислоты, но и кетокислоты — это аналоги аминокислот, которые не содержат азот, а превращаются в организме в необходимые аминокислоты, захваты¬вая азот — именно то вещество, которое замедленно выводится при почечной недостаточности. Этим препарат способствуют снижению уровня мочевины.
Следует обратить внимание, что кетостерил содержит все необходимые аминокислоты в оптимальном соотношении. Необходимо толь¬ко принимать его в рекомендованных дозах и постоянно (1 таблетка в сутки на каждые 5 кг массы тела: при весе в 60 кг пациент должен принимать 12 таблеток). Прием нескольких таблеток в день ни в какой мере не может восполнить дефицит аминокислот, особенно — при малобелковой диете.
Следует обратить внимание, что из семейства белковых смесей Супро именно Супро-760 предназначено для пациентов с почечной патологии, поскольку остальные варианты адресованы спортсменам и бодибилдингу и обогащены вредными для почечных пациентов фосфатами. Супро-760 выпускается в виде порошка с нейтральным вкусом и может использоваться в качестве добавки для приготовле¬ния первых, вторых блюд, выпечных изделий и напитков. Чтобы обес-печить поступление необходимых дополнительных 0,3 г/кг/сут белка нужно принимать около 20-30 г порошка в день.
Начиная с четвертой стадии ХБП наряду с заботой о торможении прогрессирования почечной патологии (для чего по-прежнему оправ¬дана малобелковая диета) основное внимание следует уделить предотвращению развития белковой недостаточности. По целому ряду причин аппетит у пациентов ухудшается, и они могут совсем отказываться от белковой пищи.
Это недопустимо! При снижении уровня альбумина ниже 40 г/л, прогрессирующем похудании необходимо проанализиро¬вать фактическую диету пациента. Записывайте подробно в пищевой дневник все, что Вы съели в течение трех дней с указанием примерного количества. Вместе с Вашим врачом Вы проанализируете состав пита¬ния и найдете способ восполнить белковый дефицит.
В арсенале Ва¬шего диализного центра имеются биохимические и антропометрические способы контроля за поступлением белков и энергии с питанием. Если пациент подходит к диализу в состоянии белково-энер-гетической недостаточности, это на несколько лет вперед ухудшает результаты его лечения и прогноз.
С началом диализа к имевшимся ранее причинам для развития белкового дефицита может присоединиться еще несколько: 0 потери белка, аминокислот, витаминов, других питательных веществ в диализат, особенно — при использовании высокопоточных диализаторов
0 хронические воспалительные реакции, характерные для почечной недостаточности и усиливающиеся при контакте с чужеродным материалом мембран, недостаточно чистым диализирующим рас¬твором, инфекциях, связанных с сосудистым доступом или перито-неальным диализом
0 неполная компенсация уремического состояния при недостаточной дозе диализа
0 возможное ухудшение аппетита
0 снижение физической активности
0 возможные кровопотери на сеансе гемодиализа и в желудочно-ки¬шечном тракте
0 депрессивные состояния, связанные с резким изменением образа жизни
Хорошее состояние питания, неснижающийся сухой вес, высокий уровень альбумина (не ниже 40 г/л), хорошие антропометрические показатели во многом определяют долгосрочные результаты диализного лечения. Поэтому с началом диализа для противодействия приведенным выше причинам следует перейти на значительно более высокое потребление белка — до 1,2 г/кг/сут, а для пациентов на пери-тонеальном диализе — возможно и до 1,4 г/кг/сут белка.
По-прежнему это должны быть белки высокой биологической ценности, то есть, содержащие достаточное количество незаменимых аминокислот. Восполнить недостаток их потребления можно Супро-760 и Кетостери-лом. Особенно полезна такая замена будет для пациентов с высоким уровнем фосфатов, а также калия. Дело в том, что белки неразрывно связаны с фосфатами (смотри ниже) и калием, а Супро-760 и Кетос-терил их не содержат вовсе. Кетостерил уменьшает также нагрузку кислотами, что может иметь значение для пациентов со значительным ацидозом до диализа.
Кетостерил относится к дорогостоящим и в системе Допол¬нительного Лекарственного Обеспечения (ДЛО) отпускается по льготным рецептам.
Супро-760 фармакологическим препаратом не является, поэтому, скорее всего, аптека диализного центра не сможет ее закупать для Вас. Однако стоимость этой пищевой добавки весьма умеренна (250 руб¬лей за 400 граммов). Поскольку это практически чистый (90%) белок, принимать его необходимо в добавление к обычному питанию очень немного — 20-30 граммов в сутки.
Калорийность
Энергия постоянно необходима организму даже в физическом покое на поддержание постоянно идущего обмена веществ и, конечно, на любую физическую активность. Наиболее физиологически организм получает энергию, «сжигая» углеводы и жиры. Если углеводы и жиры будут в дефиците, организм будет «сжигать» свои белки.
Кроме того, что эти белки нужны для решения более сложных задач, «сжигание» белков — самый «грязный» способ получения энергии — образуется много азотистых шлаков, и так присутствующих в избытке при почечной недостаточности. Считается необходимым потребление 35 ккал на кг веса тела в сутки. Подсчитать это количество относительно не¬сложно: на упаковке каждого продукта вы найдете его энергетическую ценность.
Острый тип
Диагностика
Постановка диагноза осуществляется на основании анализа крови, который позволяет определить уровень гемоглобина. При его низких показателях говорят о тяжелой форме анемии. Дополнительно исследуют содержание ферритина, связь трансферрина с железом.
Болезнь почек устанавливается посредством проведения анализов мочи, биохимического исследования крови, УЗИ органов брюшной полости. Дополнительно врачи назначают изучение свойств эритроцитов, гемоглобина, определение уровня железа. Важную информацию можно получить посредством установления внутреннего кровотечения.
Как увеличить уровень гемоглобина 8.8 для больных почечной недостаточности
Фармакологический рынок предлагает в нынешнее время огромный ассортимент товаров, которые помогают повысить гемоглобин, эффективно борются с малокровием. Они значительно отличаются по цене и своему составу, неизменным остаётся только необходимый организму ингредиент железа. Выбрать именно тот препарат, который подойдёт пациенту, самостоятельно очень сложно, потому эту задачу должен решать только врач на основании результатов исследований и диагноза.
Таблетки для поднятия гемоглобина чаще всего, кроме железа, содержат в своём составе ещё и витаминные добавки, повышающие сорбцию ингредиента в организме, от количества, и компонентного состава которых зависит напрямую эффективность лекарства.
- К действенным медикаментам, часто назначаемым гематологами, принадлежит «Сорбифер Дурулес», который имеет демократичную цену и хорошо восстанавливает показатели гемоглобина в крови. В своём составе, кроме железа, имеет аскорбиновую кислоту, которая стимулирует лучшую усвояемость основного компонента. Назначается с целью лечения анемии по две таблетки в сутки, для превенции недуга доза должна быть не больше одной таблетки в день.
- Таблетки «Тардиферон ретард» считаются отличным средством для терапии и профилактики анемии, содержат в себе фолиевую кислоту и дополнительные компоненты, которые способствуют эффективному усвоению железа.
- Препарат «Ферро-Фольгамма» выпускается преимущественно в капсулах, что снижает негативное воздействие лекарства на желудок. Относится к витаминным комплексам, в составе которых содержится достаточное количество двухкомпонентного железа для лечения и предотвращения анемии.
- Лекарство «Мальтофер» средней ценовой категории относится к наиболее эффективным и доступным медикаментам, в его состав входит трёхвалентное железо. Кроме таблетированной формы, выпускается ещё в сиропах и инъекциях, что позволяет подобрать продукцию для любой возрастной категории. Характеризуется высокими показателями эффективности при борьбе с патологиями крови, низким процентом негативных последствий.
- Недорогим витаминным комплексом, содержащим в себе железо, является «Ировит». Его часто прописывают беременным женщинам, а также детям в силу малого количества побочных эффектов. «Ировит» хорошо усваивается организмом человека, помогает восстановить гемоглобин при разной этиологии недуга.
- Не менее популярными железосодержащими медикаментами признаны «Тотема» с дополнительными ингредиентами меди и марганца, «Хеферол» и «Феррум Лек», которые отличаются высокой вместительностью железосодержащих компонентов, имеют минимум побочных реакций и противопоказаний, разрешены для детей и взрослых.
Железосодержащие препараты в виде инъекционных растворов назначаются больным анемией исключительно в том случае, если у пациента есть веские противопоказания к приёму лекарств в таблетированных формах, так как таблетки лучше и быстрее способны регенерировать уровень гемоглобина в крови.
«Эктофер» и «Венофер» относятся к высокоэффективным средствам для терапии малокровия с содержанием трёхвалентного железа. Назначаются при железодефицитных анемиях разной степени, а также при необходимости восстановления больного после сильных кровопотерь и противопоказаниях к приёму железа в таблетках.
В последние годы многие люди отдают предпочтение лекарственным соединениям природного происхождения, несмотря на их сравнительно высокую стоимость. Препараты натуральной этимологии, называемые «БАДами», набирают всё большую популярность и активно используются в медицине.
Для лечения анемии преимущественно используются биологические добавки с высокой вместительностью железа и полезных микроэлементов, самыми популярными из которых считаются:
- К самым популярным и эффективным натуральным комплексам витаминов и микроэлементов, с содержанием природного глюконата и фумарата железа причисляется «Железо плюс» от NUTRILITE, который отлично усваивается организмом за счёт дополнительного присутствия в таблетках фолиевой кислоты. Препарат не содержит искусственных компонент, что снижает вероятность возникновения побочных эффектов.
- БАД «Нутримакс» от Vision применяется для лечения и предупреждения железодефицитной анемии, характеризуется мощным противовоспалительным и укрепляющим эффектами за счёт высокой вместительности витаминов и микроэлементов разных категорий. В своём составе содержит высокий процент железа природного происхождения. «Нутримакс» противопоказан детям и беременным женщинам, а также людям с непереносимостью составляющих компонентов биологически активной добавки.
- Средство «Фероглобин B12» способно бороться с железодефицитными болезнями за счёт высокой вместительности в нём железа и витамина B12, которые под воздействием фолиевой кислоты активно проникают в кровь больного и восполняют недостаток гемоглобина. Дополнительно в состав входят минералы и микроэлементы, которые способствуют оздоровлению организма человека в целом. К противопоказаниям относится только индивидуальная непереносимость компонентов. «Фероглобин» разрешается принимать детям и беременным женщинам.
Недостатком продукции натурального происхождения является их ценовая категория, которая зачастую очень высокая. Кроме этого, БАДы до сих пор не признаются как лекарственные препараты некоторыми медицинскими учреждениями, рекомендуются в большинстве случаев только с интенцией превенции недуга, но не лечения. Для лечения анемии доктора отдают преимущество лекарственным препаратам, особенно если болезнь находится в запущенной форме.
Сайт предоставляет справочную информацию. Адекватная диагностика и лечение болезни возможны под наблюдением добросовестного врача.
Уровень гемоглобина является одним из главных и важнейших показателей клинического или общего анализа крови. По сути, повышение данного лабораторного показателя не указывает на определенную патологию, а лишь свидетельствует о том, что в организме развертывается патологический процесс, который и приводит к повышению гемоглобина.
Гемоглобин представляет собой сложный транспортный белок, главной функцией которого является перенос кислорода к тканям. Молекула гемоглобина имеет в своем составе четыре компонента или субъединицы, каждая из которых содержит атом железа. к которому и присоединяться кислород. Кроме того, именно соединение железа и кислорода придает эритроцитам специфический ярко-красный цвет (характерно для артериальной крови ).
Ниже представлена таблица с данными о содержании гемоглобина в крови по возрастным группам. Стоит отметить, что показатели гемоглобина могут слегка отличаться в зависимости от инструментов и методов подсчета, используемых в каждой отдельной лаборатории.
Гемоглобин является компонентом красных кровяных телец, который отвечает за транспортировку кислорода к клеткам. Когда уровень гемоглобина ниже нормального уровня, он склонен к вам иметь одышка, усталость и так далее. Пациенты с почечной недостаточностью часто имеют низкий уровень гемоглобина. Как повысить уровень 8,8 гемоглобина для пациентов с почечной недостаточностью?
Уровень гемоглобина тесно связана с функцией почек.
Нормальный уровень гемоглобина колеблется от 13 до 18 г/дл для взрослых мужчин и 11.5-16.5 г/дл для взрослых женщин без беременности. Если почечная недостаточность находится в продвинутой стадии, ваши почки производят меньшее количество эритропоэтина, гормона, которые активируют костный мозг для производства красных кровяных клеток.
Как повысить уровень 8,8 гемоглобина для пациентов с почечной недостаточностью?
Прямой путь к повышению уровня гемоглобина, чтобы придать ЭПО или принимать добавки железа. Кроме того, диета с высоким содержанием железа, витамин B6, витамин B9 и витамина С также могут помочь вам повысить уровень гемоглобина до определенной степени.
Тем не менее, этого недостаточно. Только тогда, когда мы улучшить функцию почек мы можем решить эту проблему от корня. Теперь давайте посмотрим, как улучшить функцию почек.
После нескольких лет исследований, мы находим системное лечение для пациентов с почечной недостаточностью, а именно осмотерапия микро-китайской медицины, ванна для ног, Мэй Кан состава и лекарственный суп. Первые две внешние терапии, а последние два устные китайской медицины. Они могут вытянуть токсины из организма, и они также могут устранить воспалительные факторы, чтобы предотвратить дальнейшее повреждение почек. Кроме того, они могут изгибчиво поврежденные клетки с реквизитами, как витамины и аминокислоты, чтобы ускорить их восстановление.
При системном лечении, вы обнаружите, что одышка, похолодание конечностей и усталость и некоторые другие симптомы, связанные с низким уровнем гемоглобина исчезают. И ваша функция функция почек также будет иметь улучшение. С помощью интернет-врача, вы можете узнать более подробную информацию, или отправлять на почту [email protected] Whatsapp 86 13292893707 .
Любые проблемы с почками? Обратитесь к нашему Онлайн-врачу. Удовлетворение пациента достигает 93%.
Целевой гемоглобин и этапы лечения Эпоэтином
Эффектами введения этого лекарственного вещества является рост гемоглобина с гематокритом. Улучшается работа всех органов и тканей за счет снижения явлений гипоксии. Лечение препаратом подразумевает две стадии:
- начальная, проводится коррекция малокровия;
- поддерживающая для стабилизации состояния пациента.
Врачи рекомендуют держать уровень гемоглобина не ниже 110 г/л, поскольку анемичным синдромом является снижение этого показателя ниже обозначенной цифры.
Читать также Какие продукты повышают гемоглобин
Выбор схемы введения Эпоэтина и препаратов железа
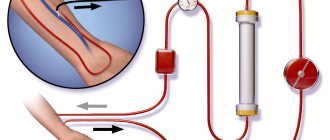
Определение дозы эритропоэтина, а также коррекцию лечения определяет исключительно врач. Для лечения анемии при хронической почечной недостаточности вводится препарат внутривенно медленно, в течение двух минут. Целью лечения считается достижение уровня гематокрита не менее 30%, при этом он не должен расти больше чем на 0,5% за 7 дней.
Стадия коррекции подразумевает подкожное введение препарата трижды за неделю по 20 МЕ/кг массы тела. Доза увеличивается при недостаточном росте гематокрита. Важно отметить, что суммарное количество лекарственного средства допустимо за один прием в неделю. Максимальной дозой считается 720 МЕ/кг за 7 дней. Поддерживающая терапия анемии при ХПН подразумевает двукратное снижение дозировке при нормальном уровне гематокрита.
Железосодержащие лекарственные средства предпочтительнее назначать в таблетках по причине того, что железо усваивается в просвете кишечника. Рекомендованной дозой является 80-100 мг за сутки. Лечение продолжается до тех пор, пока не восстановится нормальный уровень гемоглобина, а показатель сывороточного железа не будет находиться у верхней границы нормы. Но здесь важно не допустить передозировки.
Обследование
Диагноз анемия ставится при падении уровня гемоглобина ниже 130 г/л у мужчин и 120 г/л у женщин.
• Концентрация гемоглобина и гематокрита для классификации анемии по степени тяжести. Выделяют следующие степени тяжести анемии.Лёгкая — уровень гемоглобина ниже нормы, но выше 90 г/л;Средняя — уровень гемоглобина 90-70 г/л;Тяжёлая — уровень гемоглобина менее 70 г/л.• Индексы эритроцитов для дифференциальной диагностики типов анемии;
• Абсолютное количество ретикулоцитов для оценки активности процессов образования эритроцитов;• Ферритин сыворотки как показатель запаса железа в организме;• Процент насыщения трансферина железом для оценки участия железа в процессе образования гемоглобина;• Уровень В 12 в плазме крови;• У диализных больных концентрация алюминия крови. Алюминий крови может быть повышен в условиях недостаточной очистки воды для диализа.
Также у больных с анемией должны применяться специальные методы для диагностики скрытых кровотечений, например, желудочно-кишечных или ректальных. Для женщин при обильных менструациях рекомендована консультация гинеколога для нормализации гормонального фона.
1-й тип — связан с дефицитом 25-оксихолекальциферол-1-гидроксилазы почек и недостаточным образованием в организме 1,25-диоксихолекальциферола;
2-й тип — обусловлен нечувствительностью рецепторов органов-мишеней к 1,25-диоксихолекальциферолу, в то время как синтез этого метаболита не нарушен.
В настоящее время известны генные локусы хромосом обоих типов заболевания. Ген 1-го типа локализован на хромосоме 12ql4, а ген 2-го типа — в районе 12ql2—ql4.
Патогенетические механизмы первого типа заболевания связаны с нарушением превращения 25-оксивитамина-Д-З в 1,25-диоксивитамин-Д-З в почках. Схематически патогенез 1-го типа витамин-Д-зависимого рахита можно представить следующим образом: дефицит 1-альфа-гидроксилазы почек — недостаточный синтез l,25(OH)-D-3 — нарушение всасывания кальция в кишечнике — гипокальциемия — вторичный гиперпаратиреоз — нарушение фосфорно-калышевого обмена — рахитополобные изменения скелета.
Генез витамин-Д-зависнмого рахита второго типа связан с мутацией гена рецепторов к 1,25-дигидроксивитамину-Д-3 в органах-мишенях — кишечнике, почках, костной ткани, коже, волосяных фолликулах.В отличие от витамин-Д-зависимого рахита 1-го типа при этом типе заболевания образование метаболитов витамина D не нарушено. Поэтому плазматический уровень 1,25-дигидроксивитамина-Д-3 остается либо нормален, либо даже повышен.
Витамии-Д-зависимый рахит проявляется в первые 3-5 месяцев жизни ребенка и имеет прогрессирующий характер, несмотря на ранее проведенную профилактику рахита или антирахитическое, лечение. Реже заболевание может начинаться в 5-6-летнем возрасте или позже.
ПОДРОБНОСТИ: Урологический массаж: все подробности о процедуре || Урологический массаж для профилактики
Клинические проявления. Первые признаки витамин-Д-зависимого рахита характеризуются функциональными изменениями со стороны нервной системы (потливость, нарушение сна, вздрагивания и др.), к которым позднее присоединяются костные изменения (деформации нижних конечностей, чаще саблевидного или варусного типов, грудной клетки, черепа, рахитические «четки», «браслетки»), а также мышечная гипотония.
— низкий уровень общего кальция сыворотки крови (1,7-2,0 ммоль/л);
— нормальный или слегка сниженный уровень неорганических фосфатов в сыворотке крови (0,8- 0,9 ммоль/л);
— повышенная активность щелочной фосфатазы крови;
— значительное уменьшение выделения кальция с мочой (до 0,3 ммоль/сут при норме 1,5 ммоль/суг или 0,15 ммоль/кг массы тела);
— генерализованная гипераминоацидурия (суточная экскреция аминокислот с мочой может достигать 1-1,5 г).
— прогрессирующий характер костных деформаций, несмотря на традиционное антирахитическое лечение;
— низкий уровень кальция сыворотки крови;
— нормальное содержание 25-гидроксивитамина-Д-З в крови;
— нормальный уровень 1,25-дигидроксивитамина-Д-З при 2-м типе заболевания.
В качестве диагностического критерия может быть принята и эффективность пробного лечения (ex juvantibus) витамином D в дозе 4000—5000 ME в сутки в течение 4—6 недель. При обычном рахите наступает нормализация или значительное улучшение клинико-биохимических показателей, в то время как при наследственном витамин-Д-зависимом рахите эффект от данного лечения отсутствует.
Среди метаболических расстройств, свойственных витамин-Д-зависимому рахиту, ведущее место принадлежит гипокальциемии. В связи с этим в дифференциально-диагностический ряд включаются заболевания, сопровождающиеся гипокальциемией.
Особенности терапии. Так как ведущим и патогенезе 1-го типа витамин-Д-зависимого рахита является дефицит 1,25-дигидроксивитамина-Д-З, то только этот препарат может быть эффективным.
Используется отечественный препарат оксидевит, являющийся аналогом биологически активного метаболита витамина D — 1,25-диоксихолекальциферола. Суточные дозы оксидевита в зависимости от индивидуальной переносимости и тяжести заболевания составляют от 0,5 до 3 мкг.
При витамин-Д-зависимом рахите второго типа лечебный аффект от применения метаболитов витамина D (оксидевит или его аналоги) наблюдается только от высоких доз — 2-10 мкг в сутки — и применения препаратов кальция.
При отсутствии оксидевита или других активных метаболитов витамина Д может использоваться витамин Д, но с меньшим клиническим эффектом. Начальные дозы составляют 10000—15000 ME, максимальные — 40000-60000 ME в сутки.
В комплекс лечебных средств обязательно рекомендуется включить препараты кальция (глюконат кальция 1,5-2,0 г в сутки) и фосфора (фитин 0,75—1,0 в сутки), витамины А, С, Е, нитратные смеси по 10,0—20,0 в сутки, курсами по 3—5 месяцев..
При использовании препаратов вигамина D и особенно его активных соединений необходим систематический (1 раз в 10—14 дней) контроль за показателями уровня общего кальция инеорганических фосфатов в сыворотке крови и их экскреции с мочой. Повышение уровня кальция в крови более 2,8 ммоль/л или его экскреции с мочой выше 6 мг/кг (0,15 ммоль/кг) свидетельствует о развитии гипервитаминоза D и требует отмены препарата.
У детей с витамин D-зависимым рахитом положительная динамика показателей фосфорно-кальциевого обмена обычно наступает через 4-6 месяцев после начала комплексной терапии. Следует иметь в виду, что после отмены препаратов витамина D у больных может наступить рецидив заболевания (активизация рахитического процесса), поэтому лечение больных должно проводиться непрерывно в течение нескольких лет.
При рано назначенной и адекватной терапии, особенно при использовании активных метаболитов витамина D, клинико-биохимические признаки витамин-Д-зависимого рахита у детей раннего возраста подвергаются обратному развитию. В случаях поздней диагностики, когда уже развились тяжелые и грубые костные деформации нижних конечностей, затрудняющие передвижение больных, показано оперативное лечение;
| ПОЧЕЧНЫЙ КАНАЛЬЦЕВЫИ АЦИДОЗ |
Клинические проявления. Первые признаки болезни появляются на первом году жизни в виде снижения аппетита, полиурии, полидипсии, быстрой утомляемости. Дети рано начинают отставать в физическом развитии.
ПОДРОБНОСТИ: Диета при подагре: что можно, чего нельзя при повышенной мочевой кислоте
На втором году жизни появляются изменения скелета в виде рахитических деформаций черепа (лобные и теменные бугры), рахитических «четок», «браслеток», вальгусных деформации нижних конечностей, мышечной гипотонии. К двум годам формируется полный симптомокомплекс болезни.
Рентгенологические изменения костной ткани при почечном канальцевом ацидозе не имеют специфических особенностей и встречаются при других рахитоподобных заболеваниях: системный остеопороз, вальгусные деформации длинных трубчатых костей, нарушение структуры зон препараторного роста и др.
Обычно манифестация первых симптомов болезни, как указывалось выше, наступает на первом году жизни, но иногда наблюдается поздняя манифестация — в 5-6-летием возрасте в виде прогрессирующих деформаций нижних конечностей и нарушения походки.
При первичном проксиимальном почечном ацидозе нарушена реабсорбция аниона гидрокарбоната. При первичном дистальном почечном канальцевом ацидзе основным дефектом является нарушение способности почек устанавливать адекватный градиент водородных ионов между кровью и тубулярной жидкостью, что приводит к накоплению водородных ионов в крови и развитию метаболического ацидоза.
Может наблюдаться умеренная протеинурия и лейкоцитурия. На экскреторной урограмме почти у половины больных выявляются множественные конкременты, расположенные не только в собирательной системе, но и в паренхиме почек (нефролитиаз и нефрокальциноз).
Побочные эффекты эритропоэтина
Среди побочных эффектов лекарственного средства отмечаются нижеприведенные.
- Развитие или усугубление артериальной гипертензии, а также возможное появление гипертонических кризов с осложнениями – нарушения сознания, выраженные головные боли, головокружения, дезориентация в пространстве.
- Тромбоз, тромбоэмболические явления.
- Усугубление течение ишемических процессов, усиление явлений стенокардии.
- Развитие парциальной красноклеточной аплазии.
- Снижение количества тромбоцитов, особенно часто такое состояние встречается при внутривенном введении эритропоэтина.
Среди лабораторных показателей отмечается увеличение концентрации калия и фосфатов крови. Количество ферритина и железа падает, но растет гематокрит. Иногда отмечаются такие аллергические реакции, как:
- зуд кожных покровов с высыпаниями, вплоть до крапивницы;
- при индивидуальной непереносимости развивается анафилактический шок.
Другие виды побочных эффектов – головные боли по типу мигрени, гипертермия, ознобы, боли суставов, покраснение кожи в месте введения эритропоэтина.