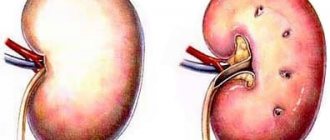
ХПН – очень распространенное заболевание, и каждая вторая патология почек со временем приводят к хроническому заболеванию. Независимо от причин и симптомов этой болезни, впоследствии почки практически перестают выполнять свои функции, что приводит к нарушению работы всего организма. Возможна угроза для здоровья и жизни человека.
Хроническая почечная недостаточность приводит к дисфункции почек. На фоне болезни состояние пациента ухудшается. Патология почек ведет к сбою в других органах и системах. Половина заболеваний почек приводит к хронической недостаточности данного органа. Переоценить роль почек в жизни человека сложно. Вот почему так важно, чтобы они были здоровыми.
Стадии и причины хронической почечной недостаточности
Всевозможные болезни этого важного органа являются главными причинами хронической почечной недостаточности. Если своевременно не вылечить болезнь почек, то избежать ХПН, скорее всего, не удастся. Предупредить подобную проблему поможет здоровый образ жизни и регулярные обследования. Основные причины ХПН, кроме болезней почек – это сбой в работе мочеполовой системы, гипертония, патологии сердца и сосудов, сахарный диабет.
Заболевание имеет четыре стадии, каждая из которых возникает от необратимых разрушительных процессов в почках:
1. Первая стадия – начальная. В этот период фильтрация почек в норме. Из симптомов имеет место нарушение ночного, а со временем и дневного, диуреза. В этой стадии пациент еще не замечает проблем со здоровьем и редко отправляется к врачу на консультацию. 2. Вторая стадия – компенсированная. Недуг заметно сказывается на общем состоянии человека, снижается работоспособность, появляется быстрая утомляемость и сухость во рту. Фильтрация почек снижается, но основные показатели еще держатся в пределах нормы. 3. Третья стадия – интермиттирующая. К предыдущим симптомам добавляется отсутствие аппетита, сухость кожи, увеличение количество выделяемой мочи. Показатели почек резко снижаются. 4. Четвертая стадия – терминальная, когда фильтрация почек уже минимальная. Кожные покровы теряют эластичность и меняют свой цвет. Появляется упадок сил и сонливость. Уровень азотистых шлаков в крови становится главной причиной плохого самочувствия пациента. В этот момент важно получить быструю квалифицированную медицинскую помощь. В противном случае риск летального исхода очень высок.
Классификация патологии
Симптомы хронической почечной недостаточности во многом зависят от типа заболевания.
Его можно классифицировать так:
| Тип | Показатель |
| Классификация по СКФ | |
| Нормальная или повышенная | более 90 мл/мин |
| Незначительно снижена | 60 — 80 мл/мин |
| Сильно понижена | 30 — 59 мл/ мин |
| Тяжело понижена | более 15 мл/мин |
| Терминальная стадия | менее 15 мл/мин |
Заболевание требует незамедлительного вмешательства врачей. Самостоятельная терапия только приблизит летальный исход.
- Дают ли инвалидность при недержании мочи у женщин
Симптомы и диагностика хронической почечной недостаточности
Из признаков ХПН выделяют перемены во внешности человека, которые происходят на 2-й и 3-й стадии недуга. На уровне самочувствия человек может заметить сухость и появление желтизны на коже, беспричинные гематомы, пятна красного цвета, которые сильно зудят, отечность конечностей и лица, дряблость мышц и снижение работоспособности. Чаще всего болезнь вызывает сбой в работе нервной системы. Имеет место апатия, бессонница, быстрая утомляемость, рассеянность и невнимательность, возникают сложности с восприятием новой информации, заметно ухудшается память.
Диагностика хронической почечной недостаточности
Любое заболевание сначала должно быть диагностировано, потому что без этого лечение не представляется возможным. Хроническая почечная недостаточность определяется путем проведения лабораторных исследований, которые назначает сделать лечащий врач. Чтобы убедиться в точности поставленного диагноза, могут быть проведены следующие мероприятия:
• биохимические анализы крови и мочи; • проба Зимницкого; • ультразвуковое исследование почек.
Так получится точно установить снижение главные показатели почек, такие как уровень фильтрации клубочков, мочевины и креатина. Эти результаты являются основными критериями ХПН. Особенный период в жизни каждой женщины – это беременность. Нагрузка на органы возрастает, и если имеет место хроническая почечная недостаточность, то вынашивание может сопровождаться осложнениями. Важно, чтобы еще в период планирования беременности женщина прошла соответствующие обследования у профильных специалистов. Если выявится, что болезнь прогрессирует, то мечты о материнстве придется на время отложить. Иначе осложнений – от анемии у матери до патологий развития плода – не избежать.
Питание при хронической почечной недостаточности
После того как диагноз ХПН был установлен, сразу последуют рекомендации по ограничению в еде. Из рациона придется исключить продукты, которые могут ухудшить состояние почек. Белковых продуктов нужно есть меньше, при этом отдавая предпочтение молочному. Рыбу и мясо врачи советуют употреблять в вареном, тушеном или запеченном виде. Сократить до минимума требуется следующее: яйца, крупы, бобовые, какао, творог и орехи. Оказать негативного влияние на почки могут бананы, картофель и белок животного происхождения. Соответственно, есть их можно лишь маленькими порциями.
Пациенту с хронической почечной недостаточности нужно забыть о чесноке и луке, а также продуктах с высоким содержанием калия. Подбор диеты осуществляется индивидуально для каждого пациента его лечащим врачом с учетом сопутствующих заболеваний. Важно знать, что специальное питание может позитивно отразится на самочувствии пациента и замедлить развитие ХПН.
Пиелонефрит — инфекция почек
Почки — круглосуточные труженики, осуществляющие ежедневно многократную процедуру очистки крови от вредных химических соединений, образующихся во всех клетках и тканях. Избавление от токсинов происходит весьма оригинальным способом. Вся жидкая часть крови проходит через фильтр, после чего канальцы почек возвращают всё полезное обратно. В итоге образуется моча, содержащая в растворённом виде все ненужные продукты обмена.
Пиелонефрит — воспалительная реакция почек на попадание микробов в ткани чашек и лоханок. Микроорганизмы проникают туда, где их не должно быть. Чужеродные объекты тут же распознаются иммунитетом. На борьбу с инфекцией выдвигаются из крови белые клетки — лейкоциты. Они способны нейтрализовать бактерии путём их поглощения. Однако сами лейкоциты в большом количестве гибнут и выводятся вместе с мочой.
Пиелонефрит — инфекционное воспаление почки
Пиелонефрит редко поражает неизменённые органы. Часто заболеванию сопутствуют какие-либо дополнительные проблемы — аномальное строение почек, мочекаменная болезнь или иные патологические состояния.
По распространенности пиелонефрит занимает второе место после острых респираторно-вирусных инфекций. У 33% больных развиваются гнойно-деструктивные формы воспаления.
Официальный сайт кафедры урологии Самарского ГМУ
https://samara.uroweb.ru/node/345
Хронический пиелонефрит — видео
Методы лечение хронической почечной недостаточности
Назначить адекватное лечение врач сможет после того, как будет подтвержден диагноз и установлено, на какой стадии находится болезнь. Редко недуг удается диагностировать на начальной стадии. Если заболевание уже перешло на вторую стадию, то порой требуется хирургическое вмешательство. Все меры направлены на то, чтобы не только вернуть ХПН на начальную стадию, но по возможности вылечить пациента. Чем раньше будет начато лечение, тем больше шансов на успех.
Когда заболевание находится на поздних стадиях, то методы лечения врач должен выбирать грамотно и с осторожностью. На кону человеческая жизнь и только совместные усилия медиков и пациента станут залогом успеха в борьбе с хронической почечной недостаточностью. Часто в борьбе с недугом применяют физиотерапию, которая способна ускорить процесс вывода шлаков из организма.
Пациентам полезны инфракрасные ванны и поездка в санаторий. Если имеет место избыток кальция, то специалисты могут назначить очистительные клизмы. Некоторые врачи склоняются к другому варианту – приему слабительных. Но результат будет один – уровень данного микроэлемента придет в норму.
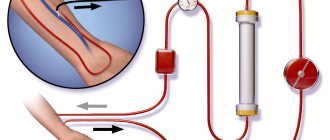
Только после того, как все вышеперечисленное оказывается неэффективным, единственным выходом из ситуации становится применение диализа. Но подобный метод рекомендован пациентам с тяжелой формой ХПН. Где нет результата даже от диализа, то, кроме пересадки почки, врачам пациенту больше нечего предложить. Беда в том, что заболевание нередко диагностируют уже на поздней стадии, и, кроме оперативного вмешательства, ничего уже не помогает.
Но трансплантация – это только первый этап лечения. Дальше пациент будет вынужден всю жизнь принимать специальные медицинские препараты. Не стоит забывать, что в некоторых случаях орган может попросту не прижиться. И это влечет за собой необходимость повторной трансплантации. Именно поэтому каждый человек должен внимательно следить за состоянием своего здоровья, вести здоровый образ жизни, а при появлении первых симптомов не откладывать визит в больницу. Так удастся предотвратить серьезный недуг, последствия которого смертельно опасны.
Если методом лечение не было избрано хирургическое вмешательство, то лечение хронической почечной недостаточности проходит в домашних условиях. Главное – щепетильно придерживаться рекомендаций лечащего врача и своевременно принимать лекарства. Непременно нужно отказаться от всех медикаментов, которые были прописаны раннее и могут иметь токсическое воздействие на больной орган. И хотя физические нагрузки желательно сократить, но полностью от них отказываться не стоит. Диета – неотъемлемая часть терапии ХПН на ранних стадиях. Поэтому ее стоит придерживаться неукоснительно.
Кому дают вторую группу
Вторую группу характеризуют по отступлениям от нормы в пределах от 70 до 80%. Лицо с заболеваниями средней тяжести вынуждено время от времени прибегать к помощи других людей. Оно может обслуживать себя с применением специальных средств техники. Жизнедеятельность гражданина сильно ограничена, но он способен сам ухаживать за собой, не прибегая к чужой помощи.
Инвалидами этой группы становятся слабослышащие, слабовидящие, больные эпилепсией, пациенты онколога, прошедшие химиотерапию или радиолучевую терапию. Перечень заболеваний для получения инвалидности второй группы:
- тяжелые нарушения кровообращения;
- хронический туберкулез (фиброзно-кавернозная форма);
- атеросклероз в тяжелой форме с хорошо выраженным снижением интеллекта;
- цирроз печени при неэффективности реабилитации;
- отсутствие одного легкого на фоне легочной недостаточности;
- необратимая потеря зрения;
- параличи;
- состояние после трансплантации органов;
- психическое заболевание длительностью более 10 лет;
- состояние после операции по удалению раковых опухолей легких, желудка и прочих органов;
- тяжелая форма язвы желудка;
- инфекционные заболевания с поражением ЦНС;
- эпилепсия с частыми приступами;
- культи конечностей и пр.
Как получить группу по инвалидности при хронической почечной недостаточности
Только после того, как медкомиссия даст официальное заключение о наличии ХПН у пациента, тот имеет право рассчитывать на получение группы по инвалидности. Предварительно стоит узнать такие нюансы. Когда в диагнозе указано, что имеет место одна из трех начальных стадий заболевания, то медики просто посоветуют перейти на легкий труд, но подтвердят факт трудоспособности. При этом могут назначить 3-ю группу инвалидности.
Когда идет речь о нарушении работы других органов и хроническая почечная недостаточность заметно прогрессирует, то, скорее всего медицинская комиссия назначит 2-ю группу инвалидности. На 1-ю группу вправе претендовать те, кто перенес операцию по трансплантации почки или человек не может обходиться без помощи других людей. Но главная задача врачей – приложить все усилия, чтобы вылечить пациента. Сам для себя человек должен находить время и проходить раз в полгода комплексное медицинское обследование, что даст шанс на раннюю постановку диагноза и своевременно лечение. Тогда вероятность полного выздоровления будет крайне высокой.
Процедура установления и оформления инвалидности
Лица любого возраста, подлежащие к установлению категории инвалидности, должны предоставить пакет медицинских документов и направление на экспертизу с лечебного учреждения от ведущего доктора, который осуществлял лечение. Взять направление можно и в органах социальной защиты, а пенсионеры для оформления инвалидности – в ПФ.
Собранные документы, подлежащие рассмотрению, необходимо предоставить в Региональное бюро МСЭ по месту жительства. В течение месяца комиссия рассматривает основания для установления инвалидности, после чего оглашает решение. При несогласии с принятым вердиктом, лицо имеет право обратиться в Главное бюро МСЭ, назначающее повторное рассмотрение документов. Следующая стадия обжалования – суд.
Ребенок до 18 лет со значительными нарушениями жизнедеятельности должен предоставить детскую амбулаторную карту в бюро МСЭ для установления категории “ребенок-инвалид”. Если же лицо обратилось в более старшем возрасте, а диагноз был установлен до совершеннолетия, тогда человек подпадает под категорию “инвалид детства”.