Киста почки представляет собой доброкачественную опухоль – округлую фиброзную капсулу, в полости которой находится серозная жидкость. Синусная киста почки характеризуется типичным расположением: она локализуется в области синуса рядом с лоханкой почки либо сосудистых ворот почки.
Чаще всего данное заболевание не сопровождается характерной симптоматикой и впервые обнаруживается при профилактическом осмотре или обследовании по поводу другого заболевания.
Синусная киста левой почки, как и синусная киста правой почки, требует специального лечения, начинать которое необходимо сразу после обнаружения патологии, что позволит предупредить развитие серьезных последствий.
Строение почечных синусов
Синус – внутрипочечная впадина, заполненная кровеносными сосудами, жировой прослойкой и содержащая лоханку. Открывается наружу через почечные ворота, сквозь которые проходят сосуды, мочеточник, нервы. Через них синусы соединяются с паранефральной прослойкой – жировой капсулой почки. С наружной стороны они граничат с:
- пирамидами – уплотнениями, образованными мозговым веществом;
- кортикальными колонками (почечными столбами) – областью коркового вещества с кровеносными и лимфатическими сосудами.
Внутри синуса содержатся:
- лоханка;
- нервы;
- сосуды;
- жировая и фиброзная ткань.
Кисты синуса почки создают препятствие на пути оттока мочи в мочеточник. Это приводит к увеличению гидростатического давления в органе, расширению лоханок, повреждению внутренних анатомических структур.
Причины патологий
Существует несколько факторов, которые оказывают влияние на работу мочевыделительной системы. Они могут внести изменения в работу почки.
Чаще всего проблемы возникают:
- при наличии мочекаменной болезни;
- атеросклероза (при условии, что бляшка купирует отток крови);
- тромбоза (приток и отток крови нарушается за счет наличия тромба);
- заболеваний онкологического характера (когда сосуды в этой области сдавливает опухоль);
- возникновение кистозных образований.
В список стоит включить и аномалии развития, которые в той или иной мере нарушают отток мочи или приток крови.
Другие возможные причины:
- пиелонефрит (воспалительные процесс поражает различные части органа);
- гидронефроз (болезнь приводит к расширению лоханок и чашечек, накоплению мочи);
- нефрит (протеканием воспалительного процесса непосредственно в паренхиме).
Привести к развитию патологических процессов могут различные факторы, но если нарушен отток мочи или приток крови, то велика вероятность, что в этот процесс вовлечен именно синус почки.
Поскольку эта часть органа крайне важна, имеет непосредственную связь с крупными сосудами и отделами мочевыделительной системы.
Как и почему образуются синусовые кисты почек
Киста в синусе почки представляет собой доброкачественное полостное образование с жидким содержимым. Ее формирование происходит при повреждении почечных канальцев. Изоляцию тканевых фрагментов нефрона провоцируют травмы, воспаление или рубцевание органа. В отдельных случаях наблюдается разрастание эпителия с последующим формированием маленького пузырька. Внутри него содержится жидкость, которая по составу сходна с сывороткой крови или первичной мочой.
При отсутствии лечения активное деление клеток эпителиальной и фиброзной ткани не прекращается. А это значит, что кисты постепенно увеличиваются в диаметре. В единичных случаях они достигают 14-15 см. Патологические образования сдавливают внутрипочечные структуры и приводят к вторичным кистам.
Факторы, провоцирующие формирование синусных кист в почках:
- Повреждение почечной ткани. В 75% случаев кисты провоцируют болезни почек, сопровождающиеся воспалением или опухолевым процессом. Поэтому они чаще обнаруживаются у лиц, страдающих гломерулонефритом, пиелонефритом, ишемией или туберкулезом почки.
- Врожденные факторы. В редких случаях кистозные полости появляются еще в эмбриональном периоде из-за нарушений в формировании зачатков почек. В 2/3 случаев они выявляются еще в детском или подростковом возрасте. Иногда кисты носят множественный характер или озлокачествляются.
- Возрастные изменения. Образование кистозных пузырьков у пожилых людей связано с увеличением нагрузки на мочевыделительную систему. Чрезмерное потребление соли, частые рецидивы хронических болезней, пагубные привычки, гиповитаминозы негативно влияют на работу почек, провоцируют воспаление и появление новообразований.
Кисты в синусах чаще выявляются у людей, страдающих гипертензией, ожирением и другими метаболическими расстройствами. Системные болезни нарушают кровоснабжение почек, что создает предпосылки для разрастания соединительной ткани.
В редких случаях доброкачественные новообразования провоцируются не чрезмерным ростом тканей, а ограниченным разрушением почечных структур. Это происходит при карбункуле или абсцессе почки.
Стадии воспаления
Любой воспалительный процесс имеет три стадии. Когда на слизистую органов мочевыделительной системы попадает бактерия, то она начинает выделять токсины, а также продукты своей жизнедеятельности. Бывает так, что местный иммунитет ЧЛС сам решает проблему. Человек ничего не чувствует, состояние его не меняется.
- Если же иммунный ответ слабый, то возникает первый этап воспаления. Его называют альтерация. В результате гибнет эпителий слизистой и появляются дефекты.
- Затем начинается вторая стадия. Ей дали название экссудация. К пораженному участку “приходят” лейкоциты и другие активные клетки для борьбы с патогенными микроорганизмами. И тогда зона повреждения выглядит отечной, поскольку к ней прильнула кровь. И на УЗИ в такой момент будет видно уплотнение ЧЛС обеих почек.
- Третья стадия носит название пролиферация. Ткань становится еще плотнее, потому что эпителий начинает нарастать, чтобы защитить здоровые участки от пораженных.
Клетки, которые погибли, замещаются участками соединительной ткани. Они склерозируются. Для более полного понимания нужно представить шрам, оставшийся на коже после ран и царапин.
Классификация кист
В нефрологии кисты почек классифицируют по разным критериям – локализации, происхождению, строению, характеру содержимого.
По происхождению они бывают:
- врожденные – формируются еще в период эмбрионального развития плода;
- приобретенные – возникают на фоне воспалительных болезней, травм, негативного влияния внутренних или внешних факторов.
В зависимости от расположения различают одно- и двусторонние кисты. В первом случае они возникают только в одной, а во втором – сразу в обеих почках.
Важное значение имеет классификация образований по строению:
- Парапельвикальные – появляются в почечной паренхиме и выпячиваются в синус. Кистозные пузырьки возникают сбоку от чашечки или лоханки в области почечных ворот. В 80% случаев такие кисты одиночные. Крайне редко обнаруживаются в преддверье синусов обеих почек. При разрастании капсулы нарушается отток мочи из органов.
- Перипельвикальные – формируются внутри почечных ворот. Внутрисинусные кисты почек имеют асимметричную форму. Они деформируют синус, что ведет к смещению лоханки относительно почечных ворот.
Киста почечного синуса левой или правой почки чревата застоем мочи, деформацией лоханок и гидронефрозом.
Как выглядит уплотнение в почках на УЗИ
Уплотнение почки – симптом, указывающий на изменения в эпителии, которым устлана внутренняя поверхность чашечно-лоханочной системы (ЧЛС). Она представляет собой резервуар для сбора мочи, которая выводится в мочеточник через крупную лоханку в области почечного синуса. При жалобах на тупые боли в пояснице, расстройства мочеиспускания (дизурию) врач-уролог или нефролог назначает ультразвуковое обследование органов мочевыделительной системы.
Изменение эхогенности ЧЛС указывает на их уплотнение. Если стенки собирательной системы утолщаются, интенсивность отражения ультразвуковой волны от их поверхности увеличивается. Во время обследования УЗИ-специалист обязательно заметит:
- изменение размера органа;
- неровность краев;
- неоднородность тканей ЧЛС;
- уплотнение лоханки;
- деформацию чашечек.
Почка покрыта паренхиматозной тканью, которая обладает невысокой эхогенностью. Но при опухолях или воспалении эхогенность увеличивается в разы.
Заключение УЗИ-специалиста нельзя считать диагнозом. Уплотнение ЧЛС – признак патологических изменений в почке, которые вызываются множеством причин.
Симптомы
На начальной стадии болезнь протекает малосимптомно. Кисты растут медленно, поэтому почки долгое время не теряют работоспособность. Рост пузырьковых образований сопровождается сдавливанием внутрипочечных структур – нервов, лоханок, лимфатических и кровеносных сосудов.
Первые проявления кист в синусах почек:
- повышение АД;
- боль в загрудинной области;
- тахикардия;
- головные боли;
- быстрая утомляемость.
Местно патология проявляется тупыми болями в пояснице справа или слева. Если киста перекрывает мочеточник, клиническая картина пополняется новыми признаками:
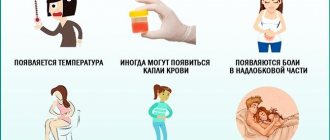
- уменьшение объема выделяемой мочи;
- гематурия (кровь в урине);
- частые позывы к мочеиспусканию.
Со временем боль распространяется на паховую и надлобковую зону. Застой мочи в почках ведет к отравлению организма азотистыми веществами. Поэтому человека беспокоят:
- тошнота;
- отсутствие аппетита;
- горечь во рту;
- апатичность;
- сонливость;
- хроническая усталость;
- запах аммиака изо рта.
Нарушение мочеотведения опасно присоединением бактериальной инфекции, так как моча является благоприятной средой для размножения микробов. На инфекционное поражение почек указывают:
- лихорадочное состояние;
- постоянная жажда;
- высокая температура;
- чрезмерная потливость.
Усиление болей при физических нагрузках иногда указывает на напряженность кисты и высокую вероятность разрыва капсулы. Это опасно повреждением сосудов и внутренними кровотечениями.
Синусовая киста правой почки иногда проявляется болями в правом боку. Поэтому при диагностике заболевание нужно отличить от холецистита и аппендицита.
Причины и симптоматические проявления
До сегодняшнего дня до конца не выявлены точные причины образования синусовых кист почек. Предположительно это связывают:
- с травмами и ушибами почек;
- с опухолью в почках;
- с туберкулезом почек;
- с инфарктом почки и пиелонефритом;
- с инфекционными заболеваниями;
- с профессиональной деятельностью, связанной с химическими веществами, в экологически неблагоприятной зоне;
- с длительным приемом гормональных лекарственных средств;
- с наследственной предрасположенностью;
- с глистной инвазией;
- с тяжелыми условиями работы, чрезмерными физическими нагрузками.
Признаки проявляются в виде:
- Ноющей тупой боли. Образование в левой почке проявляется болевым синдромом в левой стороне поясницы. Боль может отдаваться в кишечник и ягодичную мышцу. Болезненность увеличивается во время физической нагрузки.
- Повышенного давления, обусловленного усилением выработки такого гормона, как ренин, который называют почечным компонентом. Он производится почками, а образования нарушают синтез. Повышенное артериальное давление вызывает тошноту и головную боль.
- Мутной мочи с примесью крови – обнаруживается при воспалении мочевыделительных каналов, которое возникает на фоне синусной кисты.
- Почечной недостаточности, при которой присутствуют общая слабость, отек, жажда, нарушение сна.
Осложнения нелеченых кист
Инфицирование содержимого кисты – одно из частых осложнений. Оно опасно прободением стенки новообразования и истечением гноя в чашечно-лоханочную систему (ЧЛС) почки. Запоздалое лечение ведет к абсцессу органа, токсическому шоку.
Вероятные осложнения синусных кист:
- гипертоническая болезнь;
- конкременты в почках;
- гидронефроз;
- почечная недостаточность;
- уремия.
Крупная синусная киста правой почки повреждает почечные артерии и вены, что приводит к кровоизлияниям в лоханку или забрюшинное пространство. Чрезмерные кровопотери опасны резким снижением артериального давления, гипоксией мозга.
Лечебные мероприятия
Бессимптомные кисты обычно не требуют лечения. Назначаются только симптоматические средства, потому что причинная терапия невозможна. Все меры направлены на облегчение боли при обострении, снижение артериального давления, уменьшение содержания соли в рационе питания или инфекции мочевых путей введением антибиотиков широкого спектра действия.
Хирургическое удаление требуется при больших кистах или выраженной пиелоэктазии. Всем пациентам также рекомендуется придерживаться здорового образа жизни (отказ от курения, нормализация веса). По мере ухудшения почечной функции может потребоваться диализ (промывание крови) или трансплантация почки.
Хирургия
Простая почечная гиперплазия не имеет злокачественных клеток, а содержание креатинина идентично сыворотке. Синусовая киста левой почки, а также правой может быть устранена малоинвазивными или открытыми оперативными методами.
Если ощущается выраженный комплекс симптомов, необходима склеротерапия или лапароскопия. Под контролем сонографии тонкая нефростомия располагается в почечной кисте. Содержимое новообразования высасывают, измеряют объем и инициируют цитологическое исследование. Концентрация креатинина не должна быть выше, чем в сыворотке.
Наиболее часто используемым склерозатором во время операции является этанол (99 %). Чем дольше спирт контактирует с кистой, тем ниже частота рецидивов. При применении полидоканола рецидив возникает в 30% случаях. Склеротерапию можно повторить, если эффект недостаточно выраженный.
Медикаменты и альтернативные методы
Умеренную гипертензию можно лечить с помощью ограничения натрия (<100 мЭкв/сут), увеличения физических упражнений и уменьшения веса. Ингибиторы ангиотензинпревращающего фермента (АПФ) и блокаторы рецепторов ангиотензина (АРА) эффективны для контроля АД.
Блокаторы АПФ связаны с обратимой почечной недостаточностью при поликистозной болезни почек. Антагонисты кальциевых каналов также действенны при лечении гипертонии, вызванной АДПБП. Артериальное давление 130/80 мм – цель антигипертензивной терапии. Высокое АД коррелирует с размером кисты, а аспирация почечных кист приводит к его снижению.
Профилактика микроорганизменной инвазии соответствующими мерами важна, особенно у женщин. В норме при внутрисинусных кистах нужно принимать антибиотики под контролем врача. Инфекции мочевых путей или почек требует длительного курса противомикробной терапии. Большинство стенок кист проницаемы для полярных лекарственных средств – цефалоспоринов, производных пенициллина и аминогликозиды.
Иногда кисты не реагируют на эти агенты и требуют парентеральных липофильных противомикробных средств – ципрофлоксацина, эритромицина, хлорамфеникола или тетрациклина. Результаты клинической оценки, включая анализ мочи, наличие лихорадки и почечной боли при глубокой пальпации, должны определять схему и продолжительность антибактериальной терапии.
«Толваптан» – селективный ингибитор V2-рецепторов, которые расположены в базолатеральной мембране почечных клеток. Клиническое исследование TEMPO III/IV завершилось в марте 2012 года; целью была проверка влияния лекарства на почки. Применение таблеток замедлило прогрессирование кист и почечную недостаточность при АДПБП у взрослых пациентов и маленьких детей.
Внимание! Травы и народные средства могут принести больше вреда, чем пользы. Неправильное лечение способно осложнить, а не улучшить состояние больного, поэтому рекомендовано воздерживаться от альтернативных методов.
Методы диагностики кистозных образований
Своевременная диагностика затрудняется из-за продолжительного латентного (скрытого) течения. Люди обращаются к врачу при необъяснимых болях в пояснице, повышении АД и нарушении мочеиспускания.
Методы диагностики:
- Анализ мочи. Синусная киста почки повреждает внутренние структуры органов, из-за чего в моче обнаруживается повышенное содержание белка, эритроцитов.
- МРТ почек. Метод применяется для дифференциации кистозных пузырьков с недоброкачественными опухолями. При обследовании кисты имеют вид небольших шариков, заполненных жидкостью.
- УЗИ почек. Кистозные полости определяются как анэхогенные объекты, которые не отражают ультразвуковую волну.
При осложнениях диагностику дополняют функциональными исследованиями – динамической сцинтиграфией, экскреторной урографией. По полученным данным оценивают корректность работы почек.
Постановка диагноза
Синусная киста левой почки выявляется с помощью ультразвукового исследования (УЗИ), компьютерной томографии, магнитно-резонансной томографии или рентгеноконтрасткного исследования. Для диагностики требуется провести пункцию и аспирацию кистозного образования. Иногда для исключения злокачественной ткани делается гистология.
Лабораторные анализы мочи помогают выявить инфекции мочевых путей. Параметры крови и мочи (например, креатинин, скорость клубочковой фильтрации) дают возможность врачу оценить почечную функцию. Генетический анализ и консультирование способны выявить риск наследования кистозных заболеваний детьми.
Лечение
Если кисты почечного синуса левой почки не нарушают функции мочевой системы, терапию не проводят. Медикаментозное и оперативное лечение показано при жалобах на состояние здоровья, расстройствах мочеиспускания.
Наблюдательная тактика
Небольшие новообразования в почке диаметром до 4.5-5 см не оперируют. Кисты медленно растут и нечасто провоцируют осложнения. Поэтому при такой форме патологии показано динамическое наблюдение, которое предполагает сдачу анализа мочи и прохождение УЗИ 2 раза в год.
Лекарства
Медикаментозное лечение почечных кист носит исключительно симптоматический характер. Чтобы купировать неприятные ощущения и поддержать работу почек, пациентам назначают:
- ингибиторы АПФ (Моноприл, Фозикард) – нормализуют кровяное давление и препятствуют сердечно-сосудистым осложнениям;
- спазмолитики (Дроспа, Папаверин) – расслабляют гладкую мускулатуру мочевых протоков, устраняют спастические боли;
- НПВС (Диклофенак, Ибуклин) – ликвидируют воспаление, купируют боли в пояснице и промежности;
- диуретики (Фуросемид, Лазикс) – стимулируют мочеотведение, снижают риск нефролитиаза и гидронефроза.
При инфекционных осложнениях проводится антибактериальная терапия цефалоспоринами, защищенными пенициллинами. Назначают Аугментин, Амоксиклав, Вексапим, Максицеф.
Антибиотики не назначаются при застое мочи, что связано с высоким риском токсического отравления.
Диета
Чтобы киста синуса не увеличивалась в размерах, нужно придерживаться диетического питания. Из рациона исключают:
- копчености;
- маринады;
- консервированные овощи;
- фаст-фуд;
- газированные напитки;
- спиртное;
- кислые фрукты;
- пряности.
Потребление соли ограничивают до 3 г/сутки. При нормальном оттоке мочи употребляют до 2 л жидкости в день.
Операция
Способы оперативного вмешательства зависят от местоположения и диаметра кистозных пузырьков:
- Чрескожная аспирация. Суть метода состоит во введении внутрь новообразования аспирационной иглы с последующим отсасыванием жидкости.
- Склеротерапия. Процедура является улучшенным вариантом аспирации. После откачивания жидкости внутрь кисты вводят этанол, который стимулирует склеивание стенок новообразования. Это препятствует повторному скоплению жидкости внутри капсулы.
- Оперативное иссечение. При крупных кистах и осложнениях удаляют новообразования вместе с пораженной частью почки.
При гнойном расплавлении синусов и неработоспособности почки выполняют нефрэктомию – операцию по удалению органа.
Прогноз терапии и профилактика
Успешность лечения зависит от диаметра образований, их количества и наличия осложнений. У 79% пациентов выявляют маленькие пузырьки, которые не увеличиваются в размере или растут очень медленно. Лечение таких форм патологии не проводится. Но человек должен не реже 2 раз в год обследоваться у нефролога.
При крупных кистах в синусах прогноз ухудшается. Они нарушают прохождение мочи, из-за чего возникают осложнения – гидронефроз, почечная недостаточность. Но при радикальном лечении повторное формирование новообразований происходит редко.
Чтобы предотвратить кисты в почках, следует:
- своевременно лечить урологические инфекции;
- каждые полгода обследоваться у нефролога;
- ограничить потребление поваренной соли;
- отказаться от пагубных привычек;
- контролировать кровяное давление.
Соблюдение профилактических мер снижает риск кистообразования в несколько раз. Своевременная диагностика и терапия исключают жизнеугрожающие осложнения.
Профилактические меры
Среди общих рекомендаций, позволяющих уменьшить риск кистозных заболеваний почек:
- отказ от вредных привычек;
- контроль потребления соли и жидкости – не стоит злоупотреблять солеными деликатесами, а питьевой режим должен выбираться исходя из личных ощущений, а если проблема с почками уже имеется – рекомендаций врача;
- поддержание баланса белков, жиров, углеводов, безбелковых перегрузок;
- обеспечение режима дня с минимумом стрессовых факторов, с правильным графиком сна, бодрствования и пиковой активности;
- прием витаминных комплексов;
- обеспечение оптимального уровня физнагрузок;
- снижение риска переохлаждений;
- своевременное, правильное лечение очагов инфекции в почках и во всем организме;
- соблюдение правил безопасности – с целью недопущения травм;
- регулярное посещение врача – не реже 1 раза в 12 месяцев, а после 45 лет – дважды в год.
При выявлении нарушений на ранней стадии необходимо дополнительно соблюдать одну из лечебных диет №7.
Киста синуса почки – очень редкое заболевание. Однако симптоматика таких кист сходна со многими почечными нарушениями. Поэтому не следует пренебрегать плановыми посещениями врача и, тем более откладывать диагностику при появлении симптомов.
При своевременном выявлении многие нарушения в работе почек можно устранить, лишь скорректировав образ жизни и рацион питания. Если же возникает необходимость в операции, ее осуществляют щадящими методами. После планового вмешательства риск рецидивов или осложнений крайне мал.