Общие сведения
Пиелонефритом называют остро протекающее заболевание почек, вызываемое неспецифической микробной флорой.
Патологический процесс захватывает паренхиму почки и систему чашечек и лоханок. Обычно поражается обе почки одновременно.
Заболеваемость острым пиелонефритом достигает 16 случаев на 100000 населения в год. Выделяют три возрастные группы, наиболее подверженные риску заболевания:
- дети до трёх лет, девочки болеют в восемь раз чаще мальчиков;
- взрослые в возрасте 18-35 лет, женщины болеют в семь раз чаще мужчин;
- люди старше 60 лет, мужчины и женщины болеют одинаково часто.
Преобладание заболеваемости у женщин обусловлено анатомическими особенностями и гормональным фоном.
По МКБ 10 заболевание имеет код N10.
Обструктивная форма болезни сопровождается нарушением оттока мочи из-за появления препятствия в мочеточниках или мочевыводящих путях.
При необструктивной форме наблюдается только воспалительный процесс.
Калькулёзный пиелонефрит. Код N20.9
Развивается на фоне почечных конкрементов. Если вовремя выявить наличие камней и начать лечение, то можно избежать хронизации недуга.
Камни могут годами не давать о себе знать, поэтому их диагностика затруднительна. Появление сильных болей в поясничной области означает только одно – пора обратиться к квалифицированному специалисту. Печально, что большинство пациентов с неохотой обращаются к врачам при первых симптомах заболевания.
Из вышесказанного следует, что эта хворь – настоящий хамелеон среди других патологий. Коварная в своей любви принимать обличье иных заболеваний, она может завершиться печально. Прислушивайтесь к своему организму. Не заглушайте боль и другие симптомы самолечением. Обращайтесь своевременно за помощью.
Загрузка…
Этиология и причины возникновения
Причинами развития воспалительного процесса в почке являются различные бактерии:
- кишечная палочка;
- клебсиелла;
- протей;
- энтеробактерии;
- золотистый стафилококк.
Реже возбудителями становятся микоплазмы, уреаплазмы и грибы рода Candida. В 22% случаев обнаруживается несколько возбудителей пиелонефрита одновременно.
Микроорганизмы попадают в ткань почки несколькими путями:
- восходящий — наиболее частый;
- гематогенный — при наличии хронического очага инфекции в организме;
- лимфогенный — очень редко, при наличии кишечной инфекции.
Внедряясь в ткань почки и размножаясь там, микробы способствуют развитию процесса воспаления. Существует несколько предрасполагающих факторов, которые повышают риск развития патологии:
- Обструкция, или закупорка мочевыводящих путей. Это может быть при опухоли, кистах, катетеризации уретры и мочеточников.
- Пониженная сократимость мочевого пузыря, вызванная неврологическими нарушениями.
- Высокая сексуальная активность — вследствие массирования уретры и сокращений мочеполовой диафрагмы.
- Беременность. Пиелонефрит диагностируется у 7% беременных женщин. Развивается из-за снижения перистальтики мочеточников, сдавления их увеличивающейся маткой.
- Пузырно-мочеточниковый рефлюкс. Наблюдается в детском возрасте.
- Частые переохлаждения. Холод один из главных проблем заболеваний с почками, переохлаждения тела в частности поясницы и ног, могут негативно сказаться на проблемах с почками.
- Ослабленная иммунная система. Всегда нужно поддерживать организм природными витаминами или медикаментозными.
- Наличие хронических очагов инфекции. В случаях если болезнь не вылечена до конца или не проявляла раньше симптомов.
- Недостаточное соблюдение гигиенических мероприятий. Чистота тела, регулярные приемы душа или ванны обязательны для полноценного функционирования всего организма.
На фоне пиелонефрита нередко развивается симптоматическая артериальная гипертензия.
Профилактика
Если почечная патология уже имеет осложненный характер, пациенту может назначаться оперативное вмешательство. Чтобы не допустить обострения, необходимо соблюдать такие меры профилактики:
- Рационально и сбалансировано питаться.
- Носить белье только из натуральных тканей.
- Выполнять правила гигиены. Важно пользоваться личными приспособлениями и средствами для мытья.
- Не нарушать режим труда и отдыха.
- Избегать незащищенных беспорядочных половых контактов.
- Не допускать переохлаждения организма.
- Не пытаться устранить признаки воспалительного процесса.
- Своевременно избавляться от всех инфекций, попавших в организм.
Чтобы не допустить обострения заболевания, необходимо пользоваться личными приспособлениями и средствами для мытья.
Женщине нужно внимательно следить за своими ощущениями и чистотой половых органов во время менструального цикла. Гигиенические прокладки надо менять каждые 3-4 часа.
Симптоматика и клиническая картина
Выделяют несколько стадий заболевания, характеризующихся отличными симптомами и длительностью течения.
Острый пиелонефрит может протекать с явными симптомами или латентно. Заболеванию свойственны общие и местные симптомы.
Проявления различаются в зависимости от формы болезни. При серозном пиелонефрите симптоматика менее выражена, чем при гнойном.
Обструктивный пиелонефрит протекает с преобладанием местной симптоматики, необструктивный — общей.
Стадии пиелонефрита
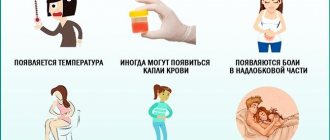
Острая стадия имеет наиболее выраженную симптоматику. К общим симптомам относят длительную лихорадку до 37,5-38*С, сопровождающуюся ознобом.
Пациенты жалуются на слабость, боли в мышцах и суставах. Местными проявлениями становятся боли в пояснице и нарушения мочеиспускания.
Сама моча мутнеет, появляется неприятный запах. Длится острая стадия 7-10 дней. Ее разделяют на две фазы в зависимости от характера воспалительного процесса:
- Серозная — протекает относительно легко, при соответствующем лечении полностью ликвидируется.
- Гнойная — характеризуется образованием гнойников в ткани почки, лечить такую форму значительно тяжелее.
При развитии гнойной фазы в моче появляется кровь и хлопья гноя.
У пожилых пациентов острая стадия протекает малосимптомно, характеризуясь только признаками интоксикации. У беременных заболевание протекает в смягченном варианте.
Латентная стадия характеризуется полным отсутствием симптомов заболевания. Обнаруживаются лишь соответствующие изменения в анализе мочи. Такое состояние может продолжаться в течение многих месяцев.
В стадии обострения появляется умеренно выраженная симптоматика:
- боль в области поясницы;
- учащенное мочеиспускание;
- болезненность при опорожнении мочевого пузыря;
- ложные позывы к мочеотделению.
Общая симптоматика отсутствует или выражена незначительно. Провоцируются обострения пиелонефрита чаще всего переохлаждениями.
Разновидность воспаления
В данной подкатегории выделяется два вида пиелонефрита:
- Серозный.
- Гнойный. К этому типу относится апостематозная форма, почечные абсцессы и карбункулы.
Что касается статистики, то первая категория болезни считается более распространенной. Серозных пиелонефритов — 70 % от всех случаев заболевания, гнойных — оставшиеся 30 %. При серозном воспалении отмечается утолщение, отечность почки. Орган заметно напряжен. В паренхиме развиваются очаги инфильтрации вокруг сосудов. Важно отметить, что серозная форма может переходить со временем в гнойную.
Для гнойного пиелонефрита характерно апостематозное течение, при котором развиваются множественные нагноения. В инфильтратах отмечены лейкоциты, нейтрофилы, погибшие клетки. Данная патологическая масса сдавливает собой почечные канальцы.
Карбункул здесь — одна из разновидностей апостематозного пиелонефрита. Точнее, это его естественная конечная стадия. Представляет собой увеличивающийся в размерах гнойный очаг. Даже при полном выздоровлении пациента такая степень пиелонефрита чревата негативными последствиями, ведь погибшие почечные клетки замещаются соединительной тканью. А это провоцирует в дальнейшем почечную недостаточность.
Диагностические меры
Для диагностики острого пиелонефрита применяют методы лабораторного и инструментального обследования.
Таблица. Способы диагностики пиелонефрита.
| Способ | Результат |
| Общий анализ крови | Увеличение числа лейкоцитов |
| Общий анализ мочи | Сдвиг реакции в щелочную сторону |
| Анализ по Нечипоренко | Большое количество лейкоцитов |
| Бактериологический анализ мочи | Увеличение количества бактерий в средней порции мочи |
| Ультразвуковое исследование | Неравномерное снижение плотности почки, уменьшение её подвижности, расширение лоханок и чашечек |
| Экскреторная урография | Позволяет определить снижение подвижности почки |
Женщинам обязательно проводят гинекологическое обследование.
Формы
Первичным обструктивным пиелонефритом считается заболевание, изначально поражающее почку, приводящее к развитию воспалительного процесса и сужению или полному перекрытию мочевыводящих путей. Но чаще всего встречается вторичный обструктивный пиелонефрит – он возникает как осложнение других заболеваний.
Классификация пиелонефрита по локализации воспалительного процесса такова:
- Левосторонний.
- Правосторонний.
- Двусторонний (смешанный).
По типу течения пиелонефрит бывает острым, хроническим. Острый процесс развивается впервые, имеет яркую симптоматику, часто протекает тяжело. Хронический обструктивный пиелонефрит сопровождается периодическими рецидивами и ремиссиями.
Методы терапии
Цель лечения — добиться устранения причины заболевания, подавить воспалительный процесс, снизить риск развития осложнений.
Проводится лечение острого пиелонефрита различными методами, включая рецепты народной медицины. При острой форме болезни показана госпитализация в отделение нефрологии.
Традиционные способы
Основное лечение острого пиелонефрита — прием медикаментов. С первого дня должна быть назначена антибиотикотерапия. Препараты выбирают в зависимости от возбудителя болезни. Стандартный курс лечения — 10 дней.
Таблица. Антибактериальные препараты.
| Группа препаратов | Представители и доза | Эффект |
| Пенициллины | Натриевая соль пенициллина — 2 млн ЕД в суткиОксациллин — 3 грамма в суткиАмоксиклав — 2 грамма в сутки | Активны в отношении кокков и палочек |
| Цефалоспорины | Цефуроксим — 2 грамма в суткиЦефепим — 1 грамм в сутки | Палочки, кокки |
| Аминогликозиды | Гентамицин — 2 мгкг в сутки | Грамотрицательные бактерии |
| Левомицетин | 2 грамма в сутки | Палочки, кокки |
| Фторхинолоны | Офлоксацин — 1 грамм в сутки | Широкий спектр действия |
В качестве симптоматического лечения используют следующие препараты:
- не стероидные противовоспалительные;
- противомикробные;
- спазмолитики;
- витамины;
- иммуннокорректоры;
- дезинтоксикационная терапия.
Человеку назначается постельный режим до тех пор, пока не нормализуется температура. Показано обильное питье — до 2 литров подкисленной жидкости в сутки.
Диета назначается молочно-растительная, с достаточным содержанием белка. Исключаются жирные и жареные блюда, консерванты, специи. Нельзя употреблять крепкий чай, кофе, алкоголь. Ограничивается содержание соли.
При наличии обструкции мочевыводящих путей требуется их декомпрессия — это вид хирургического лечения. Заключается метод в проведении через мочевыводящие пути тонкого катетера. Если этот способ невыполним, накладывают чрескожную нефростому.
Хирургическое лечение проводится и при образовании гнойников в почке. Хирург проводит их вскрытие, удаляет гной и ставит дренаж. Если же почка поражена полностью, и нет возможности её восстановления, её удаляют.
Народная медицина
Народное лечение может быть только вспомогательным и не должно использоваться, как альтернатива антибиотикотерапии.
Применяют лечебные растения, действующие на процесс воспаления и улучшающие образование мочи:
- толокнянка;
- брусничный лист;
- зверобой;
- почки березы;
- плоды шиповника;
- хвощ.
Из этих растений готовят отвары и настои. Принимают средства в теплом виде по стакану в течение суток. Лечение длительное, продолжается не менее месяца.
Лечение
Нередко лечение токсической нефропатии проводится в отделении реанимации, особенно, при острой почечной недостаточности. При менее серьезном положении дел лечение осуществляют в стандартной палате отделения нефрологии (урологии). Начинать комплекс мер по терапии заболевания нужно незамедлительно, желательно – под контролем токсиколога.
Самыми важными являются меры по выведению токсинов, ядов из организма. Это достигается путем выполнения таких приемов:
- Плазмаферез;
- Гемодиализ;
- Гемофильтрация;
- Гемосорбция;
- Промывание ЖКТ.
Форсированный диурез осуществляют путем введения эуфиллина, маннитола, лазикса. Для промывания желудка в него вводят вазелиновое масло или большое количество жидкости. Гемодиализ рекомендован в первые 6 часов заболевания, затем еще 48 часов делают перитонеальный диализ (очистка крови через брюшину).
Из препаратов при токсической нефропатии почек могут быть рекомендованы сорбенты, мочегонные, глюкокортикостероиды, а также обильное щелочное питье. Дополняют лечение введением глюкозы с витамином С, инсулина, натрия гидрокарбоната, хлористого кальция, витаминов. При необходимости, проводят переливание альбумина и плазмы.
Заболевание сложно поддается терапии, так как структура почек плохо восстанавливается, а гибель нефронов может начаться уже на ранних этапах развития болезни. В итоге показатели работы почек необратимо нарушаются. Поэтому важно начать терапию на самой начальной стадии болезни.
Осложнения
В том случае если лечение началось ни вовремя или изначально проводилось не правильно, то это грозит серьёзными осложнениями.
В результате не вылеченного паранефрита может возникнуть гематогенная генерализация, в таком случае гной из пораженного органа попадает в кровеносные сосуды и разносится по всему организму.
Это приводит к обострению уже имеющихся симптомов и возможному возникновению гнойников в других органах и системах, в такой ситуации могут развиться:
- перитонит;
- пионторакс;
- сепсис;
- почечный свищ;
- прорыв гноя в мочевой пузырь.
Столь неблагоприятные осложнения в настоящее время возникают крайне редко, благодаря высокому уровню диагностики и терапии антибактериальными препаратами.
Диагностика
На латентной стадии, когда камни никак себя не проявляют, а симптомы воспаления очень слабы, недуг зачастую находят случайным образом – при обследовании. При вялом течении или в легкой стадии симптомы также малоспецифичны, и для постановки диагноза необходимо проводить лабораторные исследования.
Как правило, анализ мочи и крови позволяет диагностировать воспаление только в период обострения:
- Общий анализ крови – наблюдается лейкоцитоз, увеличение СОЭ, есть признаки анемии.
- Общий анализ мочи – микрогематурия, явно выраженная лейкоцитурия, может быть обнаружен белок. Чем сильнее выражен недуг, тем большее количество микробных тел обнаруживают в моче. Однако при окклюзии – блокирование оттока из одной почки, изменения в моче отсутствует.
- Характерным является изменения кислотности мочи: щелочная реакция указывает на вероятность формирования фосфатных камней, кислая – на возможное образование оксалатных и уратных.
Специальные пробы являются более информативными:
- проба по Нечипоренко демонстрирует преобладание лейкоцитурией над эритроцитурией;
- проба по Зимницкому – указывает на снижение плотности мочи;
- бактериальный посев не только информирует о наличии болезнетворной микрофлоры, но и позволяет выделить возбудитель.
Инструментальные методы обследования при подозрении на калькулезный пиелонефрит обязательны. Камни или песок в любом случае должны быть выведены, в противном случае лечение воспаления не принесет результата.
Для диагностики используют несколько разных методов:
- Обзорная рентгенография – хронический пиелонефрит приводит к изменению размеров почки, что прекрасно видно на снимке. Однако некоторые виды камней – уратные, например, при этом не выявляются.
- УЗИ – наиболее безопасный способ. Определяет все виды камней и песка в почках и мочевыводящих путях.
- Экскреторная урография – позволяет обнаружить изменения в форме и размерах чашечек, форниксов, снижение тонуса мочевых путей.
- Радиоизотопная рентгенография – позволяет обнаружить уменьшение секреторно-экскреторной функции органов, с двух или одной стороны.
- Хромоцистоскопия – при калькулезном пиелонефрите диагностирует нарушение выделительной функции.
- Почечная ангиография – к методу прибегают в сложных случаях. С его помощью оценивают состояние сосудов в почках.
- МРТ и дают наиболее полную картину повреждений и изменений в почках. Как правило, этот метод применяют при сложных формах заболевания для выбора метода лечения.