Как болит почка правая – симптомы
Появление болевого синдрома, локализующегося в области почек, говорит о различных нарушениях в их работе либо заболеваниях других органов. Ощущения при этом могут отличаться:
- тянущая и ноющая боль;
- острые рези, исчезающая в вертикальном положении тела;
- колики, которые распространяются в паховую область;
- сильный болевой синдром в области брюшины и правой почки, иррадирующий в поясницу;
- боль справа, отдающая в ногу.
Во всех случаях пациент испытывает дискомфорт, поэтому помощь специалиста является обязательной. Характер болевых ощущений – важный признак, имеющий огромное значение при проведении комплексной диагностики.
Лечение
Чтобы полностью избавиться от болей в правой почке, необходимо полностью вылечить заболевание, которое вызвало неприятную симптоматику. Однако существуют способы, которые помогут временно купировать болевой синдром в домашних условиях. К таким способам относятся:
- медикаменты;
- народные средства;
- массаж.
Применение медикаментов
Снять болевой синдром любого происхождения можно при помощи таких лекарственных средств:
- анальгетиков (Баралгин, Анальгин);
- спазмолитиков (Но-шпа, Папаверин), который расслабляют мышцы внутренних органов.
Но-шпа — эффективный спазмолитик при болях в правой почке
Если боли в правой почки вызваны сколиозом, кифозом, остеохондрозом, мышечной невралгией, то можно применять обезболивающие мази:
- Финалгон;
- Нурофен гель;
- Капсикам.
Многие мази с обезболивающим эффектом противопоказаны беременным. Препараты оказывают согревающее действие, что усиливает кровоснабжение поясницы. В результате может произойти отлив крови от плаценты и развиться гипоксия (кислородное голодание) плода.
Массаж
Массаж поможет улучшить кровообращение в пояснице, что снизит болевой синдром в правой почке. Процедура показана при следующих заболеваниях:
- сколиозе I и II степени;
- начальных стадиях кифоза;
- остеохондрозе вне фазы обострения.
Противопоказаниями для массажа являются:
- воспалительные процессы в организме;
- беременность;
- туберкулёз;
- высокая температура тела;
- менструация;
- онкологические заболевания;
- варикозное расширение вен;
- нарушение целостности кожного покрова поясницы.
Важные правила при массаже:
- во время процедуры не затрагивается область позвоночника;
- движения должны быть направлены от центра спины к периферии.
Алгоритм проведения массажа:
- Начните процедуру с поглаживающих движений. Прикосновения к спине должны быть лёгкими, без надавливания.
- Следующий этап — растирание области поясницы. Движения выполняются с большим усилием, чем поглаживания. Растирания можно проводить подушечками пальцев или ладонями.
- Выполните постукивания рёбрами ладоней по поверхности поясницы.
Постукивания по спине выполняются рёбрами ладоней
- Закончите массаж поглаживаниями.
Народные средства
Многие народные средства обладают обезболивающим действием. Если боли в правой почке вызваны пиелонефритом, гломерулонефритом, мочекаменной болезнью, то помогут такие народные рецепты:
- возьмите по 50 г крапивы и листьев берёзы. Залейте сырьё литром кипятка. Настаивайте средство 2 часа, процедите. Схема приёма — по 150 мл перед каждым приёмом пищи;
Листья берёзы обладают обезболивающим эффектом
- поместите в тару по чайной ложке зверобоя и коры крушины. Добавьте к компонентам пол-литра кипятка. Настаивайте 3 часа, процедите. Алгоритм употребления — по 100 мл после завтрака и ужина.
Симптомы боли в правой почке
Прежде чем отвечать на вопрос, что делать, если болит почка справа, нужно разобраться с основными проявлениями недуга. Клиническая картина в каждом конкретном случае различается и во многом зависит от основного провоцирующего фактора. Но есть общие симптомы боли в почке справа:
- появление в урине крови;
- рези при мочеиспускании;
- изменения запаха и цвета мочи;
- кожный зуд;
- головные боли;
- учащенный пульс.
Следует помнить, что болезни почек передаются по наследству. Поэтому если у одного из родителей диагностировано подобное заболевание, важно при первой же возможности обследовать ребенка, чтобы вовремя выявить патологию и пройти лечение.
Прогноз лечения и возможные осложнения
Прогноз лечения болей в правой почке зависит от вида и тяжести диагностированного заболевания. Наибольшую опасность представляют для человека такие патологии:
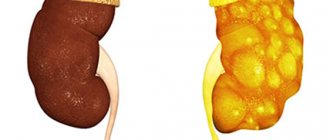
- абсцесс почки, который может закончиться нефрэктомией (удалением органа);
Абсцесс почки — патологическая полость, заполненная гноем
- хроническая почечная недостаточность, часто приводящая к полному угасанию выделительной функции почки;
- поченая колика. При отсутствии своевременной медицинской помощи пациент во время приступа может умереть.
Почему болит правая почка
Любой дискомфорт – это проявление какой-либо патологии. Каждый орган должен работать четко и стабильно, а сбой не возникает просто так. Поэтому если правая почка болит, важно знать, что делать. Существует несколько факторов, провоцирующих появление проблем:
- Воспаление аппендикса – может вызывать рези в нехарактерных областях, в частности в почках и области спины.
- Нефроптоз – смещение органа, которое часто диагностируется у женщин. С правой стороны болезнь развивается при недостаточной прочности связок и вследствие давления, оказываемого печенью.
- Мочекаменная болезнь – в большинстве случаев затрагивает именно правую почку.
- Пиелонефрит у беременных – возникает из-за стремительного увеличения матки в размерах. Дополнительно отмечается температура и частое мочеиспускание.
- Гидронефроз – патология, при которой ткани органа отмирают.
- Различные новообразования.
- Киста.
- Воспаление и гнойные процессы.
- Травмы.
- Болезни паразитарного характера.
Одна из функций почек – выделительная, поэтому при появлении любых тревожных симптомов следует обратиться к доктору, чтобы своевременно диагностировать и вылечить заболевание.
Причины
Боль почти всегда являются симптомом патологии.
Игнорировать симптом нельзя, так как они могут свидетельствовать о патологии органа
Они не появляются сами по себе, поэтому игнорировать боль нельзя. Среди основных причин можно выделить:
- опущение органа;
- пиелонефрит;
- аппендицит;
- мочекаменная болезнь;
- кисты;
- травмы и ушибы;
- различные новообразования.
Почки – очень важный орган, так как они обеспечивают полноценное функционирование выделительной системы. Поэтому при любом дискомфорте и тревожных признаков нужно срочно идти к доктору. Он проведет обследование и поможет быстро, легко избавиться от болезни.
Острые боли
Подобные ощущения являются специфичным симптомом, который может говорить о наличии следующих проблем:
- Мочекаменная болезнь – боль возникает внезапно и имеет приступообразный характер. Она может ощущаться в верхней или нижней части живота, отдавать в паховую область.
- Тромбоэмболия – кроме болевого синдрома, у пациента наблюдается кровь в моче. Эта патология очень опасна, угрожает здоровью и жизни пациента.
- Воспаление аппендикса – проявляется острыми резями, в том числе в почке справа.
- Радикулопатия – болезнь, при которой ощущения могут иррадировать в правый орган.
Боль и высокая температура
Когда в почке справа ощущается боль, и она дополняется таким симптомом, как температура, нужно срочно ехать в больницу. Подобное сочетание может быть симптомом острого пиелонефрита, раковой опухоли, гломерулонефрита, образования камней. Необходимо сдать комплекс анализов, пройти обследование, чтобы доктор мог поставить точный диагноз.
Дома облегчить боль и снизить температуру помогут следующие меры:
- Обернуть поясницу теплым одеялом или шерстяным пледом.
- Пить большое количество теплой воды – она способствует выводу вредных веществ.
Температура и боли в почках — признак острого пиелонефрита
Лечение проводится только по результатам обследования. Самолечение категорически запрещено, так как может вызывать тяжелые осложнения.
Тянущие боли
Как правило, характерны для кистозного образования, появляющегося на органе. Кроме того, подобные ощущения характерны для заболеваний, указанных в таблице:
| Печеночные болезни | Печень расположена над правой почкой и постоянно оказывает на нее давление |
| Киста | На ранней стадии никак не проявляется, но со временем пациент ощущает боль в животе, реже в пояснице |
| Нарушение оттока урины | Сопровождается растяжением фиброзной капсулы почки, вследствие чего возникает тянущая боль |
Диагностические процедуры
Где болит правая почка и что делать, если возникли такие ощущения? Такой же вопрос задают пациенты с левосторонним недугом. В первую очередь, необходимо провести диагностику:
- Анализ мочи: совокупный анализ, энтеробактериальный посев, специальные пробы.
- Исследование крови: общий и биохимический анализ.
- УЗИ почек и иных органов абдоминальный полости.
- Урография.
- Исследование почечных кровеносных сосудов.
- Биопсия почки (самом крайнем случае).
Ключевыми способами диагностики считается сбор анамнеза и обследование больного доктором, тесты и УЗИ. В случае если приобретенной информации предостаточно для проверки первопричины и постановки диагноза, в таком случае прочие обследования не нужны.
Итоги анализов мочи и крови продемонстрируют, существует ли в организме воспалительный процесс, в какой степени он интенсивен, в какой мере почки справляются с собственными функциями. Звуковое исследование дает возможность дать оценку положению внутренних органов. В случае, если в период УЗИ выявлена значительная почечная аномалия, требующая уточнения, в таком случае осмотр продолжается, максимальный его объем нужен при опухолевых процессах и подозрении на недоброкачественный вид новообразования.
При тупых болевых ощущениях все исследования ведутся в амбулаторном порядке, больной прибывает на процедуры и навещает доктора по мере надобности. В случае, если недомогания критические, сопровождаются высокой температурой и скачками артериального давления, больного помещают в стационар, и обследование выполняют далее.
Ноющая боль
Если ноет почка справа, необходимо пройти обследование у специалиста. Подобные ощущения появляются при развитии ряда патологий:
- Опущение или нефроптоз – болевой синдром локализуется в пояснице, а при изменении положения тела значительно уменьшается.
- Гидронефроз – обычно болезнь начинается бессимптомно, но затем появляется ноющая боль, которая может распространяться на всю поясницу.
- Пиелонефрит – сопровождается не только болью, но и субфебрильной температурой, дискомфортом при мочеиспускании.
Какие причины могут вызывать покалывание в области почек?
Прежде всего, следует отметить, что в поясничной области в непосредственной близости друг от друга располагается целый ряд органов. Помимо почек, сюда относятся поясничный отдел позвоночника, различные мышцы, сосуды, нервные стволы, надпочечники. Поэтому далеко не во всех случаях наличие той или иной симптоматики в поясничной зоне указывает на наличие ренального заболевания.
Если говорить именно о болезнях почек, могущих вызвать подобные болевые ощущения — сюда можно отнести практически любую почечную патологию:
- Пиелонефрит.
- поликистоз почек.
- Гломерулонефрит.
- Нефроптоз.
- Нефропатии.
- Гидронефроз почек.
- Мочекаменная болезнь.
- Почечный туберкулёз.
- Мочекислый диатез и т. д.
Однако, как уже было сказано, покалывание в области поясницы часто бывает связано и с патологиями, не имеющими отношения к почкам. В первую очередь, здесь следует отметить группу симптоматически сходных между собой недугов позвоночника, нервных и мышечных тканей. К ним, в частности, относятся:
- Пояснично-крестцовый радикулит.
- Остеохондроз.
- Миозит.
- Грыжи и протрузии межпозвоночных дисков.
- Поясничная невралгия.
В более редких случаях, покалывание в пояснице может быть связано с такими патологиями, как рассеянный склероз, местные травматические повреждения, поясничный опоясывающий герпес, сахарный диабет, локальные нарушения кровоснабжения, опухоли надпочечников и т. д.
Тупая боль
Как правило, характерна для хронического воспаления, развивающегося при попадании в организм инфекции. Также она может быть симптомом опухоли. Новообразования на первой стадии обычно никак не проявляются, но тупая боль, возникающая время от времени – повод насторожиться. Подобный характер ощущений обусловлен тем, что у самого органа болевых рецепторов нет.
При давлении его фиброзная капсула растягивается и вызывает дискомфорт, который говорит о начале заболевания.
Лечебные мероприятия и рекомендации
Независимо от характера или причины, при наличии болезненных ощущений в поясничной области лечебная тактика должна определяться врачом-специалистом. Направленность её зависит от того, какое именно заболевание выявляется у больного в результате диагностических мероприятий.
В большинстве случаев достаточно бывает грамотно проведённого консервативного лечения, однако при некоторых разновидностях недугов могут потребоваться хирургические манипуляции, вплоть до оперативного вмешательства.
Например, хирургическое лечение может потребоваться при обнаружении у больного межпозвонковых грыж, камней в почках, доброкачественных или злокачественных новообразований. Конечно, не всегда при наличии подобных заболеваний оперативное вмешательство является обязательным, и целесообразность его опять же определяется лечащим врачом.
Не следует забывать про возможности физиотерапии, лечебной гимнастики, мануальной терапии, народной медицины. Есть смысл задуматься о нормализации образа жизни и питания. Главное здесь — не заниматься самолечением, и любые меры или методы воздействия согласовывать со своим лечащим врачом.
Боль, которая отражается на ноге
Что делать, если с правой стороны почка болит и отдает в ногу. Для начала нужно понять, почему возникают подобные ощущения:
- Сильная тупая боль – симптом хронических заболеваний, развивающихся на фоне инфекции. Ощущения, иррадирующие в ногу, могут вызывать и различные новообразования.
- Ноющая боль – чаще всего наблюдается при смещении органа и пиелонефрите.
- Гидронефроз – один из симптомов заболевания – нарушения оттока мочи. Чашечки и лоханка органа увеличиваются, в результате чего давление повышается, и появляются болевые ощущения, распространяющиеся на паховую область и ногу.
- Кистозные образования – вызывают боль в ноге и животе.
- Камни в почках – проявляются коликами, при которых болит поясница и нижняя конечность.
Симптомы патологии
Как и любое заболевания, почечная колика имеет особенные симптомы, которые проявляются в следующем:
- резкое появление колющей боли в нижней части спины, отдающей в пах, вниз живота, а также верхнюю часть ног;
- повышенное газообразование, вздутие живота;
- частые и болезненные позывы к мочеиспусканию;
- приступы сильной рефлекторной рвоты.
Для информации! Спровоцировать боль могут вещества, оказывающие химическое, механическое или температурное воздействие.
Как правило, место появления боли сосредотачивается в области поясницы, а со временем болевой синдром распространяется и в область паха. В период приступов больной не находит себе места, любая поза вызывает раздражение и дискомфорт. Приступ носит длительный и волнообразный характер (боль усиливается либо уменьшается). Приступ, как правило, настолько сильный, что болевые ощущения распространяются на половые органы (мошонка, половые губы) и на верхнюю часть ног. Также боль может периодично нарастать, вследствие чего образуются частые позывы к мочеиспусканию с болезненным ощущением в мочевом канале. Одновременно со всеми симптомами, у больного могут возникнуть частые позывы к испражнению, сильное головокружение, приступы тошноты и спазмы в области солнечного сплетения. При длительном приступе колики увеличивается артериальное давление.
Для информации! Нарушенный баланс электролитов на стенках мембран органа также может вызвать болевые ощущения.
Если у пациента имеются конкременты, спазмы ощущаются внизу живота и влияют на общее функционирование кишечника. При наличии пиелонефрита у больного наблюдается повышенная температура тела, возможна лихорадка и нарушение сердечного ритма.
Боли при беременности
При вынашивании ребенка женский организм испытывает повышенные нагрузки, из-за чего страдают и почки. Постоянно увеличивающаяся в размерах матка нарушает нормальный отток мочи, все процесс ухудшаются, вследствие чего появляется боль. Как болит почка справа у беременных женщин – основные симптомы:
- дискомфорт в пояснице и области живота;
- частые позывы в туалет;
- головокружения;
- тошнота;
- слабость и озноб;
- повышенное давление;
- отсутствие аппетита.
При появлении любого из перечисленных симптомов нужно сходить к доктору и сдать мочу на анализ. Если в ней будет обнаружен белок, эритроциты или бактерии, врач назначит соответствующую терапию.
Как диагностировать заболевание
Как только у человека появляется хоть малейший дискомфорт в поясничной области в первую очередь стоит обратиться за помощью к своему участковому терапевту, который после осмотра назначит все необходимые обследования. Кроме этого необходимо пройти осмотр следующих узких специалистов:
- нефролога;
- ортопеда;
- уролога;
- травматолога;
- невролога;
- гинеколога.
Для постановки точного диагноза назначается:
- ОАК и ОАМ;
- биохимический анализ крови;
- УЗИ;
- суточные пробы и анализ урины по Нечипоренко;
- рентгенография;
- компьютерная томография;
- МРТ.
Для постановки диагноза назначаются необходимые анализы
В зависимости от характера боли назначаются определенные исследования на усмотрение врача и предполагаемого диагноза.
Консервативная терапия
Когда правая почка болит, первое, что нужно делать – идти к специалисту. После проведения необходимых исследований, он выпишет лекарственные средства. Это могут быть противовоспалительные препараты, антибиотики, медикаменты, обладающие мочегонным действием, спазмолитики.
Если орган сильно поврежден, проводится диализ – очищение крови от токсичных веществ при помощи особого препарата. Больной должен не только принимать лекарства, но и соблюдать диету, которая назначается специалистом.
Методы диагностики
При возникновении болей в правой почки обратитесь к терапевту. В дальнейшем могут понадобиться консультации других специалистов:
- уролога;
- нефролога;
- онколога;
- хирурга.
Для постановки точного диагноза могут применяться лабораторные методы исследования:
- общий анализ крови. Определяет уровень лейкоцитов, эритроцитов, тромбоцитов, гемоглобина в крови;
- биохимия крови. Позволяет оценить состояние внутренних органов;
- общий анализ мочи. В первую очередь нужен для выявления почечных патологий;
- бактериологическое исследование урины. Проводится при подозрении на инфекционные процессы в мочевыделительной системе. Определяет вид возбудителя воспаления;
- анализ мочи по Нечипоренко. Определяет количество лейкоцитов, эритроцитов и цилиндров в 1 мл урины;
- иммуноферментный анализ крови. Проводится для идентификации возбудителя вирусного гепатита.
Лабраторные методы исследования — важная часть диагностики организма
А также специалист может назначить инструментальные способы исследования:
- УЗИ почек, мочеточников. Метод выявляет почечные конкременты, очаги воспаления;
УЗИ почек — эффективное исследование, позволяющее оценить состяние и работу органов
- экскреторную урографию. Исследование проводится для оценки состояния сосудов почки. Пациенту внутривенно вводится контрастное вещество, которое накапливается в артериях почки. Далее выполняется рентгенография органа. Благодаря контрастному веществу сосуды на снимке лучше просматриваются;
- ультразвуковое исследование печени. В ходе обследования оценивается состояние печёночной паренхимы, параметры органа;
- биопсию печени, в процессе которой проводится забор биологического материала из органа при помощи пункции. Исследование выполняется при подозрении на гепатоз, цирроз;
- рентген, компьютерная томография позвоночника. Методы применяются при сколиозе, кифозе. Позволяют оценить степень деформации позвоночного столба;
- цистоскопию — обследование мочевого пузыря. Исследование выполняется при помощи цистоскопа — гибкой трубки, на конце которой находится осветительное оборудование и мини-камера. Медицинский прибор вводится в мочевой пузырь через уретру, мини-камера передаёт изображение органа на экран монитора.
Цистоскопия позволяет оценить состояние мочевого пузыря
Оперативное вмешательство
Операция выполняется при тяжелых заболеваниях. Среди опасных состояний можно отметить:
- обострение мочекаменной болезни, при котором камень блокирует мочеточники;
- доброкачественные опухоли;
- гнойные процессы;
- острая форма пиелонефрита;
- кистозные образования;
- раковые новообразования.
После хирургического вмешательства пациенту назначаются медикаментозные препараты – для быстрой реабилитации и восстановления всех функций важного органа.
Народные средства
После выявления причины, провоцирующие резкие боли в почках, для лечения можно применять различные народные средства, но только в качестве дополнения к основной терапии. Одно из них – грелка, которую прикладывают на больное место. Держать ее следует около тридцати минут, а затем принять ванну, добавив в воду любое эфирное масло.
Снять болевой синдром поможет клюквенный морс и напиток из можжевельника. Эти средства нормализуют работу мочевыделительной системы. Также популярные отвары, приготовленные на основе целебных трав, имеющих диуретический эффект. К ним относятся мята, ромашка, полевой хвощ, зверобой, петрушка. Травы следует заварить в термосе, настоять два часа, остудить и пить как чай.
Точно ли болят именно они
Почки локализуются по обеим сторонам от позвоночника, на уровне нижних грудных – верхних поясничных позвонков; часть их прикрыта реберной дугой. Сзади них расположены мышцы, удерживающие позвоночник в равновесии, которые могут напрягаться и болеть при сколиозах, межпозвоночных грыжах, остеохондрозе. Спереди находятся желудок, поджелудочная железа, кишечник, боль от которых может отдавать в поясницу. Сверху над левой почкой расположены легкие, а справа – печень с желчным пузырем; при их заболеваниях также может ощущаться дискомфорт в области поясницы.
Прежде чем разбирать, почему болят почки у человека, нужно определить, что болевой синдром обусловлен именно почечной патологией. Это можно описать так:
- боль в спине – в том месте, где реберная дуга крепится к позвоночнику (не поясница с другой стороны от пупка);
- может отдавать в область справа или слева от пупка;
- если встать на ноги, приподняться на носки, а затем резко опуститься на пятки, боль в пояснице усиливается.
Кроме этого именно о почечной патологии говорят такие симптомы:
- боль при мочеиспускании;
- неприятный запах мочи;
- поясница все время мерзнет;
- отеки век;
- частые или редкие позывы по-маленькому;
- повышенная утомляемость, усталость, отсутствие аппетита;
- запах аммиака изо рта;
- изменение цвета мочи;
- мелкие красные «прыщики» на сухой коже;
- боль в пояснице при поднятии тяжестей;
- сухость кожи;
- «пудра» из белых кристалликов на сухой коже;
- повышенное артериальное давление;
- снижение остроты зрения.
Питание
Диета назначается при почечной недостаточности, протекающей в хронической форме, нефротическом синдроме, гломерулонефрите. Другие заболевания не требуют коррекции питания – достаточно сократить количество употребляемой соли, приправы, алкоголь, пряности. Диета предполагает ограничение белковой пищи. Она провоцирует образование азотистых шлаков, которые плохо перерабатываются больным органом и скапливаются в крови. При этом белок – важный строительный материал для клеток, поэтому полностью исключать его нельзя. В меню разрешено включить нежирные сорта мяса и яйца.
Сократить количество соли необходимо при патологиях, сопровождающихся повышением давления и отеками. В этом случае блюда не нужно солить, также необходимо убрать из рациона колбасу, соления, маринады, копчености.
Диета – важная профилактическая мера почечных заболеваний. При наличии проблем рекомендуется употреблять много овощей и фруктов, зелень, арбузы. Объем кисломолочного творога, сыра и шоколада желательно ограничить.
Что делать — терапия почечных заболеваний
Лечить больного желательно в условиях стационара. Схема лечения зависит от поставленного диагноза. До обращения за медицинской помощью следует придерживаться определённых рекомендаций:
- Не допускать физических перегрузок и не поднимать тяжести.
- Исключить переохлаждение.
- Нужно выпивать не меньше 1 литра воды.
- Необходимо пересмотреть рацион, исключив острые, солёные и копчёные продукты.
- Запрещён самостоятельный приём лекарственных препаратов.
Профилактика
Основная профилактическая мера – не допустить развитие почечных заболеваний. Для этого нужно правильно питаться, вести здоровый образ жизни, избегать переохлаждения организма. Детей следует приучать к гигиене, которая имеет особое значение для девочек – в силу особого строения органов они наиболее подвержены различным воспалениям. Боли в почках могут быть возникать на фоне употребления медикаментов. Поэтому принимать их следует только по назначению врача – только он может подобрать нужный препарат и его дозировку.
Если почечное заболевание уже диагностировано, важно не допустить их нового появления. Основное правило профилактики заболеваний – своевременное обращение к доктору. Только в этом случае возможен благоприятный прогноз после терапии недуга.
Что делать и как лечить
Если появились боли в области правой почки, первое, что нужно сделать человеку, это записаться на прием к терапевту. Возможно, потребуется дополнительная консультация уролога и нефролога. Лечение болевого синдрома зависит от заболевания, спровоцировавшего неприятный симптом. Используются консервативные и оперативные способы. В первом случае назначают медикаменты для снятия воспаления, боли.
Это могут быть антибиотики, спазмолитики, диуретики, стероиды, антикоагулянты. Например, для снятия спазма и боли применяют Метамизол натрия, Дротаверин и Папаверин. При наличии воспалительного процесса доктора назначают антибактериальную терапию препаратами из группы фторхинолонов.
В тяжелых случаях, когда лекарства не дают должного эффекта, проводят операцию. Хирургическое вмешательство показано при опухолевых образованиях, гнойном остром пиелонефрите, кистозе, травмах органа, наличии камней, абсцессов. Иногда требуется трансплантация органа. После хирургической манипуляции необходим прием антибиотиков для предупреждения развития инфекции. Людям, которые склонны к тромбозам, выписывают лекарства из группы антиагрегантов. При патологическом повреждении применяют диализ. Иногда консервативные и оперативные методы сочетают.
Чтобы лечение дало скорый и продолжительный результат, рекомендуется соблюдать специальную диету. Из рациона полностью исключаются копченые, жареные, соленые, острые блюда, специи и пряности. Ограничить необходимо и употребление жирных, сладких продуктов.
Пациентам с мочекаменной патологией рекомендован обильный питьевой режим с целью предупреждения образования конгломератов в будущем. Для исключения рецидивов почечных заболеваний можно использовать фитосборы на основе трав. Хорошо себя зарекомендовали растительные препараты Фитолизин и Канефрон.