Что из себя представляет мочевой пузырь
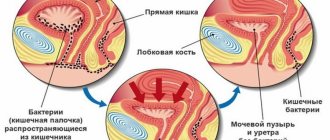
Мочевой пузырь (мочевик) расположен в малом тазу и является элементом выделительной системы. Урина образуется в почках и далее по мочеточникам поступает в мочевой пузырь для временного хранения. Далее по шейке мочевого пузыря урина попадает в уретру и выводится из организма. Процесс мочеиспускания контролируется детрузором — мышечной оболочкой органа.
Урина поступает в мочевой пузырь по мочеточникам, а выводится через уретру
Объём наполненного мочевого пузыря может составлять 700–800 мл.
Симптомы
Главные проявления тампонады пузыря будут болевые ощущения при попытке помочиться, позывы либо не дают эффекта, либо же выделяется небольшое количество урины. При пальпации над лобком определяется выпуклость, это переполненный мочевой пузырь. При малейшем надавливании на него возникает боль. Человек с тампонадой мочевого пузыря эмоционально лабилен, его поведение беспокойное.
На основании определения объема крови в мочевом пузыре устанавливают степень кровопотери. В урине есть примеси крови свежие или уже измененные. Стоит учитывать, что тампонада мочевого резервуара предполагает кровотечение. Вместительность пузыря у мужского пола составляет около 300 миллилитров, но по факту объем утерянной крови намного больше.
Симптомы разрыва мочевого пузыря
Поэтому у больного человека есть все признаки потери крови:
- бледные и влажные кожные покровы;
- сердцебиение;
- слабость и апатия;
- головокружение;
- увеличение частоты пульса.
Основными жалобами пациента с тампонадой будут болевые ощущения в области мочевого резервуара, неспособность к мочеиспусканию, болезненные и нерезультативные позывы, кружение головы, кровь в урине.
Анемия — одно из осложнений патологического состояния
Патологии мочевого пузыря и причины их появления
Исходя из периода появления заболевания мочевого пузыря подразделяются на следующие виды:
- врождённые. Такие патологии возникают во время внутриутробного развития человека,
- приобретённые. Образуются после рождения ребёнка.
Врождённые недуги
К врождённым патологиям мочевого пузыря относятся:
- экстрофия (выпадение) мочевого пузыря. Характерная особенность — локализация мочевого пузыря не внутри организма, а снаружи. Другие признаки — отсутствие шейки и передней стенки органа, расщепление уретры, расположение ануса выше положенного уровня, выход урины из организма через отверстия мочеточников,
- свищ мочевого пузыря — формирование аномального хода, который соединяет мочевой пузырь с влагалищем или кишечником. В итоге урина выходит наружу не через уретру, а через другой орган,
Свищ — патологический ход, который связывает мочевой пузырь с влагалищем или другими органами малого таза
- болезнь Мариона — полное или частичное нарушение проходимости шейки мочевого пузыря,
- уретероцеле — образование шаровидной кисты в месте соединения мочеточника с мочевым пузырём. Патологическое образование приводит к сужению мочеточника, что затрудняет нормальное движение урины.
Врождённые пороки развития мочевого пузыря могут быть обусловлены такими факторами:
- генетическими нарушениями,
- злоупотреблением беременной лекарственными средствами,
- инфекционными процессами в организме женщины в период беременности,
- вредными привычками беременной во время вынашивания ребёнка.
Приобретённые заболевания
Приобретённые заболевания мочевого пузыря можно разделить на несколько групп:
- патологии, главная особенность которых — нарушение процесса мочеиспускания: атония мочевого пузыря. Характеризуется снижением иннервации стенок органа. Иннервация — присутствие в тканях органов нервов, который связаны с ЦНС (центральной нервной системой). Благодаря этой связи человек может контролировать процесс мочеиспускания. При атонии нервы стенок мочевика повреждаются, что провоцирует появление такого симптома, как непроизвольное опорожнение мочевого пузыря. Заболевание развивается из-за воспалительных процессов, травм, заболеваний сосудов, злокачественных опухолей,
- гипотония мочевого пузыря — снижение тонуса мышц органа. При заболевании часто наблюдается задержка микции (опорожнения мочевого пузыря). Финальный этап патологии — парез (паралич) мочевого пузыря, который ведёт к нервно-мышечной дисфункции органа и полному прекращению мочеиспускания. Гипотония имеет и другое название — синдром стеснительного мочевого пузыря. Причины патологии — инфекционные болезни мочевыделительной системы, кисты, переохлаждение, хирургические вмешательства,
- гиперактивный мочевой пузырь. При заболевании усиливается давление внутри мочевика, что провоцирует избыточную активность детрузора. В итоге человек чувствует постоянные позывы к мочеиспусканию даже при незначительном объёме урины в органе. Заболевание также часто обозначается другим медицинским термином — синдром раздражённого мочевого пузыря. Предпосылками для появления патологии могут служить болезнь рассеянный склероз, полинейропатия, травмы позвоночника, новообразования злокачественного характера,
- невроз мочевого пузыря — нарушение процесса мочеиспускания в результате психологических факторов: стрессов, фобий, депрессии,
- цистит — воспаление стенок мочевика. Наиболее часто возбудителем цистита становится кишечная палочка. Провоцирующими факторами могут служить пиелонефрит (поражение почечных канальцев), половые инфекции, несоблюдение правил личной гигиены, переохлаждение, лучевая терапия органов малого таза, простатит у мужчин и миома (доброкачественная опухоль) матки у женщин. Если заболевание долгое время не лечить, то возникает буллёзный цистит — отёк и утолщение стенок мочевика,
Цистит характеризуется воспалением стенок мочевого пузыря
тригонит — поражение вирусами и бактериями треугольника Льетто (дна мочевого пузыря). Треугольник Льетто органичен устьями мочеточников и клапаном мочевика.Причины возникновения тригонита такие же, как и у цистита,
Молочницу мочевого пузыря вызывают грибы рода Кандида
- склероз или стеноз шейки мочевого пузыря. В результате увеличения объёма соединительной ткани в зоне шейки мочевого пузыря формируется аномальное сужение, что мешает оттоку урины. Происходит вздутие мочевика — рост параметров органа. Причины заболевания — цистит, уретрит (воспаление уретры), травмы, неудачные операции. А также патология имеет и другое название — фиброз мочевого пузыря,
- взвесь в мочевом пузыре или отложение солей. В урине здорового человека соли содержатся в небольшом количестве. При нарушении обмена веществ количество солей в моче растёт.Это приводит к образованию солевого осадка в почках и мочевом пузыре. Сначала появляется мелкодисперсная взвесь — кристаллы солей, диаметр которых не превышает 0,0005 мм. При отсутствии лечения параметры кристаллов увеличиваются,
Конкременты попадают в мочевой пузырь из почек
- кисты — округлые образования, внутри которых находится жидкость,
- папиллярная — самая «безобидная» из всех видов карциномы. Опухоль при росте не выходит за пределы мочевого пузыря, не имеет тенденции к метастазированию, не затрагивает мышечный слой органа,
- деформация или загиб мочевого пузыря — изменения нормальной формы органа. Причинами патологии могут быть травмы, цистит, мочекаменная болезнь, злокачественные опухоли,
Видео: доктор Малышева рассказывает о цистите
Особенности возникновения заболеваний у мужчин и женщин
Патологии мочевика чаще диагностируются у женщин, чем у представителей сильного пола. Это связано с такими аспектами:
- женская уретра шире и короче, чем мужская. По этой причине болезнетворным бактериям проще пробраться в мочевой пузырь и вызвать там инфекционный процесс,
Женский мочеиспускательный канал шире и короче, чем мужской
- во время беременности растущая матка сдавливает соседние органы, в том числе и мочевой пузырь. Это может спровоцировать деформацию мочевика. А также в период вынашивания ребёнка у беременных активно вырабатывается гормон прогестерон, который снижает защитные силы организма. В результате повышается вероятность возникновения воспалительных процессов в мочевом пузыре.
У мужчин распространённой причиной заболеваний мочевого пузыря является простатит. При патологии увеличивается предстательная железа. Аномальные параметры предстательной железы могут стать причиной пузырно-мочеточникового рефлюкса, при котором урина не выходит из организма через уретру, а разворачивается и начинает двигаться противоположном направлении, попадая в почки. Пузырно-мочеточниковый рефлюкс — распространённая причина инфекционных заболеваний органов мочевыделительной системы.
При простатите увеличенная предстательная железа может стать препятствием для мочеиспускания
Причины онкологического заболевания мочевого пузыря
Факторы риска:
- Курение. Через дым в организм курящего поступают химикаты, и они перерабатываются, оказываясь, в итоге, в моче. Их вред заключается в том, что они способны воздействовать на слизистую оболочку, в которую облачается покрытие мочевого пузыря, одновременно увеличивая опасность появления злокачественных клеток.
- Раса. Тот, кто обладает светлой кожей, больше подвержен этому риску.
- Половая принадлежность. У мужчин заболевание возникает чаще, чем у женщин.
- Контакт с определенными веществами, которые называются химическими. Именно почки отвечают за такой процесс, как естественная фильтрация веществ, оказавшихся в организме. Они туда поступают через кровь, то есть, сначала они оказываются в её клетках, с их дальнейшим перемещением – то есть, они оказываются в мочевом пузыре. Это, предположительно, и объясняет, почему так часто развивается данная болезнь. Химические вещества, из-за которых может развиться эта болезнь, достаточно разнообразны, и к ним относится не только мышьяк, но и многочисленные химикаты, привлекаемые к производству красителей, резиновых партий и др.
- Лечение рака в прошлом. Люди, болевшие раком, получают воздействие лучевой терапии. Как известно, её задача — обработка тазовой области, что повышает риски развития рака данного органа.
- Прием курсов лекарств от диабета. Есть средства, которые сильно облегчают задачу злокачественных клеток.
- Хроническое воспаление мочевого пузыря. Среди данных проявлений – цистит, и тогда имеет значение, использовался ли мочевой катетер, приводящий к таким последствиям, как плоскоклеточный рак данного органа.
- Семейная или личная история рака. Встречаются случаи, когда больной уже пострадал от данного заболевания, и риск вторичного возникновения заболевания возрастает. Если болезнь поражала кого-то из родственников, то пациент также относится к категории риска.
Симптоматика
Патологии мочевого пузыря могут сопровождать такие признаки:
- боли в нижней части живота, пояснице,
- жжение при мочеиспускании,
- снижение или увеличение суточного диуреза (объёма мочи, выделяемой почками за 24 часа),
- повышение температуры тела,
- озноб,
- тошнота,
- диарея,
- непроизвольное мочеиспускание,
- мутность и неприятный запах мочи,
- головные боли,
- отсутствие аппетита,
- снижение массы тела.
А также могут наблюдаться опасные симптомы, при которых требуется срочная медицинская помощь:
- макрогематурия (кровь в моче),
Мкрогематурия — опасный симптом патологий мочевого пузыря
- гной в урине,
- невыносимые боли в нижней части живота, которые не купируются анальгетиками,
- рвота,
- отсутствие диуреза,
- температура 38 градусов и выше,
- обмороки.
Некоторые опасные патологии мочевого пузыря могут протекать бессимптомно. Например, карцинома мочевика часто не имеет клинических признаков. Единственным выраженным симптомом может быть макрогематурия (кровь в моче).
Тампонада мочевого пузыря код мкб
Тампонада мочевого пузыря представляет собой патологическое состояние, при котором полость пузыря полностью заполнена кровяными сгустками. Такое состояние рассматривается медиками, как неотложное, ведь в связи с ним развивается нарушения мочеиспускания, а иногда и острая задержка урины.
Почему развивается?
Тампонада мочевого пузыря может стать следствием заболеваний мочеполовой системы, а также результатом травм. Основными причинами являются:
- травмы верхних мочевых путей;
- новообразования верхних отделов мочевыводящего тракта;
- новообразования мочевого пузыря;
- варикозное расширение вен мочевого резервуара и предстательной железы;
- повреждения капсулы предстательной железы вследствие того, что капсула разорвалась.
Частой причиной является рак мочевого пузыря
Как проводится диагностика
Диагностикой и лечением заболеваний мочевого пузыря занимается врач-уролог. Дополнительно могут понадобиться консультации других специалистов:
- нефролога,
- гинеколога,
- онколога,
- иммунолога.
Важную роль в диагностике патологий мочевика играют лабораторные тесты:
- общий анализ мочи. В ходе исследования оценивается цвет, прозрачность, консистенция урины.
- анализ мочи по Нечипоренко. Показывает, сколько форменных элементов содержится в 1 мл мочи. Если в мочевом пузыре возник инфекционный процесс, то будет повышен уровень лейкоцитов. При макрогематурии анализ покажет увеличенное число эритроцитов,
- бактериологичесий анализ мочи. Назначается при подозрении на инфекционные заболевания в мочевом пузыре. Выявляет вид патогенных микроорганизмов,
- общий анализ крови. Определяет уровень лейкоцитов, эритроцитов, тромбоцитов, гемоглобина в крови,
- биохимия крови. Предоставляет информацию о работе внутренних органов. Исследуемые показатели — креатинин, холестерин, мочевина,
- мазок из влагалища у женщин и мочеиспускательного канала у мужчин. Выполняется при подозрении на половые инфекции,
- пункция кист и раковых опухолей. Во время процедуры при помощи специальной иглы производится забор содержимого опухолей. Далее биологический материал исследуется в лаборатории под микроскопом.
Лабораторные методы исследования — важная часть диагностики заболеваний мочевого пузыря
А также для выявления заболеваний мочевого пузыря применяются инструментальные способы диагностики:
- ультразвуковое исследование. Метод позволяет определить форму органа, его параметры, степень сокращение детрузора. А также УЗИ может обнаружить почечные камни, кисты, злокачественные образования,
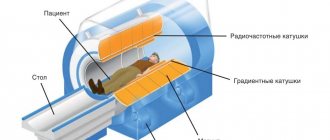
- компьютерная томография. Назначается в ситуациях, когда результаты УЗИ не дали необходимой информации для постановки точного диагноза. Во время исследования получают послойные снимки мочевого пузыря, что позволяет выявить даже скрытые патологии,
- экскреторная урография. Необходима для определения состояния сосудов мочевика. Первый этап процедуры — внутривенное введение обследуемому контрастного вещества. С током крови медикамент поступает в мочевой пузырь. После этого выполняется рентгенография органа. Контрастное вещество в несколько раз усиливает визуализацию артерий на снимке,
- цистоскопия. Проводится при помощи медицинского приспособления — цистоскопа (гибкой трубки, оборудованной светодиодом и мини-камерой), который вводится в мочевой пузырь через уретру. Во время исследования изображение органа выводится на экран монитора. Диагностический способ незаменим при деформации мочевика, наличии в органе конкрементов, кист, раковых образований.
Во время цистоскопии в мочевой пузырь через уретру вводится гибкая трубка, оснащённая осветительным оборудованием и миникамерой
Ранняя диагностика заболеваний мочевого пузыря — важный элемент успешного лечения.
Дифференциальная диагностика
Дифференциальная диагностика необходима для того, чтобы поставить единственный верный диагноз. Многие заболевания имеют схожие клинические признаки. Опираясь на результаты лабораторных тестов и показатели инструментальных методов исследования, специалист выбирает из списка возможных заболеваний истинное.
Диагностика
Ультразвуковое исследование органов малого таза — обязательное исследование при подозрении на рак мочевого пузыря и гематурии, позволяет оценить непосредственно стенку мочевого пузыря, обнаружить опухоль, степень её прорастания в стенку пузыря, поражение смежных органов. Кроме того, данное исследование позволяет выявит метастазы в близлежащих лимфатических узлах. Исследование выполняют при наполненном мочевом пузыре натощак.
При выполнения трансуретрального УЗИ (ТРУЗИ), трансвагинального и трансректального дианостическая ценность метода повышается, особенно при их сочетании.
Цистоскопия: эндоскопическое исследование уретры и мочевого пузыря под наркозом. Позволяет на глаз обнаружить опухоль, оценить ее размеры, распространенность. Возможно взятие биопсии- кусочка опухоли для исследования.
В некоторых случаях, при больших размерах опухоли выполняют компьютерную и магнитно-резонансную томографию органов малого таза.
Лечение
Лечение заболевания мочевого пузыря осуществляется при помощи следующих способов:
- медикаментозной терапии,
- химиотерапии,
- оперативного вмешательства,
- физиотерапевтических методов,
- народных средств.
Лекарственнаая терапия
Основу медикаментозной терапии заболеваний мочевого пузыря составляют соедующие группы лекарств:
- антибактериальные препараты (Амоксициллин, Цефотаксим). Медикаменты назначаются при воспалительных процессах в мочевом пузыре, вызванных бактериями,
- спазмолитики (Но-шпа форте, Папаверин). Лекарственные средства расслабляют мышцы мочевого пузыря, снижают болевую симптоматику,
Но-шпа форте эффективно устраняет болевой синдром
- анальгетики (Анальгин, Баралгин). Препараты уменьшают болевой синдром,
- жаропонижающие средства (Парацетамол, Ибупрофен),
- мочегонные средства (Канефрон, Фитолизин). Применяются при сниженном диурезе, цистите, мочекаменной болезни, отложении солей. Способствуют вымыванию бактерий, конкрементов из мочевого пузыря,
Канефрон Н способствует увеличению диуреза
- противопротозойные средства (Трихапол, Тинидазол). Назначаютсся при поражении мочевого пузыря такими паразитами, как трихомонады, лямблии,
- пробиотики (Бифидумбактерин, Линекс). Используются после антибактериальной терапии для восстановления нормальной микрофлоры кишечника.
Линекс восстанавливает микрофлору кишечника после курса антибиотиков
Пробиотики не только нормализуют микрофлору кишечника, но и повышают защитные силы организма. Объясняется это тем, что большая часть иммунных клеток формируется именно в кишечнике.
Хирургическое вмешательство
Показаниями для хирургического лечения заболеваний мочевого пузыря являются:
- злокачественные образования. Раковые опухоли иссекаются вместе с соседними тканями и лимфоузлами для исключения распространения злокачественного процесса. Если раковая опухоль достигла больших размеров, то проводится удаление мочевого пузыря. Вместо мочевика устанавливается имплант, к которому присоединяются мочеточники и уретра. После оперативного вмешательства пациент проходит курс химиотерапии,
- свищи мочевого пузыря. В ходе хирургического вмешательства патологические ходы иссекаются, аномальное отверстие в мочевом пузыре ушивается,
- стеноз шейки мочевого пузыря. Во время операции часть шейки мочеточника удаляется. Расширяется шейка за счёт пришивания искусственного лоскута,
- анурия, вызванная застреванием почечного камня в мочеточнике. Мочеточник рассекается выше места локализации камня, конкремент удаляется,
- почечные конкременты в мочевом пузыре. Если камни небольшого размера, то проводится литотрипсия — дробление камней при помощи ультразвуковой установки (литотриптера). Литотриптер во время процедуры может располагаться как на небольшом расстоянии от пациента, так и напрямую воздействовать на камни. При контактном виде операции литотриптер подводится к камням через уретру. После литотрипсии камни теряют свою целостность, распадаются на мелкие элементы и выходят из организма через уретру. Если камни в мочевом пузыре крупные, то они удаляются через мочеиспускательный канал специальными медицинскими щипцами,
Литотрипсия — эффективный способ дробления каиней
- папиллома, которая удаляется при помощи вапоризации (воздействия лазера). Через уретру в мочевой пузырь вводится резектоскоп (медицинский инструмент, снабжённый видеооборудованием) с лазерным наконечником. Под воздействием лазерного луча папиллома удаляется. А также при помощи лазера прижигаются сосуды для предотвращения кровотечения.
Довольно часто при нарушении оттока урины из мочевого пузыря пациентам устанавливается цистостома (полая трубка). Медицинское устройство помогает облегчить состояние человека до проведения оперативного вмешательства.
Цистостома — катетер, устанавливаемый в мочевой пузырь для оттока урины из органа
Алгоритм проведения процедуры:
- Полость мочевого пузыря заполняется антисептическим раствором для дезинфекции.
- В области лобка осуществляется прокол, через который вводится троакар (полый хирургический инструмент).
- Через троакар в мочевой пузырь вставляется катетер.
- Троакар удаляется.
- К внешнему концу катетера крепится мочеприёмник, в который будет поступать урина.
Физиотерапевтические методы
Физиопроцедуры — действенный способ консервативного лечения многих заболеваний мочевого пузыря. Наибольшей эффективностью обладают такие физиотерапевтические методы:
- электрофорез мочевого пузыря. Метод основан на введении в орган под воздействием электрического тока нужных лекарственных средств (антибиотиков, спазмолитиков, диуретиков). Преимущества электрофореза — точность воздействия препарата, длительная работа медикамента, отсутствие побочных эффектов. Метод показан при хроническом цистите, мочекаменной болезни, отложении солей в мочевике. Процедура запрещена при острых воспалительных процессах, злокачественных образованиях, сердечной недостаточности, туберкулёзе, высокой температуре тела,
- диатермия мочевого пузыря. На надлобковую и пояснично-крестцовую области накладываются электроды, которые нагреваются до определённых температурных показателей. Благодаря воздействию тепла в мочевом пузыре ускоряются обменные процессы, усиливается диурез, уменьшается болевой синдром. Диатермия показана при почечных конкрементах, взвеси в мочевом пузыре, гипотонии мочевика. Противопоказания — лихорадка, инфекционные заболевания, онкология, тяжёлые сердечные патологии.
Лечебная физкультура
Лечебная физкультура поможет нормализовать кровообращение в органах мочевыделительной системы, укрепить мышцы мочевого пузыря, нормализовать диурез. Метод применяется при следующих заболеваниях:
- мочекаменной болезни,
- гипотонии мочевого пузыря,
- атонии мочевика,
- гиперактивном мочевом пузыре.
Комплекс упражнений подбирается врачом индивидуально для каждого пациента. Первые занятия лечебной физкультуры проводятся под контролем специалиста в медицинских учреждения. После пациент может выполнять ЛФК и в домашних условиях.
Помощь народной медицины
При патологиях мочевого пузыря применяются травы с мочегонным и противовоспалительным свойствами. Эффективные народные рецепты:
- Возьмите две чайные ложки ромашки. Добавьте к сырью 200 мл кипятка. Настаивайте средство 60 минут. Процедите раствор. Принимайте настой по 100 мл утром и вечером после еды. Ромашка обладает противомикробным действием, показана при воспалительных процессах в мочевом пузыре.
Настои и отвары ромашки применяются при воспалении мочевого пузыря
- Поместите в кастрюльку две столовые ложки листьев берёзы, добавьте в ёмкость 300 мл воды. Варите средство на медленном огне в течение 30 минут. Остудите и процедите раствор. Схема приёма — по 50 мл три раза в день после еды. Листья берёзы способствуют увеличению диуреза, а также обладают обезболивающим эффектом.
Народные средства следует принимать с осторожностью и только после консультации со специалистом. Лекарственные травы способны вызывать аллергическую реакцию и другие побочные эффекты.
Диетическое питание
Диетическое питание при заболеваниях мочевого пузыря обладает такими полезными свойствами:
- нормализует обмен веществ,
- снижает воспалительный процесс в органе,
- устраняет болевой синдром.
Принципы диетотерапии:
- уменьшается употребление солёных, копчёных, острых, маринованных, жирных продуктов. Такая еда оказывает раздражающее действие на слизистую мочевого пузыря,
- запрещается приём алкогольных напитков, которые усугубляют работу мочевыделительной системы,
- в рацион активно включаются свежие овощи и фрукты, нежирные сорта мяса и рыбы, молочные продукты, крупы и макаронные изделия,
- в качестве напитков рекомендуется употреблять ягодные и фруктовые морсы, зелёный чай, травяные настои и отвары, чистую питьевую воду.
Фотогалерея: полезные продукты при заболеваниях мочевого пузыря
Овощи содержат много клетчатки
Фрукты богаты витаминами
При заболеваниях мочевого пузыря можно употреблять любые крупы и макаронные изделия
Овощные супы полезнее жирных рыбных и мясных бульонов
Зелёный чай нормализует работу мочевыделительной системы
При заболеваниях мочевого пузыря выбирайте нежирные сорта мяса
Клюквенные морс снижает воспалительные процессы в мочевом пузыре
Геморрагический цистит – от чего возникает, проявления, лечение
Геморрагический цистит представляет собой разновидность воспаления мочевого пузыря.
Характеризуется заболевание глубоким деструктивным процессом в слизистой оболочке, который распространяется на сосуды. В моче присутствует кровь во всех порциях.
Почему развивается патология?
Основная причина геморрагического цистита у женщин – патогенные микроорганизмы. К ним относятся бактерии, вирусы, грибки, простейшие.
Однако не у всех людей при инфекционном процессе развивается геморрагический тип воспаления мочевого пузыря. Глубокое поражение слизистой оболочки органа наступает при наличии следующих факторов:
- Привычка «терпеть» позывы на мочеиспускание. В результате урина застаивается, перерастягивается мочевой пузырь, что впоследствии приводит к ухудшению кровообращения.
- Опухоли и воспалительные заболевания в соседних органах.
- Нарушение иннервации мочевого пузыря на фоне постоянных стрессов, сахарного диабета.
- Длительная катетеризация.
- Камни в мочевом пузыре.
- Несоблюдение правил личной гигиены, ношение синтетического белья. В большей степени это касается лиц женского пола (уретра широкая и узкая). Анатомические особенности создают условия для легкого проникновения и распространения патогенных микроорганизмов.
Клиническая картина заболевания
У женщин геморрагический цистит имеет такие симптомы:
- дизуретические расстройства;
- общий интоксикационный синдром;
- болевые ощущения;
- появление крови в моче (гематурия).
Дизуретические расстройства
При геморрагическом цистите пациент предъявляет жалобы на частые позывы к мочеиспусканию, которые могут носить ложный характер и сопровождаются чувством рези и жжения.
Это связано с наличием отека слизистой оболочки мочевого пузыря, что приводит к дополнительному раздражению нервных окончаний. Иногда позывы имеют настолько сильный характер, и сдержать их человеку не удается — возникает недержание мочи.
Общий интоксикационный синдром
Характеризуется общей слабостью, разбитостью, снижением работоспособности, лихорадкой. Интоксикация является свидетельством инфекционного процесса в организме.
Боль
Человек ощущает дискомфорт в лобковой области, болевой синдром может иррадиировать (перемещаться) в поясничную и паховую области.
Гематурия
Разрушение целостности сосудистой оболочки сопровождается выходом эритроцитов в полость мочевого пузыря. В результате пациент отмечают окрашивание урины от розоватого до насыщенного красного.
Синдром острой задержки мочи, который развивается из-за тампонады мочевого пузыря сгустками крови, относится к осложнению цистита и требует оказания специализированной помощи.
При наличии вышеперечисленных жалоб врач назначает ряд лабораторных и инструментальных способов диагностики.
Лабораторные методы включают исследование:
- общего анализа крови и мочи;
- мочевых проб;
- биохимического анализа крови и мочи;
- анализа крови на инфекции передающиеся половым путем (ИППП);
- взятие мазка на флору из влагалища и шейки матки для женщин;
- взятие мазка на флору из мочеиспускательного канала для мужчин.
В перечень инструментальных способов входит:
- УЗИ мочевого пузыря и органов малого таза;
- цистоскопия;
- уретроскопия.
Характерные изменения в общем анализе крови и урины
Изменения в крови касаются скорости оседания эритроцитов (СОЭ), лейкоцитов и лейкоцитарной формулы.
При воспалении происходит:
- ускорение СОЭ;
- увеличение лейкоцитов (при бактериальной инфекции за счет нейтрофилов, при вирусной – за счет лимфоцитов);
- сдвиг лейкоцитарной формулы влево.
В общем анализе мочи обнаруживается ее помутнение, эритроциты (в норме их нет), лейкоциты (норма 1-2 в поле зрения), бактериурия.
Мочевые пробы
Целью исследования является дифференциальная диагностика между циститом, уретритом и простатитом (у мужчин). Проводится следующим образом: пациент выпускает небольшое количество мочи в первый стакан, затем во второй (большую часть), остатки в третий.
Расшифровка полученных результатов:
- цистит – при получении мутной мочи в трех стаканах;
- уретрит – мутная моча в 1 стакане, в остальных прозрачная;
- простатит – мутная моча в первой и третьей порции.
Биохимический анализ крови и урины
При цистите в исследуемой крови повышается уровень С-реактивного белка, сиаловых кислот, гаптоглобина которые являются неспецифическими маркерами воспаления.
Анализ крови на ИППП
Специфические инфекции способны вызывать острый геморрагический цистит. Обнаружение в крови антител к возбудителям ИППП дает возможность грамотно определить тактику лечения и купировать воспаление.
Инструментальная диагностика
Ультразвуковое исследование, цистоскопия, КТ позволяют выявить наличие характерных для геморрагического цистита изменений, провести дифференциальный диагноз со злокачественными новообразованиями и мочекаменной болезнью.
Как эффективно лечить заболевание?
Лечение геморрагического цистита осуществляется консервативными и хирургическими способами. Первый включают в себя прием антибактериальных и кровоостанавливающих средств, анальгетиков, спазмолитиков, фитотерапию.
Первая помощь
Облегчить проявление симптомов заболевания поможет:
- соблюдение пастельного режима;
- тепловые процедуры на нижнюю область живота;
- обильное теплое питье;
- употребление анальгетиков и спазмолитиков.
Если беспокоит острая задержка мочи, необходимо в срочном порядке обратиться к врачу, так как в противном случае существует риск разрыва мочевого пузыря.
Медикаментозная терапия
Бактериальная инфекция является показанием для приема антибиотиков. После определения вида возбудителя, врач назначает препарат, определяет длительность и режим приема.
Использование лекарственных свойств растений, таких как брусника, клюква, шиповник, розмарин способствует остановке роста микроорганизмов и воспалительных явлений. Фитотерапия помогает достичь уросептического эффекта и предотвращает камнеобразование.
К кровоостанавливающим препаратам относятся Аминокапроновая и Транексамовая кислота, Дицинон, Этамзилат натрия. Назначаются при обильной гематурии.
Кровоостанавливающим эффектом обладает витамин К, однако он начинает действовать через две недели от начала приема.
Для устранения болевого синдрома применяются нестероидные противовоспалительные препараты (Диклофенак, Кетолорак и другие). Стоит помнить, что длительное и бесконтрольное употребление НПВС может спровоцировать образование гастрита и язвенной болезни.
Спазмолитики расслабляют гладкомышечные клетки, которые образуют мышечную оболочку органа. Сокращение гладкомышечной мускулатуры непроизвольное. При наличии воспаления миоциты спазмированы. В результате приема спазмолитических препаратов (Дротаверина, Папаверина, Но-шпы) устраняются дискомфортные ощущения.
Особенности лечения у беременных
Лечение геморрагического цистита при беременности имеет свои особенности. Большинство антибактериальных препаратов оказывают негативное влияние на плод.
В перечень обязательных обследований беременных при подозрении на цистит входит мазок из влагалища на флору. При установлении возбудителя инфекции назначается терапия.
Хороший результат дают инстилляции. Данная процедура проводится в медицинском учреждении. Техника проведения заключается во введении через катетер антибактериальных растворов в полость мочевого пузыря. К плюсам инстилляций относится ее местное действие (отсутствует влияние на плод). Однако в ранние сроки беременности промывание мочевого пузыря не показано.
Оперативные методы терапии
Удаление кровяного сгустка методом цистоскопии представляет собой малоинвазивное вмешательство с использованием эндоскопической техники. Преимущество метода заключается в возможности осмотра полости мочевого пузыря и прижигания кровоточащих сосудов.
К хирургическому лечению приступают только в том случае, если консервативная терапия не приносит результатов.
Употребление клюквенного морса оказывает лечебное и профилактическое действие, так как способствует окислению мочи. Кислая среда препятствует прилипанию микробов к слизистой оболочке.
К лекарственным растениям, обладающим противовоспалительным действием, относятся толокнянка, брусника, яснотка белая и плоды можжевельника. Можно их принимать по отдельности и в виде сбора.
Чтобы приготовить чай, нужно смешать все вышеперечисленные растения в пропорции 1:1:1:1. Далее одна столовая ложка сырья заливается кипятком (3 стакана). Режим приема: по одному стакану три раза в день. Курс лечения составляет десять дней.
Осложнения и последствия
К осложнениям цистита относят пиелонефрит (восхождение инфекционного процесса к почкам), тампонаду мочевого пузыря.
При неправильно подобранном лечении или его раннем прерывании острое течение переходит в хроническое.
Как избежать проявления заболевания?
Для профилактики заболевания нужно:
- своевременно опорожнять мочевой пузырь;
- избегать переохлаждений;
- соблюдать гигиену наружных половых органов;
- использовать барьерные методы контрацепции;
- рационально питаться;
- своевременно лечить эндокринные заболевания (сахарный диабет).
Прогноз: от чего зависит?
Исход заболевания зависит от причины его возникновения. Если воспаление было вызвано инфекционным агентом, то при адекватно подобранной терапии прогноз благоприятный.
При наличии опухоли последствия воспаления зависят от ее стадии.
Рекомендуем другие статьи по теме
Источник: https://UroHelp.guru/mochevoj-puzyr/cistit/gemorragicheskij.html
Итог лечения и возможные последствия
Итог лечения патологий мочевого пузыря зависит от сложности заболевания, а также своевременности диагностики и лечения. Благоприятный прогноз можно сделать в ситуации, когда заболевание выявлено на ранней стадии развития. В запущенном состоянии даже незначительный недуг может привести к печальным последствиям.
К наиболее тяжёлым осложнениям заболеваний мочевого пузыря относятся:
- онкология мочевого пузыря IV степени, когда злокачественный процесс распространяется за пределы органа. В такой ситуации проводят радикальную цистэктомию — операцию по удалению мочеточника и некоторых органов половой сферы. У мужчин кроме мочевика удаляются предстательная железа и семенные пузырьки, у женщин — матка, яичники и маточные трубы,
- сепсис — заражение крови. Это заболевание часто заканчивается летальным исходом пациента,
- парацистит — воспаление жировой клетчатки, окружающей мочевой пузырь. Заболевание может сопровождаться образованием гнойников, а также распространением инфекции в другие органы.
Код по МКБ 10 рак мочевого пузыря – особенности недуга и его лечение
Рак мочевого пузыря — чаще всего переходноклеточный. Симптомы включают гематурию; позже задержка мочи может сопровождаться болью. Диагноз подтверждают методами визуализации или цистоскопией и биопсией. Выделяют оперативное лечение, разрушение ткани опухоли, внутрипузырные инстилляции или химиотерапию.
Значительно реже встречаются другие гистологические типы рака мочевого пузыря, имеющие эпителиальное (аденокарцинома, плоскоклеточный рак мочевого пузыря, смешанные опухоли, карциносаркома, меланома) и неэпителиальное (феохромоцитома, лимфома, хориокарцинома, мезенхимальные опухоли) происхождение.
Мочевой пузырь может также поражаться вследствие прямого прорастания злокачественных новообразований из соседних органов (простата, шейка матки, прямая кишка) или отдалённого метастазирования (меланома, лимфома, злокачественные опухоли желудка, молочной железы, почек, лёгких).
Что такое «рак мочевого пузыря »?
При раке мочевого пузыря на стенке органа начинают размножаться атипичные клетки. Течение опухоли злокачественное, однако заболевание прогрессирует постепенно и пациент может успеть выявить патологию на ранних стадиях.
Среди злокачественных новообразований рак мочевого пузыря встречается приблизительно в 4 % случаев. Примечательно, что болезни более подвержены жители развитых стран. Во многом это связывают с тем, что провоцирующими факторами часто выступают курение, неправильное питание, хлорированная вода и другие экологические аспекты.
Рост злокачественных клеток может происходить в полости органа или же распространиться на другие органы путем прорастания через стенку пузыря.
Как правило, атипичные клетки образуются только на слизистой оболочке, а рост опухоли происходит внутрь полости органа. Однако приблизительно 20% рака проникает в более глубокие слои (мышечный), что повышает вероятность летального исхода.
Рак сопровождается выраженными симптомами нарушения мочеиспускания и болезненности. Диагностика состояния не составляет труда.
Анатомически различают следующие виды патологии:
- рак тела мочевого пузыря;
- рак дна мочевого пузыря;
- рак шейки мочевого пузыря.
Каждый вид немного видоизменяет клиническую картину и может иметь значение при проведении хирургической операции.
По характеру течения различаются следующие формы рака:
- Переходноклеточная. Развивается из переходного эпителия, редко метастазирует и обычно устраняется до этапа, на котором заболевание угрожает жизни пациента. Является самым распространенным типом рака мочевого пузыря. В 30% случаев может перейти инвазивный рак, который более опасен.
- Плоскоклеточный. Встречается редко, одной из причин развития называют заражение паразитами.
- Аденокарцинома. Опухоль разрастается из железистого эпителия.
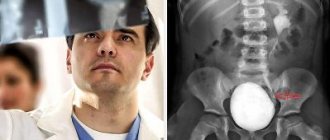
Как выглядит рак мочевого пузыря с фото
Рак мочевого пузыря легко диагностируется с помощью ультразвукового исследования, которое выявляет наличие новообразования. Примеры того, как выглядит рак, приведены ниже:
Так как мочевой пузырь – полый орган, любые патологические образования в его полости видны сразу. После выявления рака проводят другие исследования, чтобы подтвердить или опровергнуть злокачественность процесса.
Профилактика
В десятилетнем исследовании включавшем почти 49 000 человек, было установлено, что у тех, кто пил как минимум полтора литра воды (6-8 стаканов) в сутки, существенно снижались случаи рака по сравнению с теми, кто пил меньше. Также было обнаружено, что риск рака мочевого пузыря снижался на 7 % за каждые 240 миллилитров добавленной жидкости[8].
Профилактика рака мочевого пузыря состоит из мероприятий по устранению профессиональных вредностей химического производства: в первую очередь исключают непосредственный контакт рабочих с химикатами, а также строго проводят и диспансеризацию. Радикальному лечению методом электрокоагуляции или хирургическому удалению подлежат все доброкачественные папилломы мочевого пузыря. Необходимо также своевременное лечение воспалительных заболеваний.
Проведенные в последнее время исследования выявили непосредственную связь рака мочевого пузыря с курением, поэтому отказ от последнего часто рассматривают как необходимую профилактическую меру для предупреждения разных онкологических заболеваний, в том числе и рака мочевого пузыря.
Первые признаки рака мочевого пузыря
На первых этапах заболевания симптомы незначительные. Наличие опухоли может провоцировать появление крови в моче или учащение мочеиспускания из-за уменьшения свободного объема пузыря.
Частые позывы к мочеиспусканию, слабые боли в области половых органов, крестца и низа живота – основные жалобы, которые могут беспокоить пациентку на начальных стадиях. В этот момент нельзя откладывать обращение к врачу, так как патология будет прогрессировать, а вылечить ее станет сложнее.
Симптомы рака мочевого пузыря
Рак мочевого пузыря у женщин характеризуется симптомами, которые явно наталкивают на мысль, что в организме что-то идет не так. Когда заболевание уже в разгаре или на последних стадиях, клиническая картина выражена достаточно сильно:
Источник: https://KamenOnline.ru/mocheispuskanie/metastazy-v-mochevom-puzyre-prognoz.html
Профилактика
Для профилактики заболеваний мочевого пузыря выполняйте несложные правила:
- не переохлаждайтесь,
- рационально питайтесь,
- применяйте медикаменты согласно инструкции, а также после консультации с лечащим врачом,
- занимайтесь спортом. Активный образ жизни способствует укреплению иммунитета,
- следите за массой тела, не допускайте ожирения,
- откажитесь от употребления алкоголя,
- регулярно проходите профилактические медицинские осмотры.
Элементарные меры профилактики и внимательный подход к своему здоровью помогут снизить риск возникновения патологий мочевого пузыря. Если же заболевания мочевика уже диагностированы, то единственное верное решение — выполнение всех рекомендаций специалиста.
Этиология и патогенез
В происхождении эпителиальных опухолей признана химическая теория.
Конечные метаболиты ароматических аминов (ортаминофенолы), таких как в-нафтиламин, бензидин обладают канцерогенным действием и вызывают образование опухолей мочевого пузыря.
Группой риска являются рабочие определенных отраслей промышленности:
- печать,
- литейное производство,
- алюминевое плавление,
- лакокрасочные предприятия,
- газовое хозяйство,
- производство смолы.
Кроме того, канцерогенными свойствами обладают некоторые эндогенные метаболиты (скатол, индол), имеющие сходство с дериватами ароматических аминов и в норме постоянно выделяющиеся с мочой.
Поэтому наиболее чаще возникают опухоли мочевого пузыря, чем лоханки и мочеточника, так как моча дольше пребывает в мочевом пузыре. Задержка мочи имеет значение особенно у мужчин пожилого возраста с урологическими заболеваниями, сопровождающимися инфравезикальной обструкцией.
Курение табака ведет к повышенному выделению с мочой продуктов горения, которые являются канцерогенами, что приводит к высокой частоте заболеваемости раком мочевого пузыря. Выведение с мочой радионуклидов (актуально вследствие аварии на ЧАЭС), некоторых лекарственных препаратов (фосфамид, анальгетические смеси и др.) также является факторами риска развития опухоли мочевого пузыря.
Кроме того, жители крупных промышленных городов подвержены влиянию канцерогенных факторов окружающей среды (дым производственных предприятий, сброс отработанных отходов со сточными водами, вдыхание выхлопных газов автотранспорта).
Диагностика опухоли мочевого пузыря
Сложности в диагностике РМП (рака мочевого пузыря) возникают вследствие малосимптомного течения заболевания на ранних стадиях.
Основной метод диагностики РМП и рака верхних мочевых путей – эндоскопический метод – цистоскопия, уретеропиелоскопия с последующей биопсией ткани опухоли и других участков слизистой оболочки.
С помощью цистоскопии определяют локализацию, размеры, количество опухолей, направление роста, расположение по отношению к устьям мочеточников и шейки мочевого пузыря, другие изменения слизистой оболочки.
Биопсия опухоли и стенок мочевого пузыря является единственным методом верификации опухолевого процесса, с помощью которого можно оценить гистологическую структуру опухоли и определить степень дифференцировки опухоли.
Вторым этапом является ТУР (трансуретральная резекция), во время которой кроме удаления опухоли определяется глубина инвазии и истинная стадию опухолевого процесса, что необходимо для разработки тактики дальнейшего лечения.
Фотодинамическая диагностика
В последние годы в практическую урологию внедрен новый метод диагностики поверхностного РМП – фотодинамическая диагностика (ФДД). Данный метод диагностики основан на введении в мочевой пузырь (за 2-4 часа до исследования) 5-аминолевулиновой кислоты (5-АЛК), которая превращается в протопорфирин IX, избирательно накапливающийся в опухолевых тканях и вызывающий флюоресценцию опухоли при воздействии поляризованного синего цвета.
ТУР с использованием ФДД имеет бесспорные преимущества перед стандартной цистоскопией. Применение ФДД позволяет получать биопсийный материал из всех заинтересованных участков мочевого пузыря и производить их резекцию.
Цитологическое исследование мочи
Если при цистоскопии не найдено типичной папиллярной опухоли, а найдены аномалии слизистой, подозрительные на рак, то применяется цитологическое исследование мочи. Для диагностики низкодифференцированных форм и внутриэпителиального рака, а также в определении резидуальной опухоли после ТУР эффективность цитологического исследования равна 95%.
Инструментальные методы исследования
Специфичность и чувствительность различных методик УЗИ (трансабдоминальное, трансректальное, трансуретральное УЗИ) в диагностике РМП составляет 50-70%. Данный метод уступает КТ и МРТ, прежде всего при определении глубины инвазии опухоли.
УЗИ картина опухоли разнообразная, но чаще всего опухоль определяется в виде экзофитного образования разных размеров, на ножке, в просвете мочевого пузыря. Полипозиционное исследование и другие признаки позволяют отличить её от камней и сгустка крови.
При УЗИ с трудом распознаются опухоли, располагающиеся в области шейки, передней стенки, верхушки мочевого пузыря, простатического отдела уретры, а также опухоли небольших размеров, в трабекулярной стенке и при микроцисте.
КТ является одним из точных и специфичных методов диагностики при РМП. Особенно информативен этот метод в определении экстравезикального распространения опухоли (T3b, T4), поражения метастазами регионарных лимфоузлов (если лимфоузлы более 1,5 см.) и определении наличии отдаленных метастазов.
Однако наиболее точным методом распознавания регионарных метастазов является лимфодиссекция при открытом оперативном доступе или при лапароскопии. Ограничениями метода являются опухоли менее 1 см. и невозможность отличить опухоль Та и Т1 от инвазии в стенку мочевого пузыря.
РМП распознается по дефекту наполнения контрастного вещества на нисходящей цистограмме. При поражении опухолью мочеточника и ЧЛС выявляется соответствующий дефект наполнения при экскреторной урографии и ретроградной уретеропиелографии, а при прорастании опухоли в устье мочеточника выявляется уретерогидронефроз и снижение функции почки со стороны поражения.
МРТ превосходит по диагностической ценности КТ и УЗИ в определении стадии рака мочевого пузыря, нет лучевой нагрузки и лучше визуализирует труднодоступные области и поражение лимфоузлов метастазами.
Дифференциальная диагностика
РМП дифференцируют от туберкулезных или сифилитических опухолеподобных грануляций, туберкулезных и простых язв, эндометриоза, хронического геморрагического цистита, гранулематозного цистита. При этом обычно требуется проведение курса инстилляций мочевого пузыря и противовоспалительную терапию, после чего проводится повторный осмотр и биопсия мочевого пузыря.
Цистоскопическая картина при прорастающих в пузырь опухолях матки и придатков, простаты, прямой кишки практически не отличается от таковой при РМП. Требуется консультация соответствующих специалистов.