Эффективность стационарного лечения зависит не только от работы квалифицированного врача, как принято думать, но и от правильно оказанной пациенту сестринской помощи. Медсестры следят за состоянием больных и стремятся сделать процесс лечения максимально продуктивным и комфортным. Без их участия невозможно обойтись в случае лечения тяжелых заболеваний, особенно таких, как, например, пиелонефрит. Осуществление грамотного сестринского процесса при пиелонефрите является одной из важнейших составляющих эффективного лечения.
Что такое пиелонефрит?
Пиелонефрит представляет собой серьезное заболевание почек, вызванное попаданием в организм бактериальной инфекции. В большинстве случаев происходит инфицирование лоханки и паренхимы кишечной палочкой или другими бактериально-вирусными соединениями. Заражение обычно происходит через мочевыводящие пути или гематогенным путем – через попавшую в почки зараженную кровь.
Развитию пиелонефрита чаще подвержены дети до 7 лет. Причем девочки болеют в несколько раз чаще, чем мальчики, что связано с анатомией и особенностями развития организма. Встречается заболевание и у взрослых: у женщин в период от 18 до 30 лет (особенно в период беременности) и у мужчин, страдающих от простатита. Также существует понятие старческого пиелонефрита, риск развития которого у пожилых увеличивается с каждым прожитым десятилетием.
Довольно частой причиной развития заболевания является мочекаменная болезнь. Нарушение оттока мочи приводит к образованию патогенной микрофлоры в мочевыводящих путях и последующему воспалению почек. Продукты жизнедеятельности болезнетворных бактерий в дальнейшем попадают в кровь, что приводит к общей интоксикации организма.
Виды и симптоматика пиелонефрита
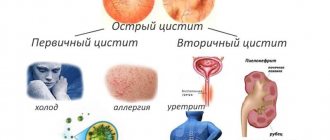
По характеру заболевания в медицине выделяют два вида пиелонефрита: острый и хронический. При первичном пиелонефрите симптоматика заболевания выражена слабо: имеет место лихорадочное состояние. Оно обусловлено повышением температуры тела, ознобом, общей усталостью и вялостью, тошнотой.
При вторичном пиелонефрите, для которого характерно значительное нарушение оттока мочи, у пациентов возникают сильные боли в пояснице на фоне общего ухудшения самочувствия и высокой температуры (до 40°C). Боли с течением времени могут исчезать, температура может снижаться до субфебрильных показателей, что, однако, не говорит о выздоровлении – симптомы появляются снова.
Хронический пиелонефрит развивается и в случае если предусмотренное лечение было не эффективным или не оказывалось совсем. Для перехода болезни в хроническую форму требуется обычно полгода. При хроническом пиелонефрите сестринский процесс, врачебная помощь и стационар являются обязательными. Довольно часто перешедшее в хроническую форму заболевание почек дает о себе знать не только высокой температурой и недомоганием, но и появлением гематурии и гипертензии. Совокупность этих симптомов ведет к неизбежной почечной недостаточности, а в последствии способна привести и к летальному исходу.
Общая информация о болезни
Это заболевание распространенное, диагностируется как у детей, так и у взрослых. Чаще всего от него страдают:
- люди со сниженным статусом иммунной системы;
- пожилые люди;
- маленькие пациенты 6–7 лет;
- женщины в период вынашивания ребенка.
Воспаление может выступать в качестве осложнения бактериальной инфекции, при этом не играет роли, где именно находится «очаг» воспаления (в бронхах, легких или ротовой полости).
Пиелонефрит нередко обусловлен наличием в органах мочевыделительной системы камней. Конкременты раздражают почку, вызывая ее воспаление. При продолжительном течении МКБ, процесс переходит в хроническую форму и приводит к изменениям в структуре тканей.
Заболевание (в хронической форме течения) считается патологией, оно приводит к необратимым изменениям и может стать причиной некротических процессов.
На фоне пиелонефрита нередко развивается карбункул, в сложных случаях. При значительном нарушении оттока мочи почка видоизменяется, напоминает «очаг» инфекции, полости ее заполнены мочой и гноем.
Несмотря на широкую распространённость и легкую диагностику болезнь часто переходит в хроническую форму течения, она обусловлена появлением обострений. Но даже в эти моменты больной может не обращать внимания на характерную симптоматику, поскольку она выражена слабо.
Притупляя бдительность больных, хронической формы пиелонефрит, приводит к осложнениям, на фоне которых развивается почечная недостаточность.
При острой форме течения воспаление развивается стремительно, возникает яркая и специфическая симптоматика. Если не купировать патологические процессы в почках, то возникнут различные осложнения, способные привести к смертельному исходу.
В хронической форме болезнь протекает латентно, без выраженных признаков. Симптомы беспокоят, лишь в периоды обострения.
Причины возникновения:
- инфицирование патогенными микроорганизмами;
- системные переохлаждения;
- нарушение оттока мочи из лоханок;
- закупорка мочеточников конкрементами.
Пиелонефрит – это опасное заболевание бактериального характера, чтобы оно появилось необходимо инфицироваться:
- кишечной палочкой;
- стафилококком;
- стрептококком;
- сине-гнойной палочковидной бактерией.
Именно эти микроорганизмы и являются причиной возникновения болезни, они попадают на капсулу почки, вызывая ее воспаление. Могут с током крови, закупорить паренхиму, вызвав патологические изменения в работе органов мочевыделительной системы.
Диагностика заболевания
Перед тем как приступить к осуществлению сестринского процесса при пиелонефрите, необходимо провести сбор анамнеза. Врач-нефролог опрашивает пациента (в случае лечения ребенка — его родителей) касательно течения болезни и беспокоящих симптомов. При подозрении на пиелонефрит больной должен сдать такие анализы, как:
- общий и биохимический анализ крови;
- УЗИ мочевыделительной системы;
- урография;
- анализ мочи на бакпосев.
Уже после того как необходимая информация была собрана, врачом составляется план лечения. При наличии вопросов у больного или членов его семьи, доктор должен на них ответить. Также он проводит консультацию касательно сроков терапии, ее основных моментов. После поступления пациента в стационар начинается работа медсестер.
Врачебная диагностика перед началом терапии
Лечением займется врач-нефролог, когда специалист отсутствует, то стоит обратиться за консультацией к урологу.
Диагностировать болезнь поможет ряд исследований:
- УЗИ мочеточников и почек;
- анализ биологических секретов на биохимию;
- обширная урография;
- анализ урины на бакпосев и чувствительность к антибиотикам.
Для выявления наличия в органах конкрементов, изменений структурного характера, очагов инфекции может быть порекомендовано КТ или МРТ.
Начало сестринского ухода
Первым этапом сестринского процесса при пиелонефрите является разговор с новым пациентом касательно режима дня и предстоящих процедур, анализов. Второй этап представляет собой вторичную диагностику больного. Она заключается в выявлении факторов, которые могут негативно или позитивно повлиять на процесс лечения. Медсестра также отвечает на возможные вопросы пациента и принимает во внимание его пожелания.
На основе показаний лечащего врача и беседы с новоприбывшим пациентом касательно его самочувствия и основных жалоб медсестра составляет письменный план ухода. Выделение ключевых проблем и оценка будущих перспектив позволяет медсестре грамотно составить план ухода, который также будет содержать определенные цели. Главной целью сестринского процесса при пиелонефрите, как и при любой другой болезни, является достижение положительных результатов в случае осуществления сестринского вмешательства.
Помимо главной цели медсестра должна принять во внимание и продумать выполнение еще двух видов важных задач: краткосрочных и долгосрочных. Обычно краткосрочные цели выполняются в течение того периода времени, на протяжении которого пациент находится в стационаре. Долгосрочные же цели выполняются самим пациентом уже после выписки из больницы. Направлены они скорее на реабилитацию, поэтому ставятся в приоритет не всегда.
Третий и четвертый этап
На третьем этапе, после диагностирования пациента и определения целей, составляется план ухода. Он, по сути, является не только письменным руководством, которое помогает медсестре скоординировать свои действия и сэкономить время, но и некой формой отчета для контроля состояния пациента и материальных затрат на его лечение.
Четвертый этап подразумевает под собой непосредственно осуществление сестринской помощи и поддержки. Сестринский процесс при пиелонефрите у детей и у взрослых включает в себя оказание помощи в каждодневных действиях и потребностях. Так, например, медсестра должна помочь пациенту одеться, помыться или почистить зубы, сходить в туалет.
Ее задачей также является формирование условий, при которых лечение будет происходить максимально эффективно. Различные профилактические мероприятия, предупреждение развития осложнений, выполнение процедур (капельницы, уколы, клизмы) — проведение всех этих манипуляций также лежит на плечах медсестер. Особо важным моментом при лечении пиелонефрита — болезни почек — является ведение «мочевого листа», в котором указывается вся необходимая информация для контроля течения заболевания: количество в моче сахара и белка, наличие эритроцитов, эпителия и так далее.
Диагностика
Для постановки диагноза пиелонефрит уролог-нефролог проводит опрос пациента и направляет на сдачу анализов и инструментальное исследование.
В ходе опроса врач определяет симптоматику, ее длительность и наличие прочих хронических заболеваний и патологий мочевыделительных органов.
Пациент сдает кровь для проведения общеклинического, биохимического исследования. Результаты позволяют определить состояние пациента и наличие воспалительного процесса. Общеклинический и бактериологический анализ урины помогает диагностировать воспалительный процесс в мочевыделительных органах. При изменении показателей белка, солей, мочевины врач предполагает мочекаменную патологию, прочие патологии органов мочевыделительной системы, предшествующие пиелонефриту.
Для подтверждения диагноза пациент проходит ультразвуковое исследование почек с допплерографией, МРТ, рентгенодиагностику, секреторную урографию. На основе полученных данных врач определяет план лечения и сестринского ухода за больным.
Сестринский процесс при остром пиелонефрите
Уже непосредственно на четвертом этапе начинается реализация сестринской помощи. Медсестра, помимо проведения бесед с пациентом и его родственниками, оказывает необходимый уход. Первые дни в больнице больной должен сохранять строгий постельный режим. Переход на полупостельный режим возможен лишь при ослаблении симптомов болезни, улучшении общего состояния.
При остром пиелонефрите запрещено даже посещение туалета. Поэтому медсестра обязана вовремя подавать горшок (судно) и своевременно утилизировать отходы. Одним из моментов сестринского процесса при пиелонефрите у взрослых является использование теплых грелок для прикладывания к пояснице или на область мочевого пузыря во время приступов боли.
Главной задачей медсестры при уходе за больным с острым пиелонефритом является обеспечение максимально комфортных условий для выздоровления пациента. Регулярно должна проводится влажная уборка палаты, смена постельного белья. В помещении должно быть тихо и спокойно, так как сон – это важный момент выздоровления. Таким образом, любые сестринские процессы при пиелонефрите и их принципы концентрируются не только вокруг минимизации негативного влияния внешних раздражителей, но и вокруг обеспечения максимального комфорта.
Контроль диетических рекомендаций
Сестринская помощь при пиелонефрите включает выполнение рекомендаций врача относительно питания и медикаментозного лечения. Сестра проводит беседу с больным или его родителями (в случае несовершеннолетия пациента) относительно необходимости и особенностей рекомендованной диеты.
При остром пиелонефрите больному необходимо соблюдать молочно-растительную диету, есть фрукты, овощи, которые богаты углеводами. Если у ребенка нет аппетита, и он отказывается от еды, сестра просит родителей не кормить его насильно.
Во время лечения воспалительной патологии органов мочевыведения необходимо строго соблюдать питьевой режим. Суточный объем выпиваемой жидкости (вода, минералка, морсы, компоты, травяные чаи и отвары) во время терапии должен превышать возрастную норму в 2,5 раза.
При условии выполнения указанных рекомендаций, тщательном контроле медицинской сестры больной быстро справится с признаками интоксикации организма, восстановит водно-электролитный баланс, что приведет к улучшению общего состояния.
Сестринский процесс и диета
Для медсестры крайне важно следить за соблюдением пациентом принципов правильного питания. При остром и хроническом пиелонефрите больному назначается специальная диета – стол №7 (7а, 7б), которая заключается в снижении количества ежедневно поступающей в организм поваренной соли (до 6 грамм) и белка (до 70 грамм). Ограничивается и суточный объем выпиваемой жидкости – количество поступившей жидкости должно быть равно количеству выделенной.
Сестринский процесс при остром пиелонефрите у детей, как и у взрослых заключается в обеспечении пациентов дробным питанием в стационаре (4-6 раз в день). Особенное внимание медсестра должна уделять блюдам и продуктам, которые употребляет больной. При пиелонефрите запрещается потреблять в больших объемах солесодержащие продукты: различные соленья, копчености, консервы, соусы и приправы. Желательно свести к минимуму количество используемых в блюдах жиров, также нужно отдавать предпочтение нежирному мясу и рыбе.
План и реализация ухода
Главная цели медицинской сестры — это способствовать к быстрому выздоровлению человека, который обратился за помощью и не допустить осложнений.
Обязательно нужно следить, чтоб пациент во время лихорадки не вставал с кровати. Если это ребенок, необходимо дать четкий инструктаж родителям.
Больному может понадобится судно, также для облегчения симптомов используется грелка, которую кладут на спину или живот.
После диагностики и сбора всей информации, сестра должна обозначить график приема лекарств, процедур, приема правильной пищи и следить за выполнением всех предписаний.
Организация досуга
Досуг в стационарном лечении очень важен, так как хорошее настроение также очень положительно влияет на выздоровление человека, особенно если это ребенок.
Хорошая книга или любимая игрушка для ребенка, поможет на подсознательном уровне сократить пребывание в больнице.
А вот от компьютерной или мобильной техники лучше отказаться.
Формирование комфортных условий
Человеку, который лежит в больнице необходим комфорт, важно чтоб медсестра учла пожелания, про дополнительную подушу или одеяло, или по возможности о кровати возле окна. Также в палате должна быть тумбочка и шкаф для личных вещей.
Обязательные условия это:
- контроль за регулярным проветриванием и уборкой палаты;
- частая смена постельного белья;
- тишина и покой.
Сон и отдых еще один важный аспект быстрого выздоровления.
Оказание помощи в проведении гигиенических мероприятий
Часто помощь при принятии ванны необходим детям или людям старшего возраста, при выяснении потребностей больного медсестра сразу должна знать к кому и когда прийти на выручку.
Обеспечивать организацию и контроль над соблюдением диеты и приемом пищи
Диета прописывается как при остром, так и при хроническом пиелонефрите. Она подразумевает отказ от следующих продуктов:
- острая и соленая пища;
- газированные напитки;
- алкоголь и напитки с кофеином;
- копченая и жареная пища.
При остром типе течения болезни ограничивают и потребление белка. На начальном этапе рекомендуют легкую пищу, которая быстро усваивается.
При хроническом пиелонефрите снижают количество потребляемой соли, могут порекомендовать соблюдать питьевой режим. С ограничением суточного потребления жидкости до 1,5–2 литров.
Медицинская сестра должна следить чтоб на кухне в больнице учитывали потребности или если пищу приносят родственники, то меню должно соответствовать предписаниям.
Выполнять назначения врача
Доктор обходит пациентов чаще всего только раз в день, утром. При этом он дает указания медсестре, которые она в свою очередь применяет при помощи больному, а именно:
- введение антибиотиков регулярно по времени;
- прием уросептиков в назначенной дозе;
- сдача всех анализов;
- подготовка к УЗИ, рентгену или других методов диагностики.
Обязательно нужно провести беседу о возможных побочных эффектах лекарственных препаратов.
Обеспечивать динамическое наблюдение за реакцией на терапию
Для избегания ухудшения состояния или побочных эффектов при лечении нужно следить за:
- мерять температуру 2 раза в день;
- контролировать характер и частому мочевыделения;
- следить за суточным диурезом;
- вести так называемый «мочевой лист».
Если состояние пациента ухудшается, нужно срочно отменить лекарства и сообщить лечащему врачу. При эффективном уходе можно избежать осложнений и предупредить негативную реакцию организма на лечение.
Особенности ухода за пожилыми и детьми
Сестринский процесс при пиелонефрите у пожилых имеет свои ключевые особенности. Пожилые пациенты не всегда в состоянии самостоятельно питаться, выполнять гигиенические процедуры, ходить в туалет. Поэтому медсестре в случае наличия у больного определенных проблем с осуществлением двигательных процессов следует оказывать всевозможную поддержку. Это может быть кормление с ложки, протирание лица влажной салфеткой, помощь в умывании и подмывании при полупостельном режиме.
Также особое внимание при уходе за пожилыми пациентами медсестре следует обратить на регулярное измерение показателей жизненно важных функций: температуры тела, частоты пульса и в особенности артериального давления. Для больного нахождение в состоянии гипертензии — повышенного артериального давления — в совокупности с гематурией может закончится развитием почечной недостаточности.
Сестринский процесс при пиелонефрите у детей также имеет свои особенности. Большую роль здесь играет грамотная организация досуга, без которого маленький пациент может чувствовать себя неудовлетворенно, находиться в подавленном состоянии, что негативно скажется на продуктивности лечения. Поэтому медсестра должна провести беседу с родителями ребенка, попросить их принести любимые игрушки, книги, раскраски – все то, что может его развлечь и взбодрить.
Хронический пиелонефрит
Хроническое воспаление почечных лоханок, распространяющееся на все ткани почек (соединительную ткань, клубочки, канальцы и кровеносные сосуды), может быть следствием острого пиелонефрита или развивается первично. Вероятно, в части подобных случаев начало болезни остается незамеченным.
Пиелонефрит может возникнуть не только вследствие инфекции, поднимающейся в почечные лоханки по мочеточникам из мочевого пузыря, но и в результате заноса бактерий в почки током крови, если где-то в организме есть очаг гнойной инфекции (хронический тонзиллит, воспаление среднего уха и др.
), или по лимфатическим сосудам, соединяющим почки с органами брюшной полости, в частности с кишечником, в котором постоянно содержится множество микроорганизмов.
При заносе в почку инфекции с кровью или лимфой воспаление обычно развивается медленно и может протекать бессимптомно, хотя в некоторых случаях острый период болезни протекает бурно. К сожалению, многие больные хроническим пиелонефритом долго не испытывают никаких неприятных ощущений и не подозревают, что они больны.
Болезнь обычно прогрессирует очень медленно, с редкими и невыразительными обострениями: недомоганием, познабливанием, иногда ноющей болью в пояснице с одной или обеих сторон. Температура при обострении нормальная или незначительно повышенная.
Хронический пиелонефрит часто ведет к артериальной гипертонии, причем давление крови может достигать высокого уровня.
Нередко, однако, артериальное давление на протяжении всей болезни остается нормальным. Вероятно, это зависит от того, какие из тканей почек больше поражены.
Ухудшение функции почек и развитие почечной недостаточности наступают гораздо медленнее, чем при хроническом диффузном гломерулонефрите; развившаяся почечная недостаточность легче поддается лечению.
Энергичное использование лекарств при неосложненном хроническом пиелонефрите необходимо только в периоды обострения. Принципы терапии те же, что при лечении острого пиелонефрита.
В период между обострениями полезен прием лекарственных средств растительного происхождения, оказывающих мочегонное и дезинфицирующее действие. Все эти средства употребляются в форме настоев или отваров.
Для приготовления настоя высушенные части растения заливают кипятком, через 10-20 мин настой сливают, дают ему остыть и процеживают через марлю. Чтобы приготовить отвар, сухие растения засыпают в кипящую воду и кипятят 10-15 мин; после того как взвешенные частицы осядут, отвар сливают, остужают и процеживают.
Ягоды (“шишки”) можжевельника применяют в виде настоя (1 столовая ложка на стакан воды; принимают по 1 столовой ложке 3-4 раза в день), лист толокнянки (медвежье ушко) – в виде отвара такой же концентрации (по 1-2 столовых ложки 3 раза в день).
Настой травы полевого хвоща (2 столовые ложки на стакан воды) принимают по ‘/4 стакана 3 раза в день. Сухой полевой хвощ продается также в форме брикетов и гранул, способ применения которых указан на упаковке. Почечный чай имеется в аптеках в виде высушенных листьев и брикетов.
Из листьев готовят настой (1 чайная ложка на стакан воды), из брикетов – отвар (полбрикета на стакан воды), принимают по полстакана настоя или отвара 2 раза в день. Настой (2 чайные ложки на стакан) или отвар (долька брикета на стакан) брусничных листьев принимают по I столовой ложке 3-4 раза в день.
Настой цветов полевого василька (1 столовая ложка на стакан воды) или березовых почек (2 столовые ложки на стакан воды) употребляют перед едой по 1-2 столовых ложки 3 раза в день. В аптеках продаются и сборы, в состав которых входят сочетания этих растений; способ употребления сборов дан на упаковке.
Профилактике обострений способствует борьба с состояниями, поддерживающими воспалительный процесс или способствующими его прогрессированию (нарушение оттока мочи вследствие почечнокаменной болезни, врожденного или приобретенного сужения мочеточников; диабет; хроническая очаговая инфекция).
Больным с неосложненным пиелонефритом рекомендуют диету, состоящую преимущественно из овощей и молочных продуктов. Снижение содержания соли в суточном рационе до 5-6 г позволяет уменьшить опасность развития почечной гипертонии. Если давление уже повышено, количество соли не должно превышать 3 г в сутки.
Физические перегрузки, которые ведут к более интенсивному образованию белковых шлаков и способствуют развитию гипертонии, недопустимы. Индивидуальную степень допустимой физической активности определяет врач.
Если пиелонефрит осложнен артериальной гипертонией или почечной недостаточностью, обязательно проводятся мероприятия, направленные на борьбу с этими осложнениями.
Методы радикального излечения хронического пиелонефрита с помощью лекарств неизвестны. При одностороннем поражении и резко выраженной гипертонии приходится прибегать к удалению почки. Если оставленная хирургом в организме почка здорова, она полностью обеспечивает выведение из организма шлаков и регуляцию артериального давления. Состояние этой почки тщательно проверяют перед операцией.
Профилактика пиелонефрита наиболее важна утех, кто особенно предрасположен к этому заболеванию. Речь идет о страдающих сахарным диабетом, мочекаменной болезнью, очаговыми гнойными заболеваниями (хронический тонзиллит, хроническое воспаление среднего уха или придаточных пазух носа и др.
), беременных женщинах, а также больных с сужением или перегибом мочеточников, с врожденными аномалиями развития почек и мочевыводящих путей. Профилактические меры в большинстве подобных случаев направлены на борьбу с указанными болезнями и патологическими состояниями.
Беременные женщины должны регулярно в установленные сроки посещать женскую консультацию, где им измеряют давление и периодически делают анализы мочи.
Предупредить прогрессирование уже возникшего пиелонефрита помогают соблюдение диеты, разумное ограничение физической активности в периоды спокойного течения болезни, осторожные закаливающие мероприятия, безусловно исключающие всякие крайности вроде “моржевания”. При неосложненном пиелонефрите вне обострения для обтирания и обливания применяют воду температурой не ниже 25°С. Очень важно всеми средствами не допускать “простудных” заболеваний.
Сестринский процесс при пиелонефрите.
Непосредственно перед сестринскими вмешательствами необходимо:
- · расспросить пациента или его родственников,
- · провести объективное исследование – это позволит медицинской сестре оценить физическое и психическое состояние пациента,
- · а так же выявить его проблемы и заподозрить заболевания почек, в том числе пиелонефрит,
- · сформировать план ухода. При опросе пациента (или его родственников)
- · необходимо задать вопросы о перенесённых заболеваниях, наличии отёков, повышении АД, болях в поясничной области, изменениях в моче.
Анализ полученных данных помогает выявить проблемы пациента – сестринский диагноз. Наиболее значимыми являются:
- § отёки;
- § головные боли;
- § боли в поясничной области;
- § общая слабость, повышенная утомляемость;
- § тошнота, рвота;
- § потребность пациента и членов его семьи в информации о заболевании, методах его профилактики и лечения.
Немалое значение в решении этих проблем имеет сестринский уход, однако главную роль играет немедикаментозная и медикаментозная терапии, которые назначены врачом.
Медицинская сестра информирует пациента и членов его семьи о сути заболевания, принципах лечения и профилактики, разъясняет ход определённых инструментальных и лабораторных исследованиях и подготовку к ним.
Сестринский уход за больным ПН включает в себя:
- · контроль за соблюдением постельного или полупостельного режима в острый период заболевания с постепенным его расширением;
- · обеспечение достаточного отдыха и сна; ограничение физической активности; эти меры способствуют снижению АД, выраженности общей слабости, утомляемости;
- · наблюдение за клиническими проявлениями заболевания, в первую очередь за отёками и АГ: ежедневное измерение пульса, АД, количества выпитой и выделенной жидкости;
- · выявление признаков осложнений – развитие почечной недостаточности, информирование об этом врача;
- · контроль за соблюдением диеты и лечения, назначенных врачом, а также выявление побочных эффектов лекарственных препаратов;
- · обучение пациента или его родителей навыкам контроля за общим состоянием больного, включая определение пульса, АД, величины диуреза;
- · информирование о способах профилактики обострения ПН;
- · раннее выявление и лечение острых инфекционных заболеваний (ангина, острые респираторные заболевания и др.), санация хронических очагов инфекции (хронический тонзиллит, кариозные зубы и др.).
Сестринские вмешательства:
Зависимые: выполнять все назначения врача
- 1. Режим постельный 2-3 недели.
- 2. Диета №7: ограничение соли до 4 г, белка – при высоком АД, отеках, ХПН, исключение острого блюда, копчености, пряности, приправы, если нет этих симптомов – то диета молочно-растительная, мясо, отварная рыба, блюда из овощей и фруктов, ограничение соли до 5-8 г – при анемии – продукты богаты Fе.
- · При всех формах и любой стадии пиелонефрита рекомендуются арбузы, дыни, тыква – они обладают мочегонным действием и способствуют очищению мочевых путей от микробов, слизи, мелких конкрементов.
- · При отсутствии противопоказаний рекомендуется принимать до 2-3 л жидкости в сутки, клюквенный морс – обладают антисептическим действием.
Источник: https://vuzlit.ru/841450/hronicheskiy_pielonefrit
Осуществление медикаментозного лечения
После того как лечащий врач сделал все необходимые указания и выписал требуемые препараты, одной из важнейших задач медсестры является осуществление медикаментозного лечения пациента. Также в ее задачи входит сбор анализов (общий сбор крови и сбор крови на биохимию), предупреждение больного о грядущих обследованиях, в том числе и информирование о правильном их прохождении (не кушать за 8 часов, использовать очистительные клизмы и т. д.).
Лечение пиелонефрита производится с помощью антибактериальных препаратов и уросептиков, которые купируют воспаление в почках. При наличии болей могут также использоваться обезболивающие и спазмолитические препараты. Сестринский процесс при гломерулонефрите и пиелонефрите заключается в обеспечении пациентов лекарственными препаратами. Ежедневно медсестра выдает нужное количество выписанных препаратов, а также регулярно делает внутривенные и внутримышечные инъекции антибактериальных и других препаратов. Помимо всего прочего медсестра должна предупредить больного о возможных побочных эффектах от принятия лекарств и срочно проинформировать врача, если они действительно возникли.
Узнай стоимость написания такой работы!
Ответ в течение 5 минут!Без посредников!
1.6. Диагностика
Диагноз выставляется на основании субъективного и объективного обследования (осмотр, пальпация, перкусия, аскультация) и данных дополнительных методов обследования.
Лабораторные методы обследования
- Общий анализ крови. Позволяет выявить признаки воспаления: лейкоцитоз, повышение СОЭ, увеличение концентрации белка.
- БАК. Устанавливает повышение концентрации мочевины и креатинина крови.
- Анализы мочи
Общий определяет ее химический, физический и микробиологический состав.
Бактериологическое исследование позволяет выявить степень развития воспалительного процесса и микроорганизмы, вызвавшие заболевание.
по Нечипоренко предоставляет возможность выяснить число цилиндров и клеток в 1 мл, количество элементов крови, которые не должны были оказаться в моче в больших количествах, будучи отфильтрованы почкой.
по Зимницкому помогает в определении плотности выводимой из организма жидкости, ее удельного веса. По объемам выделяющейся мочи можно судить, каков утренний, дневной, ночной и суточный диурез у пациента.
Инструментальная диагностика
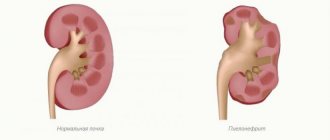
- УЗИ почек. Определяет увеличение размеров почек при остром пиелонефрите или и сморщивание при хронических формах болезни или почечной недостаточности.
- Радиоизотопная ангиоренография. В организм пациента вводятся радиоактивные изотопы – вещества, способные испускать радиоактивные лучи. При введении они смешиваются с другими веществами, накапливающимися во внутренних органах, и исполняют роль «меток» которые дают возможность обнаружить во внутренних органах введенные препараты, могущие указать на изменения, новообразования и. т. д.
- Биопсия почек. Клиническая картина острого пиелонефрита зависит от состояния организма, возраста, пола, предшествующего состояния почек и мочевых путей. Позволяет уточнить форму пиелонефрита, его активность, исключить заболевания почек со сходной симптоматикой.
1.7. Лечение
Лечение острого пиелонефрита.
Пациентам с пиелонефритом назначают комплексное лечение, которое включает режим, диету, антибактериальные, общеукрепляющие и дезинтоксикационные средства, а также мероприятия, направленные на устранение причин, препятствующих нормальному пассажу мочи.
Пациенты острым пиелонефритом нуждаются в обязательной госпитализации.
Диета должна быть разнообразной с достаточным содержанием белков, жиров и углеводов, высоко витаминизированной. Рекомендуется легкоусвояемая пища — молоко и молочные продукты, каши, овощные и фруктовые пюре, белый хлеб.
В целях дезинтоксикации при высокой температуре и тяжелом общем состоянии рекомендуется дополнительное введение жидкости, в том числе и парентерально в виде различных растворов (внутривенно капельно гемодез, неокомпенсан, реополиглюкин, полиглюкин, глюкоза, изотонический раствор натрия хлорида и т. п)
Антибактериальная терапия — назначение оптимальных (либо максимальных) доз, раннее начало и достаточная ее продолжительность, соответствие антибиотика и чувствительности к нему микрофлоры мочи.
Полусинтетические препараты пенициллинового ряда — оксациллин, ампициллин, метициллин, ампиокс и др. При инфекции эффективны левомицетина, гентамицин. При смешанной и устойчивой к антибиотикам микрофлоре назначают в оптимальных дозах эритромицин, цепорин, кефзол, линкомицин, ристомицин, рондомицин, вибрамицин и др.
При длительном лечении антибиотиками назначают противогрибковые препараты — нистатин, леворин, а также витамины (B1, B6, B12, С, Р, РР и др.) и антигистаминные препараты (димедрол, пипольфен, супрастин, тавегил и др.) Сульфаниламиды — этазол, уросульфан, сульфадиметоксин, бисептол, бактрим и другие в обычных дозах. По имеющимся данным, уросульфан наиболее активен при стафилококковой и колибациллярной, а этазол — при стрептококковой инфекции.
В лечении острого пиелонефрита используются и препараты налидиксовой кислоты (неграм, невиграмон) к действию которых чувствительна обычно грамотрицательная микрофлора, в частности кишечная палочка.
При индивидуальной непереносимости антибиотиков, сульфаниламидных и других препаратов или резистентности к ним можно использовать салол и уротропин (внутривенно).
К хирургическому лечению нередко прибегают и при карбункуле почки, апостематозном нефрите.
При фитотерапии рекомендуют: лист толокнянки, траву хвоща полевого, корень солодки, лист брусники, почки березовые и другие. Можно применять при болях травы со спазмолитическим эффектом типа ромашки, мяты, аниса.
Лечение хронического пиелонефрита.
Зависит от стадии заболевания, от наличия или отсутствия ХПН
Должно проводиться длительно (годами). Начинать лечение следует с назначения нитрофуранов (фурадонин, фурадантин и др. ), налидиксовой кислоты (неграм, невиграмон), 5-НОК, сульфаниламидов (уросульфан, атазол и др. ), попеременно чередуя их. Одновременно целесообразно проводить лечение клюквенным экстрактом. При неэффективности этих препаратов, обострениях болезни применяют антибиотики широкого спектра действия. Назначению антибиотика каждый раз должно предшествовать определение чувствительности к нему микрофлоры.
Фитотерапию при необходимости сочетают с медикаментозными препаратами. Назначают преимущественно лекарственные растения антимикробного, противовоспалительного репаративного, мочегонного, спазмолитического действия. Проводится коррекция обмена веществ, иммунного статуса.
Гемодиализ показан при развитии почечной недостаточности. помогающий нормализовать кислотно-щелочной баланс и электролитное равновесие крови, удалить токсины и избыток жидкости.
Такой вид хирургического лечения, как трансплантация почки, применяется при последней, III-ей стадии ХПН, когда уже гемодиализ не достигает должно эффекта.
Виды трансплантации:
- нефротамия
- нефроэктамия
1.8. Профилактика
Профилактика острого пиелонефрита.
Первичная: Лечение патологических процессов, которые способны повлечь за собой воспалительный процесс в почках. К заболеваниям, которые требуют своевременного лечения — это аденома простаты, очаговые инфекции, мочекаменная болезнь и прочие недуги, характеризующиеся оттоком из почек мочи. Кроме этого, проводят мероприятия, направленные на повышение иммунной системы.
Вторичная: профилактические меры основаны на обнаружении в моче бактерий при профосмотрах и назначении специального лечения, которое позволит предотвратить рецидив пиелонефрита.
Третичная: заключается в реабилитации пациента, перенесшего острый пиелонефрит.
Профилактика хронического пиелонефрита.
Первичная: заключается в адекватном и своевременном лечении острого пиелонефрита, острых заболеваний мочевых путей и мочевого пузыря, а также в предупреждении состояний, препятствующих нормальному оттоку мочи.
Вторичная: включает в себя проведение постоянного наблюдения за пациентами, которым был поставлен диагноз. Кроме того, больные должны понимать, что при таком заболевании они могут выполнять ту работу, которая не будет связана с переохлаждением, большими физическими нагрузками, длительным пребыванием на ногах, ночными сменами. Каждый человек хотя бы раз в год должен пройти обследование у нефролога либо уролога.
Третичная: предусматривает реабилитацию пациента с хроническим пиелонефритом в санаториях таких как «МЕТАЛЛУРГ» «КЕДР»
« ШМАКОВКА» «УССУРИ» и др.
Медицинская реабилитация предполагает соблюдение пациентом комплайнса.
Социальная: трудоустройство, жилье,
Психологическая: депрессия, стресс.
Оценка сестринского ухода
После завершения периода лечения наступает последний, пятый этап сестринского процесса при хроническом пиелонефрите и при острой его разновидности – финальная оценка ухода, оказанного медсестрой в стационаре. Для выставления объективной оценки уходу необходимо сравнить желаемые результаты при выписке с имеющимися, где важную роль играет сама реакция пациента. Его поведение, слова, сказанные касательно продуктивности лечения, и результаты контрольных анализов используются в качестве оценочных критериев.
Обычно в день выписки из стационара краткосрочные цели, поставленные сестринским персоналом, считаются выполненными. Пациент выписывается в удовлетворительном или хорошем состоянии. Окончание осуществления сестринского процесса при хроническом пиелонефрите сопровождается оформлением выписного эпикриза. В нем подробно описаны проблемы пациента до лечения, появившиеся во время лечения и имевшие место быть после предоставленной помощи. После выписки из больницы пациент некоторое время наблюдается участковой медсестрой и врачом-нефрологом, которые занимаются выполнением долгосрочных целей – реабилитацией, недопущением рецидивов и т. д.
ISSN 2618–7159 ИФ РИНЦ = 0,440
1 Сотникова Н.В. 1 Круглая Я.А. 1 1 МАОУ ВПО «Краснодарский муниципальный медицинский институт высшего сестринского образования» 1. Борисов Ю.Ю. Избранные лекции по сестринскому делу в терапии. Краснодар: Компания Грэйд-Принт, – Издание 6-е. – 2013. – 256 с. 2. Борисов Ю.Ю., Мороз О.Н., Савощенко И.В.
Технология выполнения сестринских манипуляций в терапии. Учебное пособие для студентов, обучающихся по направлению подготовки «Сестринское дело». Издание 2-е перераб. и доп. – Краснодар: ООО «Компания Грейд-Принт». – 2020. – 90 с. 3. Смолева Э.В.
Сестринское дело в терапии с курсом первичной медицинской помощи / под ред. Б.В. Карабухина. Ростов н/Д: Феникс, 2014. 4. Вьюшкова Н.В. Хронический пиелонефрит у лиц молодого возраста с дисплазией соединительной ткани: клинико-морфологические особенности / Н.В. Вьюшкова. – Саратов, 2010. – 56 с.
Пиелонефрит – неспецифический воспалительный процесс с преиму-щественным поражением интерсти-циальной ткани почки и ее чашечно-лоханочной системы, вызванный бактериальной инфекцией [1].
По данным ВОЗ пиелонефрит по частоте занимает второе место после острых респираторных заболеваний и лидирующее место среди почечных заболеваний и является одной из основных причин уремии [3].
Следует подчеркнуть, что пиелонефрит чаще встречается у женщин из-за особенностей анатомического строения мочеполовой системы: короткой уретры и ее близкого расположения к прямой кишке. В 75% случаев заболевание у женщин возникает в возрасте до 40 лет, у большинства во время беременности [4].
Хронический пиелонефрит, согласно последним данным, оценивается как самое частое заболевание почек во всех возрастных группах. Число заболевших за последние годы составляет от 8 до 20 процентов на 1000 человек. Также отмечается учащение случаев заболеваемости пиелонефритом и часто атипичное его течение.
Это обусловлено как улучшением диагностики, так и возросшей вирулентностью микроорганизмов, изменением течения инфекционного процесса в почке вследствие подавления иммунных реакций при антибактериальной терапии.
В настоящее время имеется достаточно много сведений об этиологии и патогенезе заболевания, исследований о патоморфологических изменениях в мочевыделительной системе у больных. На этом фоне результаты лечения и реабилитации не являются достаточно эффективными [2,4].
Поэтому особую актуальность приобретают всевозможные попытки улучшить исходы лечения, расширить диапазон помощи больным. Для повышения уровня обслуживания пациентов, приведения его в соответствие с современными требованиями необходимо внедрение сестринского процесса в деятельность медицинских сестер.
Цель исследования: выявление и анализ проблем пациента с хроническим пиелонефритом для обеспечения качественной сестринской помощи.
Исследование проводилось на базе ГБУЗ “Краевая клиническая больница №1 им. профессора С.В. Очаповского”. Обследовано 18 пациентов нефрологического отделения.
По результатам данных анамнеза было отмечено, что у больных имелись следующие предрасполагающие факторы: беременность – 17%, переохлаждение – 50%, сахарный диабет – 11%, воспалительные процессы в женских половых органах – 39%, нарушение уродинамики (несвоевременное мочеиспускание) – 83%.
Мы выявили, что из физиологических проблем у больных наиболее часто имеют место: тянущие боли в поясничной области – у 89% (16 человек); дизурия – у 100%; повышение температуры тела – 22% (4 исследуемых); общая слабость, головная боль – 50%; отсутствие аппетита – у 17% (3 человека).
Из психологических проблем у пациентов преимущественно встречаются: дефицит знаний об особенностях питания и образа жизни при своем заболевании (44 %); беспокойство по поводу исхода заболевания (100%); страх перед диагностическими исследованиями (39%).
Также были выявлены следующие потенциальные проблемы: хроническая почечная недостаточность – 11% (2 человека); анемия – 61% (11 человек); абсцесс почки – 5,5 % (1 человек); осложнения, связанные с артериальной гипертонией – 17% (3 человека); без осложнений – 28% (5 человек).
Таким образом, проведя эмпирическое исследование, мы пришли к выводу, что у пациентов с хроническим пиелонефритом имеется достаточное количество проблем как физиологических, так и психологических, но приоритетной проблемой все же остается дизурия, т.е.
расстройство мочеиспускания и, как правило, многие обеспокоены по поводу исхода заболевания.
Также нами были выявлены такие потенциальные проблемы, как: хроническая почечная недостаточность, анемия, абсцесс почки и осложнения, связанные с артериальной гипертонией.
На основании этих данных нами были разработаны принципы сестринского ухода, а также особенности профилактики обострения хронического пиелонефрита:
- Соблюдение гигиенических правил ухода (особенно женщины).
- Предупреждение острых респираторных и кишечных заболеваний.
- Профилактика и своевременное лечение глистной инвазии.
- Обязательная санация очагов хронической инфекции.
- Проведение общеукрепляющих мероприятий (закаливание, массаж, лечебная физкультура, рациональное питание, режим).
- Проведение анализов мочи после любого инфекционного заболевания.
- Диспансерное наблюдение за пациентами, перенесшими пиелонефрит, в течение 5 лет от начала клинико-лабораторной ремиссии.
Библиографическая ссылка
Сотникова Н.В., Круглая Я.А. АНАЛИЗ ПРОБЛЕМ ПАЦИЕНТОВ ПРИ ХРОНИЧЕСКОМ ПИЕЛОНЕФРИТЕ // Международный журнал экспериментального образования. – 2020. – № 11-6. – С. 955-956; URL: https://expeducation.ru/ru/article/view?id=9536 (дата обращения: 15.07.2020).
Источник: https://expeducation.ru/ru/article/view?id=9536
Общий вывод
Пиелонефрит является серьезным инфекционным заболеванием почек, которое в большинстве случаев требует госпитализации и лечения в условиях стационара. Острая его разновидность опасна тем, что существует вероятность ее трансформации в хроническую, что, однако, случается редко при должном лечении и уходе. Заболеванию подвержены все: и дети, и взрослые, и пожилые люди. Часто пиелонефрит развивается на фоне затрудненного отхождения мочи, что связано с камнями в почках и простатитом, а также на фоне попадания инфекции в мочевыводящие пути.
При пиелонефрите сестринский процесс является крайне важным условием лечения в стационаре. Он состоит из пяти этапов, первые два из которых заключаются в комплексном обследовании и диагностике пациента, а также беседах с ним и его родственниками касательно будущего лечения. Два следующих этапа представляют собой непосредственно сестринский уход, который проявляется в информировании больного о будущих анализах и обследованиях, проведении инъекций и различных процедур, в том числе и гигиенических. Последний, пятый этап, является этапом финальной оценки сестринского ухода, которая выставляется на основе реакции больного на лечение и результатов контрольных анализов и обследований. После выписки из больницы пациент наблюдается врачом-нефрологом.