Пиелонефрит – воспалительный процесс в почках и почечной лоханке – наиболее часто встречающееся заболевание среди детей, уступающее по частоте лишь воспалительным заболеваниям верхних дыхательных путей. Широкая распространенность заболеваемости среди детей раннего детского возраста, переход в хроническую форму и возможность появления необратимых последствий дают возможность считать данную болезнь очень серьезной патологией, требующей тщательного подхода к лечению, как со стороны врача, так и со стороны родителей.
Осведомлен – значит, вооружен! Вовремя заподозрить заболевание – уже половина успеха к выздоровлению!
Причины
Детский пиелонефрит по распространенности находится на втором месте после ОРВИ. В некоторых случаях он является осложнением ранее перенесенного респираторного заболевания.
Основные причины пиелонефрита у детей – действие бактерий. Реже заболевание вызвано вирусами или грибками. Возбудителем является кишечная или синегнойная палочка, протей, золотистый стафилококк, энтерококки, сальмонеллы, грибки Кандида, микоплазмы или хламидии, а также любые инфекции мочевыводящих путей.
Для эффективного лечения важно пройти обследование и выявить возбудителя.
В процессе жизнедеятельности бактерии выделяют биологически активные соединения, которые оказывают токсическое воздействие на почки и провоцируют воспаление. Патогенные микроорганизмы могут попадать в почки следующим путем:
- Гематогенным. Воспаление чаще развивается у грудничков. Инфекция попадает с током крови из очагов инфекции в организме. Пиелонефрит может стать следствием кариеса зубов, гнойников на коже, ангины, гнойного омфалита или пневмонии.
- Лимфогенным. Бактерии проникают с током лимфы из других очагов инфекции.
- Восходящим. Данная разновидность присуща детям старшего возраста. Возбудитель сначала попадает в мочеиспускательный канал, а потом в другие органы мочевыделительной системы. Такая форма инфицирования характерна при колите, дисбактериозе, вульвите, вульвовагините, цистите и кишечной инфекции.
Детский пиелонефрит и его специфика
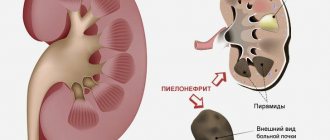
Пиелонефрит – это болезнь, для которой характерно поражение паренхимы и лоханки почки патогенными микроорганизмами. Основным виновником развития патологии принято считать кишечную палочку. Проникает инфекция преимущественно по восходящему пути. Немного реже заражение происходит гематогенным и лимфогенным способом. Статистика заболеваемости пиелонефритом у детей выглядит следующим образом:
- Девочки страдают от воспаления почки и лоханки значительно чаще, что обусловлено коротким мочеиспускательным каналом.
- Пиелонефрит у грудничков до 6 месяцев встречается в 85% случаев. Причем на новорожденных детей приходится 1/3 от общего числа заболевших.
- У взрослых недуг диагностируется в 5 раз реже.
- Среди всех недугов почек у детей пиелонефрит занимает первое место. Если взять общую статистику, то данная патология уступает только респираторно-вирусным заболеваниям.
Иногда вместо диагноза «пиелонефрит» встречается формулировка «инфекция мочевыводящих путей». Подобное определение не является ошибочным и необходимо в случаях, когда возникают сложности в установлении точного расположения очага воспаления. Если судить по МКБ (международной классификации болезней), поражение тканей почки относится к категории «болезни мочеполовой системы». Актуальны рубрики N10-N16, N20-N23. Код подбирается в зависимости от типа патологии и прочих факторов.
Этиологические факторы
Пиелонефрит развивается под влиянием инфекций. Необязательно речь идет о микроорганизмах, попадающих через уретру. Болезнь может проявиться на фоне патологий дыхательных путей, ЖКТ или под воздействием вирусов. Ориентироваться стоит на общий перечень причин развития воспалительных заболеваний почек:
- ОРЗ;
- кишечная инфекция;
- нарушение стула;
- кандидоз;
- цистит;
- развитие патологий, характеризующихся гнойным воспалением;
- воспаление толстой кишки;
- нарушение флоры кишечника;
- воспаление половых органов.
У маленьких детей до 12 месяцев болезнь выявляется с одинаковой вероятностью, независимо от полового признака. Затем статистика меняется. Начиная с годовалого периода, именно у представительниц женского пола в 3 раза чаще обнаруживают пиелонефрит. Все из-за размера уретры. Мочеиспускательный канал у девочек лишь 1-2 см, тогда как у мальчиков – 5-6, поэтому инфекции проще добраться до мочевого пузыря и почек.
Важно знать! В 90% случаях дети страдают от пиелонефрита, вызванного кишечной палочкой. Реже речь идет об энтерококках, стафилококках, гонококках, вирусе Коксаки, грибах кандиды, микобактерии туберкулеза и прочих микроорганизмах.
Влияют на вероятность заражения следующие факторы:
- недоношенность;
- слабый иммунитет;
- неправильное питание;
- раннее введение прикорма;
- переохлаждение;
- низкий уровень гемоглобина;
- застой мочи на фоне дисфункции мочевого пузыря;
- пороки развития;
- эндокринные сбои;
- перенесенные болезни во время беременности;
- плохая экология;
- глистная инвазия;
- ранняя половая жизнь;
- злоупотребление вредными привычками во время вынашивания ребенка;
- нехватка витаминов;
- наследственная предрасположенность;
- частые простуды.
Важно знать! Определенную роль в развитии болезни могут сыграть психологические факторы. По мнению приверженцев психосоматики, склонны к пиелонефриту люди, занимающиеся нелюбимым делом.
Патогенез
Пиелонефрит развивается, если младенец подхватывает инфекцию. Затем болезнетворные микроорганизмы проникают в почку. Организм отвечает на заражение защитной реакцией – воспалением. Выделить можно всего 3 варианта инфицирования:
| Способ передачи | Группа риска | Причина |
| Гематогенный (по крови) | • Грудничок до года; • Дети школьного возраста. | Воспалительные заболевания. |
| Лимфогенный (по лимфе) | Любой возраст. | Болезни желудочно-кишечного тракта, запоры, дисбактериоз. |
| Восходящий (урогенный) | Малыши старше года. | Инфекции, попадающие через уретру в мочевой пузырь, мочеточник, лоханку и почки. |
Гематогенный способ заражения чаще всего актуален до 12 месяцев. У детей постарше бактерии попадают в почки обычно по восходящему пути.
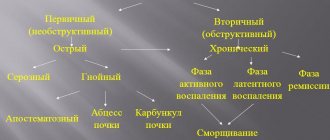
Разновидности заболевания
Пиелонефрит принято делить по форме, типу течения, наличию обструкции и прочим показателям. Каждый из критериев важен для лечащего врача, так как нужно точно дифференцировать патологический процесс и назначить оптимальную схему лечения. Общепринятая классификация выглядит следующим образом:
| Критерии деления | Описание |
| По условиям развития | • Первичный тип – патология развивается после проникновения инфекции в организм. Почки, мочеточники и мочевой пузырь без аномалий. • Вторичный тип – пиелонефрит является следствием неправильного строения мочевыводящей системы и болезней, приводящих к застою урины. |
| По течению | • Острое – длится около 8 недель. При своевременно начатом лечении возможно полное выздоровление. • Хроническое – длится свыше полугода. У больного чередуются периоды ремиссий и обострений. По течению делится на 2 формы: — периодически обостряющийся; — латентный. |
| По наличию обструкции | • обструктивный – нарушен отток мочи; • необструктивный – застоя урины не происходит. |
| По сохранению функций почек | • сохранены; • частично нарушены. |
| По виду | • односторонний (чаще всего); • двухсторонний. |
| По типу воспаления | • серозный (легкая форма); • гнойный. |
| По пути попадания инфекции | • нисходящий; • восходящий (зачастую). |
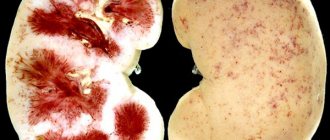
Исходом острого пиелонефрита становится выздоровление или хронизация процесса, а хронического – сморщивание почки или пионефроз. Результат во многом зависит от эффективности составленной схемы лечения и внимательности родителей, которые должны следить за состоянием здоровья своих детей.
Симптоматика в разном возрасте
Клиническая картина воспаления паренхимы и лоханки почки отличается в зависимости от возраста ребенка. Младенец больше всего будет страдать от интоксикации, а малыш постарше – от боли. Симптомы пиелонефрита у детей не старше 1 года представлены в списке:
- повышение температуры;
- потеря аппетита;
- рвота;
- лежание с запрокинутой головой;
- побледнение лица;
- диарея;
- срыгивания после приема пищи;
- потеря веса;
- беспокойство до или во время мочеиспускания.
Пиелонефрит у ребенка до 2 лет продолжает проявляться симптомами интоксикации. Иногда может беспокоить задержка мочи. Прочие признаки отсутствуют или слабо выражены. На ощущение боли начинают жаловаться малыши 4-5 лет. Общая клиническая картина пиелонефрита у дошкольников и школьников выглядит следующим образом:
- Болевые ощущения тупого характера, усиливающиеся при смене положения тела: у школьников в пояснице;
- у детей младшего возраста в районе живота.
- частые и сильные позывы, в том числе по ночам;
- отсутствие аппетита;
Хроническая форма пиелонефрита характеризуется периодами ремиссии и обострения. В первом случае может наблюдаться быстрая утомляемость, раздражительность и учащение походов в туалет. Особого дискомфорта ребенок не испытывает. Этап обострения проявляется симптоматикой свойственной острой фазе болезни.
Риск осложнений
Острый пиелонефрит у детей опасно оставлять без внимания. При длительном течении болезнь провоцирует осложнения, на фоне которых нарушается работа почки и всей мочевыводящей системы в целом и повышается кровяное давление. Общий перечень последствий выглядит так:
- почечная недостаточность;
- артериальная гипертензия;
- паранефрит;
- некротический папиллит;
- сморщивание почки;
- гнойничковый нефрит;
- уролитиаз;
- карбункул почки.
Важно знать! Повышается шанс развития осложнений при закупорке мочевыводящих путей, частых рецидивах, неэффективной схемы лечения и пузырно-мочеточниково-лоханочном рефлюксе.
Снизить риск поможет своевременное обращение к педиатру. Он проведет осмотр, назначит базовое обследование и даст направление к нефрологу.
Провоцирующие факторы
Важную роль при воспалении почек у детей играют предрасполагающие факторы. К ним относится:
- несоблюдение правил гигиены;
- переохлаждение;
- снижение иммунитета;
- наследственные патологии органов мочевыделительной системы, в результате которых нарушается выведение соединений вместе с мочой;
- частые инфекционные заболевания;
- рахит, гипервитаминоз D;
- сахарный диабет;
- врожденные или приобретенные патологии мочевыделительной системы, в результате которых нарушается отток мочи, например, мочекаменная болезнь, нейрогенный мочевой пузырь или пузырно-мочеточниковый рефлюкс.
Обострение пиелонефрита у ребенка часто происходит после перенесенных ОРВИ, кори, скарлатины, ветряной оспы или паротита. Эти заболевания ослабляют защитные силы организм, делая ребенка уязвимым к другим инфекциям.
Причины возникновения патологии у детей
В 50-70% случаев заболевание вызывает кишечная палочка, но среди патогенных организмов могут быть и протеи, вирусы гриппа, золотистые стафилококки, аденовирусы.
Среди причин следует назвать:
- Нарушения естественного отхождения мочи при аномалиях развития или нарушении строения почек и мочеполовой системы.
- Пузырчато-мочеточниковый рефлюкс.
- Застой в мочевом пузыре.
- Наличие инфекции в области наружных мочеполовых органов, недостаточная гигиена, очаги инфекции.
- Все острые или хронические заболевания, влекущие за собой снижение иммунитета.
- Наличие хронических очагов инфекции (синуситы, гаймориты, бронхиты и др.).
- Переохлаждение.
- Присутствие в организме глистных инвазий.
Для грудничков дополнительными факторами риска будут периоды перехода на искусственное вскармливание, введения прикорма, прорезывания зубов, ОРВИ.
Классификация
По этиологии происхождения пиелит у детей бывает:
- Первичный. При данной форме врожденные аномалии развития почек отсутствуют. Инфекция проникает в здоровый орган гематогенным, лимфогенным или восходящим путем.
- Вторичный. Даная форма пиелонефрита у детей развивается, если почки предрасположены к инфекционно-воспалительному процессу, например, при недоразвитости органов. Вторичный пиелит бывает обструктивный и деструктивный.
В зависимости от характера течения, существует острый и хронический пиелонефрит у детей. О последнем виде идет речь, если воспаление не проходит спустя 6 месяцев. Хронический пиелонефрит у детей сопровождается периодами обострения (не менее 2 приступов за полгода) и ремиссии. Реже встречается латентная форма. В этом случае обострения отсутствуют, заболевание проявляется мочевым синдромом.
Острый пиелонефрит у детей сопровождается ярко выраженной симптоматикой. Признаки могут беспокоить до 3-х месяцев, затем болезнь переходит в подострую и хроническую стадию.
Прогнозы
Положительный прогноз на выздоровление дается детям, чьи родители своевременно предприняли необходимые меры. После пройденного курса лечения останется лишь наблюдаться у врача нефролога и периодически сдавать кровь и мочу наанализы, чтобы следить за работоспособностью органа и исключать наличие инфекции.
По статистике, лишь у 10% больных детей болезнь переходит в хроническую форму на фоне неэффективности составленной схемы терапии или бездействия. В таком случае прогноз заметно ухудшается. Больная почка постепенно станет плохо справляться со своей работой, что приведет к опасным последствиям.
Симптомы
Симптомы пиелонефрита у детей появляются сразу после поражения почек инфекционным возбудителем. Чаще симптоматика острая, проявляется внезапно. У ребенка появляется жар, температура при пиелонефрите может подниматься до 39-40 ˚С.
Другие признаки пиелонефрита у детей:
- снижение аппетита;
- ломота в теле, боль в суставах;
- слабость, сонливость;
- головная боль;
- тошнота;
- бледность кожного покрова;
- боль в области поясницы со стороны больной почки;
- учащение позывов к мочеиспусканию, недержание мочи;
- болезненность в процессе испражнения;
- помутнение мочи, появление крови, гноя или слизи в урине.
Ребенок становится капризным и плаксивым до или во время мочеиспускания. По мере прогрессирования заболевания количество выделяемой мочи сокращается. Застойные явления приводят к усилению инфекционно-воспалительного процесса.
У малыша грудного возраста могут присутствовать такие проявления – рвота, обильные срыгивания, жидкий стул. Ребенок стремительно теряет в весе.
Пиелонефрит может протекать скрыто. Такое течение опасно, чревато тяжелыми последствиями из-за несвоевременного лечения.
Хронический пиелонефрит у детей схож с острой формой. В период ремиссии заболевание проявляется болевыми ощущениями в области поясницы, которые усиливаются при поколачивании и после физических нагрузок, слабостью, быстрой утомляемостью, бледностью кожи.
Особенности течения пиелонефрита у новорожденных
У детей до года признаки этого заболевания очень схожи с симптомами сильной интоксикации. К таковым относятся:
- экстремальное повышение температуры (до 40°С)
- фебрильные судороги
- рвота и срыгивания
- отказ от еды (грудь, искусственное вскармливание)
- бледность и синюшность кожи вокруг рта, губ и области над ними
- застой в наборе массы или её резкий сброс
- дряблая и сухая кожа, обезвоженность
Дополнительно к этим симптомам добавляются постоянное беспокойство и плач. Малыш может кряхтеть, краснеть и барахтаться при мочеиспускании. Так же часто наблюдаются проблемы со стулом (понос).
Диагностика
Лечить нефрит нужно только после комплексной диагностики. Обследование затруднено тем, что на начальной стадии пиелонефрит тяжело дифференцировать с другими инфекционно-воспалительными процессами. Поэтому для постановки правильного диагноза проводятся лабораторные и инструментальные исследования.
Диагностика пиелонефрита у детей предполагает:
- общий и биохимический анализ крови, а также мочи;
- морфологию осадка урины;
- определение кислотности мочи;
- анализ мочи по Нечипоренко, Зимцницкому, Амбурже, Аддис-Каковскому;
- бакпосев;
- антибиотикограмму урины.
При проведении биохимического анализа мочи при пиелонефрите у детей важны значения белка, уратов, цистина, оксалатов, солей кальция. В урине изменяются основные показатели. Диагностируется лейкоцитурия, бактериурия и протеинурия.
Инфекционные возбудители могут выявляться посредством ПЦР или ИФА диагностики.
По необходимости пиелонефрит диагностируют при помощи инструментальных методик, например, УЗИ почек или мочевого пузыря, УЗДГ почечного кровотока. Для исключения обструктивных патологий назначается экскреторная урография, почечная ангиография, радиоизотопная ренография или КТ. В крайнем случае проводится биопсия.
Прогноз заболевания
Острое воспаление почек заканчивается выздоровлением без последствий примерно в 80% случаев. Грозные осложнения и летальные исходы встречаются редко, только у сильно ослабленных детей с сопутствующими патологиями. Устойчивое рубцевание паренхимы почек развивается у 15–20% детей после купирования воспаления.
Исходом хронической формы заболевания в 65–75% случаев может быть прогрессирование патологических изменений в почках — развитие нефросклероза (сморщивания почки) и почечной недостаточности. Полное выздоровление может отмечаться только у детей с первичным хроническим пиелонефритом. Но при полноценном лечении даже вторичную форму болезни, возникшую на фоне нарушения уродинамики вследствие различных первоначальных патологических изменений, можно привести к устойчивой ремиссии.
Дети, перенёсшие болезнь, должны наблюдаться нефрологом на протяжении 3 лет с обязательным контролем общего анализа мочи каждый месяц, биохимического анализа мочи — каждые 3–6 месяцев, проведением УЗИ почек — 1 раз в полгода.
Ребёнок после перенесённого пиелонефрита должен длительное время состоять на учёте у нефролога
В период ремиссии хронического пиелонефрита нефролога нужно посещать 1–2 раза в год до наступления 15-летнего возраста, затем диспансерный учёт передаётся терапевту во взрослую сеть.
Снятие с учёта возможно при условии сохранения полной ремиссии на протяжении 5 лет после проведения последнего полного клинико-лабораторного обследования ребёнка, перенёсшего острую форму болезни.
Лечение
Важно вовремя начать лечение пиелонефрита у детей. От этого зависит вероятность осложнений. Последствия воспаления почек могут быть такими:
- нефрит;
- карбункул почки;
- паранефрит;
- пионефроз;
- сепсис;
- нефросклероз;
- хроническая почечная недостаточность;
- артериальная гипертензия.
Лекарственные средства может назначить только лечащий врач. Самолечение недопустимо. Основой лечения пиелонефрита независимо от характера течения является антибактериальная терапия.
Острой формы
Лечение острого пиелонефрита у детей обязательно включает антибактериальные и жаропонижающие препараты. Важен постельный режим, обильное питье и растительно-белковая диета. Во время приступа важно нормализовать отток мочи, в некоторых случаях устанавливается катетер.
Среди диуретиков для детей следует отдать предпочтение Фуросемиду и Спиронолактону. Можно использовать натуральные мочегонные средства, например, отвар укропа, девясила, овса, клевера или кукурузных рылец.
Совместно с антибиотиками назначаются антигистаминные средства, НПВС, а также иммунокорректоры.
Антибиотики при пиелонефрите:
- Цефуроксим.
- Цефпиром.
- Амоксициллин.
- Амикацин.
- Гентамицин.
Курс длится 5-10 дней. После антибиотикотерапии назначаются уросептики, например, Налидиксовая кислота или Нитрофурантоин.
Продолжительность лечения составляет 1-3 месяца. После выздоровления необходимо продолжительное время избегать предрасполагающих факторов и соблюдать диетическое питание.
Хронического пиелонефрита
Лечение хронического пиелонефрита у детей в период обострения схоже с терапией острой формы. Во время ремиссии следует проходить курсы фитотерапии, принимать мочегонные сборы. Полезен массаж, ЛФК, можно посещать физиотерапевтические процедуры в условиях санатория.
Для предупреждения обострений важна растительно-белковая диета при пиелонефрите у детей. Основные принципы:
- пить много жидкости (щелочная минеральная вода, молоко, морсы);
- употреблять фрукты и овощи, обладающие мочегонным действием, например, огурцы, дыни, арбузы;
- исключить раздражающую пищу (соленую, острую, жирную, жареную, соленья и маринады);
- готовить еду на пару, варить или тушить;
- отказаться от колбасных изделий и концентрированных мясных бульонов;
- в достаточном количестве употреблять белковую пищу.
Диетическое питание уменьшает нагрузку на почки.
Профилактика
Профилактика пиелонефрита у детей:
- необходимо ежедневно купать малыша, вовремя менять подгузники и подмывать ребенка теплой водой;
- не допускать переохлаждения крохи, не разрешать сидеть на холодной поверхности;
- нужно следить, чтобы малыш регулярно испражнялся, не допускать застоя жидкости в мочевом пузыре;
- соблюдать питьевой режим и правильное питание, не давать крохе до года воду из-под крана.
Профилактические мероприятия помогут избежать тяжелых осложнений.
Прогноз на выздоровление при пиелонефрите благоприятный, но при хронизации воспалительного процесса вероятны тяжелые последствия.
Автор: Оксана Белокур, врач, специально для Nefrologiya.pro
Строение почек
Почки грудного ребенка составляют только 4 см в длину, а у 8-летнего школьника их длина достигает 10 см. Они являются основным мочеформирующим органом. Именно почки выводят токсины и продукты жизнедеятельности из организма, в них происходит нормализация АД.
Почки — орган парный, но при хронических пиелонефритах чаще поражается только одна почка. Состоит он из множества канальцев, в которых фильтруется моча. Из канальцев она попадает в систему лоханок и чашечек, где и собирается, а затем по мочеточникам выводится в мочевой пузырь. Между чашечно-лоханочной системой и канальцами расположена интерстиционная ткань, которая, как каркас, удерживает почку.
Внимание! При пиелонефрите в результате проникновения инфекции происходит воспаление всех структур почки. Это влечет нарушение отхождения мочи и, как следствие, — интоксикацию всего организма.
Если ребенок здоров, то попавшая в почки инфекция будет атакована иммунитетом и уничтожена. При ослабленных защитных силах ребенка или слишком агрессивной и устойчивой бактериальной инфекции возникает воспалительный процесс.