Неотложные состояния
Различные заболевания и негативные факторы окружающей среды могут негативно отразиться на некоторых элементах организма, например, частой проблемой является увеличение почек. Этот парный орган выполняет одну из самых главных функций – очистка крови от вредных компонентов и примесей. Ежедневно через почки проходят десятки и даже сотни литров жидкости, токсины и продукты распада элементов формируют урину. От состояния этого органа зависит здоровье человека, поэтому так важно знать, почему происходит увеличение почки.
Норма
В течение жизни размеры почек изменяются: формируется этот мочевыводящий орган примерно до 50-55 лет, а в дальнейшем запускаются механизмы необратимых атрофических процессов.
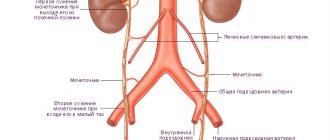
У взрослого человека здоровая почка имеет такие параметры:
- длина у женщин — 8-10 см, у мужчин -10-12 см;
- ширина — 4-5 см и 5-6 см.
Есть ряд аспектов, которые необходимо учитывать для правильной оценки параметров:
- Индивидуальные особенности организма, при которых допустимо изменение величины почек до 15-20 %.
- Для пожилых людей характерно исчезновение о жирового слоя этого органа, ширина которого у здоровых людей равна примерно 12 мм.
- Одна почка может быть несколько больше другой.
При бессимптомном течении патологии увеличение почки помогает выявить пальпация и УЗИ.
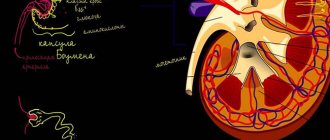
Основные параметры почки взрослого человека
Кортикальный слой этого важнейшего органа мочевой системы взрослого человека обладает толщиной 0,5-0,7 см Длина и ширина почки у лиц мужского пола намного больше, чем у женщин.
В теле человека правая и левая почки отличаются по своим размерам на величину, составляющую 5%. Изменения в почках происходят до 50 лет. На первом году жизни почка имеет длину 6 см, в 14-15 лет ее размеры увеличиваются до 11 см. После 50 лет уменьшаются размеры органа, происходит опускание почек, изменяется эластичность сосудов. На начальных этапах жизни малыша почка лишена жировой капсулы, а ее формирование заканчивается в 50 лет. Затем она изменяется: истончается или полностью исчезает. Толщина шарового слоя в норме имеет размеры от 7 до 12 мм.
Пирамиды, расположенные в корковом веществе, обладают размерами 8-10 мм на 6-8 мм. Чашки имеют диаметр 5 мм. У взрослых параметры лоханки составляют 25 мм, а у детей они равны 10 мм. Женский орган имеет размеры: 7,5-12х10-5 см, 7, 5-10,0 мм – длина органа: 4,5-5,5 мм – ширина. Суммарный объем составляет 300 см².
Главный показатель функционирования почек – толщина паренхимы. В норме она составляет 20-23 мм, и изменяется в зависимости от возраста: в 25 лет – 20±1,5 мм, 56-70 лет ±1,4 мм.
Вернуться к оглавлению
Размер почек у детей
У новорожденных малышей вес почки составляет приблизительно 10–12 г. За первый год жизни масса парного органа достигает 35 г, а размер увеличивается в 1,5–2 раза. Основное отличие в строении почек у новорожденных и детей до 1 года – незрелость коркового слоя, где расположена фильтрующая часть – боуменова капсула, а также нисходящие и восходящие петли. Толщина корковой прослойки – не более 2 мм, тогда как мозговой слой равен 8 мм. По мере роста и взросления ребенка корковый слой увеличивается в 4–5 раз.
Ниже представлены нормы размера почек для детей разного возраста:
- 1 месяц: длина – 4,2 мм, ширина – 2,2 мм;
- 6 месяцев: длина – 5,5 мм, ширина – 3,1 мм;
- 1 год: длина – 7,0 мм, ширина – 3,7 мм;
- 6 лет: длина — 7,9 мм, ширина – 4,3 мм;
- 10 лет: длина – 9,8 мм, ширина – 5,2 мм;
- 15 лет: длина – 10,7 мм, ширина – 5,3 мм.
Строение и размеры органов
Почки – парный внутренний орган, который выполняет очистительную функцию. Левая и правая почки отличаются размерами в среднем на 5%. У новорожденного и в течение первого года жизни длина органа не превышает 60 мм. С возрастом происходит постепенный рост, и к 10-14 лет длина достигает 110 мм. Также размеры зависят от пола: у женщин длина органа от 77 до 105 мм при ширине от 46 до 57 мм, у мужчин размеры значительно больше.
У новорожденного ребенка почки лишены жировой капсулы, которая формируется с возрастом вплоть до 50 лет. После происходит постепенное утончение и деформация жировой оболочки до ее полного исчезновения. У здорового человека жировая оболочка составляет от 7 до 12 мм.
В ходе исследования важными показателями, изменение которых указывает на развитие патологий, являются:
- Кортикальный слой. В норме показатель колеблется от 6 до 8 мм.
- Чашечка у здорового человека диаметром 5 мм.
- Лоханки у детей размером 10 мм, у взрослых — 25 мм.
- Толщина паренхимы колеблется в пределах 20-23 мм.
Симптомы увеличения почки
Если на первоначальной стадии недуга увеличенный размер органа не причиняет беспокойства, то при запущенной форме патология сопровождается множеством симптомов. Именно на данном этапе чаще всего осуществляется диагностика нарушений в работе мочеполовой системы.
Симптомы увеличения почки:
- болезненные ощущения в области поясницы, ноющий характер боли;
- частое, болезненное мочеиспускание, в моче присутствует кровь;
- повышение температуры тела, что характерно для инфильтрации почек;
- отечность, возникающая вследствие нарушения процессов мочеиспускания.
Виды почечных аномалий
Все почечные аномалии подразделяются на 5 видов.
Аномалии почечных сосудов подразделяются на аномальные изменения количества сосудов, их положения, а также пороки формы и общего состояния артерии.
При развитии нарушений парного органа в нём могут наблюдаться одна или сразу несколько дополнительных артерий, имеющих иные размеры, чем основной почечный сосуд. Важно заметить, что никакую угрозу для здоровья такой порок не несёт. При этом виде аномалии наблюдаются двойная или же множественная артерия почки, что делает почку несколько больше её нормальных размеров.
Аномалия расположения сосудов также неспособна отрицательно повлиять на нормальное и здоровое функционирование органа.
Данное расположение бывает:
- Подвздошным.
- Поясничным.
- Тазовым.
Это зависит от того, из какого именно места почки артерия начинает своё начало.
При пороке формы сосудов и их структуры у пациента наблюдаются расширение (аневризма) или же сужение (стеноз) некоторого участка артерии, что может оказывать отрицательное влияние на здоровое функционирование почек. При разрыве аневризмы произойдёт кровотечение, а при стенозе может уменьшиться или прекратиться кровоснабжение органа, что приведёт к его некрозу. Чтобы предотвратить развитие подобных осложнений, врачи проводят операцию, сохраняющую жизнь больному.
Аномалия количества парного органа. В данном случае может наблюдаться отсутствие одного из двух органов, что довольно часто происходит вместе с оттоками и мочеточником. Также у больного может быть третья почка или же удвоение данного органа с определённой стороны, которое бывает полное и неполное. В первом случае все почки имеют свой отдельный мочеточник, который завершается в полости мочевого пузыря. Во втором случае у двойных почек общий мочеточник для вывода мочи.
Зачастую в современном мире врачи диагностируют гипоплазию почки, во время которой данный орган слишком маленький. Но, несмотря на такой порок, недоразвитая почка способна полноценно выполнять собственные функции по образованию и выведению урины из организма.
Неправильное расположение парного органа. При течении внутриутробного развития почки постепенно перемещаются из области таза в поясничный отдел, что является нормальным для человека. Если же во время перемещения происходит их остановка или развитие определённого нарушения, то это явление называется дистопия.
В зависимости от места локализации органа, дистопия бывает:
- крестцово-поясничной;
- грудной;
- тазово-крестцовой;
- подвздошной.
Кроме этого, дистопия может быть односторонней или двухсторонней. В первом случае одна почка не способна выполнять своё движение, а во втором оба органа не в силах принять своё нормальное место расположение, указанное природой.
Аномалии взаимоотношенияпарного органа могут выражаться в их сращении, которое бывает односторонним или двусторонним.
Сращение почек бывает:
- подковообразным (соединение верхними и нижними частями);
- галетообразным (соединение средней частью органа);
- S-образным (соединение вертикальных почек);
- L-образным (соединение горизонтальных почек).
Сами по себе данные формы не оказывают какой-либо угрозы для здоровья и поэтому их часто диагностируют случайно, во время комплексного обследования.
Однако люди с такими пороками оказываются наиболее подверженными таким патологиям почек, как развитие мочекаменной болезни, пиелонефрит, гидронефроз, а также появление опухоли в парном органе. Именно поэтому во время обнаружения любых аномалий расположения или взаимоотношения,пациента ставят на учёт к врачу, который занимается почками (нефролог), чтобы наблюдать динамику развития врождённого порока.
Структурные аномалии характеризуются мультикистозом, поликистозом, наличием простой или солитарной кисты, дерматоидной кистой, а также губчатым состоянием парного органа.
Почка с мультикистозом не может нормально функционировать, а если у детей наблюдается двусторонняя форма данной патологии, то они оказываются нежизнеспособными.
Поликистоз передаётся по наследству и приводит к поражению сразу двух органов, которые увеличиваются в собственных размерах. Поскольку этот порок становится причиной почечной недостаточности, протекающей в хронической форме, он часто приводит к летальному исходу.
Изучив вышеуказанные аномалии почек, удаётся подвести итог – большинство из них не вызывает проблем со здоровьем. Однако они всё равно требуют постоянного наблюдения врачом, чтобы исключить возможный риск появления осложнений.
pochki2.ru
Причины патологии
Основной причиной увеличения почек выступают серьезные заболевания мочевыводящей системы. Исключением является врожденная патология или ситуация, когда у пациента имеется только одна почка, выполняющая двойную работу.
Распространенная причина появления острых симптомов увеличенной в размере почки — пиелонефрит. При воспалительном процессе, имеющем инфекционную природу происхождения, возникают ноющие боли, лихорадка, болезненное мочеиспускание, тошнота. Болезнь возникает в результате инфицирования мочевыводящих каналов различными патогенными бактериями. Недолеченное воспаление переходит в хроническую форму и характеризуется периодическими обострениями.
Кроме того, к увеличению почки у взрослых приводит такая патология, как гидронефроз. Это прогрессирующее заболевание, при котором в почечной лоханке скапливается моча. Со временем ее аномальное количество приводит к изменению размера чашечек, а в дальнейшем — к непосредственному увеличению почки.
Гидронефроз — это тяжелая форма осложнений, спровоцированных рядом серьезных приобретенных или врожденных патологий. Эта болезнь чревата развитием необратимых патологических процессов в почечных тканях.
Разновидности заболевания
Увеличение почек – это патологическое состояние, которое характеризуется увеличением в размерах чашечно-лоханочной системы, что приводит к дисфункции органа вследствие диуретических расстройств.
В зависимости от причины расширения, выделяют три вида патологии: рабочую, гуморальную и викарную. Рабочая, или компенсаторная форма заболевания, возникает в результате длительной механической нагрузки на почки при неравномерном ее распределении. В результате один орган компенсирует деятельность другого.
Симптомы и причины гидронефроза
Это хроническое заболевание может привести к онкологическому перерождению почки. Недугу больше подвержены женщины, у мужчин эта болезнь встречается значительно реже. В 95 % случаев она поражает только одну почку. Главной причиной первичного типа гидронефроза выступают врожденные аномалии мочевыводящих каналов. Вторичный тип болезни возникает в результате приобретенных патологий. Причинами развития гидронефроза вторичного типа могут быть:
- мочекаменная болезнь;
- болезни мочеполовой системы;
- сужение мочеиспускательного канала, спровоцированное травмами;
- злокачественные опухоли мочеполовой системы, брюшной полости, малого таза, спинного мозга.
Проблемы с почками? Вырастите себе новые
К почкам не относятся столь романтично, как к сердцу, да и находятся они не так высоко, как мозг, однако эти органы размером с человеческий кулак играют очень важную роль.
Почки отвечают за фильтрацию отходов и выведение лишней жидкости из организма. Если с ними что-то не так, появляется боль в животе.
Теперь стало возможным вырастить новую почку, пока небольшого размера. Об этом прорыве в биоинженерии стало известно благодаря опубликованной в журнале Nature статье, где сказано, что это большой шаг вперёд в регенеративной медицине.
Одним из авторов статьи является Мелисса Литтл, профессор и глава научной лаборатории по исследованию почек в Научно-исследовательском институте педиатрии Мёрдока (Австралия). Она изучает процесс образования почек на протяжении 25 лет, чтобы найти причины и способ лечения болезней, вызванных генными мутациями.
«Мы можем пользоваться моделью этой мини-почки, чтобы отследить изменения и реакцию организма на различные лекарственные средства», — отметила биолог.
Тихий убийца
Хронические заболевания почек становятся растущей проблемой в здравоохранении. По данным организации Kidney Health Australia, один из каждых трёх жителей Австралии подвержен риску развития болезни почек. Однако зачастую симптомы настолько незаметны, что болезнь может появиться внезапно.
Ещё до выявления таких симптомов, как усталость, отёчность, изменение мочи, тошнота и артериальное давление, у многих людей почки могут отказать на 90%.
На видео показана внутренняя структура мини-почки
Например, в Австралии программы по лечению почечных заболеваний обходятся жителям в $1 млн в год. Первичные организации здравоохранения выступают за раннюю диагностику, но для этого необходимо, чтобы человек прошёл обследование у своего терапевта.
Всеобщее обследование населения — вещь дорогостоящая, и в основном нацеливается на группы риска, либо предлагается индивидуально.
Что же произойдёт, если болезнь почек останется неопознанной? Придётся обратиться к диализу — человек, сидя в кресле или лёжа на кушетке, в течение 4 часов ждёт, пока его кровь очистится, и из организма выведутся все токсичные компоненты и вещества.
Для многих это является одним из выдающихся случаев успеха современной медицины. Для других же это неудобно, скучно, а в некоторых случаях даже опасно для жизни. Этот способ также может усилить нагрузку на больницы, так как в год около 22 тысяч человек лечатся подобным образом.
Пересадка почки — ещё один вариант решения проблемы, однако количество доноров в Австралии весьма ограничено — 16 добровольцев на каждый миллион человек. За последний год было проведено 905 операций по трансплантации почек. Но перед каждой операцией пациент вынужден ждать донорский орган от трёх до семи лет.
Помимо всего прочего необходимо проверить, насколько орган подходит по типу крови и тканевому строению. Подобные тесты совершаются, чтобы быть уверенными в том, что антитела не будут атаковать донорскую почку.
Выращивание почки
Кэрол Поллок, профессор Сиднейского университета, а также медицинский советник в Kidney Health Australia, сказала, что особенности строения почки могут привести к затруднениям в её выращивании.
«Это очень сложный орган, — говорит профессор. — Чтобы взять на пробу стволовые клетки, необходимо проделать эту процедуру больше 20 раз, так как в почке более 20 различных типов клеток и функций. Произвести этот процесс с почкой намного сложнее, чем с сердцем, у которого всего лишь одна функция».
Изображение мини-почки, сформированной из человеческих индуцированных плюрипотентных стволовых клеток. Фото: Minoru Takasato
Предыдущие эксперименты по выращиванию стволовых клеток в органах позволили получить несколько необходимых типов клеток, но не всех. В этой последней разработке пользуются стволовыми клетками человека, поэтому удалось создать более сложный орган.
Процесс получения 20 почек размером меньше ногтя большого пальца занимает три недели. В это время от 10 до 12 частей клеток внутри реорганизуются в структуру с трубками, кровеносными сосудами и клетками между ними.
Профессор Литтл высказала мысль, что клетки там перемещаются самостоятельно: «Это похоже на комнату, полную друзей. Они реагируют на происходящее вокруг и формируют структуру. Мы ещё не можем создать полноценную почку, подходящую для взрослого человека, но уже то, что мы открыли потенциал для использования стволовых клеток в биоинженерии, о многом может сказать».
«Предположим, у вас выявили болезнь почки не на ранней стадии. Исследования показали, что эта болезнь также не является наследственной. Мы можем взять образец вашей кожи и создать новую почку», — добавила профессор.
В настоящее время образцы этих мини-почек могут использоваться для проверки лекарственных препаратов и исследования развития болезни. Это один маленький шаг для человечества, но огромный скачок в регенеративной медицине.
Стадии болезни
Первоначальная фаза гидронефроза характеризуется незначительным увеличением размеров лоханок, протекает без выраженной симптоматики. Возможно недомогание, снижение работоспособности.
На второй стадии орган перестает правильно функционировать вследствие существенного увеличения лоханок, стенки которых становятся тоньше, сама почка также увеличивается. Наблюдаются постоянные боли в поясничном отделе, приступы гипертензии, тошнота.
На третьей стадии болезни увеличение почки происходит в два раза, отмечается выраженное нарушение ее функциональности. Моча становится мутной, с примесями крови. Болезнь на этой стадии протекает тяжело. При полной потере функций больную почку удаляют.
Как жить с одним органом
Людям с наличием аномалии с рождения необходимо соблюдать ограничения в еде. Надо поддерживать определённый режим питания, сна и бодрствования.
Требуется вести здоровый образ жизни, отказавшись от спиртосодержащих напитков и курения. Жизнь у людей с такой аномалией полноценная и практически не отличается от других.
В случае нефрэктомии (операция по удалению одной из почек) человек также может вести нормальную жизнь. Сразу после операции ему необходим постельный режим и покой. Питаться в первые дни надо только с соблюдением щадящей диеты. Реабилитация может продлиться длительное время.
Однако при нормальном состоянии пациента примерно через десять дней после нефрэктомии человек возвращается на рабочее место. Это происходит в том случае, если его профессия не связана с физическим трудом.
Появляется риск нарушения функций органа. У женщин с такой патологией появляются трудности при беременности. Однако известно множество случаев рождения нормально развитых детей у матерей, имеющих одну почку.
Чтобы избежать различных осложнений больным надо хотя бы раз в год обследоваться у врача. Рекомендации специалиста помогут поддержать орган, а также улучшить его работоспособность.
Киста
Кисты почек зачастую становятся фактором увеличения этого органа в размерах. Основной причиной кисты почки считается ускоренный рост эпителиальных структур в ее канальцах. Чаще всего эта подобное явление возникает вследствие травм, наследственной предрасположенности, инфекционных и паразитарных патологий. Иногда киста почки является врожденной и формируется в результате утраты связи мочевыводящих структур с зародышевыми канальцами.
В большинстве случаев в спектр симптомов, возникающих при кисте почки, входят:
- увеличение органа в размерах;
- рецидивирующие инфекционные заболевания мочевыделительных органов;
- наличие в крови моче вследствие повышенного давления в почке и нарушения целостности сосудов;
- боли в нижней части спины или в боку, возникающие в результате увеличения размеров органа, из-за чего сдавливаются близлежащие органы;
- накопление жидкости в почке;
- присутствие белка в моче;
- увеличение артериального давления.
Если на фоне развития кисты почки возникает сопутствующее инфекционное заболевание, появляются признаки пиелонефрита.
Как проводится лечение?
Для приведения почек в нормальное состояние применяется также хирургическое лечение
Обратите внимание! Лечение увеличившихся почек проводится исключительно после обнаружения причины заболевания, спровоцировавшего изменения размеров органов.
При наличии болевых ощущений назначаются анальгетики, и составляется терапия по снятию воспалительного процесса. При повышенном артериальном давлении назначаются препараты снижающие его. Назначается консервативная антибактериальная терапия с широким спектром действия, благодаря которой успешно снимается воспаление.
Для приведения почек в нормальное состояние применяется также хирургическое лечение, способное устранить причины заболевания, которые не поддаются консервативному лечению. Это может быть как операция с удалением больной почки, так и сохраняющая его (например, удаление камней).
Увеличение этого органа у детей
Как правило, увеличение почки у ребенка протекает без наличия специфических симптомов. Однако при этом могут наблюдаться повышение температуры, боль в спине, проблемы с мочеиспусканием.
Пиелоэктазия у детей – это начальный этап увеличения почек. Данная патология склонна к быстрому прогрессированию.
На последующих этапах болезнь затрагивает весь чашечно-лоханочный комплекс. Более ярко проявляется затрудненное мочевыделение. При более запущенных формах происходит истощение почечных тканей, почки перестают полноценно работать или становятся недееспособными. До высоких цифр возрастает температура тела малыша.
Причин увеличения почки у ребенка может быть несколько:
- злоупотребление матерью алкоголем во время беременности;
- генетическая предрасположенность;
- пузырно-мочеточниковый рефлюкс;
- дефекты в развитии почек;
- недоношенность;
- нарушение иннервации;
- нарушенный ток мочи;
- опухолевый процесс;
- чрезмерное количество жидкости в организме;
- инфекции мочевыводящих каналов или их непроходимость.
Способы терапевтических действий
Терапия для таких больных зависит в основном от состояния почки. Если она здорова и выполняет все функции второго органа, тогда специальное лечение не требуется. Необходимо наблюдаться у уролога и выполнять все его рекомендации (соблюдать правильное питание и режим питья).
Специфическая терапия для лечения больных с одной почкой не назначается. При гипертонии обычно предписывается приём препаратов для снижения давления. В большинстве случаев необходимо использовать средства для повышения иммунитета.
Медикаментозные средства
В некоторых случаях после удаления одной почки не происходит нормализация состояния пациента. Почка – парный орган, поэтому проблемы, возникающие с одной стороны, могут «перейти» и на другую.
Этому способствует неправильное поведение самого больного – не соблюдаются требования лечащего врача, организм подвергается повышенным нагрузкам и стрессам, не поддерживается строгая диета.
При выявлении нарушения даже одной из основных функций почки необходимо незамедлительно начинать лечение, которое назначает нефролог. Выбор препаратов зависит от состояния пациента, расшифровки его анализов и выявленной патологии.
Поддерживающее лечение
Пациентам, живущим с одной почкой, следует регулярно проводить анализы крови и мочи, а также инструментальные обследования. Поддерживающая терапия включает в себя использование антибактериальных средств.
В случае развития почечной недостаточности целью лечения является замедление темпов прогрессирования патологии.
Виды операций
При неэффективности проводимой консервативной терапии используются гемодиализ (использование аппарата «искусственная почка») или перитонеальный диализ, при котором кровь очищается введением и последующим дренированием наружу специальной жидкости.
В некоторых случаях необходима пересадка почки. Трансплантация является самым эффективным способом избавления от почечной недостаточности.
При пожизненном гемодиализе требуется периодическое подключение пациента к «искусственной почке» для выполнения фильтрации крови. При этом производится насыщение её всеми необходимыми веществами, восстанавливается кислотно-щелочной баланс.
Подключение к аппарату производится строго в режиме, который назначает лечащий врач. Несоблюдение этого требования повышает риск смертельного исхода.
Диетические предписания
Основополагающим фактором для полноценной и активной жизни является диетическое питание. В рационе должны обязательно присутствовать некоторые продукты: чёрный хлеб, овощи, яйца, мёд, сметана. Рыбу и мясо следует только отваривать.
В каких количествах они должны быть в меню, зависит от организма. Опытный врач-диетолог подскажет каждому пациенту индивидуально, сколько и каких продуктов необходимо употреблять.
Любую диету нельзя начинать резко, так как это негативно скажется на здоровье. Надо постепенно отказаться от употребления в большом количестве белка, макаронных и бобовых изделий. Эти продукты лучше заменить картофелем или овощами в отварном виде.
При такой патологии надо исключить все солёные, острые и копчёные блюда. От консервов также необходимо отказаться. Нельзя использовать минеральную воду. Вместо кофе и алкоголя следует пить травяные чаи, морсы или компоты.
Постепенный переход от белкового питания подразумевает выполнение следующих рекомендаций:
- Рыбу, мясо в отваренном виде можно есть не более трёх раз в течение недели.
- Надо чаще кушать овсяную, гречневую кашу, белый зерновой и чёрный хлеб (другие мучные изделия следует исключить, так как углеводы доставляют организму большое количество энергии).
- Необходимо употреблять и молочные продукты, в особенности сливки и сметану. Однако молоко рекомендовано не более раза в неделю, поскольку оно может провоцировать образование песка в почке.
Для этого врачи рекомендуют посещать баню. Она способствует открытию большего количества пор кожного покрова.
Диагностика
Традиционный план диагностики пациента при наличии почечных патологий включает:
- сбор анамнеза и жалоб;
- клинический врачебный осмотр;
- перкуссию и пальпацию почек;
- определение наличия симптома Пастернацкого;
- лабораторная диагностика: общие исследования мочи и крови, биохимическое исследование крови, проба по Зимницкому, анализ мочи по Нечипоренко.
В перечень методов инструментальной диагностики причин увеличения почки входят:
- УЗИ почек;
- КТ, МРТ;
- экскреторная урография.
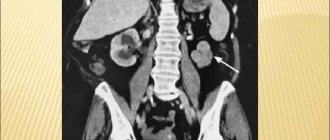
Методы диагностики измененного болезнью органа
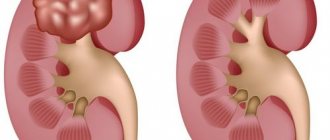
Для постановки правильного диагноза проводят лабораторное инструментальное исследование. Увеличенная почка при осмотре выпячивается в поясничной области, кожа краснеет и отекает. При пальпации определяют степень увеличения органа и его отдельных участков. Изучают консистенцию, подвижность, поверхность почки. Чувствительность ее небольшая, она имеет мягкую структуру, слегка эластичная, а при раковых опухолях – бугристая, твердая на ощупь.
Наличие гипертрофированного органа свидетельствует о серьезном заболевании. Врач может поставить правильный диагноз, и провести курс терапии, предупредив появление осложнений.