Изменения в почках при пиелонефрите
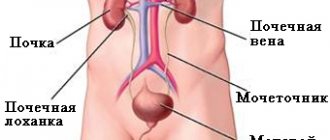
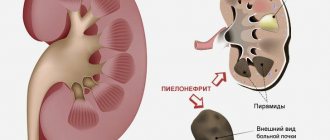
Пиелонефрит — болезнь почек, вызванная патогенными микробами. Они попадают в чашки и лоханки органа, где вызывают выраженный воспалительный процесс. Наиболее частой причиной заболевания являются бактерии: кишечная палочка, протей, стрептококки, стафилококки.
Бактерии — основная причина пиелонефрита
Присутствие в тканях чашечек и лоханок микроорганизмов вызывают ответные действия главного защитника организма от инфекций — иммунитета. Белые клетки крови (лейкоциты) в большом количестве мигрируют в патологический очаг, где нейтрализуют бактерии. Их роль — не только уничтожить чужеродные объекты, но и не позволить им распространиться дальше, на клубочки почек и околопочечную клетчатку.
При пиелонефрите негативным изменениям подвергаются чашки и лоханки почек
Процесс воспаления неминуемо сказывается на свойствах крови и мочи. Кроме того, появляются изменения в почках на анатомическом уровне, которые можно выявить при помощи инструментальных методов диагностики.
Пиелонефрит — видео
Лечение пиелонефрита
Лечение острого пиелонефрита
Адекватное лечение инфекции в почках возможно только при нормальном оттоке мочи. В случае надобности он устраняется введением катетера в мочеточник или путем нефростомии (операцией, обеспечивающей отток мочи). Важным является увеличение объема мочи, чтобы гной вымывался из почек. Рекомендуется выпивать до двух с половиной литров жидкости в день, для этого применяются мочегонные сборы трав, рекомендуются фруктовые морсы. Если по каким-либо причинам человек не может много пить, жидкость может вводиться внутривенно.
Антибиотикотерапия – обязательная часть лечения острого пиелонефрита. Она назначается эмпирически, исходя из наиболее вероятных возбудителей и имеющихся данных об устойчивости к антибиотикам. Если в течение нескольких дней терапия не дает видимого результата, ее меняют, назначая препарат с учетом результатов бактериального посева.
Применяются антибиотики следующих групп (Gupta K. Et al, 2011):
- фторхинолоны;
- цефалоспорины;
- пенициллины;
- карбопенемы;
- аминогликозиды.
Иногда, в осложненных случаях, требуются хирургические вмешательства. Они обычно проводятся для устранения гнойных очагов в почке и окружающих тканях. В очень тяжелых случаях удаляют почку.
Первичный осмотр
Диагностика любого заболевания, в том числе воспаления почек, всегда начинается с начального осмотра. Врач при первом визите может собрать много ценной информации, которая впоследствии позволит поставить верный диагноз.
В первую очередь специалисту необходимо установить время начала заболевания. Исходя из этой информации врач может предположить форму пиелонефрита — острый или обострение хронического. Кроме того, врач осматривает пациента с целью выявления возможного источника инфекции. Нельзя оставлять без внимания:
- увеличенные нёбные миндалины с гнойными пробками;
- кариозные зубы;
- нарушение носового дыхания при хроническом воспалении глоточных миндалин (аденоидов) или придаточных пазух носа;
- покраснение и отёк в области костей и суставов;
- локальное покраснение кожи, указывающее на воспаление подкожной жировой клетчатки (флегмону);
- увеличение размеров предстательной железы, указывающее на наличие препятствия для оттока мочи (аденомы простаты).
Источники инфекции при пиелонефрите — фотогалерея
Хроническое воспаление нёбных миндалин — источник стрептококка и стафилококка
В кариозных полостях зубов могут обитать различные патогенные бактерии
Воспаление глоточной миндалины часто встречается у детей
В придаточных пазухах носа способна длительно сохраняться инфекция
Остеомиелит — источник инфекции
Аденома предстательной железы существенно нарушает отток мочи
Специалист в обязательном порядке осматривает поясничную область — место расположения почек. Поколачивание в этой зоне при пиелонефрите вызывает резкую болезненность.
Ощупывание живота (пальпация) помогает врачу исключить более серьёзные болезни, требующие немедленного оперативного лечения — прободную язву желудка, воспаление брюшины (перитонит), нарушенную внематочную беременность, воспаление червеобразного отростка (аппендицит).
Почки обычно при пальпации поясничной области не определяются. Однако при аномалиях положения специалист может выявить смещение органов в направлении крестца или противоположной стороны.
Здоровые почки чаще всего не прощупываются при пальпации
Увеличение размеров мочевого пузыря, выявленное методом постукивания по передней стенке живота, поможет врачу предположить наличие большого количества остаточной мочи при аденоме простаты.
Первичный осмотр — обязательная часть диагностики пиелонефрита, однако полученные сведения являются лишь поводом для специалиста направить дальнейшие поиски диагноза в верное русло.
Классификация и оформление диагноза
Инфекция мочевыхпутей
–это инфекция, возникающая на любомучастке мочевыводящей системы – отперинефральной фасции до наружногоотверстия мочеиспускательного канала.(CarolinP.,CachoM.D.2001).
Инфекциюмочевых путей (ИМП)классифицируютследующим образом (EAU,2008):
1.Типу возбудителя (бактериальная,грибковая, микобактериальная);
2.Локализации в мочевых путях:
а) заболеваниянижнего мочевого тракта (уретрит, цистит)
б) заболеванияверхнего мочевого тракта (острый ихронический пиелонефрит)
3.Наличию осложнений, локализации ИМП исочетаний:
а) неосложненнаяинфекция нижних отделов мочевых путей(цистит)
б) неосложненныйпиелонефрит
в) осложненная ИМПс пиелонефритом или без пиелонефрита
г) уросепсис
д) уретрит
е) особые формы(простатит, орхит, эпидидимит)
Необходимоучитывать возраст (пожилые больные),наличие сопутствующих заболеваний (вт.ч. сахарный диабет и др.), состояниеиммунитета (иммунокомпроментированныепациенты)
НеосложненныеИМП
, какправило, успешно поддаются лечениюадекватно подобранной антибактериальнойтерапии.
Осложненные ИМП
труднее поддаются антимикробной терапиии, в ряде случаев, требуют вмешательствауролога, поскольку могут приводить ктяжелым гнойно- септическим осложнениям.
Классификация мкб 10
N10 – острый тубуло–интерстициальныйнефрит (включает острый пиелонефрит)
N11.0 – хронический тубуло–интерстициальныйнефрит (включает необструктивныйхронический пиелонефрит,рефлюкс–ассоциированный)
N11.1 – хронический обструктивныйпиелонефрит
N11.8 – другие хронические тубуло–интерстициальныенефриты (включает необструктивныйпиелонефрит)
N11.9 – хронический тубуло–интерстициальныйнефрит неуточненный (включает неуточненныйпиелонефрит)
N12 – тубуло–интерстициальный нефритне определенный как острые или хронические(включает пиелонефрит)
N15.9 – тубуло–интерстициальная болезньпочки неуточненная (включает инфекциюпочки неуточенную)
N20.9 – мочевые камни неуточненные(калькулезный пиелонефрит)
N30.0 – острый цистит
N30.1 – интерстициальный цистит (хронический)
N30.8 – другие циститы
N30.9 – неуточненный цистит
N39.0 – инфекция мочевых путей безустановленной локализации
Лабораторная диагностика патологического процесса
Лабораторные анализы — источник чрезвычайно важной информации. При пиелонефрите в обязательном порядке проводятся как рутинные, таки и специальные исследования.
Анализы крови
Кровь — внутренняя среда организма, которая чутко реагирует на любые изменения в нём. При пиелонефрите её обязательно исследуют методом общего анализа. В первую очередь воспаление почек приводит к увеличению количества белых клеток крови. Активный процесс становится причиной появления молодых форм, которые отличаются от зрелых по внешнему виду. Красные клетки (эритроциты) и их главное содержимое — белок гемоглобин — как правило, определяются в нормальном количестве. Однако скорость их оседания (СОЭ) на дно пробирки существенно увеличивается.
При пиелонефрите в крови увеличивается количество всех форм лейкоцитов
Выявление уровня некоторых специфических соединений — задача биохимического анализа крови. При пиелонефрите жизненно важно выяснить, справляются ли почки со своей работой и не привело ли воспаление к избыточному накоплению шлаков в организме. Эту задачу успешно решает анализ на содержание продуктов обмена белка — мочевины и креатинина. Именно эти два показателя были выбраны в качестве сигнальных. Однако следует помнить, что их нормальное содержание существенно отличается у пациентов различного пола, возраста, роста и веса.
В почечных канальцах всасываются нужные вещества, токсины попадают в окончательный состав мочи
Кроме того, для определения функции органа используется анализ уровня электролита калия, избыток которого выводится именно почками. Этот показатель в норме поддерживается организмом и не изменяется, поэтому любые его отклонения от постоянной величины зачастую вынуждают врачей использовать искусственное очищение крови пациента от шлаков — процедуру аппаратного гемодиализа.
В крови также можно обнаружить следы микроба-возбудителя. Решить эту задачу возможно двумя путями. В первом случае в крови определяются специфические белки-антитела при помощи различных реакций — гемагглютинации, иммуноферментного анализа. При этом в пробирку добавляют соответствующий материал бактерий, снабжённый особой меткой. Она сообщит о возникновении иммунной реакции.
Антитела — основная защита организма от инфекций
Второй способ определить вид возбудителя — найти в крови остатки его наследственного материала — генов. С этой задачей отлично справляется метод полимеразной цепной реакции, основанный на создании многочисленных копий исследуемого материала в пробирке.
Стоит отметить, что все анализы крови сдаются натощак. В противном случае врач получит искажённые результаты.
Показатели общего анализа крови в норме и при пиелонефрите — таблица
| Показатель | Норма | Воспалительный процесс в почках |
| Общее количество лейкоцитов |
|
|
| Количество молодых форм лейкоцитов | 2–6% от всех белых клеток | Более 6% от всех белых клеток крови |
| Скорость оседания эритроцитов |
|
|
Доктор Комаровский о лейкоцитах в крови — видео
Показатели биохимического анализа крови в норме и при пиелонефрите — таблица
| Показатель | Норма | Нарушение функции почек при воспалительном процессе |
| Уровень креатинина |
|
|
| Уровень мочевины | 2,5–8,3 ммоль в литре | Более 8,3 ммоль в литре |
| Уровень калия | 3,35–5,35 ммоль в литре | Более 5,35 ммоль в литре |
Анализы мочи
Лабораторные анализы мочи помогут врачу выяснить много деталей пиелонефрита — степень выраженности воспаления, вид возбудителя, способность почек осуществлять свою работу.
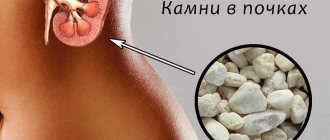
Общий анализ мочи — рутинная диагностическая процедура. Материал — среднюю порцию мочи, накопленной в мочевом пузыре за ночь — можно собрать самостоятельно и доставить в лабораторию. Воспалительный процесс в почках приводит к ряду существенных отклонений от нормы. Изменяется внешний вид мочи — она становится мутной, повышается удельный вес. Причина — большое количество белка и лейкоцитов. Последние подсчитываются при помощи аппарата или вручную на предметном стекле под микроскопом. Лейкоцитов может оказаться очень много. Такая ситуация называется пиурией. Кроме того, в осадке мочи при пиелонефрите обнаруживаются цилиндры — слепки почечных канальцев. Крошечные кристаллы солей, из которых образуются камни, также можно различить под микроскопом.
Большое количество солей в мочевом осадке — признак мочекаменной болезни
Для более точного определения количества лейкоцитов и цилиндров используются специфические анализы. По методу Нечипоренко содержание элементов подсчитывается в одном миллилитре мочи средней части утренней порции. Анализ по Аддис-Каковскому проводится на основании суточного количества, Амбурже — трёхчасового.
Количество лейкоцитов в осадке мочи существенно увеличивается при пиелонефрите
Проба по Зимницкому — косвенный метод определения функции почек по их способности концентрировать мочу. Для этой цели материал собирается за сутки в восемь ёмкостей, в каждую в течение трёх часов. Лаборант в них определяет удельный вес. Низкие показатели свидетельствуют о нарушении способности почек фильтровать кровь.
С помощью анализа мочи можно определить вид возбудителя пиелонефрита. Для решения этой задачи небольшое количество материала помещается в специальную ёмкость с питательной средой, после чего в течение трёх дней хранится при температуре, близкой к таковой человеческого тела. За этот период каждая бактерия размножается и превращается в колонию. Следующий этап — определение чувствительности инфекции к антибактериальным препаратам.
Бактериологическое исследование мочи — основной метод выявления возбудителя
Показатели общего анализа мочи в норме и при пиелонефрите — таблица
| Показатель | Норма | Воспалительный процесс в почках |
| Общее количество лейкоцитов | Не более 1–2 лейкоцитов в поле зрения | Более 2 лейкоцитов в поле зрения |
| Удельный вес | 1012–1025 единиц | Более 1025 единиц |
| Прозрачность | Прозрачная | Мутная |
| Бактерии | Отсутствуют | Присутствуют |
| Цилиндры | Отсутствуют | Присутствуют |
Показатели специфических анализов мочи в норме и при пиелонефрите — таблица
| Показатель | Норма | Воспалительный процесс в почках |
| Количество лейкоцитов и цилиндров в 1 миллилитре мочи (по Нечипоренко) |
|
|
| Количество лейкоцитов и цилиндров, выделяемых с мочой за 1 минуту (по Амбурже) |
|
|
| Количество лейкоцитов и цилиндров, выделяемых с мочой за 1 сутки (по Аддис-Каковскому) |
|
|
Доктор Комаровский об анализах мочи — видео
Анализы крови
Основная жидкость человеческого организма дает представление о протекающих в нем процессах. Забор жидкости на ОАК (общий анализ) производится с утра и на голодный желудок.
Общий анализ крови
Показывает число лейкоцитов и их формы, СОЭ (скорость оседания эритроцитов).
Анализ на биохимию крови
Данное исследование показывает содержание продуктов белкового обмена и других веществ, важных для диагностики.
Выявление возбудителя болезни по крови
Вид болезнетворного микроорганизма определяется следующими способами:
- Поиск остаточных генов микроба.
- Выявление антител к нему.
Рентгенологические методы
Рентгенологические исследования давно и прочно обосновались в медицинской практике. Используются они и для диагностики пиелонефрита. На обзорном снимке брюшной полости контуры почек едва различимы. Для получения более информативной картины используется контрастное вещество, хорошо отражающее рентгеновские лучи. Чтобы доставить его в почки, применяется довольно простой способ. Препарат хорошо проходит из кровотока через почечный фильтр и оказывается в моче. Поэтому незадолго до проведения исследования вещество вводят в организм посредством обычной внутривенной инъекции.
Период существования препарата в крови строго определён. По истечении этого временного промежутка делается несколько снимков почек с разным интервалом. Их последующее изучение позволит установить характер движения мочи, форму чашек, лоханок и мочеточников, диагностировать наличие некоторых видов камней. Это исследование носит название экскреторной урографии.
При экскреторной урографии можно получить хорошее изображение мочевыводящих путей
Профилактика пиелонефрита
Предупреждение заболевания нацелено на предупреждение попадания инфекционных агентов в почки и борьбу с факторами риска. Приведем основные моменты профилактики.
- Избегание переохлаждений.
- Лечение очагов инфекции в организме.
- Лечение заболеваний, провоцирующих пиелонефрит.
- Рекомендуется ходить в туалет сразу после появления позыва, не откладывая.
- Женщинам после полового контакта рекомендуют опустошать мочевой пузырь, чтобы в него не попадали бактерии.
- Нужно достаточно пить.
- Не следует использовать спермициды и презервативы с ними.
- Врачи должны соблюдать меры предосторожности при применении мочевых катеретов.
Ультразвуковая диагностика
Ультразвуковые методы в настоящее время чрезвычайно распространены. При помощи неслышимых звуковых волн в диапазоне более 20 тыс. герц можно не только изучить структуру почек, но и увидеть движение крови по сосудам этих органов.
Исследование безопасно, лишено побочных эффектов, может проводиться детям любого возраста и беременным женщинам.
При помощи ультразвука врач получает большое количество ценной информации. Картина острого и хронического процесса существенно различается.
В первом случае наблюдается увеличение размеров почек, стирание различий между отдельными элементами — корковым веществом и пирамидами. Кровоток в периферических отделах при этом существенно снижен. При хронической форме наблюдается почти обратная ситуация: размеры органа уменьшаются, расширяется лоханка. Результатом длительного воспаления часто становятся сморщивание почки и гидронефроз. Последний представляет собой орган, большую часть которого занимает лоханка гигантских размеров.
При гидронефрозе на ультразвуковой картине тёмным цветом выделяется гигантская почечная лоханка
С помощью ультразвукового метода врач может заподозрить аномальное анатомическое строение почек и мочевыводящих путей:
- подковообразную почку;
- удвоение органа;
- патологическую подвижность почек;
- удвоение чашечно-лоханочной системы.
Встречаются различные варианты аномального строения почек
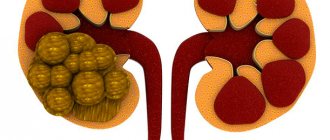
Ультразвук — основной метод диагностики камней в почках. Современные аппараты позволяют увидеть структуры размером до пяти миллиметров. Камни могут иметь разную локализацию или занимать все пространство лоханки — коралловидный конкремент.
Коралловидный камень — самый крупный конкремент мочевыводящих путей
Размеры почек в норме при ультразвуковом исследовании у взрослых — таблица
| Рост | Длина, мм | Ширина, мм | Толщина, мм | |||
| Левая | Правая | Левая | Правая | Левая | Правая | |
| 150 | 85 | 82 | 33 | 29 | 13 | 13 |
| 160 | 92 | 90 | 35 | 33 | 14 | 13 |
| 180 | 105 | 100 | 38 | 37 | 17 | 15 |
| 200 | 110 | 105 | 43 | 41 | 18 | 17 |
Размеры почек в норме при ультразвуковом исследовании у детей — таблица
| Возраст | Правая | Левая | ||||
| толщина, мм | длина, мм | ширина, мм | толщина, мм | длина, мм | ширина, мм | |
| 1—2 месяца | 18,0—29,5 | 39,0—68,9 | 15,9—31,5 | 13,6—30,2 | 40,0—71,0 | 15,9—31,0 |
| 3—6 месяцев | 19,1—30,3 | 45,6—70,0 | 18,2—31,8 | 19,0—30,6 | 47,0—72,0 | 17,2—31,0 |
| 1—3 года | 20,4—31,6 | 54,7—82,3 | 20,9—35,3 | 21,2—34,0 | 55,6—84,8 | 19,2—36,4 |
| до 7 лет | 23,7—38,5 | 66,3—95,5 | 26,2—41,0 | 21,4—42,6 | 67,0—99,4 | 23,5—40,7 |
Почечная колика — видео
Томографические исследования
Компьютерная и магнитно-резонансная томография — самые современные методы диагностики пиелонефрита. С их помощью можно наиболее точно изучить анатомические особенности не только самих почек, но также их сосудистой системы и окружающих органов. С помощью этих методов диагностируются камни, аномалии строения, особенности кровотока и определяется способность почек фильтровать кровь. В двух последних случаях в вену пациента вводится контрастный препарат, как при проведении экскреторной урографии. Однако результат при использовании томографии значительно более подробен.
Томография — исключительно информативное исследование анатомии почек
Метод получения изображения при компьютерном и магнитно-резонансном обследовании существенно различается. В первом случае используется рентгеновское излучение, во втором — магнитное поле. Главным недостатком компьютерной томографии является лучевая нагрузка. Магнитно-резонансное исследование запрещено при наличии имплантированных в организм металлических конструкций — кардиостимуляторов, штифтов, болтов и т. д. Однако это исследование не оказывает патологического влияния на развивающийся плод при беременности.
Эффект ядерно-магнитного резонанса используется для подробного изучения анатомии почек
Диагноз будет поставлен!
Путем исследований российские ученые установили, что пиелонефрит даже в период ремиссии продолжает развиваться, провоцируя не только фиброгенез почечной ткани, но и повышенную минерализацию канальцев. Иными словами, латентный воспалительный процесс активизирует образование камней в почках, а те, в свою очередь, блокируют мочевыводящие пути и вызывают новые очаги инфильтрации и воспаления. Своевременная борьба с минерализацией не менее важна, чем противобактериальная и противовоспалительная терапия.
Пиелонефрит – серьезное заболевание, поражающее преимущественно женщин репродуктивного возраста и девочек, у которых еще все впереди. Задача современной медицинской диагностики сводится к тому, чтобы:
- вовремя определять острый пиелонефрит и не давать ему переходить в хронический;
- выявлять скрытое течение хронической формы болезни;
- отслеживать динамику лечения.
Современные методы диагностики абсолютно безболезненны и занимают минимум времени.
Дифференциальная диагностика
Дифференциальная диагностика хронического пиелонефрита проводится со следующими заболеваниями:
- воспалительным процессом, затрагивающим клубочки (гломерулонефритом);
Гломерулонефрит — воспаление почечных клубочков
- поражением почек туберкулёзной палочкой;
- уменьшением органа врождённого характера (гипоплазией);
- воспалительным процессом в стенке мочевого пузыря (циститом);
- поражением почек в результате длительного повышения уровня артериального давления;
- поражением почек в результате нарушения обмена углеводов (сахарного диабета).
Сахарный диабет поражает почки, вызывая нарушение их работы
Симптомы пиелонефрита
Острый пиелонефрит обычно начинается со следующих проявлений:
- Лихорадка. Температура не всегда, но часто взлетает выше 39°, характерен сильный озноб.
- Боль в спине. Ее характерная локализация – место, где к позвоночнику прикрепляются нижние ребра (костовертебральный угол). Боль может быть опоясывающей, различной интенсивности.
- Тошнота, рвота. Этот симптом может отсутствовать, выраженность зависит от тяжести болезни.
Моча часто мутная, иногда красноватого цвета. Заболевание может сопровождаться циститом, поэтому его симптомы (учащенные позывы на мочеиспускание, боль при мочеиспускании, боль в низу живота) также могут присутствовать.
Сегодня, в эру антибиотиков, неосложненный острый пиелонефрит не является смертельной болезнью. Но приведенные ниже осложненные формы болезни и осложнения несут угрозу жизни.
К осложненным формам относят:
- эмфизематозный нефрит (некроз с образованием пузырьков газа в почке);
- некротический папиллит (деструктивный процесс в почке);
- абсцесс почки (ограниченный очаг гноя);
- карбункул почки (образование гнойного инфильтрата);
- апостематозный нефрит (множество гнойников в корковом веществе почки).
Осложнения острого пиелонефрита:
- сепсис («заражение крови»);
- острая почечная недостаточность;
- рубцевание почки.
Симптомы хронического пиелонефрита часто не очень выражены, люди могут не предъявлять жалоб. Болезнь обычно течет волнообразно, выделяются фазы ремиссии и обострения. Обострение по симптоматике может быть похоже на острый пиелонефрит, но порой его путают с другими заболеваниями (например, простудными) из-за преобладания общих, а не местных симптомов.
Характерные проявления болезни:
- слабость и повышенная утомляемость;
- субфебрильная температура (выше 37, но ниже 38 °C);
- периодическое познабливание;
- плохой аппетит;
- ноющие боли в пояснице;
- легкая отечность век по утрам (пастозность);
- повышение артериального давления;
- изменение режима мочеотделения (увеличение объема мочи, больше мочеиспусканий в ночное время);
- хроническая почечная недостаточность (может появляться через многие годы течения).
Осложнения хронического пиелонефрита:
- прогрессирующая почечная недостаточность;
- гипертония;
- белок в моче (протеинурия);
- фокальный гломерулосклероз (очаги склероза почечных клубочков);
- прогрессирующее рубцевание почки;
- пионефроз (гнойное расплавление);
- ксантогрануломатозный пиелонефрит.
Ксантогрануломатозный пиелонефрит – редкий вид болезни, при которой деструктивные изменения проходят через все ткани почки. Он имеет хроническое течение, обычно развивается на фоне мочекаменной болезни, обструкции мочевых путей или иммунных нарушений. При гистологическом исследовании его иногда путают с раком почки. Лечение хирургическое, орган приходится удалять.