Инфекционно-аллергическое, или аутоиммунное, заболевание почек называется гломерулонефрит. Данная патология часто появляется после недавно перенесённой (2-3 недели назад) простудной инфекции, назофарингита, повторной ангины.
Переохлаждение в сочетании с хроническими очагами инфекции, такими как: хронический тонзиллит, кариес, гайморит, в значительной мере (на 60%), повышают риск возникновения острого гломерулонефрита.
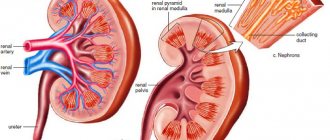
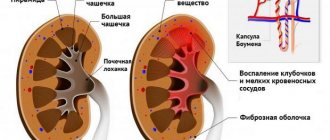
При гломерулонефрите наблюдается обширное воспаление почек с поражением главного фильтрационного устройства – гломерул, почечных клубочков. Именно благодаря клубочковому аппарату осуществляется очистка крови, с последующим выделением в мочу «шлаков», то есть не нужных организму веществ. При гломерулонефрите гломерулы страдают сильнее всего, что сразу сказывается на характеристиках и показателях анализа мочи.
Симптомы
Заболевание может длительно протекать без проявления ярких симптомов, наблюдается только небольшое повышение АД. Однако болезнь ведет свою разрушительную работу, показатели анализа мочи сигнализируют о наличии патологии.
Чередуются периоды ремиссии и обострения, провоцируемого переохлаждением, употреблением алкоголя, инфекциями. Острый гломерулонефрит проявляется следующими симптомами:
- видоизменения в моче: цвет меняется с соломенно-желтого на красноватый или бордовый (вид мясных помоев);
- мутнеет из-за появления белка, пенится;
- уменьшается количество выделяемой урины;
Заболевание может длительно протекать без проявления ярких симптомов
Во время обострения так же проявляется хронический гломерулонефрит.
Что делать чтобы не получить ложный результат
Чтобы анализ мочи при гломерулонефрите показал точные показатели, необходимо соблюдать все рекомендации лечащего врача, касающиеся подготовки к сдаче биоматериала. Рекомендации выглядят следующим образом:
- Уменьшить количество мясной пищи;
- Забыть про алкоголь и сигареты;
- Не допускать чрезмерных физических нагрузок;
- Перед сбором мочи необходимо провести все необходимые гигиенические процедуры.
При появлении темной мочи следует незамедлительно обратиться к врачу. Этот симптом в большинстве случаев спровоцирован серьезным заболеванием. Чем раньше будет проведено диагностическое обследование, тем быстрее определят диагноз и назначат лечение.
Причины ГН
В зависимости от этиологии (происхождения болезни) различают:
- первичный гломерулонефрит, который развивается из-за иммунного поражения только клубочков почек. Постепенно поражаются другие ткани почек, а также органы и системы. Происходят нарушения обмена веществ;
- вторичный гломерулонефрит, который провоцируют системные заболевания, протекает на их фоне.
Клубочковый нефрит развивается после воздействия негативного фактора, начинает проявляться через 1-4 недели. Причинами будут:
- осложнения заболеваний (ангина, пневмония, скарлатина, герпес, оспа, туберкулез и др.);
- воздействие инфекций (стрептококковой, реже: стафилококковой, менингококковой, пневмококковой, прочие);
- системные заболевания (красная волчанка, Шёнлейна-Геноха, васкулит, гепатит, сахарный диабет, опухоли);
- результат воздействия введенных сывороток и вакцин;
- токсины (свинец, ртуть, органические растворители);
- злоупотребление алкоголем;
- облучение.
Состояние мочи в зависимости от стадии болезни
Выделяют несколько стадий развития гломерулонефрита. Острая характеризуется помутнением урины и изменением ее плотности. В составе жидкости, образующейся в почках, можно обнаружить белок, разрушенные красные кровяные тельца и лейкоциты. Возможно уменьшение объема выделяемой мочи.
На подострой стадии у детей и взрослых выявляют повышение концентрации белковых соединений и эритроцитов. К видимым изменениям урины добавляется повышенная температура тела, сильная отечность, увеличенное артериальное давление.
При хронической форме гломерулонефрита часто отсутствуют визуальные симптомы патологии. Моча приобретает нормальный цвет, исчезает пена. Определить патологию на этой стадии при ее латентном течении можно, проведя лабораторные исследования.
Патологические изменения в составе урины будут присутствовать даже после излечения. Почкам необходимо время для восстановления.
Острая стадия
При остром гломерулонефрите моча имеет коричневый цвет. Это объясняется наличием в ней гиалиновых и зернистых цилиндров, альбумина, эпителия и крови. Подобные изменения в составе говорят о частичной дисфункции паренхиматозных органов, спровоцированной деформацией клубочков. Она проявляется не только потемнением урины и увеличением ее плотности. Возникает проблемы с мочеиспусканием, недомогание, часто появляется лихорадка.
Чтобы определить возбудителя, назначают бактериологический посев. Результаты этого анализа помогают подобрать действенный антибиотик. Лечение напрямую зависит от формы патологии. Она может быть латентной или циклической. В последнем случае болезнь протекает гораздо тяжелее.
Подострая стадия
Подострый гломерулонефрит часто является следствием другой патологии. К его симптомам относят массивную протеинурию, сильную олигурию и гематурию. Также возможно появление лейкоцитурии. В составе урины часто обнаруживают восковидные и зернистые цилиндры. Ее удельный вес увеличивается. Клубочковая фильтрация происходит медленнее, чем нужно, что негативно сказывается на состоянии почек и организма в целом. К сожалению, прогноз в этом случае неблагоприятный.
Хроническая форма
От других форм болезни хронический гломерулонефрит отличается наличием изолированного мочевого синдрома. При лабораторных исследованиях выявляют умеренные показатели содержания белка и красных кровяных телец в урине.
В данном случае требуется комплексное лечение. Его подбирают на основании сведений, полученных после диагностического обследования. Симптоматика при хроническом гломерулонефрите может разниться в зависимости от периода (ремиссия, рецидив) и разновидности патологии.
Диагностика
- Врач с помощью опроса выясняет:
- какие он перенес заболевания почек;
- был ли гломерулонефрит у родственников;
- какие и давно перенес инфекционные заболевания.
- Составляет историю течения болезни:
- когда появились признаки патологии;
- интенсивность проявления симптомов;
- какие препараты применял (для избавления от отеков, снижения АД), какой был результат.
- Осмотр больного.
- Измерение и фиксация АД.
- Интенсивность отеков.
- Визуальная оценка (или со слов пациента) цвета урины.
- Назначение лабораторных исследований (анализы мочи (смотри ниже), крови) и инструментальных обследований (УЗИ почек).
При необходимости врач направляет консультацию к узким специалистам (ревматологу, пульмонологу, офтальмологу).
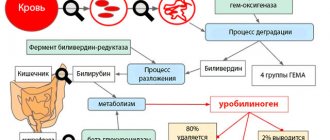
Исследование крови
Показатели крови отражают общее состояние организма и позволяют судить об имеющихся нарушениях со стороны внутренних органов. Как правило, лабораторную диагностику при подозрении на гломерулонефрит начинают с ОАК и БАК, при необходимости эти исследования могут быть дополнены иммунологическими тестами.
Клинический анализ
Общий анализ крови при гломерулонефрите отражает реакцию организма на патологические изменения. Для него характерны следующие отклонения от нормы:
- незначительное ускорение СОЭ – признак иммунного воспаления;
- снижение гемоглобина – проявление относительной анемии, вызванной увеличением ОЦК вследствие снижения почечной фильтрации.
Симптомы, выявляемые при интерпретации результатов ОАК, неспецифичны и встречаются при многих заболеваниях. Тем не менее, общий анализ крови помогает врачу в составе комплексного обследования поставить верный диагноз.
Биохимический анализ
Биохимический анализ крови, или БАК – тест, позволяющий выявить признаки нефротического синдрома на фоне клубочкового воспаления. Он проявляется гипопротеинемией и гипоальбуминемией – снижением концентрации общего белка и альбуминов в крови. Именно этот процесс приводит к развитию онкотических отеков у пациентов с гломерулонефритом.
Кроме того, с помощью биохимического анализа крови можно диагностировать развитие хронической почечной недостаточности. Она проявляется повышением уровня мочевины и креатинина в крови.
Иммунологическое исследование
Подтвердить аутоиммунный характер клубочкового воспаления можно с помощью определения компонентов системы комплемента. Важную роль в патогенезе гломерулонефрита играет С3 компонент, поэтому на пике заболевания наблюдается его умеренное снижение.
Таблица: Изменения в анализах крови при гломерулонефрите
| Показатель | Норма | При гломерулонефрите |
| Общий анализ крови | ||
| Гемоглобин | 130-160 г/л у мужчин 120-140 г/л у женщин | Снижение |
| СОЭ | 1-10 мм/ч у мужчин 2-15 мм/ч у женщин | Умеренное повышение |
| Биохимический анализ крови | ||
| Общий белок | 82-85 г/л у мужчин 75-79 г/л у женщин | Снижение |
| Альбумины | 35-50 г/л | Снижение |
| Креатинин | 70-110 мкмоль/л у мужчин 35-90 мкмоль/л у женщин | Повышение |
| Мочевина | 2,5-8,3 ммоль/л | Повышение |
Анализы
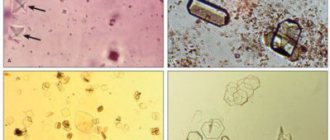
При остром ГН в моче фиксируется: повышение уровней эритроцитов (гематурия), белка (протеинурея), плотности. В осадке обнаруживаются цилиндры (гиалиновые), клетки эпителия почек. Цвет мочи становится красным, ее объем уменьшается.
Для постановки формы и стадии заболевания, уточнения диагноза необходимы:
- Общий анализ мочи
В норме жидкость должна быть прозрачной, соломенно-желтой окраски, содержать:
- белка – до 0,033 г/л;
- лейкоцитов до 4000/ мг;
- эритроцитов и цилиндров – 0-1.
Превышение уровней требует исследований урины.
Обязательно необходимо сдать мочу на анализ
- Проба Реберга определяет степень фильтрации (очистительной функции) почек, уровень креатинина в моче.
Перед суточным сбором урины пациент должен не курить, избегать перегрузок, стрессов, не употреблять мяса и рыбы, алкоголя. Собрать в стерильную емкость всю мочу за сутки (около 3л) и сохранять в прохладном месте. Перед сбором каждой порции мочи омывать теплой водой половые органы.
Моча при острой стадии гломерулонефрита
Острая форма гломерулонефрита делится на две категории:
- Циклическая;
- Латентная.
Во время циклической формы все симптомы становятся ярко выраженными и предоставляют пациенту постоянный дискомфорт. По этой причине человеку назначаются дополнительные исследования на уровень белка, эритроцитов и лейкоцитов. Анализы помогут узнать причину обострения заболевания и провести комплексное и эффективное лечение.
Гломерулонефрит
При такой форме течения недуга моча приобретает грязно-красный цвет и в некоторых случаях имеет в своем составе слизистые вещества. Поэтому при ухудшении самочувствия пациенту потребуется обратить внимание на то, в каком состоянии находится урина.
Латентная форма особо не влияет на изменение количества составляющих в моче. Поэтому при обострении симптомов: постоянная усталость, изменение цвета мочи и повышение температуры, человек должен пройти повторное обследование и принять меры по устранению заболевания.
Лечение
Острый ГН протекает стремительно, сопровождается повышением температуры, болями в пояснице, слабостью. Заканчивается излечением или переходит в хронический ГН. Пациент должен лечиться в стационаре и необходим постельный режим, лечение может занять месяц.
Применяются антибактериальные средства, антибиотики, диуретики. После завершения острого периода болезни назначают препараты поддерживающей терапии (антигистаминные, антикоагулянты для улучшения микроциркуляции крови).
Лечение следует проводить при помощи медикаментозных препаратов
В осложненных случаях прописывают гормональные препараты и цитостатики. Быстропрогрессирующий ГН имеет злокачественную природу, не поддается лечению, чреват осложнениями, в 80% случаев заканчивается летальным исходом. В тяжелых случаях врач назначает гемодиализ (для очищения от токсинов крови).
Общая информация
Гломерулонефрит в 80% случаев является следствием реакции иммунной системы организма на инфекционные заболевания, такие как фарингит, отит и др., вызванные стрептококками группы «А». Иммунные комплексы, образованные из-за этой реакции, оседают на клубочковом аппарате почек, нарушая процесс выделения и фильтрации. Первые симптомы в виде мочевого синдрома могут проявиться через 2 недели после перенесенной болезни. Чтобы не упустить возможные проблемы с почками в этот период, рекомендуется сдать общий анализ мочи.
Вернуться к оглавлению