Заболевания почек в настоящее время прекрасно поддаются диагностике и лечению. Острый и хронический гломерулонефрит – это патология, поражающая клубочковые структуры данных органов.
При своевременной диагностике острого гломерулонефрита и проведенном лечении эта болезнь полностью проходит и человек выздоравливает. Если лечение острого и хронического гломерулонефрита проводится неправильно, без учета бактериального посева мочи, то может развиваться амилоидоз и другие осложнения.
В предлагаемой статье описано, как проводится диагностика острого и хронического гломерулонефрита, признаки и симптомы заболевания, и принципы его лечения с помощью антибиотиков и противомикробных средств. Зная эти основные сведения можно вовремя распознать у себя развитие недуга.
Гломерулонефрит — это инфекционно-воспалительное заболевание почек с преимущественным поражением клубочков. Гломерулонефрит подразделяется на острый и хронический.
Острый гломерулонефрит (нефрит, воспаление клубочков)
Это острое иммунное воспалительное заболевание почек с поражением клубочков. В острой форме заболевание чаще встречается у молодых людей до 40 лет. Заболевание протекает циклически и заканчивается выздоровлением. Реже переходит в хронический гломерулонефрит.
Острый гломерулонефрит у детей часто приводит к развитию почечной недостаточности и инвалидизации. По распространенности он занимает второе место среди приобретенных заболеваний мочевыделительной системы, часто развивается после стрептококковой инфекции.
При лечении скарлатины в домашних условиях у 3—5 % детей в дальнейшем выявляется гломерулонефрит, при лечении в стационарных условиях — у 1%.
Профилактика
Меры, предупреждающие развитие острого гломерулонефрита, включают диетическое питание. Рекомендуется ограничить потребление белковых продуктов, вместо них получать энергию и легкоусвояемых жиров и углеводов.
Уменьшить количество соли в блюдах, чтобы жидкость не задерживалась организмом, снизить калийсодержащие продукты. Жидкость нужно потреблять в минимальном объеме, чтобы избежать отеков. Разрешены сухарики, макароны, соки, рис, компоты, картофельное пюре, черный хлеб и каши. По усмотрению врача разрешается рыба, творог и молоко, белок куриного яйца.
Запрещается острое и соленое, белый хлеб, большое количество жиров, потроха, острые приправы, маринады, бобовые. Список запрещенных продуктов огласит врач.
Важно употреблять лекарства, способные улучшить фильтрующую функцию почек. При наличии инфекционных процессов в мочевыделительной системе назначают антибиотики. При обострении почечной недостаточности проводят диурез.
Профилактические меры направлены на предупреждение проникновения инфекции в организм, последующего ее размножения. Важно выявлять, лечить инфекционные патологии органов дыхания, обогатить рацион микроэлементами, витаминами. Необходимо избегать переохлаждения.
Факторы, вызывающие заболевание
Факторы риска, вызывающие заболевание – основные причины острого гломерулонефрита:
- Инфекции, вызванные стрептококком группы А (ангина, тонзиллит, фарингит). Острый гломерулонефрит обычно развивается спустя 1—2 недели
- Другие инфекции (бактериальные, вирусные и др.)
- Токсические вещества (алкоголь, соли тяжелых металлов и др.)
- Системные заболевания (коллагенозы и др.)
- Аллергены (вакцины, сыворотки, яды насекомых, пыльца растений)
- Лекарственные вещества (особенно антибиотики и витамины)
- Антиген опухолевой ткани
Современная классификация острого гломерулонефрита
Основные признаки зависят от формы острого гломерулонефрита, иногда на первый план выходит стойкое повышение уровня артериального давления.
Пациента беспокоят следующие симптомы острого гломерулонефрита:
- Отеки из-за задержки жидкости
- Жажда, тошнота
- Одышка, боли в сердце, сердцебиение
- Может измениться цвет мочи (цвет «мясных помоев»). Отеки локализуются прежде всего на лице, а также в полостях (плевральной, брюшной). С накоплением жидкости отеки быстро увеличиваются, что приводит к увеличение массы тела за короткое время. Отеки и бледность кожных покровов обусловливают характерный внешний вид больного.
Другая группа симптомов связана с изменениями в крови (гемодинамические изменения), обусловленными задержкой соли и воды:
- Повышение артериального давления, брадикардия
- Приступы сердечной астмы;
- Отек легких
Диагностика острого гломерулонефрита основывается на признаках воспалительного поражения почек:
- Повышенное содержание в моче белка
- Присутствие в моче крови сверх нормы
- Боли в пояснице
- Длительная невозможность мочеиспускания
В результате лабораторного исследования периферической крови при остром гломерулонефрите часто выявляется анемия (уменьшено число эритроцитов, снижено содержание гемоглобина в нем).
Это обусловлено гидремией (увеличением жидкой части крови в результате отеков) или может быть связано с истинной анемией, возникшей под влиянием инфекции.
Классификация острого гломерулонефрита проводится по интенсивности отечного синдрома, присутствии артериальной гипертензии, повышению температуры тела.
Течение острого гломерулонефрита может проходить как с ярко выраженной симптоматикой, с периодами улучшения и ухудшения состояния, так и с умеренно выраженной симптоматикой на протяжении нескольких месяцев. Возможен переход затянувшегося острого гломерулонефрита в хронический нефрит.
Диагностирование недуга
Как правило, диагностируют гломерулонефрит, сопровождающийся нефротическим синдромом, по количеству составляющих урины. В этом случае, ярко выраженным признаком такого недуга является протеинурия, выявленная по результатам лабораторного анализа мочи.
Также отмечается и понижение суточного диуреза, выраженного в виде повышенной отечности тела. Учитывается инфильтрация почечных клубочков, определяется она по изменившейся форме эритроцитов, подвергшихся негативному влиянию. Повышение в урине гиалиновых цилиндров и изменения скорости образования креатинина. Такие явления крайне важны, так как позволяют своевременно выявить проблемы с почками и предупредить их развитие в дальнейшем.
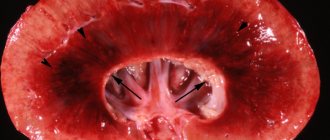
Нефротический синдром возможно выявить и по нарушению липидного обмена, включая повышение холестерина в крови больного. Изменению электролитного баланса крови, выраженного в виде задержки в организме натрия и усиленного выведения калия. Учитывая важность лабораторных анализов, обязательной диагностикой почечных заболеваний является ультразвуковое исследование, позволяющее определить степень поражения почечных клубочков и положение воспалительного очага.
Для определения кровообращения фильтров назначается ангиография. И в завершении диагностирования, если необходимо разобрать по составу пораженный участок на наличие иных отклонений, осуществляется биопсия, путем введения в орган тонкой иглы. Иногда больным, на случай имеющихся сомнений по поводу врожденных патологий органов мочеполовой системы, требуется пройти экскреторную урографию.
Осложнения и клиническая триада
Среди осложнений острого гломерулонефрита отмечаются острая сердечная недостаточность, нарушения водно-солевого обмена, кровоизлияния в мозг, острые нарушения зрения, а также эклампсия (приступы потери сознания с судорогами, расширением зрачков, прикусыванием языка, непроизвольным мочеиспусканием), возникающие на фоне резкого повышения артериального давления).
Для острого гломерулонефрита характерна клиническая триада: отеки, гематурия (кровь в моче), артериальная гипертония (постоянно повышенное артериальное давление), возникшие после переохлаждения, перенесенной ангины.
Если типичные симптомы болезни слабо выражены, диагностировать данное заболевание возможно только при систематическом исследовании мочи, так как иногда клинические признаки острой формы могут возникнуть при хроническом течении заболевания почек как проявление активности процесса.
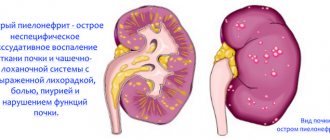
Следует дифференцировать острый гломерулонефрит с острым пиелонефритом:
- Для острого гломерулонефрита не характерны упорные боли в поясничной области, температура с ознобом
- При остром пиелонефрите нет проявлений отеков и сердечной астмы
Также важно правильно дифференцировать острый гломерулонефрит и гипертонический криз, рак почек и ряд других заболеваний со схожей симптоматикой.
Заболевание хронический гломерулонефрит (нефрит)
Нефрит или воспаление клубочков почек – это хроническое иммунное заболевание, непрерывно прогрессирующее и зачастую приводящее к почечной недостаточности.
У 10—20 % больных острый гломерулонефрит приводит к формированию хронического заболевания. Заболевание чаще встречается у людей молодого возраста.
Причины, вызывающие хронический гломерулонефрит:
- Переохлаждения
- Травмы
- Инфекционные факторы (бактериальные, вирусные, паразитарные)
- Алкоголь и другие токсические вещества
- Лекарственные вещества, в том числе антибиотики
- Опухоли различной локализации
Часто после заболеваний, вызванных β-гемолитическим стрептококком группы В развивается инфекционно-аллергический гломерулонефрит. Поэтому своевременное выявление и лечение стрептококковых инфекций рассматривается как профилактика таких гломерулонефритов.
Формы хронического гломерулонефрита:
- Латентная
- Нефротическая
- Гипертоническая
- Смешанная
- Подострая (быстро прогрессирующая)
Основные клинические проявления патологии
Основные клинические проявления и симптомы хронического гломерулонефрита зависят от формы патологии.
- Латентная форма гломерулонефрита. Эта форма гломерулонефрита встречается наиболее часто. Она проявляется только такими признаками хронического гломерулонефрита как изменения в моче, иногда незначительным повышением артериального давления. Заболевание медленно прогрессирующее. Прогноз более благоприятный, если не присоединяется гематурия.
- Подострая форма гломерулонефрита (быстро прогрессирующая, злокачественная). Особая форма хронического гломерулонефрита, важнейшим признаком которой является бурное нарастание почечной недостаточности из-за выраженной активности воспалительного процесса. Очень часто одновременно отмечаются нефротический синдром и артериальная гипертензия.
Быстро прогрессирующий гломерулонефрит возникает чаще у мужчин молодого возраста.
Начало заболевание чаще острое. Вскоре развивается трудно контролируемая артериальная гипертензия и нарастающая почечная недостаточность.
Признаками относительного благоприятного прогноза являются острое гриппоподобное начало болезни, отсутствие артериальной гипертензии, а также молодой возраст больного.
В 30 % случаев наблюдается переход острого заболевания в хроническую форму. В остром периоде больные нетрудоспособны и должны находиться в стационаре. Заболевание продолжается 2—3 месяца и может закончиться полным выздоровлением.
Лица, перенесшие острый гломерулонефрит, подлежат диспансерному наблюдению. Во избежание повторов заболевания особое внимание следует уделять борьбе с очаговой инфекцией, а также избегать переохлаждения.
Лекарственная терапия
Обязательной является патогенетическая терапия, это комплексное лечение, подразумевающее прием глюкокортикостероидов, цитостатиков, а также селективных иммунодепрессантов. Первым делом выбор врача останавливается на глюкокортикоидах, препаратах Преднизолона или Дексаметазона, они препятствуют поступления иммунных комплексов в очаг поражения.
Во время лечения вводится большая дозировка препарата Преднизолона и только ближе к концу госпитального лечения его прием постепенно снижают. Иначе такое лечение называется пульс-терапия.
Учитывая прием такого лекарства, больного предупреждают о его побочных эффектах, отсутствия сна, плохом аппетите, нарастанию признаков гипертензии, стероидного диабета и других негативных ощущений. Детям они назначаются реже.
Диуретики также являются неотъемлемыми лекарствами при нефротическом гломерулонефрите у взрослых для устранения отеков, с обязательным учетом выхода калия и натрия из организма посредством мочеиспускательного процесса. Это позволяет сохранить нормальный натриево-калиевый баланс в организме больного.
Также выписывается лечебное питание с преобладанием белков и калия в продуктах, с учетом постоянно меняющегося состояния больного и обязательного соблюдения постельного режима.
Стандартная классификация хронического гломерулонефрита
По стандартной классификации хронического гломерулонефрита заболевание подразделяется по синдромам и стадиям. В основном выделяется три стадии хронического гломерулонефрита: острая, подострая и затяжная.
- Нефротический синдром хронического гломерулонефрита: течение умеренно или быстро прогрессирующее. Для нефротического гломерулонефрита характерны нефротические кризы с внезапным развитием симптомов, подобных перитониту, повышением температуры тела, тробозом почечных вен, который резко ухудшает функцию почек. Часто наблюдаются инфекционные осложнения.
- Гипертоническая форма хронического гломерулонефрита: по особенностям течения заболевания напоминает латентную форму, так как характеризуется удовлетворительной переносимостью повышенного артериального давления в течение многих лет, что при отсутствии отеков долгое время не дает основания для обращения к врачу. Осложнения (инсульт, инфаркт миокарда) бывают редко. Обычно развивается левожелудочковая недостаточность с сердечной астмой. Течение гипертонического гломерулонефрита медленное, но прогрессирующее. В итоге обязательно развивается хроническая почечная недостаточность.
- Смешанная форма гломерулонефрита. Характеризуется сочетанием нефротического синдрома (проявлением хронического гломерулонефрита на фоне системных заболеваний) и артериальной гипертонии. Неуклонно прогрессирующее течение.
Терапевтическая диета
Лечение при гломерулонефрите с нефротическим синдромомобязательно должно проходить в условиях стационара под пристальным контролем лечащего врача-нефролога. Госпитализация с таким недугом назначается сразу, как только подтверждается диагноз. Больным выписывается регулярный постельный режим, включая терапевтическое лечение, направленное на устранения последствий и самой причины, с учетом специального питания.
Чем полезна лечебная диета:
- Помогает восстановить протеиновый обмен в организме, за счет включения в меню больного продуктов с белком: куриных яиц, творога, рыбы, нежирных сортов мяса. Они необходимы на случай усиленной потери белков, которые при болезни выделяются вместе с мочой. Их количество определяется с учетом потери протеина организмом и функции почек.
- Восстанавливает водно-липидный баланс, за счет уменьшения потребления поваренной соли, которая преимущественно содержится в различных соленьях, соусах и маринадах. Бессолевая диета способствует уменьшению выраженности отеков.
- Регулирует содержание калия в организме, включением в меню больного свежих фруктов и овощей. Особое внимание уделяется потреблению меда, картофеля, бобовых, бананов и зелени.
- Способствует регулированию потребления жидкости в сутки. Согласно лечебной диете, больному полагается пить не менее 1000 мл жидкости с учетом его весовой категории и суточного диуреза.
Больным нефротическим синдромом при гломерулонефритене разрешается есть изделия из хлеба, употреблять грибные, мясные бульоны, жирное мясо, внутренности животных, таких как сердце, печень, легкие, куриные желудки, острые блюда, копчености, соленые сорта сыра, какао продукты и сладкие изделия с кремами. Такая диета рекомендуется до полного восстановления состояния больного.
Как распознать болезнь?
Для диагностики хронического гломерулонефрита проводят клинические и биохимические исследования крови и мочи, ультразвуковое обследование почек и др. Это основные способы того, как распознать болезнь.
Хронический гломерулонефрит следует дифференцировать с острым гломерулонефритом, хроническим пиелонефритом, гипертонической болезнью, лекарственным нефритом, миеломой почек и др.
Необходимо исключить одностороннюю (ассиметричную) патологию мочевой системы -тромбоз почечных вен, опухоль почки, мочекаменную болезнь. Дифференциальная диагностика особенно важна в связи с возможностью принципиально различных терапевтических подходов.
Осложнения хронического гломерулонефрита – это острая сердечная недостаточность, нарушения водно-солевого обмена, кровоизлияния в мозг, острые нарушения зрения, а также эклампсия (приступы потери сознания с судорогами, расширением зрачков, прикусыванием языка, непроизвольным мочеиспусканием), возникающие на фоне резкого повышения артериального давления).