Предпосылки формирования нефротического синдрома у детей
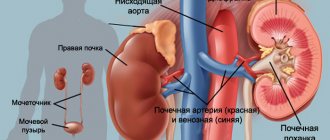
Почки — замечательные, тонко устроенные органы. Их важность для жизни ребёнка подчёркивается тем, что в каждом растущем организме имеются две полноценные структуры. Основная задача почек — избавлять кровь от шлаков и токсинов. Они ежедневно образуются в результате химических превращений в клетках и тканях. Кровь, нуждающаяся в очистке, попадает в почки по широкому артериальному сосуду. Внутри органа он делится на небольшие веточки. Каждая образует собственный сосудистый клубочек.
Нефрон — основная структурная единица почки
Каждый клубочек окружён индивидуальным фильтром. Его отверстия настолько малы, что задерживают все виды клеток крови и крупные белки. Фильтрат содержит смесь полезных и вредных веществ. Итоговая очистка и образование мочи происходит в системе тонких извитых трубок — почечных канальцев. Комплекс из одного клубочка, фильтра и канальцев носит название нефрона. Почка ребёнка содержит множество нефронов. По мере роста они становятся крупнее и способны быстрее образовывать мочу. У детей младшего возраста канальцы более широкие и прямые. Со временем они становятся более тонкими и извитыми.
Почечный фильтр в норме задерживает клетки крови и белки
Нефротический синдром у детей — заболевание почек, при котором с мочой ежедневно теряется большое количество белка. Это обстоятельство влечёт за собой серьёзные изменения состава крови, которые неизбежно сказываются на работе всех органов. Болезнь может развиться у ребёнка любого возраста. Несколько чаще этим недугом страдают мальчики. В зависимости от возраста начала болезни значительно отличается её течение и прогноз.
Что нужно знать о почках — видео
Этиология
Причины возникновения недуга полностью не изучены, но известно, что они могут быть первичными и вторичными. К первичным источникам относят:
- наследственную предрасположенность;
- врождённые патологии строения и функционирования почек;
- заболевания мочевыделительной системы, и почек в частности. К таким можно отнести пиелонефрит, амилоидоз, нефропатию у беременных и т. п.
Вторичными причинами считаются:
- вирусные инфекционные заболевания, протекающие в организме, среди которых СПИД и гепатит;
- сахарный диабет;
- преэклампсия или осложнённая её форма — эклампсия;
- заражение крови;
- туберкулёз;
- хронический эндокардит;
- злоупотребление некоторыми лекарственными веществами, влияющими на работу почек или печени;
- различные аллергические реакции;
- сердечная недостаточность хронического характера;
- отравления организма химическими соединениями;
- аутоиммунные заболевания;
- волчанка;
- онкологические новообразования в почках.
В некоторых случаях, но чаще всего у детей, определить причину возникновения болезни довольно затруднительно, но связывают это со слабым иммунитетом ребёнка и высокой подверженностью его широкому спектру болезней. От этиологических факторов напрямую зависит патогенез недуга.
Причины нефротического синдрома
Причины и факторы риска
Точная причина развития нефротического синдрома у детей в настоящее время не определена. Существует ряд предрасполагающих факторов:
- введение вакцин и других иммунных препаратов;
- длительное употребление некоторых лекарств, в том числе противосудорожных;
- перенесённые инфекционные заболевания — корь, дифтерия, ВИЧ-инфекция, стрептококковая ангина;
- генетическая предрасположенность, полученная по наследству от родителей.
Существует генетическая предрасположенность к возникновению нефротического синдрома у ребёнка
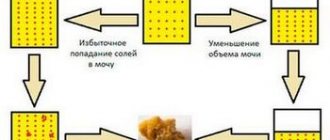
Болезнь начинается с клеток, составляющих почечный фильтр. Отверстия в нём становятся гораздо крупнее необходимого размера. Через них просачиваются крупные белки альбумины, которые в норме присутствуют в кровеносном русле. Они образуются в клетках печени в строго фиксированном количестве. При нефротическом синдроме потеря альбуминов настолько велика, что не может быть компенсирована их образованием.
Белки крови образуются в клетках печени гепатоцитах
Потеря белка влечёт за собой длинную цепь других изменений. В составе крови начинают преобладать жиры (гиперлипидемия). Это обстоятельство негативно сказывается на текучести крови и скорости образования мочи. Кроме того, дефицит альбуминов приводит к тому, что вода из кровеносного русла начинает просачиваться в ткани, образуя отёки разной степени выраженности.
Задержка жидкости в организме, нарушение текучести крови приводит в ряде случаев к повышению артериального давления. Итогом нефротического синдрома часто становится почечная недостаточность. Кровь перестаёт очищаться от шлаков и токсинов, которые в конце концов накапливаются в огромном количестве и приводят к неблагоприятному исходу.
Диагностика
Для постановки точного диагноза и подбора эффективной стратегии лечения необходимо реализовать ряд диагностических мероприятий, среди которых:
- исследование крови: общий анализ крови — процедура, позволяющая оценить уровень и морфологические признаки форменных телец. Для больных НС характерно повышение лейкоцитов, тромбоцитов, снижение процента эритроцитов и ускорение СОЭ;
- биохимический анализ крови — позволяет оценить общее состояние организма и отдельных его систем. Для диагностики болезни наиболее значимы показатели воспалительного процесса, функций почек, белкового и холестеринового обмена;
- иммунологический анализ — необходимая мера для определения общего состояния иммунитета и отдельных его структурных единиц;
Забор венозной крови является ключевым лабораторным исследованием жидкой ткани при НС
- общий анализ мочи — позволяет определить физические свойства мочи и её химический состав. Для нефротического синдрома свойственны такие показатели, как наличие в моче белка, эритроцитов, повышение удельного веса экссудата;
- УЗИ — процедура позволяет оценить состояние почек, их форму и размер, а также выявить наличие отёков в брюшной полости;
В ходе дифференциальной диагностики нефротический синдром необходимо отличать от следующих болезней:
- гломерулонефрит;
- ревматоидный артрит;
- острый интерстициальный нефрит;
- острая почечная недостаточность.
Симптомы нефротического синдрома у детей
Нефротический синдром у детей приводит к появлению целого ряда симптомов, каждый из которых говорит о неблагополучии в организме. И далеко не все указывают именно на заболевание почек. Лишь комплекс симптомов позволяет правильно оценить их вместе и каждый в отдельности.
Симптомы и признаки нефротического синдрома у детей — таблица
| Симптомы заболевания | Причина появления |
| Отёки ног, живота, лица, век | Дефицит белков альбуминов в крови |
| Бледность и сухость кожи | Расстройство кровообращения в коже из-за отёка |
| Повышенное кровяное давление | Задержка жидкости в организме |
| Снижение количества мочи, выделяемого за сутки |
|
| Одышка |
|
| Боли в сердце | Скопление жидкости в сердечной сумке (гидроперикард) |
| Пенистый характер выделяемой мочи | Избыток белка в моче |
| Задержка роста и развития |
|
Отёк лица и век типичен для нефротического синдрома
Рекомендации для больных после выписки
Следует постоянно посещать терапевта и нефролога. Кратность визитов оговаривается в каждом конкретном случае индивидуально. На момент осмотра пациент должен сдавать следующий ряд анализов и исследований:
- анализ мочи общий;
- проба Нечипоренко;
- проба по Зимницкому;
- суточная протеинурия;
- дважды за год — ультразвуковое исследование почек;
- креатинин, мочевина, калий, белок, альбумин, глобулины крови в рамках биохимического анализа.
Важно отслеживать изменения в динамике, чтобы принимать меры по дальнейшему лечению, его интенсификации или уменьшению объема.
Лечение нефротического синдрома у детей
Лечение серьёзного заболевания почек у ребёнка проводится в стационарных условиях под руководством детского врача. Терапия нефротического синдрома обычно носит комплексный характер и включает диету, а также применение медикаментов, в том числе гормонов.
Лекарственные средства
Лекарства — основной метод лечения нефротического синдрома у детей. Назначая препараты, специалист стремится сократить потерю белка, вывести избыток жидкости из организма, а также сохранить работоспособность почек. Дозировки зависят от возраста ребёнка и интенсивности симптомов. Курс лечения подбирается индивидуально для каждого пациента.
Фармакологические средства для лечения нефротического синдрома — таблица
| Фармакологическая группа | Цель назначения | Примеры препаратов |
| Плазмозамещающие растворы |
|
|
| Стероидные гормоны | Уменьшение потери белка с мочой |
|
| Цитостатики | Уменьшение потери белка с мочой |
|
| Мочегонные препараты |
|
|
| Антикоагулянты |
|
|
| Витамин Д | Профилактика размягчения костей | Кальций Д3 |
Медикаменты для лечения нефротического синдрома — фотогалерея
Внутривенное введение альбумина позволит компенсировать потерю белка с мочой
Преднизолон — стероидный гормон
Эндоксан содержит циклофосфамид
Лазикс обладает мочегонным действием
Гепарин улучшает текучесть крови
Диета
Диета — важная часть лечения нефротического синдрома у ребёнка. Изменения состава крови, отёки, скопление избытка жидкости накладывает на рацион определённые ограничения. В первую очередь необходимо следить за количеством воды, которую ребёнок получает в течение суток. Оно определяется степенью распространённости отёков и нарушений в работе почек. Кроме того, необходимо исключить продукты с большим содержанием натрия и калия. Питание должно быть дробным, особенно у детей с асцитом. Меню ребёнка должно соответствовать возрасту. Для младенцев первого года жизни это грудное молоко, смесь и прикорм. В более старшем возрасте рекомендуется употребление следующих продуктов и блюд:
- овощных супов и гарниров;
- блюд из филе курицы, индейки и кролика;
- кисломолочных продуктов;
- ягодных желе и других десертов;
- свежей зелени;
- свежих фруктов.
Продукты, рекомендованные к употребелению — фотогалерея
Овощной суп не содержит избытка жира и экстрактивных веществ
Желательно использовать диетические сорта мяса, например, индейку
Йогурт содержит кальций
Ягодное желе — идеальный десерт
Яблоки и груши — источник витаминов
Необходимо избегать употребления следующих продуктов:
- копчёностей;
- консервов;
- острых специй;
- шоколада и других кондитерских изделий;
- сухофруктов;
- газированных напитков;
- поваренной соли.
Продукты, не рекомендованные к употреблению — фотогалерея
Копчёности содержат много экстрактивных веществ и соли
Консервы содержат большое количество соли
Шоколад может вызвать аллергические реакции на фоне приёма препаратов
Поваренная соль приводит к задержке жидкости в организме
Газированные напитки вызывают повышенную жажду
Хирургические и физиотерапевтические методики для лечения нефротического синдрома не применяются. Использование народных средств не доказало свою эффективность.
Осложнения и прогноз
Прогноз лечения нефротического синдрома у детей индивидуален и зависит от формы заболевания. При адекватной терапии большинство симптомов недуга сворачивается, улучшается общее состояние. В тяжёлых случаях возможно развитие осложнений:
- резкого расстройства деятельности сердца — гиповолемического шока;
- воспаления брюшины, покрывающей органы живота, — перитонита;
- выраженного расстройства деятельности почек — почечной недостаточности;
Почечная недостаточность затрагивает все органы и ткани
- присоединение инфекции с развитием пиелонефрита.
Профилактика
Как таковых мер предотвращения синдрома не существует. В данном случае стараются следовать общим рекомендациям при заболеваниях мочевыводящих путей и почек. К ним относятся своевременное лечение ОРВИ, избегание переохлаждения, правильное питание и физические нагрузки, позволяющие укрепить иммунитет.
При синдроме также важно полностью лечить имеющиеся хронические или острые заболевания фильтрующего органа и его патологий. Некоторые препараты имеют нефротоксический эффект, например, «Нормопрес». Поэтому перед их применением обязательно нужно проконсультироваться с врачом.
В целом, здоровье ребенка необходимо контролировать. Избегайте перегрева и простуд. Положительный эффект для иммунитета дает закаливание. При возникновении болезней или наличии симптомов нужно своевременное лечение. Запускать заболевание нельзя. Иногда стоит посещать врача нефролога для осмотра и консультации.
Нефротический синдром – это несколько симптомов, которые объединены в одну группу. Возникает он на фоне других заболеваний. Главным проявлением является отечность. Диагностика проводится на основании анамнеза и анализов крови и мочи.
Лечение проводят сначала в стационаре, затем амбулаторно. При своевременном обнаружении и успешной терапии риск возникновения рецидива мал. Профилактики для нефроза не существует, нужно придерживаться общих рекомендация для укрепления здоровья.