Нередко возникает вопрос о том, что это такое — уретероцеле у женщин. Фото заболевания не прилагается из этических соображений. Уретероцеле – это заболевание, связанное с перекрытием мочевого пузыря и мочевыводящего канала взбухающими венозными участками и тканевыми отложениями – опухолями, кистами. Такое явление чаще носит врожденный характер и причисляется к аномалиям развития мочеполовой системы.
Причины
Что входит в перечень малых и патологических аномалий развития МПС:
- Сужение устья мочеточника, спровоцированное влиянием внутриутробной инфекции или иных неблагоприятных факторов.
- Удлинения интрамурального отдела мочеточника. Развивается на фоне приема сильнодействующих медикаментов.
- Выпадение или недостаточное количество мышечных волокон в среднем отделе мочевыводящих путей.
- Нарушение сократительной функции органов мочеполовой системы.
- Изменение строения мочевого пузыря.
К приобретенным нарушениям процесса мочеиспускания можно отнести:
- Опущение матки.
- Перенапряжение стенок мочеточника в результате воздействия большой нагрузки на связочный аппарат. Возникает при подъеме и транспортировке тяжелых предметов, спортивных нагрузок.
- Гидронефроз – застой мочи в почечных лоханках.
- Нарушение сосудистого тонуса.
Профилактика
Для профилактики не только уретероцеле, но и других заболеваний мочевой системы, следует главным образом обратить своё внимание на общее состояние организма и иммунитет ребёнка. Правильное питание, регулярные физические упражнения, своевременные профилактические осмотры у специалистов позволят если не избежать многих заболеваний, то хотя бы выявить их на ранних стадиях и вовремя заняться лечением.
При любых жалобах ребёнка на затруднённое мочеиспускание необходимо сразу же обратиться к педиатру, который сможет провести первичный осмотр пациента и при необходимости дать направление на посещение детского уролога.
В рационе малыша должны отсутствовать консервированные продукты, большое количество специй и соли, жирная и жареная пища, но должен соблюдаться питьевой режим. Это позволит минимизировать нагрузки на почки, снизить давление мочи в мочевом пузыре и избежать развития заболевания.
Уретероцеле
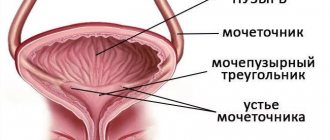
— кистевидное расширение дистальной части мочеточника при его обструкции вследствие точечного размера устья. У девочек уретероцеле встречается чаще, чем у мальчиков. Обычно уретроцеле обнаруживают во время пре-натального УЗИ или при обследовании по поводу ИМП. При нормальном расположении мочеточника уретероцеле находится в мочевом пузыре, при эктопии — выпадает через шейку мочевого пузыря в мочеиспускательный канал.
Симптомы
Уретероцеле мочевого пузыря у женщин – это заболевание, связанное с задержкой мочи вследствие анатомического дефекта мочевыводящих путей, а точнее, как результат выбухания вен внутрипузырчатого пространства мочеточника. Диагностировать это состояние достаточно сложно, но благодаря сбору анамнестических данных и проведения скринигового исследования, уретероцеле легко дифференцируется с другими заболеваниями мочеполовой системы. Наиболее частыми и характерными жалобами пациенток, имеющих данный диагноз, становятся:
- Неприятные ощущения при мочеиспускании.
- Тянущие боли внизу живота.
- Изменение цвета мочи от темно-желтого до темно-коричневого, иногда даже темно-бордового с мутным осадком.
- Прострелы в зоне поясницы.
- Повышение температуры тела без видимых простудных явлений.
- Дискомфортные или болевые ощущения в промежности.
- Спазмы и прострелы при смене положения тела.
При полном закрытии мочевыводящих путей у пациенток наблюдаются признаки интоксикации:
- тошнота, рвота, изменение цвета кожных покровов;
- живот увеличивается в размерах;
- появляются дурно пахнущие гнойные выделения ярко зеленого цвета.
Температура тела при этом находится в аномально высоких пределах 39,5–40 градусов, жаропонижающие средства не оказывают никакого эффекта или сбивают температуру ненадолго.
Мегауретер
Мегауретер – врожденное увеличение просвета мочеточника с дилятацией его стенок и расширением собирательной системы почки, провоцируя гидронефроз.
Синонимы – гидроуретер, мегалоуретер, уретерогидронефроз.
Мегауретер код по мкб 10 N 13.4. – врожденная патология, встречается чаще у мальчиков, чаще левосторонний, двусторонний встречается в 20% случаев. Это наиболее часто встречающаяся патология уретера обструктивного характера.
У такой патологии как мегауретер причины возникновения – воздействие тератогенных факторов на плод во время беременности. Порок развития уретры заключается в стойком анатомическом сужении нижнего отдела мочеточника, компенсаторном расширении просвета вышестояшей части мочеточника с гипотрофией мышечных волокон.
Код по мкб мегауретер у плода отличается Q 62.2. Это связано с особенностями пренатальной диагностики. В условиях развития медицины и диагностики заболеваний и пороков развития диагностировать мегауретер и гидронефроз стало возможным уже с 26й недели развития плода. Ранняя диагностика позволяет выявить все отклонения от нормы в развития плода и принять решение о родоразрешении в родильном отделении IV уровня аккредитации для оказания специализированной помощи новорожденному с пороком развития уже в первые часы жизни.
Рефлюксирующий мегауретер (по мкб 10 N 13.7) обусловлен забрасыванием мочи из мочевого пузыря обратно в мочеточник. Этот механизм только ухудшает состояние эластичного каркаса мочеточника и формирует гипертрофию отдельных направлений мышечных волокон, нарушая нормальный механизм мышечной перистальтики.
Нерефлюксирующий мегауретер обусловлен только стенозом нижнего отдела мочеточника. Среди пациентов с этим типом мегауретера примерно у трети мегауретер исчезает самостоятельно на фоне «дозревания» мочевыделительной системы в течение первых лет жизни.
Обструктивный мегауретер (форум по урологии обсуждал эту тему) у новорожденных диагностируется на основании данных пренатальной диагностики.
В зависимости от степени стеноза мочеточника и от степени деформации его каркаса клинические проявления могут быть с первых месяцев жизни, а могут быть выявлены уже в юношеском возрасте или при присоединении инфекции в мочевыводящих путях.
Так же провоцировать расширение мочеточника могут дополнительные клапаны, перепонки, полипы в его просвете.
Клинически пороки развития мочевыделительной системы (мегауретер у новорожденного в частности) не проявляются никак до момента присоединения инфекции или до развития почечной недостаточности. Это два крайних проявления мегауретера.
При присоединении инфекции будет отмечаться стойкое повышение температуры выше 380С, боли в поясничной области спины, боли внизу живота со стороны поражения, появление примесей в моче – белесоватого осадка в мутной моче или появление гноя, крови в моче.
Лабораторно обследуется обструктивный мегауретер (форум содержит полный список анализов) по следующим критериям:
- Определение уровня креатинина (у новорожденных определяют с 6-х суток)
- Определение уровня бикарбонатов или хлоридов
- Анализ мочи на стерильность
- Уточнение концентрационной функции почек
Инструментально диагноз мегауретера подтверждается:
- УЗИ почек и мочевыводящих путей
- Экскреторная урография
- КТ органов забрюшинного пространства с контрастированием
- Цистоуретерография
- Пиелоскопия
Лечение мегауретера мочеточника начинается с медикаментозной терапии на фоне периодического контроля состояния мочеточника и почек в динамике.
Первоначально проводится регулярная антибиотикопрофилактика обострений пиелонефрита. Спектр антибактериальных препаратов для применения широк, затрагивает пенициллины, цефалоспорины, нитрофураны.
При частых пиелонефритах антибактериальная терапия может давать кратковременный эффект. Тут уже понадобится дренирование мегауретера, а это оперативное вмешательство.
Диагностика
Диагностические мероприятия по установлению уретероцеле включают в себя несколько основных этапов:
- Сбор анамнестических данных. Специалист внимательно изучает историю болезни, пытаясь найти факторы, спровоцировавшие развитие такой сложной патологии.
- Внешний осмотр. При воспалении мочеполовой системы ярко выражена краснота и припухлость половых органов. Внутреннее пространство влагалища также имеет явные признаки воспаления.
- Пальпация. Проверяется состояние женских половых органов, мочеточников, почек.
- Лабораторная диагностика:
- Общеклинический анализ крови и урины.
- Бактериальный посев мочи.
- Биохимический анализ крови.
- Аппаратное исследование органов малого таза, почек:
- Рентген с применением специального контрастного вещества. Контрастное вещество — это краситель природного происхождения. Его вводят через шприц в венозную систему рядом с областью поражения. Таким образом, место наибольшего скопления негативных веществ – токсинов, спайки и прочие патологические изменения в организме пациента становятся очень хорошо видны на рентгенографическом снимке.
- УЗИ почек, мочевого пузыря. Фото уретероцеле у женщин на УЗИ можно увидеть выше.
- Цистография и цистоскопия – применение высокоточных приборов для сбора аналитических данных о степени поражения мочеполовой системы.
Что это за болезнь?
Киста представляет собой многокамерную опухоль, которая развивается в районе мочевого пузыря. Опасным это заболевание является потому, что она может в любой момент лопнуть. Чтобы этого не произошло, применяется хирургическое вмешательство.
В самом начале опухоль имеет небольшой размер, но если в неё попадают микробы или бактерии, она может увеличится до 15 сантиметров. В случае подозрения на данное новообразование следует обратиться к специалисту, самолечением в этом случае заниматься не нужно.
Операция уретероцеле у женщин
Как правило, такая патология мочевыводящих путей, как уретероцеле, является врожденной аномалией, в некоторых случаях уретероцеле образуется вследствие закупорки мочеточника при мочекаменной болезни. В обоих случаях такое состояние при отсутствии своевременной медицинской помощи может привести к острым воспалительным процессам и хроническим заболеваниям почек и мочевого пузыря (например, цистит, мочекаменная болезнь, пиелонефрит). На сегодняшний день в медицинской практике для лечения уретероцеле применяется исключительно хирургический метод. При этом важно заметить, что решение о хирургическом вмешательстве принимается лечащим врачом-урологом после тщательно проведенной диагностики.
После того как больному назначена операция, проводится терапевтический курс антибиотиков. Это поможет свести к минимуму развитие воспалительных процессов в послеоперационном периоде.
Сложность, объем и масштабы оперативного вмешательства зависят от размеров уретероцеле, степени развития заболевания.
Лечение уретероцеле
Уретероцеле не такое заболевание, которое проходит без лечения. И если пациент при обнаружении признаков, думая, что болезнь пройдет самостоятельно, оттягивает момент посещения врача, это может спровоцировать осложнения. Лечение зависит от возраста пациента, наличия осложнений, анамнеза. Консервативного лечения нет. Застойные явления в мочевом пузыре и мочеточниках предполагают наличие инфекционных заболеваний. Поэтому при уретероцеле, перед тем, как приступать к оперативному лечению, назначают антибактериальные препараты.
Для уменьшения болевых ощущений больной может применять свечи. Например, св. Дикловит. Они вводятся в прямую кишку после опорожнения кишечника или очистительной клизмы. Св. Дикловит относятся к нестероидным противовоспалительным препаратам, которые оказывают обезболивающее действие. Для лечения воспалительных процессов перед оперативным вмешательством св. Дикловит применяют по одной два раза в день. Курс лечения суппозиториями назначает врач. Противопоказаниями к применению св. Дикловит являются беременность, детский возраст до 6 лет, нарушения в кроветворной системе, язва желудка и двенадцатиперстной кишки. После хирургического вмешательства с помощью св. Дикловит также можно проводить обезболивание.
Лечение уретероцеле проводится с применением малоинвазивных методик или полостных операций. Зависит вид выбранной тактики от особенностей течения болезни, размера кисты, места ее расположения, влияния на другие органы мочевыделительной системы. Основные варианты лечения:
- Открытая операция, при которой удаляется уретероцеле. Попутно делают реанамостоз. То есть имплантируют мочеточник в нужное место на мочевом пузыре.
- Нефрэктомия. Проводится полная или верхнедолевая. Для этого делают разрез в межреберье или пользуются лапароскопом. Такой метод лечения предпочтителен при крупных размерах образования. Заключается он в удалении целой почки или ее части, которая не функционирует. Вследствие гидронефротических нарушений происходят необратимые изменения в работе органа. Удаление пораженного сегмента позволяет сохранить работоспособную часть. При этом проводится иссечение уретероцеле. Верхняя часть мочеточника реимплантируется (пересаживается) в функционирующую лоханку. Нижней части предается нормальное расположение в мочевом пузыре.
- Трансуретральное вмешательство. Может быть применено у пациентов любого возраста. Проводится при небольших размерах кистозного образования, которое локализуется в полости мочевого пузыря. С помощью специальных приборов – цистоскопа или эндоскопа врач проникает через уретру в мочевой пузырь. Затем в зависимости от выбранной тактики производит дренаж (прокол) кисты или ее полное рассечение и удаление. Процедура занимает до получаса. Преимуществом является малая травматичность, короткие сроки восстановления, отсутствие швов.
После операции пациент находится под наблюдением в стационаре. Для полного восстановления нужно, чтобы прошло не менее 2 недель. При необходимости применяются лекарства для обезболивания и антибиотики. Перед выпиской делают контрольное УЗИ на предмет функционирования мочеточника и почечных лоханок.
По истечении полугода необходимо пройти повторное обследование. После малоинвазивного вмешательства почти в 100% восстанавливается работа мочевыделительной системы. Однако бывают случаи, когда не избежать хирургической операции. Например, когда развивается пузырно-мочеточниковый рефлюкс.
Трансуретральная пункция
В случае если патология не привела к развитию патологических необратимых процессов в почке и мочевом пузыре, то показано проведение такого лечения уретероцеле у женщин, как трансуретральная пункция. Такое хирургическое вмешательство, как правило, осуществляется в амбулаторных условиях, без определения пациентки в стационар. Преимущество данного метода заключается в том, что травмирующие хирургические разрезы не делаются, медицинский цистоскоп вводится через женскую уретру в мочеточник, уретероцеле разрезается и содержимое откачивается. Вся процедура занимает не более получаса, а постоперационное восстановление протекает быстро и без серьезных осложнений.
Общее понятие уретроцеле
Уретероцеле (МКБ-10: N28.8) — патология мочеточника, которая встречается как у мужчин, так и у женщин и определяется, как патологическое, кистообразное расширение мочеточника, выпирающее в полость мочевого пузыря. В урологической практике встречается с частотой около 4 человек на 10000 населения, при этом по статистике, обнаруживается чаще у лиц женского пола.
Уретероцеле — это киста внутри мочевого пузыря. Кистозное расширение, выбухание пузыря — всё это относится к уретероцеле. В основном, уретероцеле подвергается женский пол, но мальчиков исключать не стоит, так как они тоже могут выявить у себя кисту. Симптомы выявляются еще в детстве, но всё же обнаружить её можно и будучи взрослым человеком. Сопровождают уретероцеле — удвоение мочеточника, гематурия, а также боль в пояснице и дизурические расстройства. Расположение кисты может быть абсолютно любым, уретероцеле справа, также распространено, как и слева. У девочек — это мочеточник или преддверие влагалища, а у мальчиков — простатический отдел уретры.
Открытые операции
Открытые полостные операции на мочеточниках на сегодняшний день проводятся достаточно редко, поскольку полостные разрезы значительно замедляют и усложняют реабилитацию. Кроме того, чтобы предотвратить расхождение швов в мочеточнике, необходимо использовать вставленный внутренний катетер, что доставляет женщине массу неудобств. В послеоперационный период с целью предотвращения развития воспалительных процессов рекомендуется антибактериальный курс. Важно отметить, что, несмотря на формы и стадии уретероцеле, эта патология имеет хорошие прогнозы при своевременной хирургической коррекции.
Возможные осложнения
Если киста уретры у женщины не удаляется, в ней происходят процессы нагноения, поскольку она не рассасывается самостоятельно. Помимо нагноения, существует вероятность развития инфекций в хронической форме, например, цистит, уретрит. Удаление образования имеет благоприятные прогнозы.
Отсутствие лечения способствует размножению болезнетворных бактерий, скоплению застойной мочи, что вызывает заболевания половых путей. Зачастую это становится причиной скопления гноя в тканях и развитию дивертикулов.
После проведения операции также существует риск появления некоторых осложнений:
- из-за образования спаек происходит сужение уретры;
- болевые ощущения;
- повторное формирование опухоли;
- кровотечения;
- воспаления.
При своевременном оказании медицинской помощи парауретральная киста поддается быстрому и эффективному лечению. Если игнорировать данную патологию, она станет причиной развития различных негативных симптомов.
Народные средства
Любые проблемы в мочеполовой системе могут не только сильно ухудшить качество жизни больной, но и спровоцировать много сложных заболеваний, которые с трудом поддаются лечению. Кистообразный мешочек, который появляется при таком заболевании, вызывает постоянную задержку мочи, но больная может, при этом, ощущать частые позывы. Опасность этого заболевания заключается в том, что оно постепенно развивается, появляются новые, более неприятные симптомы, а через некоторое время больная может почувствовать и сильнее боли.
Сразу же хотелось бы предупредить о том, что данное заболевание лечится только двумя основными способами, один из которых является медикаментозным, а второй – оперативным. Выбор того или иного способа лечения будет зависеть, естественно, от состояния больной, а также от того, на какой стадии развития находится уретероцеле.
Что касается народных средств, то с их помощью невозможно вылечить это заболевание мочеполовой системы, можно лишь снять болевые ощущения и некоторые малоприятные симптомы. Причем перед применением тех или иных лекарственных трав для лечения уретероцеле народными средствами, необходимо проконсультироваться с врачом.
Разновидности
В медицине есть несколько классификаций новообразований мочеиспускательного канала. Они могут формироваться в скиневом или гартнеровом ходе. В первом случае жидкость закупоривается в железе около мочевыводящего пути, во втором – киста образуется при срастании протоков и стенки уретры с влагалищем.
По происхождению кисты могут быть:
Первые обусловлены патологиями внутриутробного развития и диагностируются у женщин достаточно редко. Приобретенные же могут появиться на любом этапе в течение всей жизни. Располагающими факторами в этом случае могут быть травмы, воспаления и другие отклонения в работе мочеполовой системы.
Липовый отвар
С помощью такого народного мягкого средства, не обладающего побочными эффектами, можно устранить болевые ощущения, резь и постоянное жжение при уретероцеле. Для приготовления целебного настоя нужно в сотейник насыпать липовый цвет (две ст. ложки), влить крутой кипяток (540 мл), затем варить на тихом огне смесь до закипания, продолжить варку еще десять минут. Как только липовый отвар полностью будет готов, остудить его, затем процедить и употреблять в вечернее время по половине стакана.
Диагностические мероприятия
После рождения ребенка родители и врачи должны обращать внимание на клиническую проявления, которые позволяеют заподозрить аномалии развития мочевыделительной системы [1,3].
- Уретероцеле может пролабировать в просвет уретрального канала, симулируя уретральный клапан (у новорожденного могут быть возникать симптомы острой задержки мочи).
- Ранние симптомы пиелонефрита, рецидивирующие инфекции мочевыводящих путей.
- У ребенка могут наблюдаться симптомы дизурии, недержания мочи.
4.1. Лабораторные исследования
- 1ОАМ. Забор анализа мочи производится всем детям с лихорадкой неясного генеза, при подозрении на мочевую инфекцию. Наличие пиурии, бактериурии, положительная лейкоцитарная эстераза, нитриты указывают на наличие инфекционного процесса.
- 2Бакпосев мочи для определения ведущего инфекционного агента и его чувствительности к антибактериальным препаратам.
- 3Общий анализ крови позволяет определить наличие системного воспалительного ответа, оценить эффект проводимой антимикробной терапии.
- 4Биохимический анализ крови: особое внимание обращено к уровню креатинина и мочевины (оценка функции почек и динамики).
- 5Бакпосев крови на высоте лихорадки при подозрении на уросепсис.
- 6При длительной антибактериальной терапии у пациентов с иммунодефицитом и признаками мочевой инфекции берется посев на грибковую инфекцию (кандидоз).
4.2. Инструментальная диагностика
- Ультрасонография — первая линия диагностики патологий мочевыводящей системы.
Ультрасонография, выполненная на пренатальном этапе, позволяет достаточно легко выявить объемные обструктивные уретероцеле. При уретероцеле малых размеров, незначительной обструкции постановка диагноза на пренатальном этапе может быть затруднена.
На УЗИ определяется как внутрипузырная кистозная масса, заполненная жидкостью. Нередко при наполненном пузыре происходит сдавление стенок, что затрудняет его визуализацию при исследовании.
УЗИ также позволяет диагностировать удвоение почек и мочеточников, гидронефроз, оценить функцию опорожнения пузыря.
- Радионуклидные исследования.
- Внутривенная урография.
Рисунок 5 – Внутривенная урограмма. Левосторонний гидроуретеронефроз на фоне уретероцеле. Источник иллюстрации — [4]
- МРТ.
- Микционная цистоуретерография. Во время флюороскопии производится анализ опорожнения мочевого пузыря и мочеточников при наполнении их контрастом. Исследование позволяет выявить пузырно-уретральный рефлюкс и оценить степень интрауретрального пролапса уретероцеле.
- В трудных диагностических ситуациях помогает выполнение уретроцистоскопии.
Рисунок 6 – Вид одностороннего (а) и двухстороннего (б) при цистоскопии. Источник иллюстрации — www.hydronephros.com
Последствия
Уретероцеле часто диагностируется еще с рождения, но бывают также ситуации довольно позднего развития. Болезнь прогрессирует, и на пораженной части формируется бугорок, которой сужает устье мочеточника. Выпячивание в форме кисты или же шарика наносит вред слизистой оболочке. В конечном итоге провоцируется хронический пиелонефрит и разрушается выделительная функция. Патология может угрожать отрицательными последствиями:
- Гидронефроз (расширяется чашечно-лоханочная система).
- Атрофия. На тканях начинают появляться рубцы, и впоследствии перестает синтезироваться моча.
- Появляется кровотечение.
- В выделительных путях могут сформироваться камни.
- Патология может вызвать почечную недостаточность (нарушается соляной и водяной обмен).
- Цистит, при котором появляется боль по окончании процесса мочеиспускания.
- Артериальная гипертензия. Артериальное давление повышается и остается на уровне, к тому же это плохо поддается терапии.
- Болезнь может вызвать воспалительные заболевания в почках.
Лечение предполагает собой полное удаление органа или его реконструкцию. Перед тем как делать операцию, обязательно нужно провести процедуру устранения патогенных микробов в мочевыделительной системе.
Как же избавиться от уретероцеле?
- Прежде всего начните с диагностики. Нужно обязательно сдать мочу на анализ, провести УЗИ мочевого пузыря, проверить почки. Пройдите рентгенограмму, чтобы наверняка знать, что происходит внутри вас ;
- Подготовка к операции, так как помимо удаления, вариантов решения проблемы практически нет. Не нужно искать способы лечение дома, их просто не существует. Операция должна проходить в больнице со всеми условиями, с проведенной дезинфекцией заранее;
- Эндоскопическое удаление применяется тогда, когда размеры выпячивания невелики. Антирефлюксная операция — это тот вид лечения, который требуется при сильном выпячивание;
- Операция действует в комплексе с антибактериальной терапией, поэтому не стоит пренебрегать дополнительными лекарствами, которые назначает врач;
- Препараты, которые относятся к группе фторхинолов и являются препаратами для лечения данной проблемы.
Уретероцеле может привести к следующему:
- гидронефроз;
- кровотечение;
- камни в почках;
- цистит;
- почечная недостаточность;
- пиелонифрит;
- атрофия почки.
Безусловно, всего этого можно избежать, достаточно следовать правилам профилактики, которые помогут вам узнать лучше состояние своего здоровья и поддерживать его на высшем уровне. Профилактика заключается в следующем:
- Периодический осмотр у уролога;
- Соблюдение лично гигиены;
- Лечение болезней вовремя, так как на мочевой пузырь могут повлиять самые разные факторы.