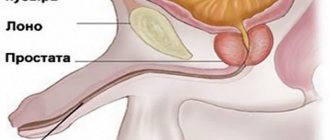
Места локализации болезни
Приобретенная патология, может поражать некоторые органы мочеполовой системы. Рассмотрим основные из них.
Мочеточник
Это наиболее распространенный вид заболевания, которое провоцирует повышение давления в чашечно-лоханном сегменте. Вследствие такой обструкции может развиться недостаточность почек и гидронефроз. Врожденную патологию обструкции мочеточника можно определить:
- по стенозу сегментов в мочеточнике;
- по ретрокавальному мочеточнику;
- уретероцеле.
Приобретенная обструкция может быть вызвана:
- опухолью мочеточника или органов, размещенных рядом с ним;
- воспалительным заболеванием, которое вызывает отек и утолщение стенок;
- передвижением камней из лоханки почки к мочеточнику;
- отложениями уратных кристаллов;
- давлением матки во время беременности;
- давлением маточной опухолью;
- аортной аневризмой;
- ненамеренной перевязкой мочеточника при оперативном вмешательстве на органах таза, а также рядом других случаев.
Шейка мочевого пузыря
При обструкции этого органа отток урины из мочевого пузыря ухудшается, также отмечается повышение давления на почках. Патология возникает в результате таких врожденных аномалий:
- уретероцеле;
- обструкции в шейке мочевого пузыря.
Патологию обструкция шейки мочевого пузыря можно обнаружить при выявлении у больного:
- аденому предстаты;
- доброкачественную или злокачественную опухоль, поразившую мочевой пузырь или соседние органы;
- конкрементов в мочевом пузыре.
Мочеиспускательный канал
Патология в этом органе может быть врожденной. В этом случае выявляют такие пороки:
- перекрытие задней и передней части мочеиспускательного канала клапанами;
- стриктуру уретры;
- стеноз.
Развитие обструкции мочевыводящих путей может быть связано с такими заболеваниями:
- стриктурами, образовавшимися вследствие протекания воспалительного процесса в мочеиспускательном канале;
- попаданием почечных камней и конкрементов мочевого пузыря в урину;
- следствиями травматических случаев;
- опухолью уретры;
- фимозом приобретенным.
Патогенез гидронефроза
При правильной работе почки фильтруют кровь, очищая её от конечных продуктов обмена (шлаков). В результате этого процесса образуется моча, она стекает в отдельные чашечки, которые образуют почечный таз, после чего через мочеточник попадает в мочевой пузырь. Из него по мочеиспускательному каналу урина выходит из организма, а вместе с ней выводятся и отходы жизнедеятельности [8] [10] .
Обструкция (нарушение оттока мочи), возникшая в любом месте вдоль верхних мочевых путей, повышает давление в структурах почки из-за невозможности оттока урины в мочевой пузырь. Увеличение давления приводит к постепенному сдавливанию паренхимы (главной ткани) почки. Как следствие нарушается микроциркуляция органа, функциональные клетки почки, которые осуществляют фильтрацию, погибают, и на их месте разрастается соединительная ткань. Как следствие происходит сморщивание органа и полная потеря его функции [3] .
Как уже было замечено, существует множество факторов, которые могут привести к развитию гидронефротического процесса. Распространённой причиной непроходимости верхних отделов мочевого тракта является закупорка камнями и сужение мочеточников или вышележащего сосуда.
Обструкция, возникающая в нижних отделах мочевых путей, может быть причиной рефлюкса мочи (обратного тока из мочевого пузыря в почки), который также повышает давление в почках. Непроходимость или компрессия мочеиспускательного канала у мужчин старшего возраста иногда вызвана аденомой предстательной железы.
Обструкция может появиться из-за опухоли в малом тазу, которая сдавливает мочеточники и мочеиспускательный канал (например, подобное может случиться у пациенток с раком шейки матки ) [9] .
Врожденная паталогия
Патологию диагностируют при следующих пороках:
- Удвоенном мочеточнике. Это самая распространенная форма, при которой 2 мочеточника отходят от одной почки. Нормальная работа обоих мочеточников крайне редка, практически всегда происходит недоразвитие одного из них. При нормальном функционировании обоих органов жидкость возвращается в мочеточник, травмируя почку.
- Обструкции в лоханочно-мочеточниковой части. В этом случае местом скапливания жидкости становится мочеточник почечной лоханки. Для этой патологии характерен застой урины, который провоцирует увеличение и расширение почки. Этот порок может быть врожденным, или диагностироваться у детей. Лечение должно быть своевременным, в противном случае заболевание приведет к дисфункции органа.
- Закупорке пузырно-мочеточниковой части. Жидкость скапливается в месте, где мочеточник соединяется с мочевым пузырем. Для этой патологии характерно развитие воспаления во время забрасывания урины в почки.
- Уретероцеле. Возникшая грыжа или киста производит удавливающее действие на стенки органа, что вызывает сужение просвета мочеточника. Местом локализации данной патологии часто является область рядом с мочевым пузырем, и, как следствие, урина забрасывается обратно в почку.
Закупорка мочеточника
Полная или частичная непроходимость мочевыводящих путей имеет название обструкция мочеточника. В большинстве случаев проявляется при воспалительных и инфекционных процесса. А также запущенная стадия обструкции, вызывает серьезные осложнения поражения почек и мочеполовой системы, которые могут привести к летальному исходу.
Что это за патология?
Проблемы с мочеточником у мужчин встречается реже, но к серьезному фактору риска относится заболевание простаты, с которым встречается 65% мужчин.
Обтурация мочеточника — это частичное или полное прекращение тока мочи между почкой и мочевым пузырем. Причиной препятствия служат аномальное сужение путей и закупорка, вызванные воспалительными или механическими повреждениями. Работа мочеполовой системы заключается в своевременно выведении жидкости и продуктов обмена организма.
Когда мочеполовая система здорова, после образования мочи в парных органах (почках) беспрепятственно выводится через 2 соединительные трубки (мочеточники) в мочевой пузырь, а потом наружу через мочевыводящую трубку (уретру).
Ток урины нарушается из обструкция, что может случиться на любом участке мочеточника.
Заболевание хорошо поддается лечению, но если оставить болезнь без внимания, симптомы быстро нарастают и приводят к серьезным осложнениям: гидронефроз, гидроуронефроз, дисфункция почек.
Разновидности аномалии определяют причины возникновения
Закупорка мочеточника бывает односторонней, реже двухсторонней. Различают 2 основных группы обструкции:
Одной из приобретенных причин патологии может быть рак.
- Приобретенный, причинами появления которого выступают: частые инфекции, наличие паразитов в мочеполовой системе;
- камни и кисты;
- воспалительные процессы в организме;
- механические повреждения;
- повреждения при беременности;
- рак;
- гиперплазия — аномальное разрастание ткани.
- образование лишнего мочеточника (удвоение) — такой порок обусловлен врожденным дефектом, при котором от почки отходят 2 мочеточника вместо 1-го, при этом трубки могут быть неполностью сформированы;
Обе группы обструкции могут возникнуть на фоне генетической предрасположенности к раку, образованию кист или камней.
Симптомы обструкции мочеточника
Одним из первых симптомов патологии может быть подъем давления.
На ранних стадиях клиническая картина не проявляется или дает незначительную симптоматику. Врачи выделяют такие проявления, как:
- дискомфорт;
- повышение температуры и давления;
- легкая форма дизурии;
- болевой синдром в области поясницы и спины.
По мере развития болезни симптомы усиливаются. Клиническую картину дополняют проявления первичной причины обструкции мочеточника, они зависят от этиологии самого недуга. На запущенных или острых фазах наблюдаются такие проявления, как:
Диагностические процедуры
Зачастую диагностирование обструкции проводят на основании результатов УЗИ. Такое обследование позволяет выявить дефекты на ранних стадиях. Диагностику проводят еще во время беременности.
Так заблаговременно поставленный диагноз у плода позволяет вовремя начать лечение после рождения.
Перечень обследований как при первичном, так и при вторичном развитии аномалии прибегают к такому перечню диагностических методов:
Цистоуретероскопия – одно из исследований, которое нужно пройти больному для постановки диагноза.
- анализы крови и мочи на общие показатели и биохимию;
- цистоуретероскопия — осмотр мочевика изнутри;
- УЗИ, КТ и МРТ;
- исследования с контрастом — рентген, пиелография, сцинтиграфия почек, экскреторная урография;
- микционная цистоуретрография — снимки мочевика в процессе опорожнения;
- гинекологический и проктологический осмотр.
Комплекс терапевтических мер при закупорке мочеточника
В терапии используют медикаментозный и радикальный метод. Лечение зависит от особенностей заболевания, степени тяжести и распространения.
Оба метода направлены главным образом на восстановление нормальной функции мочеполовой системы и функционирования почек. После чего устраняются другие симптомы.
В случаях особо тяжелых заболеваний как рак, лечение направлено на устранение первичной болезни.
Медикаментозное лечение
Лекарства нужны для устранения внутренних причин, что вызывают непроходимость мочеточника у мужчин и женщин, как правило, это воспаления, инфекции, паразитарные инвазии.
В медикаментозной терапии используются препараты в зависимости от первичной причины проявления обструкции. Назначают противовоспалительные, противоинфекционные или противопаразитарные препараты.
А также назначают иммуномодулирующие лекарства, и строгую диету. Альфа-адреноблокаторы требуются при дискомфорте после установки стента.
Оперативное вмешательство
Вид операции зависит от особенностей патологии. Основные приведены в таблице:
| Техника | Виды операций | Краткое описание |
| Восстановление тока мочи | Установка мочеточникового стента | Стент имеет вид полой трубки, служит для расширения мочеточника |
| Катетеризация мочевика | Ввод катетера для устранения излишков мочи из почки через отверстие при пункции и под контролем УЗИ | |
| Чрескожная нефростомия | Ввод полой трубка через уретру для отвода мочи при исходном повреждении мочевого пузыря | |
| Малоинвазивная хирургия | Эндоскопическая хирургия | Эндоскоп вводится через уретру, с его помощью делается разрез и устанавливается стент для оттока мочи, применяется в целях диагностики |
| Оперативная коррекция | Пиелопластика | Удаление поврежденной части мочеточника с последующей установкой стена для расширения просвета мочеточника и удалением через 6 недель |
| Трансуретероуретеростомия | Соединение поврежденного мочеточника со здоровым для нормализации оттока мочи | |
| Реимплантация мочеточника | Вырезание поврежденного участка и последующее соединение здоровых тканей между собой | |
| Уретеролиз | Устранение внешних аномальных факторов в виде фиброзной или рубцовых тканей, которые влияют на мочеточник | |
| Частичная нефрэктомия | Частичное удаление почки пораженной обструкцией | |
| Уретерэктомия | Частичное или полное удаление повреждения с реконструированием посредством подтягивания мочевика или опускания почки для соединения с мочеточником |
Восстановление после операции
Восстановление зависит от выполнения человеком рекомендаций врача, влияет возраст и исходное состояние здоровья.
При разных оперативных вмешательства, послеоперационный период будет составлять от 2-х недель до нескольких месяцев.
Для профилактики воспаления вследствие бактериальной инфекции, а также с целью предупреждения отторжения стента или здоровых тканей и назначаются антибиотики и прочие поддерживающие препараты.
Среди врожденных аномалий мочевыделительной системы часто встречается удвоение мочеточника. Патология часто сочетается с удвоением почки, которая разделяется соединительнотканным перешейком.
Аномалия не имеет клинической картины, если отток мочи не нарушен. Обычно удвоенные мочеточники диагностируются случайно, во время планового обследования.
Если патология провоцирует развитие осложнений, требуется хирургическое вмешательство.
Удвоенный мочеточник – врождённая патология, которая может не требовать обязательного лечения.
В чем особенность патологии?
Удвоенные мочеточники формируются у ребенка во время внутриутробного развития. При изначальном отсутствии отклонения его развитие в течение жизни невозможно.
Отличительная черта аномалии видна из ее названия. Из почки выходит два мочеточника, а не один, как должно быть в норме. При этом наблюдается удвоение парного органа, когда в почке наблюдается разделение на 2-е части, обеспеченное перешейком из соединительной ткани.
Каждый мочеточник выводит мочу из соответствующей части органа, имеющего более крупный размер. Каналы могут соединяться до входа в мочевой пузырь и входит в резервуар одной трубкой либо оставаться раздельными на всей протяженности.
По статистике, аномалия выявляется у 1-го из 140-ка новорожденных.
Почему так происходит?
Факторами, провоцирующими аномальное формирование мочевыделительной системы человека во время внутриутробного развития, считают:
Удвоение мочеточника происходит из-за внутриутробного генетического сбоя или болезней беременной в период вынашивания плода.
- Сбой генетического аппарата. Генетическая ошибка провоцирует аномальное строение и развитие органов плода, например, наблюдается удвоение почки.
- Болезни беременной женщины инфекционного характера. К удвоению мочеточников у младенца приводит перенесенная матерью во время беременности краснуха, сифилис.
- Профессиональную вредность, например, облучение беременной женщины ионизирующим излучением, воздействие на ее организм высоких температур и пр.
- Употребление алкогольных напитков и наркотических веществ во время беременности.
Как аномалия проявляется?
При отсутствии дополнительных патологий, как-то перекрещивание мочеточников, присоединение пиелонефрита или развитие мочекаменной болезни, симптоматика аномалии отсутствует. При возникновении нарушений в работе мочевыделительной системы ввиду имеющегося отклонения наблюдаются следующие симптомы:
- тянущая боль в пояснице;
- повышение АД;
- кровь в моче;
- мутность, пенистность урины, приобретение ею цвета «мясных помоев»;
- повышение температуры тела;
- развитие отеков;
- частое чувство жажды;
- головная боль;
- мочеиспускание в 2 приема (после мочеиспускания снова возникает позыв).
Как узнать о наличии 2 мочеточников?
Определить полное удвоение мочеточника самостоятельно по имеющимся симптомам невозможно. Общий осмотр врача, сбор анамнеза и клинические анализы крови и мочи позволяют определить только наличие воспалительного процесса. Для выявления удвоения мочеточников требуется проведения аппаратного обследования. Применяются следующие методы:
Если удвоенный мочеточник не имеет характерного патогенеза, его выявление может быть случайным при УЗИ, КТ или МРТ внутренних органов.
- УЗИ. Позволяет оценить состояние почек и их удвоение.
- Экскреторная урография. Процедуру проводят посредством введения в кровь контрастного вещества. Определяет удвоение мочеточников.
- Ретроградная уретерография. Указывает на особенности строения и патологические изменения мочеточников. Проводится с помощью введения контрастного вещества через катетер непосредственно в мочеточники.
- КТ. Информативный метод обследования. Демонстрирует особенности строение мочевыделительной системы и наличие патологий.
- МРТ. Выявляет специфику строения, расположения и имеющиеся изменения мочеточников.
Как можно вылечить аномалию?
Патологии, развивающиеся на фоне имеющегося отклонения, сопровождаются воспалением и образованием камней. Для устранения сопутствующих болезней применяется диетотерапия и медикаментозное лечение. После обследования и подтверждения диагноза врач назначает:
- витаминный комплекс;
- средство для нормализации артериального давления;
- антибиотик, устраняющий воспалительный процесс.
Хирургическое вмешательство
Оперативное лечение ― основной метод исцеления удвоенных мочеточников.
Хирургия является единственной мерой устранения удвоения мочеточника.
Консервативные методы позволяют устранить только вторичные патологии. Если медикаментозно нормализовать состояние пациента невозможно, назначается операция. Тип процедуры выбирается в зависимости от специфики отклонения и ее осложнений. Зачастую, кроме удвоения, присутствует ряд дополнительных аномалий, например, структура.
В ходе операции возможно удаление единого участка мочевыводящего канала при неполной патологии, и введение каждого мочеточника в мочевик отдельно. При полном удвоении может потребоваться удаление канала, выходящего из верхней части почки, который обычно менее развит, с последующим изъятием всей этой области органа.
Наряду с иссечением, нередко проводится стентирование.
Осложнения патологии
Если причиной возникновения ряда симптомов, указывающих на заболевание мочевыделительной системы, оказалось удвоение мочевого канала, нельзя пренебрегать советами врача и отказываться от рекомендуемой операции.
Аномалия способна спровоцировать мочекаменную болезнь, пиелонефрит, атрофию паренхимы или расширение лоханок почки. Наиболее опасным осложнением считается почечная недостаточность.
Это заболевание снижает качество жизни и нередко приводит к смерти.
Источник: //ProUrinu.ru/nedugi/mochetochnik/obstruktsiya-mochetochnika.html
Признаки заболевания
Боль в боку — главный симптом обструкции мочеточника. Накопленная урина, надавливая на элементы чашечно-лоханного сегмента, приводит к их растяжению и вызывает болевые ощущения.
При постепенном развитии стеноза организм адаптируется к изменениям. Дополнительная нагрузка ложится на здоровую почку, а пораженный орган в конечном итоге не выполняет свою функцию. В это время наблюдается:
- затруднительное начало и сам процесс мочеиспускания;
- частые позывы к мочеиспусканию;
- подтекание мочи после мочеиспускания;
- повышенное артериальное давление;
- отсутствие урины.
Если в организме проявляются такие признаки, следует немедленно обратиться к доктору, который проведет полное обследование и назначит необходимое лечение.
Клинические проявления обструкции мочевыводящих путей
- Боль в боку – это самый частый признак обструкции. Она возникает в результате растяжения элементов чашечно-лоханочной системы вследствие повышения давления на их стенку мочи. Боль может быть выражена в различной степени в зависимости от того, насколько быстро нарастает давление (скорость секреции мочи) и насколько снижена проходимость путей. Если обструкция острая (камень), то боль очень выражена, мучительная, иррадиирует в низ живота и наружные половые органы.
Если же стеноз развивается постепенно, то организм начинает приспосабливаться. Здоровая почка (в случае поражения одного органа) берет на себя дополнительную нагрузку. Ткань же почки с пораженной стороны может истончаться, увеличивая объем лоханок и чашечек. В конечном же итоге в почке практически не остается нефронов и она не может справляться со своей функцией.
- Затрудненное мочеиспускание и начало мочеиспускания.
- Подтекание из уретры мочи после акта мочеиспускания.
- Учащенное мочеиспускание.
- Отсутствие мочи – очень грозный симптом.
- Повышение артериального давления – следствие снижения функции почек. Развивается в случае отсутствии лечения или при его малой эффективности.
Методы диагностики
Если подозревается обструкция мочеточника, доктор определит заболевание с помощью некоторых обследований с помощью вещества с рентгеноконтрастным эффектом:
- введение его в вену для выполнения снимков мочевыводящих органов (внутривенная пиелография или выделительная урография);
- введение его в мочевой пузырь через уретру (микционная цистоуретрография);
- введение его в вену с добавлением радиоактивных изотопов в небольшом количестве (сцинтиграфия почек).
Заболевание также можно обнаружить с помощью:
- исследования мочи и крови;
- УЗИ органов, расположенных в забрюшинной полости;
- компьютерной томографии;
- цистоскопии;
- магнитно резонансной терапии.
На основе проведенного комплекса исследований врач назначает требуемое лечение.
Способы терапии
Лечение обструкции мочеточника должно быть направлено в первую очередь на восстановление нормального оттока мочи, а потом устранение симптомов обструкции.
Степень развития заболевания и осложнения влияют на выбор метода терапии.
Если определена острая форма патологии, больному проводят ряд мероприятий, которые обеспечат вывод урины из организма больного, вот три вида проводимых процедур:
- Нефростромия. Эту операцию проводят для налаживания выделительной функции организма, и спасения его от интоксикации. Это процесс присоединения трубки (дренажа) к лоханке почки с выводом наружу. Моча собирается в присоединенный контейнер, не попадая в мочевой пузырь. Процедура обеспечивает вывод мочи и предотвращение интоксикации человеческого организма;
- Уретероскопия. Это операция для создания отверстия (стомы) в полости живота. С его помощью дренируют один или оба мочеточника – трубки, соединяющих почки с мочевым пузырем. В послеоперационный период пациенты должны носить специальный контейнер (мочеприемник) для сбора урины, так как мышцы, предназначенные для контроля мочеиспускания, больше не участвуют в процессе выхода урины;
- Катетеризация. Это процедура ввода в мочевой пузырь специального катетера. Она устранит не только многие неприятные симптомы, в ряде случаев она важна для жизни больного.Вид хирургической операции, который наиболее подходит в том или ином случае, определяется по размеру поражения и наличию осложнений.
Оно может проводиться в виде:
- пиелопластики;
- частичной нефрэктомии;
- уретерэктомии;
- реимплантации внутреннего органа;
- трансуретероуретеростомии.
Операции проводятся несколькими способами. Это может быть открытый, лапароскопический или роботизированный метод. Его выбирают в зависимости от состояния больного.
Оперативные вмешательства отличаются между собой по длительности послеоперационного восстановительного периода больного.
Только в компетенции лечащего врача назначение требуемого лечения, исходя из результатов анализов и комплексных исследований.
Медикаментозную терапию могут назначить, как перед операцией, так и после. Обычно назначаются антибиотики. Но если мочевые пути поразила инфекция, доктор может продлить лечение антибактериальной терапией, выписав больному дополнительно лекарства.
Обструкция почки – лечение
Заподозрившие заболевание люди часто хотят узнать, как лечится обструкция почки. Терапию в данном случае обязательно назначает врач, обструкция почки – очень серьезная патология, заниматься самолечением опасно. Обнаружив признаки обструкции, следует посетить уролога, который сначала назначит подробное исследование, позволяющее обнаружить воспаление, участки с обструкцией, камни или опухоли:
- цистоскопию;
- биохимический и общий анализ крови;
- анализ мочи;
- УЗИ органов малого таза и брюшной полости;
- рентгеноскопию;
- экскреторную урографию;
- компьютерную томографию;
- катетеризацию мочевого пузыря.
Для избавления от повышенного давления из-за накопленной мочи используют катетер. После принудительного оттока мочи назначаются антибиотики широкого спектра (во избежание развития инфекционного заболевания), гормональные лекарства (при наличии опухоли или увеличенной простаты), противовоспалительные препараты – если обструкция почки возникла на фоне развившегося воспаления, иммуномодуляторы и другие препараты.
Обструкция почки – операция
Устранение обструкции почки с помощью оперативного вмешательства требуется при рецидивирующем воспалительном процессе, наличии больших камней, не поддающихся дроблению, почечной недостаточности, сильной боли, наличии опухоли. Резекция почки – это хирургическое вмешательство, позволяющее сохранить орган, выполняется при опухолях, нефролитиазе. После резекции почки на второй парный орган падает усиленная нагрузка, но она все же меньше, чем при полном удалении пораженной почки. Удаление почки – крайний способ лечения, когда другие способы оказались неэффективны.
Обструкция почек – режим жизни после операции
Восстановление после операции при диагнозе обструктивная нефропатия длится очень долго, даже если была проведена резекция (удаление лишь части почки). После полного удаления органа последствия остаются навсегда.
Чтобы продлить активную жизнь, пациенту предстоит строго выполнять рекомендации:
- Соблюдать диету.
- Употреблять много жидкости.
- Исключить физические и психоэмоциональные нагрузки.
- Не допускать переохлаждения.
- Наблюдаться у врача.
Особое внимание пациенту после операции следует уделить питанию. Исключить следует маринованное, соленое, жаренное, острое, жирное, алкоголь, сладости, лимонады. Крайне нежелательно употреблять в больших количествах богатые белком продукты – бобовые, крепкие бульоны, мясо. Основную часть рациона должны составлять продукты, богатые клетчаткой – свежие фрукты и овощи. Полезны для больного с почечными патологиями морсы, травяные чаи, компоты.