Мочевой пузырь
Мочевой пузырь, vesica urinaria, (греч. — cistis) служит для накопления мочи, непрерывно поступающей из мочеточников, и ее выведения.
I. Голотопия: располагается в полости малого таза.
II. Скелетотопия: ненаполненный мочевой пузырь не выступает выше лобкового симфиза, сильно наполненный — поднимается над ним.
III. Синтопия:
— впереди располагается лобковый симфиз;
— у мужчин к мочевому пузырю сзади прилежит прямая кишка, семенные пузырьки и ампулы семявыносящих протоков; сверху — петли тонкой кишки; дно соприкасается с предстательной железой (рис. 9);
— у женщин к мочевому пузырю сзади прилежит шейка матки и влагалище; сверху — тело и дно матки; дно пузыря расположено на мочеполовой диафрагме.
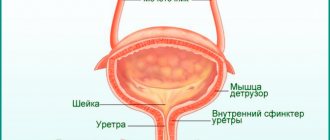
IV. Макроскопическое строение: 1. Части мочевого пузыря:
— верхушка мочевого пузыря, apex vesicae, — суженная передне-верхняя часть;
— тело мочевого пузыря, corpus vesicae, — средняя часть;
— дно мочевого пузыря, fundus vesicae, — нижняя, несколько расширенная часть;
— шейка мочевого пузыря, cervix vesicae, располагается у места перехода пузыря в мочеиспускательный канал (здесь находится внутреннее отверстие мочеиспускательного канала, ostium urethrae internum).
2. Связки мочевого пузыря:
— лобково-пузырная связка, lig. pubovesicale, — соединительнотканные тяжи, соединяющие лобковый симфиз и мочевой пузырь;
— срединная пупочная связка, lig. umbilicale meclianum, соединяет верхушку мочевого пузыря и переднюю стенку живота.
V. Микроскопическое строение:
1. Слизистая оболочка, tunica mucosa:
— эпителий многослойный, переходный;
— подслизистая основа, tela submucosa, отсутствует только в области треугольника пузыря, благодаря чему слизистая и мышечная оболочки срастаются;
— треугольник пузыря (Льето), trigonum vesicae, расположен на задней стенке пузыря между отверстиями мочеточников, ostium ureteris, и внутренним отверстием мочеиспускательного канала, ostium urethrae internum; в данном месте отсутствуют складки слизистой оболочки.
2. Мышечная оболочка, tunica muscularis:
— наружный слой — продольный, stratum longitudinale;
— средний слой — циркулярный, stratum circulare;
— внутренний слой — продольный, stratum longitudinale;
— в области шейки мочевого пузыря циркулярный слой формирует сжиматель пузыря (внутренний сфинктер мочеиспускательного канала), m. sphincter vesicae (m. sphincter urethrae internus);
— мышечная оболочка мочевого пузыря, за исключением m. sphincter urethrae internus, в целом формирует мышцу, выталкивающую мочу, m. detrusor vesicae (m. detrusor urinae).
3. Наружная оболочка:
— адвентиция и серозная оболочка (брюшина), tunica adventitia et peritoneum;
— пустой мочевой пузырь лежит экстраперитонеально (антеперитонеально); в наполненном состоянии — мезоперитонеально;
— при переходе брюшины со стенки мочевого пузыря на органы формируются:
а) у мужчин — прямокишечно-пузырное углубление, excavatio rectovesicalis;
б) у женщин — пузырно-маточное углубление, excavatio vesicouterina.
Строение моченакопителя
Габариты уринонакопителя не постоянны. Есть данные, что у среднестатистического взрослого человека объём составляет от 0.25 до 0.5 л, а его максимальная вместимость может варьироваться от 0.5 до 1 л.
Это относится к особенностям строения мочевого пузыря: изменение формы и габаритов в зависимости от объёма заполнения.
Заполненный резервуар имеет шарообразную форму, иначе – плоскую.
Он меняет свою форму в зависимости от возраста его носителя. Новорождённые имеют моченакопитель в форме веретена, малыши постарше – в форме груши, у детей в возрасте от 8 до 12 лет – в яйцеобразная форма. Только в подростковый период начинает формироваться его привычная форма – шарообразная.
В состав уринонакопителя входят следующие части:
- Верхушка.
- Тело.
- Дно. Место, рядом с которым тело сужается и переходит в шейку.
- Шейка. Ведёт к каналу, через который производится мочеиспускание.
Удерживать мочу до момента выведения её из организма помогают два клапана:
- непроизвольный. Формируется благодаря спиралеобразной группе мышц, которые проходят радом с мышцами, окружающими малый таз;
- произвольный. Образуется мышцами малого таза.
Строение стенок моченакопителя
Оболочка, формирующая стенки уринонакопителя, имеет многослойную структуру. Поэтому гистологическое строение мочевого пузыря имеет следующий характер:
- Внутренний (слизистая оболочка). В силу своего расположения данный слой постоянно соприкасается с мочой. Оболочка формируется благодаря переходному эпителию (имеет водонепроницаемую структуру), состоящему из специализированных клеток, которые есть только в мочевыделительной системе организма. С их помощью создаётся выстилка для мочеточников, почек, а также некоторой части мочеиспускательного канала.
- Наружный (мышечный). Данный слой формирует детрузор – мочевыводящую мышцу. По своей структуре это самый толстый слой, из которого состоят стенки накопителя урины. Его принцип действия основан на постепенном ослаблении давления для того, чтобы, по мере заполнения, он смог вместить больше урины. С его помощью, кстати, специалисты диагностируют рак этого резервуара.
- Средний (собственная пластинка). Этот слой занимает промежуточное положение между внутренним и наружным. Он включает в себя целую сеть элементов кровеносной и нервной системы.
Чтобы предотвратить повреждение уринозного резервуара соседними органами и костями, его окружает толстый слой жировой ткани, выполняющей роль амортизатора.
Строение мочеточника и строение мочевого пузыря тесно связаны. Стенки косо пронизываются мочеточниками. Они формируют складку, выполняющую роль клапана, предотвращающего обратное затекание мочи.
Нормальную работу моченакопителя обеспечивают мочевыводящие пути. Снаружи они покрыты так называемой адвентициальной оболочкой. Исключение составляет только верхний раздел – его покрывает серозная оболочка.
Методы исследования строения мочеточника
Для того чтобы выявить патологию или заболевание, необходимо найти способы, которые смогут дать цельную картину поражения органов. Это возможно при помощи пальпации живота, рентгеновских снимков, истории болезни и выяснения симптомов, инструментальных методов.
Болевые симптомы
Любые патологии мочеточника сопровождаются сильными болями. Различают их характер:
- ноющий или в виде периодически пронизывающих колик;
- отдающий в пах, поясницу или нижнюю часть живота. У детей может быть иррадиация в пупок.
По распространенности болей определяют место локализации патологии:
- боли в подреберье или в подвздошной области указывают на нарушения верхней трети мочеточника;
- боли в паху свидетельствуют о патологии в среднем отделе;
- в наружных половых органах – поражена нижняя треть.
Если при деуринации ощущаются рези, то затронуты тазовая и интрамуральная части органа.
Пальпация
Пальпацией врач может зафиксировать напряженность мышц впереди брюшины по всей протяжённости мочеточника. Более тщательная пальпация в нижней части требует бимануальности двумя руками.
Одна рука врача должна быть введена в прямую кишку у мужчин или влагалище у женского пола, а второй снаружи совершают движения навстречу.
Ещё по теме: Способы лечения удвоения мочеточника
При лабораторных исследованиях мочи можно обнаружить много эритроцитов и лейкоцитов, что свидетельствует о болезни нижних органов выделения урины.
Инструментальный метод
Самой распространенной является цистоскопия, когда через уретру осматривают цистоскопом мочевой пузырь и устья внутри. Особое внимание уделяют наличию гноя, кровяным выделениям, форме и расположению.
При введении в вену подкрашивающего вещества проводится хромоцистоскопия, которая анализирует скорость вывода жидкости каждым отверстием. Так можно выявить закупорку канала камнем или опухолью.
При катетеризации используют самый тонкий катетер через отверстие в мочевом пузыре. Катетер вводят до его упора в препятствие. Такой же подход при уретеропиелографии ретроградного типа позволяет обнаружить аномалии в органе, незаметные другими способами. Такой способ применяют для обследования извилистых и узких мест в строении органа.
Рентгенография
Урограмма не может показать орган целиком, но если в нем есть образование в виде камня, то при её помощи можно найти место его расположения. Самая информативная- экскреторная урография, когда снимки делают серией при введенном в вену контрасте. При прохождении красящего вещества можно отследить его ход и выявить место расположения патологии. Тень обнаруживается узкой лентой с четкими границами. Рентгенолог определяет её расположение относительно позвонков.
Уротомография делается при подозрении на поражения соседних тканей и органов. Снимки делаются слоями, что позволяет отследить распространение патологии к соседним органам.
Урокимография изучает моторику, выявляя снижение или чрезмерное повышение тонуса мышечных стенок. Оборудование отслеживает сокращения отделов, показывая активность клеток электрического типа.
Особенности строения в детском возрасте
У новорожденных детей мочеточник по длине составляет от 5 до 7 см. По форме он довольно извилист, виде колен. Только в возрасте 4 лет его протяженность становится 15 см, причём внутрипузырная его часть вырастает до 13 мм только к 12 годам, а у грудничков всего 6 мм.
Стенки мышечного слоя довольно слабые, его эластичность очень низка из-за коллагеновых волокон, слишком тонких по сравнению с взрослыми. Но для сокращений ритм сохраняется постоянным, а их механизм может обеспечить довольно большой объем выводимой мочи.
К числу врождённых аномалий относят:
- мегалоуретер, увеличенный диаметр по всей длине;
- атрезию, при которой в трубке отсутствуют выходные отверстия;
- эктопию, при которой нарушается расположение мочеточника и его соединение с кишечником, минуя область мочевого пузыря.
Кровоснабжение
Мочеточник питается из артериальной крови, причём сосуды находятся в адвентициальная оболочки по всей длине. Артериальное ветки у мужчин отходят в яичковую область, а у женщин в – область яичников.
Средняя треть питается кровью брюшной аорты через внутренние и общие подвздошные артерии. Нижний отдел получает кровь от маточной, пупочной и прямокишечной веток. Сосудистые пучки проходят в малом тазу за мочеточником, в области брюшины – перед ним.
Венозный отток образуется венозными венами, которые располагаются параллельно артериям. В нижних отделах кровь идет по подвздошным венам, а в верхних – по яичниковым. Лимфоотток происходит по собственным сосудам в поясничный и подвздошный лимфоузлы.
Размеры
У взрослого человека длина мочеточника составляет 28-34 см. Она зависит от роста, определяется высотой расположения почек при их закладке у эмбриона. У женщин длина органа на 2-2,5 см короче, чем у мужчин. Правый мочеточник на один сантиметр короче левого, поскольку локализация правой почки немного ниже.
Просвет трубки неодинаков: сужения чередуются с участками расширения. Наиболее узкие части находятся:
- рядом с лоханкой;
- на границе брюшного и тазового отделов;
- при впадении в мочевой пузырь.
Здесь диаметр мочеточника равен соответственно 2-4 мм и 4-6 мм.
В диагностике патологические изменения определяют посегментарно
Между суженными участками выделяют сегменты:
- сверху – пиелоуретральный сегмент;
- участок перекреста с подвздошными сосудами;
- нижний – пузырно-мочеточниковый сегмент.
Брюшной и тазовый отделы мочеточника отличаются по просвету:
- в области брюшной стенки он составляет 8-15 мм;
- в тазу – расширение равномерное не более 6 мм.
Однако необходимо отметить, что из-за хорошей эластичности стенки, мочеточник способен расширяться до 8 см в диаметре. Такая возможность помогает выдержать задержку мочи, застойные явления.
В поперечном разрезе просвет органа похож на звездчатую форму
Симптомы заболеваний и патологий
Одна из патологий, диагностируемых наиболее часто, и приводящих к развитию осложнений и существенному ухудшению состояния больного, является образование в протоках мочеточника песка или камней. Согласно мнению практикующих специалистов, такое заболевание может быть следствием неправильного питания, наличием вредных привычек, ведением преимущественно нездорового образа жизни.
Для того чтобы своевременно выявить имеющуюся болезнь, необходимо знать, какие клинические признаки могут быть ее проявлением. К числу таковых, например, относят:
- Один из самых распространенных симптомов – острый и внезапный приступ выраженной боли. Чаще всего дискомфорт возникает в процессе быстрой ходьбы, бега или иных активных занятий.
- Недержание урины. Как правило, подобный признак носит разовый характер и возникает на фоне закупорки протока с последующим его освобождением.
- Частые и очень сильные позывы к совершению акта мочеиспускания.
- Если конкременты закупорили область устья, то есть, ту зону, где мочеточник впадает в мочевой пузырь, высока вероятность нарушения оттока мочи, появления симптомов общей интоксикации организма, к числу которых относят: бледность кожных покровов, вялость, слабость, повышение общей температуры тела, выраженная тошнота.
Нарушение деятельности мочеточников вследствие негативного влияния каких-либо факторов помимо всего прочего может стать причиной отравления организма продуктами распада, токсинами и шлаками. Для предупреждения вероятных осложнений к врачу следует обратиться сразу после появления беспокоящих симптомов.
Гистология
Гистологические строение мочеточника отличается наличием слизистой оболочки изнутри, снаружи – адвентициальной оболочки и фасции, а в среднем слое – мышечной ткани.
Сама слизистая состоит из эпителия переходного типа и пластин из коллагеновых эластичных волокон. Внутренняя оболочка образовывает складки, которые способствует целостности при растяжении. Слизистый слой взаимодействует с мышечными волокнами, которые закрывают просвет во избежание рефлюкса. Слой мышц состоит из пучков клеток в продольном, поперечном и косом направлении. По толщине стен эти клетки различаются, причём в верхней части отмечены продольный и циркулярные слои, а нижние укреплены двумя продольными и средним слоем.
Ещё по теме: От чего возникает стриктура мочеточника?