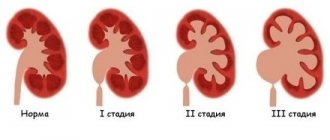
Врачи-эндокринологи в своей практике часто сталкиваются с патологиями в работе почек. Гиперплазия надпочечника — что это такое? Почки – парный орган, чуть выше находятся надпочечники, имеющие железистую форму. Здесь формируются необходимые для организма человека гормоны (адреналин, норадреналин, глюкокортикоиды, а также половые). Гиперплазия нарушает правильную выработку гормонов, а это сопровождается различной симптоматикой.
Симптомы
Проявлений и признаков этой болезни много. Симптоматика зависит от того, уровень каких именно гормонов повышен и насколько велика их концентрация. То, какие именно преобладают, свидетельствует об усилении функциональной активности той или иной зоны железы.
Гиперплазия коры надпочечников дает такие симптомы:
- Колебания кровяного давления;
- Уменьшение диуреза, появление отеков;
- Слабость мышц;
- Симптомы сахарного диабета (сильная жажда, голод, полиурия);
- Ожирение с преимущественным отложением жира на туловище;
- Лицо становится круглым (симптом “луноподобного лица”);
- Снижение прочности костной ткани;
- Повышенная возбудимость нервной системы (вспыльчивость, невротичность и т.д.);
- Снижение иммунитета;
- Нарушение пищеварения (расстройства желудка, запоры, поносы, метеоризм и т.д.).
У женщин избыточные андрогены в крови могут вызвать:
- Усиленное оволосение по мужскому типу;
- Нарушения менструального цикла (дисменорея, аменорея);
- Угревую сыпь;
- Нарушение фертильности.
Если затронуто мозговое вещество железы, то появляются симптоматика, которая у здоровых людей проявляется в состоянии стресса:
- Тахикардия;
- Повышенное давление;
- Расширенные зрачки;
- Учащенное поверхностное дыхание;
- Нарушение сна;
- Бледность, сухость слизистых оболочек.
Эти проявления обусловлены избытком адреналина (гормона стресса) в крови.
Влияние гетерозиготных мутаций в гене CYP21A2 на развитие ВГН
Важной проблемой в исследовании ВГН является вопрос о том, какое влияние на пациентов оказывает носительство мутаций в гене CYP21A2, поскольку частота встречаемости гетерозигот составляет от 1:60 до 1:10 среди различных этнических групп, среди евреев Ашкенази достигает 1:3.
Часть исследователей сообщают о том, что пациенты-гетерозиготы по мутациям в гене CYP21A2 имеют повышенный риск развития гирсутизма, преждевременного пубархе, тяжелого акне.
По данным Vassos Neocleous et al., у женщин-носителей мутаций в гене CYP21A2 наблюдаются клинические признаки гиперандрогенемии, лабораторно отмечается повышенный уровень 17-гидрокиспрогестерона и пониженная концентрация 11-дезоксикортикостерона и альдостерона в крови по сравнению с нормой. По результатам других исследований, у девушек с преждевременным пубархе часто наблюдаются одиночные мутации в гене CYP21A2.
В исследовании Admoni et al. все носители были разделены на 2 группы: гетерозиготные члены семьи больных классической формой и симптоматические носители, у которых отмечались клинические проявления избытка андрогенов, а также была обнаружена мутация в одной из аллелей. Уровень 17-гидроксипрогестерона у всех гетерозигот был выше, чем у людей с нормальным генотипом. Отмечалось, что чаще всего у гетерозигот встречается мутация V281L. У носителей данной мутации уровень 17-гидроксипрогестерона оказался выше, чем у носителей других единичных мутаций. Кроме того, среди симптоматических гетерозигот данная мутация встречалась гораздо чаще (58%), чем среди членов семьи (22%). Механизм формирования гиперандрогенемии, связанной с мутацией V281L, при наличии одной нормальной аллели до конца не исследован, однако Admoni et al. выдвинули гипотезу о том, что в данном случае причиной является доминант-негативный эффект, в результате которого мутантный фермент конкурирует с нормальным, резко снижая его активность. Другие исследования подтверждают эту гипотезу. Так, отмечалось, что у пациентов с V281L имеется повышенный риск развития гирсутизма, тогда как среди гетерозигот с другими мутациями он был равен популяционному. Следовательно, можно заключить, что в клинике особое внимание следует уделить носителям V281L, поскольку риск развития осложнений гиперандрогенемии у этих пациентов выше, чем у гетерозигот с более тяжелыми мутациями. Это, вероятно, связано с тем, что при поражении одной аллели гена тяжелой мутацией синтезируемый с нее фермент полностью лишен активности, что делает доминант-негативный эффект невозможным. Для своевременного назначения терапии важно наблюдать симптоматических гетерозиготных пациентов до и после пубертата, поскольку существует риск развития дополнительных клинических проявлений.
Причины
Патогенетической основой болезни является увеличение объема функционирующей ткани, за счет увеличения объема клеточных структур. Причиной этому могут послужить многие факторы.
У женщин гиперплазия надпочечников (чаще левого) может появиться вследствие гормональной перестройки при беременности. В этом случае больше “страдает” кора желез.
Хронический стресс можно также относят к причинам этого заболевания. Находясь в состоянии постоянного эмоционального возбуждения или тревоги, человек поддерживает постоянно высокую концентрацию гормонов стресса (адреналин, глюкокортикоиды) в крови. Чтобы справиться с нагрузкой железы начинают наращивать клеточные структуры. Таким образом, когда человек выходит из “стрессового” окружения он все равно остается под действием гормонов стресса, что негативно сказывается на всем организме.
Гиперплазия коры надпочечников может иметь также врожденный характер, в этом случае симптомы заболевания проявляются независимо от действия внешних факторов. Склонность к развитию болезни передается по наследству.
Код по МКБ 10
По МКБ 10-го пересмотра ВГКН отведено место в классе IV (E10–E90). Относится патология к разделу «Болезни эндокринной системы, расстройства питания и нарушения обмена веществ».
В IV классе есть раздел E20–E35 — «Нарушения других эндокринных желез», в котором под кодом E25 находится ВГКН, а именно:
- E25 — адреногенитальные расстройства, включает гетеросексуальную преждевременную ложную половую зрелость у женщин и у мужчин с гиперплазией надпочечников, раннюю макрогенитосомию, адреналовый ложный гермафродитизм и женскую вирилизацию;
- E25.0 — ВГКН, связанная с дефицитом 21-гидроксилазы, вызывающая потерю соли;
- E25.8 — включает другие адреногенитальные нарушения;
- E25.9 — адреногенитальный синдром БДУ.
Узелковая гиперплазия
Очаг при этой форме ограниченный — в виде узелка (до нескольких сантиметров в диаметре). Таких очагов чаще бывает несколько, процесс затрагивает обе железы. Такой диагноз чаще встречается у людей пожилого возраста.
Этот тип заболевания является наследственной формой. Имеется высокий риск развития доброкачественной аденомы.
Узловая гиперплазия проявляется характерными симптомами (помимо общих):
- Пигментные пятна на коже врожденного характера;
- Нейрофиброматозные узелки на слизистых оболочках;
- Предсердная миксома;
- Почечные патологии.
Диффузная гиперплазия
Диффузный характер подразумевает распространение патологического процесса на весь орган, без наличия отдельных очагов. Такая форма заболевания чаще бывает приобретенной, чем врожденной.
Существуют сложности в процессе диагностики такой болезни, так как равномерное распространение патологического процесса приводит к тому, что на УЗИ отсутствуют эхо-признаки болезни.
Диффузная гиперплазия надпочечников клинически проявляется общими симптомами характерными для патологии этих органов (ожирение, иммунодефицит, скачки артериального давления и т.д.). Длительное отсутствие лечения может спровоцировать развитие сахарного диабета второго типа.
Нодулярная гиперплазия
Такой диагноз более характерен для детского возраста (обнаруживается чаще в подростковом периоде). Отмечается утолщение узловой зоны коры желез и повышенный синтез глюкокортикоидов.
Нодулярная гиперплазия сопровождается такими проявлениями:
- Усиленное отложение жира в области верхней половины туловища и лица;
- Атрофия мышц конечностей;
- Бледная сухая кожа с выраженным сосудистым рисунком;
- Аритмия;
- Неадекватность поведения (полная угнетенность или наоборот — беспричинная эйфория);
- У девочек — раннее появление волос на лобке и подмышках, избыточное оволосение по всему телу;
- Отсутствие менструаций.
Опасные осложнения для людей с таким типом болезни: остеопороз, сердечная недостаточность, сахарный диабет.
Объемные образования надпочечников на УЗИ
На патологию надпочечника указывают увеличение его толщины, изменение формы и внутренней эхоструктуры. Объемные образования надпочечников у взрослых в основном представлены кистами и опухолями, значительно реже встречаются гематомы. У новорожденных самая частая причина гиперплазии надпочечников — это гематома. НО!!! Не следует забывать о генных дефектах синтеза кортизола, которые приводят к врожденной гиперплазии коры надпочечников.
Врожденная гиперплазия коры надпочечников
Врожденная гиперплазия коры надпочечников наследуется аутосомно-рецессивно, поэтому встречается одинаково часто у девочек и мальчиков, а в некоторых семьях описано от 2 до 5 детей с этим заболеванием среди других нормальных братьев и сестер. У новорожденных на УЗИ всегда определяется гиперплазия надпочечников (толщина более 6 мм), контур волнистый, границы между мозговым и корковым слоями неровные. У детей старшего возраста изменений со стороны надпочечников на УЗИ выявить не удается.
Важно!!! У 1/4 больных имеется тенденция к потере Na+ и задержке К+, что в ранние годы может закончиться смертью от обезвоживания и коллапса или остановкой сердца при гиперкалиемии.
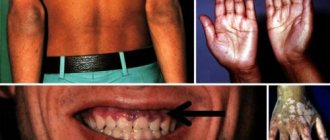
Важно!!! Многие больные имеют темный, слегка коричневый или цвета кофе с молоком оттенок кожи, даже если они белокурые.
У новорожденных девочек с врожденной гиперплазией коры надпочечников (женский псевдогермафродитизм) внутренние половые органы сформированы правильно, но характерна маскулинизация: от умеренной гипертрофии клитора до полного срастания губно-мошоночных складок с формированием предстательной железы, мошонки, полового члена. Иногда первым поводом обращения к врачу являются жалобы на боли внизу живота, связанные с появлением первых менструаций и скоплением крови во влагалище и шейке матки.
Нажимайте на картинки, чтобы увеличить.
| Фото. А — У новорожденного имеется мошонка и половой член, единственное отверстие у основания полового члена (стрелка), яички не пальпируются; на УЗИ в области малого таза определяются матка и яичники, двусторонняя диффузная гиперплазия коры надпочечников. Перед нами девочка с врождегным адрено-генитальным синдромом. Б, В — Гиперплазия коры надпочечников у новорожденных девочек с адрено-генитальным синдромом. | ||
| Фото. Для девочек с врожденной гиперплазией коры надпочечников характерно раннее появление волос на лобке, усы и борода в более старшем возрасте, быстрый рост в ранние годы, но в 8-10 лет зоны роста в эпифизах закрываются, и рост останавливается. А — Девочка, 3 года 8 месяцев, рост соответствует 4 годам 6 месяцам, костный возраст на 9 лет, воспитывалась как мальчик; Б — Девочка, 4 года 5 месяцев, рост соответствует 7 годам, костный возраст на 11 лет; В — Девочка, 8 лет 6 месяцев, рост соответствует 12 годам, зоны роста закрыты; Г — Девочка, 14 лет 6 месяцев, рост соответствует 12 годам 6 месяцам, зоны роста закрыты, воспитывалась как мальчик; Д — Девочка, 16 лет 5 месяцев, рост соответствует 14 годам, зоны роста закрыты. | ||
Мальчики с врожденной гиперплазией коры надпочечников часто умирают от потери соли, так как макрогенитосомия может стать явной только в 2-3 года, что затрудняет постановку диагноза в раннем возрасте. У мальчиков ускоренное половое развитие, половой член и простата могут достигать размеров взрослого, часто бывают эрекции, рано появляются угри, голос становится низким. Больные быстро растут, но зоны роста закрываются рано. Мальчик становится похож на низкорослого взрослого с широкими плечами, относительно короткими ногами и мощной мускулатурой — «детский Геркулес».
| Фото. Врожденная гиперплазия коры надпочечников с потерей соли у мальчика: При рождении мальчик имел вид нормального ребенка. В возрасте 1 неделя начались периодические приступы рвоты. Предполагали пилоростеноз. Отмечалась потеря веса и периоды обезвоживания без диареи. Рвота прекращалась и вес повышался при подкожном введении раствора NaCl. А — В 3 месяца обнаружили низкий уровень Na+ и Cl— в плазме. Начали лечение дезоксикортикостероном и к диете добавили до 1,5 г NaCl. На фоне лечения быстро ликвидировали обезвоживание и повысился вес. Б — Больной в 5 месяцев. В — Больной в 1 год 5 месяцев, рост соответствует 11 месяцам. Г — В 2 года 6 месяцев заметно увеличился половой член, рост соответствует 2 годам. Д — В 3 года 3 месяца появились волосы на лобке, рост соответствует 4 годам 6 месяцам, костный возраст на 10 лет. | ||
Кровоизлияния в надпочечники на УЗИ
Кровоизлияния в надпочечники у новорожденных следует рассматривать как проявление геморрагического диатеза. Особенно часто подобное встречается у недоношенных и незрелых новорожденных с внутриутробной инфекцией. У старших детей и взрослых кровоизлияния в надпочечники случаются при инфекциях (сепсис, менингит, дифтерия, туберкулез и др.), на фоне приема антикоагулянтов или при травме живота.
Крупные кровоизлияния (35-50 мл) иногда целиком разрушают ткань железы и могут привести к разрыву капсулы с кровоизлиянием в забрюшинное и околопочечное пространство.
При двухстороннем кровоизлияние развивается острая недостаточность надпочечников: падает АД, снижается температура, вид бледный, потливость, рвота и понос, быстро наступает обезвоживание, сознание спутанное. Острая недостаточность надпочечников требует реанимационных мероприятий.
Односторонние кровоизлияние может протекать бессимптомно, или развивается хроническая недостаточность надпочечников (болезнь Аддисона). Хронической недостаточности надпочечников сопутствуют астения, гипогликемические кризы, приступы рвоты и поноса, обезвоживание, анорексия, потеря веса, мышечная слабость. Если болезнь не лечить, то истощение приводит к смертельному исходу. Окрас кожи при болезни Аддисона варьирует от светло-коричневого до темно-бронзового.
Свежая гематома надпочечника на УЗИ выглядит как однородное гипо- или анэхогенное полостное образование с толстой гиперэхогенной капсулой. Спустя время гематома становится неоднородной за счет гиперэхогенных включений.
| Фото. А — Гематома надпочечника у новорожденного. Б, В — Новорожденный мальчик с ранней желтухой от беременности протекавшей на фоне диабета и анемии: гематома в правом надпочечнике на первый (Б) и третий (В) день — бессосудистое анэхогенное образование округлой формы с гиперэхогенной взвесью внутри. | ||
Даже большие гематомы могут бесследно рассасываться в течение нескольких месяцев. На месте кровоизлияний встречаются обызвествления, возможно формирование вторичных кист.
| Фото. Гематома надпочечника у новорожденного мальчика (А), которая значительно уменьшилась спустя 5 месяцев (Б), а через 9 месяцев (В) от нее не осталось следа. | ||
Важно!!! Гиперплазия и точечные кальцификаты надпочечников у младенцев характерны для первичного семейного ксантоматоза (болезнь Вольмана), который проявляется рвотой, поносом и гепатоспленомегалией в первые недели жизни.
Кисты надпочечников на УЗИ
Большая часть кист формируется как следствие инфекции, гематомы или дегенеративных изменений в опухоли. У детей кисты надпочечников подозрительны на синдром Беквита-Видемана, а так же нейробластома может иметь вид простой кисты.
Простые кисты надпочечников на УЗИ — это анэхогенные образования над верхним полюсом почки с четким контуром, гладкой ровной стенкой, акустическим усилением позади.
| Фото. А — Простая киста в проекции левого надпочечника как случайная находка у ребенка. Б — Застарелая гематома надпочечника с кистозной полостью. В — У девушки 19-ти лет на УЗИ в проекции правого надпочечника определяется сложная киста с внутренними перегородками, участком обызвествления с тенью позади, размер 6х4 см. Так как пациентка не имеет жалоб и гормональный профиль в норме, предварительный диагноз инсидентилома. По результатам гистологии диагноз: гемангиома. | ||
Важно!!! Лимфангиома и феохромоцитома, а у маленьких детей нейробластома могут выглядеть как сложные кисти (смотри ниже).
Инфекционные поражения надпочечников на УЗИ
Туберкулез и гистоплазмоз — это две основные инфекции, которые поражают надпочечники и могут привести к болезни Аддисона. Бактериальный абсцесс надпочечников встречается редко; это может произойти как осложнение гематом, кист, некроза опухолей и хориоамнионита.
В острой фазе заболевания на УЗИ определяется диффузное увеличение желез или узелки, а в хронической стадии — кальцификаты.
Абсцесс надпочечника на УЗИ обычно гипоэхогенный или неоднородный, редко анэхогенный, стенка неровная, часто присутствует акустическое усиление позади.
| Фото. А, Б — Мальчик в возрасте 26 дней с жалобами на вздутие живота. Анализ мочи и крови без особенностей. При осмотре ребенок активен, в верхнем этаже брюшной полости прощупываются округлые массы. На УЗИ в проекции надпочечников определяются бессосудистые округлые образования с четким контуром, содержат гиперэхогенную взвесь с уровнем, размер 8х4 см и 5х4 см. Откачали густой гной 90 мл справа и 60 мл слева, бактериальный посев отрицательный. Вероятно, абсцессы сформировались у новорожденного как осложнение кровоизлияния в надпочечники. Ребенок не имел признаков недостаточности надпочечников и через 10 дней антибиотикотерапии был выписан домой. Спустя 3 месяца на УЗИ абсцессы полностью купировались, в надпочечниках очаги обызвествления. В — Кальцификат в надпочечнике — гиперэхогенный контур с затенением позади. | ||
| Фото. А — Мужчина 60-ти лет с сахарным диабетом и перемежающей лихорадкой за 4 месяца похудел на 7 кг. На УЗИ брюшной полости гепатоспленомегалия без очагов, надпочечники с обеих сторон увеличены, гипоэхогенные. Гормональный профиль в норме. По результатам биопсии диагноз: гистоплазмоз. Назначен итраконазол. Б — Казеозная туберкулома надпочечника — самая частая причина хронической недостаточности надпочечников (болезни Аддисона). В — Мужчина 56-ти лет болен 6 месяцев: перемежающая лихорадка, слабость, потеря веса, очаги гиперпигментации на теле. На УЗИ гепатоспленомегалия и двусторонняя гиперплазия надпочечников. В анализах гипокалиемия и снижен уровень кортизола. По результатам биопсии диагноз: гистоплазмоз. Вероятно, на фоне гистоплазмоза у пациента развилась хроническая недостаточность надпочечников (болезнь Аддисона). Назначен гидрокортизон, флудрокортизон и амфотерицин В. | ||
Липома и миелолипома надпочечника на УЗИ
Липома состоит из жира, а миелолипома из жира и ткани костного мозга (кроветворные и ретикулярные клетки). Липомы и миелолипомы надпочечников на УЗИ — это однородные гиперэхогенные массы с ровным и четким контуром. Встречаются миелолипомы с внутренними кровоизлияниями и кальцификатами. Миелолипомы, в отличие от липом, могут иметь акустическое затенение позади.
| Фото. А, Б, В — Липома или миелолипома — большая округлая гиперэхогенная почти однородная (А, В) и неоднородная (Б) масса смещает почку. | ||
Опухоли надпочечников на УЗИ
Исидентиломы — это «немые» опухоли надпочечников, которые не выделяют гормоны, составляют 10% от всех опухолей, поражают корковый и мозговой слой.
Большинство опухолей надпочечников гормонально-активные. Их делят на опухоли коркового (альдостерома, глюкокортикостерома, андростерома, кортикоэстерома) и мозгового (феохромоцитома, нейроблатома) слоя:
- альдостерома продуцирует альдостерон, вызывает синдром Конна (первичный гиперальдостеронизм);
- глюкокортикостерома вырабатывает глюкокортикостероиды, вызывает синдром Иценко-Кушинга, составляет 95% всех кортикостером;
- андростерома вырабатывает андрогены, вызывает развитие вторичных половых признаков по мужскому типу (маскулинизация);
- кортикоэстерома продуцирует женские половые гормоны, вызывает развитие вторичных половых признаков по женскому типу (феминизация);
- феохромоцитома и нейробластома вырабатывают адреналин и норадреналин, вызывают артериальную гипертензию.
Доброкачественные аденомы заключены в капсулу, обычно они односторонние — при этом в корковом веществе второго надпочечника развиваются атрофические процессы.
За исключением случаев феохромоцитомы, образование в надпочечнике больше 4 см в диаметре, вероятно злокачественная опухоль (карцинома, метастаз, лимфома). Увеличение опухоли в размерах — это индикатор злокачественности, так как аденомы растут очень медленно.
Важно!!! Фукс М.А. с соавторами (1978 г) показали, что образования надпочечников до 4 см в диаметре в 87% случаев доброкачественные, а опухоли более 4 см в диаметре в 90% злокачественные.
На злокачественный процесс будут указывать нечеткий неровный контур, дегенеративные изменения внутри опухоли, прорастание в окружающие органы и сосуды, а так же метастазы в другом месте.
В некоторых опухолях (например феохромоцитома, лимфома) при доплере определяется хорошо развитая сосудистая сеть. Метастазы и карцинома в большинстве случаев гиповаскулярны.
При подозрении на злокачественный характер опухоли необходимо искать метастазы в легких, печени, костях, парааортальных лимфатических узлах, в области таза.
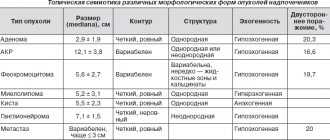
Опухоли коры надпочечников на УЗИ
Кортикостеромы на УЗИ: образования округлой или овальной формы, расположенные над верхним полюсом почки. Обычно опухоль представлена одним, в единичных случаях двумя узлами, заключенными в одну капсулу. Поверхность кортикостером гладкая и только изредка неровная. Эхогенность опухолей низкая, а звукопроводимость обычная, в связи с чем за ними не возникает эффекта усиления или ослабления сигнала. Внутренняя структура опухоли достаточно однородна, представлена множеством точечных и небольших линейных эхопозитивных структур. В образованиях больших размеров могут присутствовать гиперэхогенные участки и полости, как следствие дегенеративных изменений в опухоли.
| Фото. Аденомы надпочечника на УЗИ: У верхнего полюса правой (А) и левой (В) почки округлые образования до 4 см, гипоэхогенные, однородной эхоструктуры, с ровным и четким контуром, без дистального усиления. Б — Аденома надпочечника у женщины 45-ти лет с синдромом Конна. | ||
| Фото. A, Б — Крупное гиперэхогенное неоднородное образование (Sol) в забрюшинном пространстве (разделяющая полоса забрюшинного жира — стрелки) смещает правую почку. Опухоль не содержит кистозных полостей и кальцификатов, при ЦДК определяется скудный венозный кровоток. Вероятно, это злокачественная опухоль надпочечника. Дифференциальную диагностику проводят с аденомой, феохромоцитомой и метастазом. В — Карцинома правого надпочечника — гипоэхогенное неоднородное образование размером более 10 см. | ||
Альдостерома
Опухоль из клубочковой зоны коры надпочечника приводит к появлению первичного гиперальдостеронизма (синдром Конна). Альдостеромы обычно доброкачественные. Их диаметр редко превышает 3 см. В 90% случаев альдостеромы бывают солитарные, в 6-10% — множественные, в 2% — двусторонние. Очень редко первичный гиперальдостеронизм бывает обусловлен двусторонней диффузной гиперплазией коры надпочечников.
При синдроме Конна высокий уровень альдостерона, гипокалиемия, артериальная гипертония, низкая активность ренина и плазмина крови, мышечная слабость.
Первичный гиперальдостеронизм необходимо дифференцировать от вторичного. Последний возникает при ряде заболеваний сердечно-сосудистой системы, почек, легких, сопровождающихся уменьшением почечного кровотока и приводящих к повышению функции ренин-ангиотензиновой системы.
Глюкокортикостерома
Опухоль из пучковой зоны коры надпочечника приводит к развитию первичного гиперкортицизма (синдром Иценко-Кушинга). Найти глюкокортикостерому на УЗИ сложно, так как опухоли небольшого размера (до 3 см) приходится искать у тучных больных.
При синдроме Иценко-Кушинга соотношение гормонов коры надпочечников может быть различным, чем обусловлено разнообразие этого болезненного состояния. Наиболее важные симптомы: замедленный рост и раннее половое созревание у детей, раннее угасание половой функции у взрослых, ожирение типа «буйвола», вялая мускулатура, утомляемость, красные полосы растяжения на коже, склонность к кровоподтекам, остеопороз, повышение артериального давления, полицетемия, красное лицо (плетора), гирсутизм, угри, сахарный диабет.
| Фото. Из-за опухоли надпочечников у детей развился синдром Иценко-Кушинга: А — Девочка, 11 месяцев, родилась нормальной, а в 3 месяца резко повысился аппетит, быстро увеличился вес, лицо стало красным, голос грубым, волосы растут на лбу, щеках, спине и лобке, артериальное давление 245/145 мм. рт. ст. На вскрытие инкапсулированная опухоль правого надпочечника. Б, В — Мальчики, 12 и 13 лет, до 11 лет развивались нормально, а потом появился синдром Кушинга, что указывает на возможную опухоль надпочечника. Г — Девочка, 13 лет, до 12 лет развивалась нормально, а затем резко прибавила 15 кг, выросли волосы на теле и лице, голос стал грубее. Была удалена опухоль коры надпочечников, после чего уменьшилось ожирение и постепенно исчезли все признаки маскулинизации. | ||
Первичный гиперкортицизм необходимо дифференцировать от вторичного (болезнь Иценко-Кушинга), когда диффузная или очаговая гиперплазия надпочечников развивается вследствие гиперстимуляции гипоталамо-гипофизарной системой.
Андростерома и кортикоэстерома
Клиническая картина опухоли из сетчатой зоны надпочечника зависит от возраста начала заболевания и пола больных. Маскулинизация (чрезмерный рост волос на лице, груди и туловище, но плешивость на голове; гипертрофия клитора, низкий голос и развитая мускулатура) женщин и девочек, а так же раннее половое созревание мальчиков, ранее совершенно нормальных, подозрительно на андростерому. Феминизация (двусторонняя гинекомастия, атрофия полового члена и яичек, отсутствие роста волос на лице, высокий тембр голоса, распределение жировых отложений на теле по женскому типу, олигоспермия, снижение или утрата потенции) у ранее нормальных мальчиков и мужчин подозрительна на кортикоэстерому.
| Фото. А — Девушка, 24 года, с аденокарциномой добавочного надпочечника с метастазами в легкие. Б — Девочка, 1 год 10 месяцев, родилась нормальным ребенком, а в 1 год 6 месяцев появилась гипертрофия клитора и волосы на лобке. После удаления опухоли надпочечника девочка росла и развивалась нормально. В — Мальчик, 2 года 9 месяцев, в 2 года 6 месяцев увеличился половой член и появились лобковые волосы. На операции правый надпочечник отсутствовал, левый нормальный, из печени удалена инкапсулированная опухоль коры надпочечника. Больной стал нормальным мальчиком. Г — Мальчик, 5 лет 6 месяцев, с гинекомастией. Удалена инкапсулированная опухоль надпочечника. | |||
Опухоли мозгового слоя надпочечников на УЗИ
Феохромоцитома
Феохромоцитома – опухоль мозгового слоя надпочечников, выделяющая адреналин или норадреналин. Средний возраст больных 20-50 лет, но 10% дети. В 90% случаев феохромоцитома – доброкачественная опухоль.
Важно!!! По данным Национального шведского регистра рака, феохромоцитомы обнаруживают у 2 больных на 1 миллион населения, а в клинике Мейо (США) обнаруживают от 250 до 1300 феохромоцитом на миллион вскрытий. Таким образом большинство феохромоцитом при жизни не диагностируют.
Повышенный уровень катехоламинов вызывает повышение давления, сердцебиение, боль за грудиной, тошноту, рвоту, нервное возбуждение. Различают две формы заболевания с параксизмальным и стабильным повышением давления. У большинства больных отмечается стабильная гипертония с гипертоническими кризами. В редких случаях артериальное давление не повышается (бессимптомная, или латентная форма).
Опухоль может располагаться на самом надпочечнике (80%) или вне его (10%), поражение может быть множественным (10%). Феохромацитомы иногда сочетается с другими эндокринными опухолями, синдромом Гиппеля-Линдау или нейрофиброматозом, входит как составляющая в синдром множественной эндокринной неоплазии II и III типа.
Вне надпочечника феохромоцитому можно встретить в любом месте от основания черепа до придатка яичка, но обычно она локализуется забрюшинно в скоплениях хромаффинных тканей параганглиев симпатического ствола. Вне надпочечника феохромоцитома выделяет только норадреналин. При этом симптомы болезни менее выражены, так как этот гормон оказывает более мягкое действие на организм.
Феохромоцитома на УЗИ — округлое образование в капсуле с ровными и четкими границами; эхогенность бывает различной, чаще чуть более эхогенная, чем печень, но встречаются почти полностью анэхогенные; внутри опухоли часто встречаются кистозные полости (участки некроза) и очаги кальцификации. В феоромацитоме развитая сосудистая сеть.
Размеры феохромоцитомы могут варьировать от 5 мм до 14 см, ежегодно она увеличивается на 3-7 мм. У каждого десятого больного поражение двухстороннее.
Феохромоцитомы могут прорастать в соседние органы, а также в нижнюю полую вену, что проводит к попаданию раковых клеток в легкие.
| Фото. А, Б — Феохромоцитома у мужчины 20 лет с жалобами на периодические головные боли и гипертонию. На месте правого надпочечника образование 6.9х7.7 см, изоэхогенное к почечной коре и гипоэхогенное к паренхиме печени. Образование неоднородное с мелкими кистозными включениями. В — Феохромоцитома состоит из плотного компонента и кистозной полости с перегородками. | ||
| Фото. На УЗИ в проекции правого надпочечника округлое образование диаметром 4 см, неоднородной эхоструктуры за счет мелких анэхогенных полостей, при ЦДК определяется скудный кровоток в пределах массы. Диагноз по результатам гистологии: феохромоцитома надпочечника. | ||
Диагностирование
Процесс постановки диагноза начинается с осмотра и опроса пациента. Если он жалуется на типичные проявления и доктор выявляет подозрительные симптомы, он назначает дополнительные обследования, среди которых анализы крови на уровень гормонов, УЗИ, томография.
Показательное значение для оценки функции желез имеет уровень 11-оксикортикостероидов в крови, свободного дегидроэпиандростерона в моче.
В сложных для диагностики случаях прибегают к проведению биопсии — забора образца органа специальной иглой под местной анестезией. Полученный таким образом образец направляют на цитологическое исследование в патологоанатомическую лабораторию. К примеру нодулярная гиперплазия чаще всего выявляется именно таким методом.
Диагностика
Провести результативную и точную диагностику гиперплазии может только профессиональный эндокринолог. Проанализировать состояние надпочечников, гормональный баланс в организме помогает первичный осмотр. Фиксируется локализация жировых отложений в соответствии с кушингоидным типом, мужские признаки у женщин, бледность эпидермиса, нарушение развития костной системы при сольтеряющей гиперплазии. Собирается информация о диете, привычках, режиме и жалобах больного.
Дополняют диагностику лабораторные анализы. Благодаря биохимическому анализу крови определяется концентрация многих веществ, лейкоцитов, сахара. При наличии патологии избыток гидрокортизона и эпинефрина наблюдается одновременно в крови и моче. Иммунологический анализ показывает присутствие иммуноглобулинов к гормонам надпочечников.
Уточнить место расположения патологии поможет компьютерная томография, сцинтиграфия органов и тканей, ангиография с применением контраста, магнитно-резонансная томография. Последняя определяет, есть ли нодулярная гиперплазия надпочечников. В отдельных случаях узловые очаги фиксирует ультразвук или КТ. В случае если гиперплазия надпочечников узелковая, обнаружить опухолевые новообразования в тканях железы, выявить гиперкортицизм можно при помощи дексаметазоновой пробы. Бывает потребность в аспирационной пункции или гистологическом изучении клеток.
При подготовке к зачатию желательно сходить на прием к генетику, провести все необходимые обследования организма. В период беременности патология обнаруживается после проведения анализов биологических жидкостей. Ее выдает аномальный ферментно-гормональный состав. Показательна будет биохимия крови.
Уточняют наличие заболевания все теми же исследованиями с помощью ультразвука, томографов. Лечение будущей мамы безопасно для беременной и плода. Нужные гормональные лекарства доктор подберет с учетом всех важных факторов. Нельзя игнорировать нарушения в развитии и работе надпочечников при вынашивании ребенка. Данное состояние может привести к выкидышам, тяжелому ходу родов, смерти.
Есть ли заболевание у плода, выясняется в первые тринадцать недель с помощью биопсии хорионовых ворсинок, изучения генов, околоплодных вод. Если патология обнаруживается у малыша в утробе, его начинают лечить сразу же после родов.
Лечение
Основной метод лечения гиперплазии надпочечников — медикаментозный. Пациенту назначают прием гормональных препаратов, исходя из того, синтез какого гормона нужно подавить. С этой целью применяется гидрокортизон, дексаметазон, преднизолон, кортизон ацетат. Эти препараты можно комбинировать по различным схемам, подбором которых занимается эндокринолог. Этот врач лечит каждое заболевание строго по строго индивидуальному плану (зависимо от уровня гормонов в организме каждого пациента).
Прием лекарств должен быть строго регламентирован временем, особенно, если речь идет о лечении болезни у детей. Ведь в организме человека имеется определенный циркадный ритм выделения глюкокортикостероидов (самая высокая концентрация их в утренние часы).
Для коррекции гормонального фона у девочек показан прием эстрогенов — женских половых гормонов.