Международная классификация
МКБ-10 разделяет все заболевания на группы. Каждая патология, в том числе опухоли, обозначаются латинской буквой и цифровым кодом. Такую формулировку поймут в любой точке мира.
Относительно рака почек, можно выделить следующие группы и их шифры по МКБ:
- С64 — злокачественное новообразование, локализующееся в пределах почки,
- С65 — злокачественные опухоли почечных лоханок.
Оба диагноза МКБ-10 относятся к классу “новообразования”, разделу “злокачественные опухоли”. При этом шифр С64 полностью исключает заболевание, локализованное в лоханке и чашечках.
Причины
Точные причины и механизм развития образования неизвестны, но ученым удалось выделить ряд факторов, которые способствуют заболеванию:
- хронические воспалительные процессы в почках, особенно пиелонефрит, гломерулонефрит, мочекаменная болезнь;
- нарушения гормонального фона — в медицине описаны случаи, когда рост ангиолипомы ускорялся в период климакса, при беременности и других состояниях, связанных с изменениями выработки женских гормонов;
- наследственная предрасположенность — у больных с данным диагнозом чаще всего диагностируют генетические патологии (например, болезнь Бурневилля-Прингла, при которой множественные опухоли возникают в обеих почках);
- наличие в организме вирусов, способных стимулировать рост и развитие новообразования;
- принадлежность к женскому полу.
Ни одна из вышеперечисленных теорий происхождения ангиолипомы не нашла точного подтверждения, и имеет как приспешников, так и противников. Большинство специалистов считает, что благоприятные условия для развития новообразования создает комбинация нескольких провоцирующих факторов.
Стадии
Согласно всемирной классификации TNM выделяют следующие этапы рака почки (С64):
- T (tumor) — сама опухоль
- Если первичное образование нельзя оценить, его обозначают знаком “x”
- когда признаков опухоли нет, то условно ее определяют символом “0”,
- T1 — выявленное новообразование находится в пределах мочеобразующего органа и не превышает 7см,
- T2 — опухоль более 7см в размере, ограничена почкой,
- T3 — рак почки распространился на одно из следующих анатомических частей: надпочечник, вены, окружающие ткани,
- T3(a) — поражение только вышележащего надпочечника или околопочечной клетчатки,
- T3(b) — вовлечение в процесс почечной или нижней полой вены под диафрагмой,
- T3(c) — распространение опухоли над диафрагмальным куполом,
- N (с лат. nodi limphatici) — состояние регионарных лимфатических узлов
- Nx — невозможно оценить, в каком состоянии находятся лимфоузлы,
- N0 — отсутствие метастазирования,
- N1 — поражение одного лимфоузла,
- N2 — вовлечение в процесс более двух лимфатических узлов,
- M (metastasis) — наличие отдаленных метастазов
- Mx — отсутствие достоверных данных о наличии отдаленного метастазирования,
- M0 — не найдены,
- M1 — найдены отдаленные метастазы.
Использование такой классификации рака почки по МКБ значительно облегчает постановку диагноза врачам и дает направление относительно лечения.
Особенности патологии
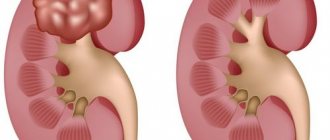
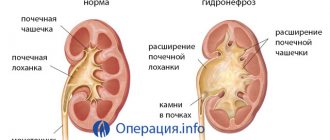
У здорового человека моча собирается в почечной чашечке, а из органа выводится через мочеточники. Но если что-то препятствует ее оттоку, урина скапливается в больших количествах и начинается гидронефроз. Чашечка от этого увеличивается, расширяется и растягивается. Ткани почки сдавливаются, что приводит к нарушению работы органа.
Если развитие гидрокалиоза почек происходит на протяжении длительного времени, повышается вероятность появления осложнений:
- хронической недостаточности;
- уросепсиса;
- гидронефроза.
Нарушение может затрагивать один орган или сразу оба. Двухсторонний гидрокаликоз почек представляет наибольшую опасность. Он встречается в 10-15% случаев и тяжело поддается лечению. От патологии чаще страдает правая почка.
Полостные структуры обеих почек могут расширяться одновременно или с небольшой разницей. Здоровье больного в таком случае ухудшается очень быстро, и лечение нужно начинать как можно скорее. В противном случае начнет развиваться почечная недостаточность.
Симптомы злокачественного новообразования
Все симптомы, которые вызывает рак почки характеризуются стадийностью. Так, на первых этапах развития патологии пациенты жалуются только на примесь крови в моче (55%) и слабость (76%). При этом кровь определяется в виде “червячков”, так как за время прохождения по мочевым путям она сворачивается и приобретает своеобразную форму. В 29% случаях выявленного рака почки пациенты отмечали резкое внезапное повышение температуры тела. На второй стадии больные жаловались на аналогичные симптомы.
В 100% случаях у пациентов на третьей стадии заболевания отмечалась выраженная слабость. У 30% мужчин было диагностировано варикоцеле, 20% больных страдали высоким артериальным давлением. На этом этапе была боль в поясничной области (59%).
По мере развития заболевания симптомы усугубляются. Так как опухоль почки увеличивается в размерах, ее можно прощупать во время физикального осмотра.
Лабораторно выявляются следующие изменения:
- анемия,
- снижение количества белка в крови,
- ускорение СОЭ,
- появление эритроцитов в моче,
- повышение активности некоторых ферментов (ЛДГ, АЛТ, ФМЭ-1).
Большая часть случаев выявления новообразований почек происходит случайно во время обследования по поводу других патологий. При этом субъективно пациенты не отмечают никаких изменений своего самочувствия.
Осложнения
Ввиду застоев мочи может образоваться атрофия сосочков пораженных почек, уросепсис.
Если патология не устраняется, разовьется инфекционно-воспалительный процесс и ускорится (либо начнется) процесс образования камней.
Есть риск развития гидронефроза, основной причиной появления которого являются аномалии и затруднения оттока мочи как при гидрокаликозе.
В дополнение ко всему, наконец, наиболее тяжелым осложнением есть почечная недостаточность, которая сложнее поддается лечению.
Диагнотика
Основу диагностики опухоли почки составляют инструментальные методы обследования. Самым простым и доступным является УЗ-сканирование забрюшинного пространства. Во время УЗИ можно выявить объемное образование почек, оценить такие параметры, как:
- размер и структуру опухоли,
- деформацию контура почечной капсулы,
- наличие очагов кровооизлияния и некроза,
- состояние кровотока в образовании и самом органе,
- сопутствующие изменения со стороны мочевыводящих путей.
К другим методам обследования окологических пациентов относятся КТ, МРТ, экскреторная урография, почечная ангиография. Они позволяют оценить функциональную способность органа, выявить опухоли даже небольших размеров.
Последним этапом обследования является биопсия. Как правило диагноз ставится на основании малоинвазивных методов, а гистология выполняется после того, как удалили неопластический очаг.
Ангиомиолипома
Содержание:
- Определение
- Причины
- Симптомы
- Диагностика
- Профилактика
Определение
Ангиомиолипома (АМЛ) — редкое заболевание, для которого характерно два сценария: в 80% случаев она будет спорадической, обычно односторонней и одиночной, а в 20% случаев — множественной и двусторонней (у больных с туберозным склерозом). АМЛ встречается у 0,3-3% населения. Женщины страдают этим заболеванием в 4 раза чаще, чем мужчины. В среднем больные при установлении диагноза находятся в середине четвертого десятилетия жизни.
Причины
АМЛ почки — доброкачественная опухоль, стоящая из зрелой жировой ткани, гладких мышц и кровеносных сосудов. Она считается хористомой, так как состоит из тканей, которые в норме в почке отсутствуют. Эта опухоль не обладает злокачественным потенциалом, хотя чем крупна образование, тем более вероятно кровотечение из него. Некоторые АМЛ не содержат микроскопически различимой жировой ткани, их называют ангиомиолипомами с низким содержанием жировой ткани. Из-за того что жировая ткань определяется макроскопически, АМЛ этого тип невозможно отличить от других образований по чек, накапливающих контрастное вещество, таких как ПчКР. У больных с туберозным склерозе множественные АМЛ обеих почек сочетаются множественными кистами почек.
Симптомы
АМЛ почки обычно бессимптомна (60%) обнаруживают случайно при обследование. Более крупные АМЛ склонны к кровоточивости. Кровотечение может быть интенсивным и угрожающим жизни.
Диагностика
Компьютерная томография. Хотя считают, что эхогенное образование почки обычно бывает ангиомиолипомой. ПчКР небольших размеров может иметь аналогичную эхогенность. Таким образом, для подтверждения АМЛ и исключения ПчКР необходимо обнаружение жировой ткани при КТ или МРТ.
Онкоцитома иногда может быть гиперэхогенной, но при КТ в ней не будет выявлено жировой ткани, как в данном случае. Детрит, состоящий из камней, будет эхогенным, но обычно более эхогенным, чем в данном случае, и будет иметь более выраженную акустическую тень. Его плотность при КТ будет высокой: вероятнее всего, 300 HU и выше.
АМЛ часто представляет собой неоднородное образование, содержащее как жировую ткань с низкой плотностью, так и мягкую ткань. Ключом к диагностике при лучевой визуализации служит выявление зрелой жировой ткани в опухоли коркового слоя почки. Плотность жировой ткани при КТ составляет 30-120 HU. Есть сообщения о ПчКР с костной метаплазией, содержащей костномозговую жировую ткань, а также крупных опухолях при ПчКР, врастающих в жировую клетчатку почечного синуса. АМЛ, в отличие от ПчКР, не должна содержать костную ткань или врастать в почечный синус.
Интенсивность контрастирования АМЛ зависит от содержания в ней мягких тканей.
Рентгенография. На внутривенной пиелограмме АМЛ будет проявляться эффектом объемного образования, в дальнейшем необходимо проведение КТ или МРТ. Иногда можно идентифицировать жировую ткань в крупных АМЛ.
Ультразвуковое исследование. АМЛ — хорошо очерченное образование с четкими контурами, исходящее из коркового слоя почки, такое же гиперэхогенное, как жировая клетчатка почечного синуса. Может отмечаться акустическая тень.
Однако ультразвуковые признаки неспецифичны, поэтому для подтверждения присутствия в образовании жировой клетчатки (макроскопически выявляемой) показана КТ или МРТ. Нужно иметь в виду, что в 30% случаев мелкие опухоли при ПчКР будут иметь гиперэхогенную структуру.
Магнитно-резонансная томография. Сигнал АМЛ на Т1-взвешенных изображениях без подавления сигнала от жировой ткани будет высокоинтенсивным. Он становится низкоинтенсивным на Т1 — взвешенных изображениях с подавлением сигнала от жировой ткани. Мягкотканые участки АМЛ могут накапливать контрастное вещество. Мелкие АМЛ бывает труднее выявить с помощью МРТ, в отличие от КТ, из-за немного более слабого пространственного разрешения.
Профилактика
При мелких АМЛ в специальном лечении нет необходимости. Образования > 4 см профилактически удаляют или эмболизируют в связи с риском кровотечения. При множественных двусторонних АМЛ увеличивается вероятность туберозного склероза.
Ангиомиолипома в МКБ классификации:
- D10-D36 Доброкачественные новообразования
Онлайн консультация врача
Ольга:25.12.2014Добрый день, подскажите пожалуйста парню 29 лет впервые вышел камень из почки 0,77г, по химическому составу — кристаллы сернокислого кальция, кальций 35%, магний 0,07, хлор 0,0025, калий 0,17, натрий 0,25, и сера 12,0, других результатов анализа нет, и других жалоб на состояние здоровья не было, никакое медикаментозное лечение не проходил, банными процедурами не увлекатеся, нужен совет как избежать рецидива в будущем, возможно нужно сдать дополнительные анализы, и как изменить питание исходя из данного состава камня.. спасибо за помощь
med36.com
Лечение злокачественных новообразований почек
Основным методом лечения является радикальная нефрэктомия (удаление органа). Она может выполняться с использованием различных доступов. Такой способ лечения позволяет удалить рак тотально и предотвратить его дальнейшее распространение.
Иногда выполняют резекцию опухоли. К числу таких случаев относятся:
- двусторонний рак почек (код по МКБ-10 также C64),
- единственная сохранная почка,
- тщательно отобранные пациенты,
- нарушение функции контрлатерального органа,
- отказ пациента или его опекунов от радикального лечения.
В случае, если опухоль поразила отдаленные лимфоузлы (стадия по МКБ — 4, М1) проводят иммунотерапию интерферонами. Чтобы пациент получил паллиативное лечение, выполняют нефрэктомию.
Роль химио- и лучевой терапии в лечении злокачественных новообразований почек (С64) минимальна. Поэтому они практически не применяются. Специфических методов профилактики заболевания не существует.
Что такое и код по МКБ-10
Боли в пояснице с левой стороны тела. Анализ мочи показал лейкоцитоз и гематурию, а на УЗИ врач поставил диагноз ангиолипома. Предупредил, что, возможно, придется удалять орган.
Ангиолипома левой почки, как и правой, может вызвать компрессию органа, некроз клеток. Лечение методами народной медицины, попытки снизить массу тела только затягивают обращение к врачу и могут нанести больше вреда, чем пользы.
Чаще поражает женщин, чем мужчин. Диагностируется в возрасте 40–50 лет, но начало заболевания происходит в более раннем возрасте.
Течение патологического процесса бессимптомное. При превышении размеров жировика более 4 см в диаметре появляются признаки сдавливания пораженного органа. Далее симптомы зависят от локализации опухоли. Это могут быть боли, нарушение чувствительности.
По МКБ-10 липомам присвоены коды D17.0–D17.9. Но эта классификация не учитывает место локализации новообразования. Ангиолипоме почки присвоен код по МКБ 10 D30.0 – доброкачественные новообразования органов мочевыводящей системы у взрослых. Доброкачественным опухолям печени – D13.4, позвоночника – D33, молочной железы – D60.8 – прочие доброкачественные дисплазии.
Необходимая терапия
Лечебная тактика зависит от первопричины и степени расширения чашечно-лоханочного аппарата. На начальных этапах ставка делается на консервативное лечение с использованием медикаментов и специальной диете. При запущенной болезни потребуется хирургическое вмешательство.
Если гидрокаликоз выявлен случайно во время профилактического обследования, но при этом не нарушает функционирование почек, любые вмешательства можно отложить. Выбирается выжидательная тактика – пациент постоянно находится под наблюдением, регулярно проводятся анализы и ультразвуковое исследование.
Медикаментозное лечение
Препараты подбираются в зависимости от нарушения, которое привело к застою мочи. Если по результатам анализов выявляются инфекции или воспалительные процессы, используются антибиотики. Наличие конкрементов (камней или песка) назначаются медикаменты для их растворения. Снять выраженный болевой синдром позволяют противовоспалительные и анальгетики.
Задача лекарственных средств – вылечить гидрокаликоз и устранить его последствия. Чтобы избавиться от болевого синдрома подбираются анальгетики – Налбуфин, Дексалгин, Кетанов, Мовалис или Ибупрофен. Некоторые обезболивающие отпускаются в аптеке только по рецептам.
Для избавления от спазмов подходят спазмалитики:
- Риабал;
- Папаверин;
- Но-Шпа;
- Баралгетас;
- Магнезия 25%;
- Спазмолгон.
После того, как будет устранена обтурация просвета мочеточника, застойная моча вымывается с помощью употребления диуретиков. Подходят Нитрофуран, Фуросемид и Лазикс. Поддержка мочевыводящей системы может осуществляться растительными препаратами – Хофетолом, Канефроном, Уролесаном.
Выявленные инфекции убираются антибактериальными препаратами: Цефазолином, Норфлоксацином, Левофлоксацином. Употребление антибиотиков нарушает микрофлору кишечника и негативно сказывается на пищеварительном тракте в целом. Избавиться от неприятных последствий помогут Баксистатин или Линекс.
Хирургия
Операция обязательно назначается при врожденных анатомических аномалиях, которые мешают физиологически нормальному оттоку мочи. Также во время хирургического вмешательства удаляются мочеточниковые стриктуры, камни и опухоли. Предварительно пациент сдает все необходимые анализы. Длительный застой мочи нередко приводит к инфекционным воспалениям, и в таком случае проводится курс антибактериальной терапии.
По возможности рекомендуется прибегать к операции, гарантирующей минимальное вмешательство в организм – лапароскопии. Этот метод позволяет избежать стандартного хирургического разреза. Манипуляции проводятся через несколько проколов. В брюшную полость вводятся специальные инструменты и камера, гарантирующая обзор для специалистов.
Во время операции используется общий наркоз. Период реабилитации сокращается до нескольких дней, снижаются вероятности образования послеоперационной грыжи и риски инфекционного заражения. Но существуют некоторые противопоказания, при которых назначается обычная полостная операция. В список запретов входят:
- гнойный перитонит;
- лишний вес;
- активные инфекции;
- проблемы со свертываемостью крови;
- болезни верхних дыхательных путей;
- обострение астмы;
- хронические сердечно-сосудистые патологии.
После вмешательства больному нужно будет постоянно обращаться к лечащему врачу, который будет контролировать состояние организма. Даже если признаки нарушения будут отсутствовать, желательно минимум раз в год сдавать анализы мочи и крови, а также делать УЗИ.
Народная медицина
При одобрении консервативного лечения в качестве вспомогательных средств допускается использовать рецепты народной медицины. «Правильные» травяные отвары могут значительно облегчить состояние больного, устранить неприятные симптомы и улучшить отток мочи.
Хороший эффект дает настой шиповника и зверобоя: по столовой ложке каждого из компонентов заливаются тремя стаканами кипятка и 15-20 минут томятся на водяной бане. Готовый отвар настаивается в прохладном месте 2-3 часа. Пить нужно по 100 мл трижды в день. Курс продолжается 14 дней, после делается недельный перерыв.
Для лечения болезней почек часто применяется толокнянка обыкновенная. Она слегка раздражает внутреннюю оболочку органа. Процесс вторичного всасывания при этом затормаживается, а выделение мочи повышается. Для профилактики рекомендуется отвар из листьев толокнянки и цветов василька (пропорции – два к одному). На поллитра горячей воды нужно 40 грамм сбора. Смесь томится на водяной бане полчаса, остужается и процеживается. Пить по столовой ложке перед едой.
Диета
Диетическое питание при каликоэктазии лечебного эффекта не несет. Ее действие направлено на снижении нагрузки на почки. Питание рекомендуется такое же, как при пиелонефрите (лечебная диета №7).
Больному разрешены:
- крупы;
- обезжиренные молочные продукты;
- овощи;
- фрукты;
- овощные супы;
- нежирные сорта рыбы;
- отварное мясо.
Исключить нужно консервы, копчености, острое и соленое, жирное мясо, маринады и соленья. Жарить продукты не рекомендуется. Сливочное масло лучше заменить небольшим количеством растительного, магазинные соусы не используются. Категорически запрещены любые алкогольные напитки, даже в небольших количествах.
Пить желательно натуральные морсы (клюквенный или брусничный), компоты из сухофруктов, травяные отвары. Допускается слабый зеленый или черный чай, количество кофе сокращается. Магазинные соки лучше заменить свежевыжатыми, но следует разбавлять их водой.
Профилактика
Предупредить застой мочи можно даже при наличии врожденных патологий. Для этого необходимо исключить возможные факторы риска. Для этого нужно обеспечить:
- правильное питание;
- здоровый образ жизни;
- своевременное лечение;
- правильный питьевой режим.
В рацион стоит включить большое количество овощей и фруктов. Готовить пищу желательно на пару или запекать, жарка с большим количеством масла или жира исключается. Опасность представляют продукты с большим содержанием соли, потому их потребление сокращается.
Для нормальной работы органа специалисты советуют пить не меньше двух литров воды в сутки. Эта норма поддерживается при отсутствии почечных патологий. Также для профилактики застойных явлений необходима умеренная физическая активность – ходьба, йога, плавание, легкий бег.
Гидрокаликоз относится к нарушениям, которые могут представлять серьезную опасность для жизнедеятельности организма. Длительное отсутствие лечения способно вызвать серьезные осложнения. Диагностика проводится достаточно быстро, и при выявлении первопричины патологии подобрать лечение не составляет труда.