- Амилоидоз почек
- Причины и признаки
- Стадии
- Лечение
Таблица услуг
| Название услуги | Цена |
| Первичная консультация уролога-андролога | 3 190 руб. |
| Первичная консультация уролога | 2 400 руб. |
| MAR тест | 1 000 руб. |
| Спермограмма | 1 990 руб. |
| Неспецифическая стимуляция сперматогенеза III комплекс | 2 100 руб. |
| Диагностическая биопсия яичка | 20 000 руб. |
| УЗИ урологическое экспертное | 2 750 руб. |
| Исследование фрагментации ДНК сперматозоидов SCD | 7 150 руб. |
| Исследование фрагментации ДНК сперматозоидов TUNEL с градиентом | 8 000 руб. |
| Исследование фрагментации ДНК сперматозоидов TUNEL без градиента | 8 800 руб. |
| УЗИ урологическое с допплерометрией | 3 300 руб. |
| УЗИ урологическое экспертное | 2 750 руб. |
Болезнь почек амилоидоз представляет сложное заболевание, связанное с нарушением в организме процессов обмена различных веществ и соединений, а именно белкового и углеводного, вследствие чего образуется вещество – амилоид, которое и откладывается в почечной ткани, нарушая их функцию. Амилоидоз почек мкб 10 имеет шифр Е85.
Амилоидоз почек, патогенез
Вещество, амилоид, которое приводит к атрофическим и склеротическим изменениям паренхимы, представляет собой соединение, схожее с крахмалом и возникает в результате синтеза и накопления белково-полисахаридных соединений. В здоровом организме данное соединение не образуется и не вырабатывается, поэтому появление данного вещества является аномальным, что влечет за собой ряд нарушений функций почек.
Существует два варианта возникновения патологии. Амилоидоз может быть первичным, как самостоятельно возникшее заболевание, и вторичным, при развитии других системных нарушениях обменных процессов.
Исходя из патогенетических механизмов, заболевание почек амилоидоз можно разделить на несколько типов:
- АА-амилоидоз наиболее встречаемый среди всех типов. Развивается чаще как вторичная патология в результате перенесенного артрита и других системных заболеваний. Такого типа вещество амилоид синтезируется в гепатоцитах (печеночных клетках) в период воспаления. В итоге, когда воспалительный процесс приобретает затяжной характер, концентрация этого вещества возрастает и затем происходит накопление в почечной ткани.
- АТТR-амилоидоз наиболее редко встречающаяся патология. К ней можно отнести семейная множественная нейропатия, во время которой формируется поражение всех отделов нервной системы и системный амилоидоз.
- К третьему виду амилоидоза и патогенеза его возникновения относят АL-амилоидоз. В данном виде патологического процесса накопление происходит в результате генетических аномалий отвечающих за обменные преобразования, вследствие чего синтезируется амилоид.
- К причинам, которые могут провоцировать и вызывать амилоидоз почек, этиология, патогенез, относят: туберкулезный процесс в легких, малярию, ревматоидный артрит, остеомиелит, лимфогранулематоз и многое другое.
Причины возникновения
Впервые диагноз амилоидоз был поставлен в 1842 году. С тех пор прошло очень много лет, но до конца причины возникновения этого заболевания неизвестны. Существует несколько теорий, которые объясняют причины развития болезни, а именно:
- Теория диспротеиноза объясняет формирование амилоидоза, как следствие диспротеинемии, другими словами неправильного соотношения между фракциями белков в крови. По этой причине в кровеносном русле появляются неправильные белковые фракции, которые оседают в тканях органа и образует там амилоидные отложения.
- Теория локального клеточного генеза имеет некоторые недоработки, поэтому не даёт исчерпывающего ответа, в чем причина возникновение болезни. Суть теории заключается в том, что образование предшественников амилоида происходит на клеточном уровне. Хотя сам по себе амилоид накапливается в не клетки.
- Иммунная теория предполагает, что в организме происходит сбой, ткани почек воспринимаются, как чужеродные. Иммунитет посылает к органу антитела, которые становятся индикатором для амилоида. Вместе с антителами он проникает в ткани и поражает орган.
- Мутационная теория подразумевает наличие в организме генной мутации, за счёт которой образуется амилоид и поражает орган.
В зависимости от причин возникновения, заболевание делят на:
- первичное;
- вторичное;
- старческое.
Первичный амилоидоз развивается из-за наследственной предрасположенности. Возникает он у людей после 40 лет. Другое его название AL-амилоидоз.
Причинами вторичного или АА-амилоидоза является серьезное заболевание, протекающее с периодами ремиссии и обострения, и сопровождающееся снижением иммунитета. К таким заболеваниям относят:
- сифилис;
- туберкулез;
- ревматоидный артрит;
- остеомиелит;
- злокачественные опухоли;
- лимфогранулематоз;
- малярия.
Его возникновение приходится на возраст после 60 лет.
Старческий или ATTR амилоидоз встречается редко и возникает у лиц, старше 70 лет. В таком возрасте людям свойственно снижение иммунитета и нарушения со стороны других органов и систем.
Клиника амилоидоза почек
Как и любой почечный патологический процесс амилоидоз почек проявляет себя всеми типичными симптомами. Но при развитии первичного процесса клинических проявлений может и не быть длительное время, а затем, когда заболевание себя проявит, уже будет иметь место почечная недостаточность. Такое течение может приводить к быстрому прогрессированию процесса и смертельному исходу. Если в почечной ткани развитие амилоидоза произошло за счет вторичных изменений, то симптомы будут присущи тому заболеванию, которое вызвало данную патологию.
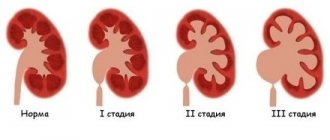
Итак, клинически, согласно происходящим морфологическим изменениям, амилоидоз разделяют на несколько стадий течения:
- Первая – доклиническая стадия. При этом наличие амилоида в организме еще незначительное и в почках он лишь начинает накапливаться в паренхиме почек. Как таковых почечных симптомов не будет у пациента, а будут только проявления основного заболевания, которое спровоцировало амилоидоз почек. Даже посредством лабораторных и инструментальных методов стадия не выявляется. Также амилоидоз почек узи, на этой стадии не выявит. Длительность течение этой стадии около пяти лет.
- Затем следует стадия протеинурии. Накопление амилоида достаточное для повреждения клубочков и нарушения их проницаемости для белка. В моче выявляют белок, который при динамическом наблюдении с каждым разом растет. Другой клиники не наблюдается. А протеинурия выявляется, как правило, случайно. Данная стадия продолжается до пятнадцати лет.
- После продолжительных предыдущих стадий наступает стадия нефротических проявлений. В результате значительных морфологических нарушений появляются общие симптомы: слабость, повышенная утомляемость, человек стремительно теряет вес, появляется сильная жажда, тошнота, рвота. Очень значимым симптомом в плане диагностики является гипотензия, что проявляет себя в виде резкого снижения показателей артериального давления при перемене положения тела, например, после подъема с постели на ноги и может приводить к потере сознания или к сильному головокружению. У пациента развивается отечный синдром, который быстро прогрессирует и распространяется по всему организму. Больной жалуется на малое количество выделяемой мочи за сутки, что свидетельствует о развитии почечной недостаточности.
- Далее наступает уремическая стадия, которая характеризуется чрезмерно выраженными отеками (затрагивает брюшную, грудную полость, полость перикарда). Симптомы общей интоксикации организма нарастают. Функции почек критически снижаются, почки приобретают вид сморщенной. Существует риск высокой летальности, а также стремительного поражения других органов и систем.
Данные стадии характерны для вторичного амилоидоза, так как протекают значительное количество времени.
Лечение
Вылечить болезнь можно только в том случае, если обратиться за лечением на ранней стадии. Важно избавиться от основного заболевания, которое стало причиной отложения амилоида, тогда симптомы амилоидоза могут регрессировать.
Целью терапии является снижение патогенного белка и защита организма от его воздействия.
Для профилактики почечной недостаточности не обойтись без цитостатиков. Подойдет растительный препарат Колхицин или средства Метотрексат, Циклофосфан.
Лечение амилоидоза почек:
- терапия гормональными препаратами, например, Преднизолоном;
- прием диуретиков при выраженной отечности;
- употребление поливитаминных комплексов;
- прием вяжущих средств при диарее, например, нитрат висмута.
Важно соблюдать диету, ограничить потребление соли и белковой пищи. Полезно употреблять продукты с высоким содержанием углеводов, солей калия и витаминов.
Лечить нефротический синдром тяжело. Понадобится переливание плазмы и плазменного альбумина. Не обойтись без применения диуретиков. В запущенных случаях вместо обычных диуретических средств назначают раствор маннитолы и полиглюкин. При сердечной недостаточности не обойтись без гликозидов.
На 3 и 4 стадии часто производят пересадку почки, с последующим диализом.
Диагностика амилоидоза почек
Диагностика включает сбор жалоб, уточнение связи с другими заболеваниями, перенесенными ранее, а также общий анализ мочи, клинический анализ крови, биохимические исследования. Из инструментальных проводят ЭКГ, УЗИ органов брюшной полости и забрюшинного пространства. Обязательным исследованием является пункционная биопсия почек с дальнейшим гистологическим исследованием. При этом амилоидоз почек, патанатомия представляет полученный препарат в виде бесформенных гиалиновых масс и утолщенной базальной мембраны на ранних стадиях заболевания. На более поздних гистологи описывают материал с диффузной внеклеточной нейтрофильной инфильтрацией. Следует отметить, что высокоинформативными методами исследования биоптата признаны иммунофлюоресценции и электронной микроскопии.
Профилактические меры
При наличии в семье генетической предрасположенности к амилоидозу, человек должен обследоваться 2 раза в год: сдавать кровь и мочу, проходить УЗИ почек и других внутренних органов.
Обнаружение болезни на ранних стадиях позволит вовремя принять меры и прожить долгую и полноценную жизнь.
Кроме этого любой человек должен следить за своим здоровьем. Стараться не затягивать лечение болезней, чтобы они не перешли в хроническую форму. При наличии хронических заболеваний рекомендуется своевременно лечить периоды обострения и также периодически обследоваться на возникновение других патологий в организме.
К сожалению, амилоидоз является неизлечимой болезнью. Его ранняя диагностика и своевременно начатое лечение, способны продлить человеку жизнь на долгие годы.
Поэтому каждый человек ежегодно должен проходить обследование у терапевта и при появлении первых признаков заболевания обращаться к врачу.
Амилоидоз почек, осложнения и лечение
Из осложнений, которые могут возникнуть в результате данной патологии, наиболее опасным для жизни является развитие почечной недостаточности, от которой и происходит гибель пациента. К прочим можно отнести поражения других органов и систем тем же процессом: поражаются печень, сердце, нервная система, суставы, кожа, мышцы, желудочно-кишечный тракт и прочее.
Лечение такой патологии направлено на снижение синтеза и концентрации в организме вещества амилоида, а также, улучшение качества и продолжительности жизни посредством проведения симптоматической терапии. Возможно применение гемодиализа или трансплантации донорского органа.
Главным в лечении является своевременно определить причины и признаки заболевания, о которых расскажем далее.
Способы лечения
Для терапии амилоидоза почек применяют комплексный подход, включающий в себя медикаментозное лечение, диетическое питание и физиопроцедуры. Народные методы применяют в качестве вспомогательного способа. Хирургическое вмешательство часто показано на терминальной стадии заболевания.
При наличии амилоидоза самолечение противопоказано, так как можно спровоцировать прогресс патологии.
Медикаментозная терапия
Группы медикаментов, которые применяют для лечения:
- Цитостатики: Колхицин и др. Препараты из данной группы обладают противоопухолевым эффектом, тормозят деление клеток, в том числе и прогресс амилоидоза.
- Дезинтоксикационные: Унитиол и др. Применяются для лечения на завершающих стадиях заболевания, когда происходит отравление организма токсическими продуктами, которые выделяются с мочой.
- Диуретики: Фуросемид, Цистон и др. Данные препараты оказывают мочегонное действие, препятствуют застою урины в почках.
- Гипотензивные: Эналаприл, Энап и др. Способствуют снижению артериального давления.
При лечении амилоидоза почек важно воздействовать на причину заболевания: воспалительные, инфекционные и аутоиммунные патологии.
Препараты для медикаментозной терапии — фотогалерея
Фуросемид обладает мочегонным эффектом
Цистон — растительный препарат
Эналаприл снижает давление
Колхицин оказывает противоопухолевое действие
Диетическое питание
Питание при амилоидозе должно быть разнообразным. Необходимо снизить потребление соли и полностью исключить вредную пищу с повышенным содержанием жира. Меню следует обогатить:
- картофелем;
- бобовыми;
- огурцами;
- кабачками;
- грибами;
- бананами;
- дынями;
- сухофруктами;
- ржаным хлебом;
- отрубями;
- овсянкой и пшёнкой;
- зелёным чаем;
- горохом;
- галетным печеньем.
Питаться нужно 4–5 раз в день. Питьевой режим составляет около 1,5 л жидкости в сутки, однако при почечной недостаточности объём воды необходимо согласовывать с врачом.
Многие специалисты рекомендуют включить в рацион сырую говяжью печень. По сей день врачи спорят о целесообразности употребления подобного продукта. В термически необработанной печени могут сохраниться личинки гельминтов.
Продукты, которые нужно включить в меню, — фотогалерея
Картофель рекомендуется употреблять в отварном и запечённом виде
Бобовые содержат много калия
Огурцы увеличивают диурез (количество мочи, выделенной за определённый промежуток времени)
Кабачки полезны для почек
Шампиньоны можно добавлять в суп или запекать
Бананы — источник калия и крахмала
Дыня способствует естественному очищению почек
Сухофрукты — отличная замена сладостям
Ржаной хлеб можно употреблять в ограниченном количестве
Отруби можно добавлять в кефир
Пшёнка улучшает работу почек
Зелёный чай — источник антиоксидантов
Горох можно употреблять в свежем виде или варить из него супы и каши
Можно есть только галетное печенье с пониженным содержанием сахара
Овсянка полезна для желудочно-кишечного тракта
Методы физиотерапии
Эффективные методы физиотерапии:
- Грязелечение. Лечебные составы подогревают до температуры 39–40 градусов и располагают на пояснице. Такой способ позволяет улучшить функционирование почек, снижает риск возникновения воспалительного процесса.
- Лазеротерапия. Оказывает воздействие на весь организм. Монохроматический свет проникает вглубь тканей, ускоряя регенерацию повреждённых участков и кровообращение в проблемной зоне.
- Электрофорез. При амилоидозе, который сопровождается болевыми ощущениями, применяют Гидрокортизон. Лекарственное вещество наносят на проводящие ток пластины и располагают их на пояснице.
- Иглоукалывание. Способствует укреплению иммунитета. При этом улучшаются обменные процессы, ускоряется кровообращение.
При запущенной стадии заболевания методы физиотерапии не применяются, особенно если патология спровоцировала развитие почечной недостаточности.
Методы физиотерапии — фотогалерея
Грязелечение способствует укреплению защитных сил организма
Лазеротерапия ускоряет регенерацию тканей
Электрофорез избавляет от боли
Иглоукалывание ускоряет обмен веществ
Хирургическое вмешательство
Хирургическое вмешательство применяют на терминальной стадии при развитии почечной недостаточности в том случае, когда медикаментозная терапия не приносит результата. Единственным выходом в данной ситуации является трансплантация донорского органа. При этом сначала обеспечивается открытый доступ с помощью скальпеля. Обнажается капсула (оболочка) почки. Производится клипирование вены, питающей орган, то есть с помощью специального зажима фиксируется артерия, чтобы снизить риск возникновения кровотечения.
Удаление почки осуществляется после клипирования артерии
После этого почку удаляют и на её место пришивают донорскую. Прогноз при таком подходе не всегда благоприятный. Донорский орган может не прижиться. Однако для уменьшения такой вероятности назначают специальные препараты — иммуносупрессоры, которые снижают защитные силы организма, чтобы собственная иммунная система не атаковала донорскую почку.
Трансплантация почки производится после удаления органа
Трансплантация часто является единственным вариантом для спасения жизни человека при поражении обоих органов.
Народные методы
Средства народной медицины, которые применяют на начальных стадиях заболевания:
- Настой на основе рябины и черники. Приготовление и применение: Необходимо промыть плоды под водой.
- Чернику и рябину следует смешать в соотношении 2:3.
- 1 ст. л. смеси поместить в стеклянную ёмкость и слегка подавить ложкой.
- Затем залить 300 мл кипятка и настаивать 20 минут.
- Потом жидкость процедить и принимать по 100 мл 3 раза в сутки за 20 минут до еды. Курс лечения — 1 месяц.
- Соединить травы нужно в равных количествах.
- Необходимо смешать мяту, зверобой и листья земляники в соотношении 1:1:5.
Для улучшения работы почек автор этих строк заваривает листья чёрной смородины и употребляет вместо чая. Для этого можно использовать как сухое, так и свежее сырьё. 1 ст. л. листьев залить 400 мл кипятка и подождать полчаса. Потом принимать по стакану 2 раза в день. Употребляю такой чай через час после еды. Он не только улучшает работу почек, но и укрепляет иммунитет.
Ингредиенты для рецептов народной медицины — фотогалерея
Рябина улучшает работу почек
Черника снижает риск прогресса амилоидоза
Зверобой оздоравливает весь организм
Мята оказывает мягкое мочегонное действие
Ромашка избавляет от спазма и воспаления
Листья земляники нормализуют работу почек
Листья чёрной смородины содержат витамин С
Берёзовые почки восстанавливают работу органов мочевыделения
Бессмертник оказывает противовоспалительное действие
Причины и признаки
Как было уже упомянуто ранее, амилоидоз может возникать как самостоятельное заболевание, и как вторичный процесс. Исходя из этого, амилоидоз почек, причины его появления можно разделить на:
- Первичный процесс, или амилоидная дистрофия, которая возникает самопроизвольно, независимо от других патологий;
- Вторичная амилоидная дистрофия почек появляется на фоне других патологий или спустя время после них, и является наиболее распространенной;
- Также, по причине возникновения выделяют амилоидную дистрофию связанную с гемодиализом;
- Различают врожденную дистрофию, что обусловлена генетически;
- И возрастной или старческий амилоидоз, связан с возрастными инволютивными изменениями в организме после восьмидесяти лет и более.
Но, вне зависимости от того, что явилось толчком к появлению данной патологии, амилоидоз почек это проявление дистрофических изменений в клубочковых структурах почки, и не только, которое возникает в результате значительного накопления и оседания в паренхиме патологического аномального белка, вызывающего деструктивные необратимые нарушения, в результате чего прогрессивно утрачивается функция почек.
Боитесь идти к врачу? специалисту онлайн!
Причины
Точные причины еще не изучены. Болезнь может возникать при множественной миеломе, хронических воспалительных процессах, остеомиелите, ревматоидном артрите, опухолях, туберкулезе и сифилисе.
Первичная форма появляется при генетической предрасположенности. Она приводит к поражению не только почек, но также сердца, кишечника, печени, селезенки, щитовидной железы, легких, кожи и языка.
Вторичный амилоидоз чаще возникает у пациентов после 60 лет. Он вызван такими болезнями:
- хроническими инфекциями (малярия, сифилис);
- гнойно-деструктивными процессами;
- ревматоидным артритом, болезнью Бехтерева;
- болезнями кишечника, например, язвенным колитом, болезнью Крона;
- опухолями щитовидной железы;
- болезнью Альцгеймера;
- сахарным диабетом.
При вторичном амилоидозе поражаются почки, печень, сосуды и лимфоузлы. Заболевание может возникнуть у пациентов старше 80 лет, как признак старения.
Гистологическое описание
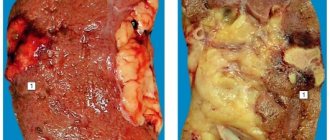
По результатам пункционной биопсии выставляют окончательный диагноз посредством проведения микроскопии полученного материала. В случае нефрэктомии, также оценивают макроскопические свойств материала. Это необходимо для подбора оптимального лечения и понимания тяжести процесса.
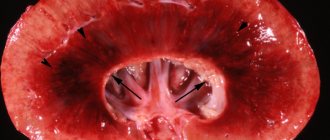
При заболевании амилоидоз почек описание макропрепарата выглядит следующим образом.
При наличие запущенного процесса, а именно в таком случае попадает вся почка на оценку к патологоанатому, почка имеет вид склерозированной с явлениями атрофии. Размер органа при этом не изменен, с повышенной плотностью и множественными рубцами.
Также, амилоидоз почки, микропрепарат, описание его осуществляется путем оценки структуры тканей и клеток посредством микроскопа. Согласно гистологическим изменениям патологическое состояние амилоидоз разделяют на несколько стадий, которые соответствующим образом характеризуются микроскопически – это латентная, протеинурическая, нефротическая и азотемическая стадия.
При наличие в почке процессов, характерных для первой стадии, по микроскопом будут наблюдаться незначительные изменения в виде склерозированных сосудов и пораженных амилоидом собирательных трубок почечных пирамид, а в клубочках имеются утолщения. Строма пропитана белками и белковыми гранулами.
Протеинурическая стадия характеризуется распространением отложения амилоида в клубочках, капиллярных петлях. Поражение распространяется на глубокие нефроны и вызывает нарушение местного кровотока.
При нефротической и уремической, или азотемической нарушения структуры достигают своего максимума. Наблюдается диффузные склеротические изменения всей паренхимы с гибелью преимущественного количества клубочков, в результате формируется амилоидно сморщенная почка.
Диагностика
Фото: pluska.sk
Современные методы диагностики амилоидоза
Амилоидоз – это заболевание, проявляющееся как патология белкового обмена и работоспособности иммунной системы. Амилоид (белково- сахаридный комплекс), появляющийся в результате этого нарушения, способен откладываться в клетках любых тканей организма. С развитием заболевания он постепенно заменяет здоровые клетки, и орган перестает функционировать. При тяжелой форме патологии наступает полиорганная недостаточность (поражение 50% и больше органов), приводящая к смерти.
Наследственная форма заболевания наблюдается в ареале Средиземного моря, а также у людей еврейской и армянской национальности. Среди мужчин данное заболевание встречается в два раза чаще.
Из наиболее распространенных форм заболевания можно назвать нефропатическую, при которой отложения наблюдаются в почках, и системную – отложения амилоида встречаются во многих органах.
Амилоид, откладывающийся в различных органах, отличается по структуре. Всего существует около 15 типов, различающихся по структуре и составу. Их основу составляют два типа:
- AA-амилоид. Хронические воспалительные заболевания вызывают высокий уровень содержания в плазме белка SAA и поддерживают его длительный период. При неполном расщеплении белка формируется фибриллярный AA-амилоид.
- AL-амилоид. Белки данного типа появляются при расщеплении амилоидобластов (переродившиеся плазмоциты). Они являются аномальными соединениями иммуноглобулина.
- Появление прочих типов амилоида определяется формой амилоидоза.
Виды заболевания
Амилоидоз встречается как самостоятельное, так и сопутствующее заболевание. Диагностика амилоидоза выделяет несколько видов:
Первичный или идиопатический. При подобном виде отложения встречаются во всех внутренних органах. Определить точную причину появления невозможно. Наблюдаются множественные аномалии в клетках иммунной системы с накоплением AL- амилоида в коже, в тканях мышечной, нервной и сердечно-сосудистой систем. Его причиной может стать плазмоцитома (миеломная болезнь) – злокачественная опухолевая патология.
Симптомы первичного амилоидоза:
- Миастения с последующей атрофией мышц;
- Диспепсия и диарея;
- Патология мочеполовой и репродуктивной системы;
- Поражение органов зрения.
Вторичный
Является осложнением какого-либо воспалительного заболевания. Причиной его появления могут стать:
- Хронические инфекционные заболевания: пиелонефрит, туберкулез, бронхоэктатическая болезнь, малярия, сифилис или проказа (лепра);
- Хронические гнойные заболевания: остеомиелит, гнойные язвы и раны;
- Язвенный колит – воспаление толстой кишки;
- Опухолевые поражения органов кроветворения: лейкоз, лимфогранулематоз и т.д.;
- Ревматологическая патология: различные артриты и прочее.
Вторичный амилоидоз образуется во внутренних органах. Наблюдается нарушение деятельности органов с наибольшим отложением амилоида – в области почек, селезенки, печени или лимфоузлов. В дальнейшем поражение распространяется на остальные органы с последующим смертельным исходом.
Наследственный
Подобная форма образуется из-за генетических аномалий в клетках иммунной системы, приводящих к появлению амилоидобластов. Подобная патология диагностируется в некоторых национальных группах или в определенной географической области. К наследственной форме можно отнести:
- Периодическая болезнь – семейная лихорадка Средиземноморья;
- Семейный нефропатический или английский амилоидоз;
- Наследственный нейропатический амилоидоз – португальский, американский или финский;
- Наследственный кардиопатический или датский амилоидоз.
Старческий
Системный подход позволяет выявить данную патологию у людей после 80 лет. В нее входит:
- Церебральный или мозговой амилоидоз. Диагностируется при болезни Альцгеймера;
- Амилоидоз сердца. Поражает сердечную мышцу. Отложения образуются также в легких, печени и поджелудочной железе.
Опухолевый
В этом случае амилоидоз развивается локально в органах с выраженным злокачественным процессом. Его причиной становится медуллярный рак щитовидной железы или опухоль островков поджелудочной железы.
Гемодиализный
При гемодиализе, назначаемом пациентам с почечной недостаточностью, постепенно повышается содержание в крови B 2 -микроглобулина. Данный белок при взаимодействии с нуклеопротеидами оседает в тканях почек.
Диагностика амилоидоза
Для диагностики амилоидоза пациенту назначается ряд разнообразных исследований. Это общий анализ крови и мочи, биохимия крови, УЗИ внутренних органов, биопсия и генетическое исследование.
Общий анализ крови
Определяет отклонения от нормы, специфические для амилоидоза. На последних стадиях болезни данное исследование помогает выявить поврежденный орган.
Общий анализ мочи
Диагностика амилоидоза почек показывает вероятность развития воспалительных процессов, проходящих в почках.
При патологии почек выявляется:
- Протеинурия – содержание в моче белка свыше 3 г/л;
- Гематурия – обнаружение в моче эритроцитов;
- Лейкоцитурия – присутствие в моче лейкоцитов;
- Цилиндрурия – содержание в моче цилиндров, образующихся при амилоидозе из белков, клеток эпителия почек, лейкоцитов и эритроцитов;
- Снижение плотности мочи.
Биохимический анализ крови
Дает возможность оценить общее состояние организма и установить причину возникновения амилоидоза. При этом анализе определяются:
- Белки общей фазы воспаления, вырабатываемые печенью или определенными лейкоцитами при воспалительном процессе. Особое внимание стоит уделить количеству фибриногена.
- Печеночные пробы указывают на состояние данного органа.
- Увеличение уровня холестерина является признаком нефротического синдрома.
- Снижение уровня белков указывает на нефротический синдром или печеночную недостаточность.
- Повышение количества мочевины и креатинина служит показателем почечной дисфункции при амилоидозе.
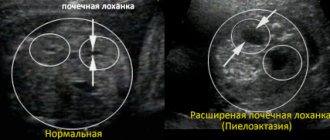
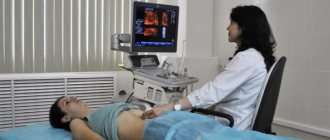
Ультразвуковое исследование
Данный метод дает возможность определить структуру и строение тканей внутренних органов, степень и распространение патологических процессов.
Диагностика амилоидоза с помощью УЗИ показывает:
- Уплотнение и изменение размера почек;
- Присутствие кист в почках;
- Уплотнение и увеличение селезенки и печени, сопровождаемое патологией кровотока;
- Гипертрофию сердечной мышцы;
- Наличие отложений амилоида в стенках основных кровеносных сосудов;
- Увеличение объема жидкости в различных полостях организма – асцит, гидроперикард или гидроторакс.
Биопсия
Изъятие небольшой части ткани для исследования с применением специальных методов. Ее использование позволяет диагностировать амилоидоз в 90% случаев заболевания. На исследование берется ткань мышцы, внутренних органов, а также слизистой.
Генетическое исследование
Проводится при вероятности развития наследственного амилоидоза. На исследование берется генетический материал пациента, который проверяется на наличие генетических аномалий в некоторых хромосомах. При обнаружении патологии обследование рекомендуется пройти всем кровным родственникам пациента для выявления у них данного заболевания.
Амилоидоз почек, симптомы
Зачастую, клиническое течение в начале патологического процесса имеет бессимптомный характер, и даже может быть не выявлен посредством клинико-лабораторных методов, при проведении УЗИ также не определяются структурные изменения. После длительного бессимптомного течения появляются незначительные клинические проявления в виде гематурии. Она может быть определена лишь в общем анализе мочи в случае появления микрогематурии, или же непосредственно пациентом, как окрашивание мочи в цвет крови. После чего симптомы и жалобы больного нарастают. Вслед за гематурией присоединяется протеинурия, снижение белка в сыворотке крови, появляются жалобы связанные с синдромом общей интоксикации организма: слабость, утомляемость, тошнота, рвота, потеря аппетита, снижение массы тела, озноб и прочее. Также пациент может отмечать значительное снижение количества суточной мочи. Появляются отеки на нижних конечностях, лице, которые могут усугубляться и распространяться во все полости организма, вызывая тяжелые осложнения. Возможно наличие артериальной гипертензии, но не всегда. Такие клинические проявления амилоидоза почек являются характерными как при первичном поражении, так и при вторичном развитии заболевания, но в данном случае наиболее яркими симптомами будут выступать проявления основного заболевания.
Так, например симптомы амилоидоза почек при болезни Бехтерева не будут значительно отличаться на фоне других патологий, (отеки, гипертензия, гематурия, протеинурия), но будут сопровождаться клиническими проявлениями, характерными для конкретного заболевания. При болезни Бехтерева развивается патологические явления связочного и суставного аппарата.
Поэтому, исходя из причин возникновения заболевания амилоидоз почек, (что это такое, симптомы), лечение будет подобрано соответствующим образом. Также многое в выборе тактики лечения зависит от стадии процесса. О том, какие они бывают читайте в следующей статье.
Методы диагностики
Для постановки диагноза применяют сразу несколько методов, главные из которых:
- Анализ мочи и крови. В урине нередко обнаруживается большое количество протеина (белка) и лейкоцитов. В крови повышаются холестерин, билирубин, фибриноген и снижается гемоглобин.
- УЗИ. Ультразвуковая диагностика необходима для выявления отклонений в структуре почек. Органы меняют размер, становятся плотными, появляется рубцовая ткань.
- МРТ. Магнитно-резонансная томография помогает выявить малейшие структурные изменения в почках. При проведении процедуры можно получить снимки с разных сторон.
Дополнительным методом определения амилоидоза является биопсия (процедура, при которой производится прижизненный забор клеток или тканей из организма с диагностической целью). При окрашивании тканей происходит их свечение под микроскопом, что свидетельствует о наличии патологического процесса, связанного с отложением белкового полисахарида.
Анализ крови — один из способов диагностики амилоидоза
Амилоидоз почек классификация по стадиям
Выделяют следующие стадии амилоидоза почек:
- Доклиническая стадия, или стадия латентного течения протекает, как правило, без наличия симптоматики. Данное явление происходит ввиду накопления еще малой концентрации амилоида в почечной ткани, и почка еще компенсирует начавшиеся незначительные в ней изменения, в результате чего функция ее не страдает. Продолжается этот период около пяти лет.
- Затем наступает стадия протеинурии, которая, исходя из названия, проявляет себя наличием белка в моче. Количество белка постепенно нарастает. К протеинурии лабораторно могут присоединяться микрогематурия, повышенное содержание лейкоцитов в моче. При этом пациент не ощущает субъективно никаких изменений. А подобные проявления выявляются при профилактических осмотрах. Данная стадия может длится до пятнадцати лет.
- После амилоидоз переходит в нефротическую стадию, которая уже начинает проявляться рядом симптомов. Появляются тошнота, рвота, снижение веса из-за потери аппетита больным, отмечается сухость во рту, жажда. Заметными для врача и пациента становятся отеки ног и лица. В лабораторных исследованиях наблюдается снижение общего белка в показателях крови, протеинурия, гематурия, гиперхолестеринемия. Не всегда, но возможно появление гипертензии.
- Переход заболевания в уремическую стадию характеризуется стойкими отеками, вплоть до появления анасарки и отеков перикарда и плевральной полости. Больной предъявляет жалобы на постоянную не проходящую тошноту, рвоту, не приносящую облегчение, переходящие боли в брюшной полости. Амилоидоз почек осложняется таковыми же поражениями сердца, явлениями тромбоза и тромбоэмболией легочной артерии. Прогрессирование патологии приводит к развитию почечной недостаточности и даже к летальному исходу.
В случае развития заболевания амилоидоз почек, лечение по стадиям позволяет приостановить прогрессирование патологии, а на более поздних стадиях – облегчить клинические проявления, предупредить развитие почечной недостаточности.
Также классифицируют эту тяжелую патологию по источнику возникновения процесса:
- первичный амилоидоз почек, возникающий как самостоятельное заболевание;
- и вторичный амилоидоз почек, прогноз на жизнь имеет приблизительно такой же, как и первичный, но в силу того, что он спровоцирован другим патологическим процессом, общее состояние на фоне всей совокупности заболеваний значительно ухудшается, что влияет на дальнейший прогноз.
В зависимости от того, какая стадия процесса преобладает в данный момент и в результате чего возник амилоидоз (как вторичный процесс, или возможно первичный аутоиммунный) выбирают дальнейшее лечение и возможные варианты оказания помощи. О методах лечения расскажем в следующей статье.
Клиническая картина
На начальной стадии заболевания клинические признаки отсутствуют. Почки функционируют в нормальном режиме. По мере прогресса патологического процесса возникают следующие симптомы:
- скачки артериального давления;
- кровь в моче;
- боли в пояснице;
- общее неудовлетворительное самочувствие;
- отёки лица и конечностей;
- головокружение;
- уменьшение количества выделяемой мочи;
- нарушения сердечного ритма;
- упадок сил;
- одышка.
Большинство пациентов с амилоидозом могут заметить изменения в составе мочи. Она становится мутной и пенистой, что свидетельствует о прогрессе заболевания.
Если отложение амилоида происходит и в тканях кишечника, то присоединяется диарея, которая не поддаётся лечению.
Симптомы амилоидоза проявляются не сразу
Амилоидоз почек: лечение на основании патогенеза
После того, как проведена биопсия при амилоидозе почек и прочие исследования и точно установлен вид заболевания приступают к патогенетической терапии. После проведенной биопсии при патологии амилоидоз почки, микропрепарат, полученный в результате данного вида диагностики, дает информацию о происходящем процессе и стадии заболевания.
Патогенетическая терапия в первую очередь направлена на снижение концентрации и дальнейшего образования аномального белка (амилоид). Каждое комплексное лечение подбирается в зависимости от структурных особенностей амилоида. Как известно, их существует три основных типа. В случае присутствия у пациента АА-амилоидоза, то основным направлением в лечении будет проведение медикаментозной терапии и возможное оперативное вмешательство по поводу основного заболевания. Например, если возникновение амилоидоза почек было спровоцировано остеомиелитом, в этом случае проводят незамедлительное хирургическое удаление пораженных участков костной ткани, чтобы предупредить прогрессирование процесса и ликвидировать очаг и источник возникновения амилоида. Также если амилоидоз появился на фоне гнойного легочного процесса, в таких случаях проводят дренирование грудной полости и медикаментозное лечение источника. Если амилоидоз возник как первичное заболевание в результате аутоиммунных процессов назначают цитостатические препараты, с целью замедления прогрессирования. С этой целью зачастую назначают колхицин.
Если определен АL-амилоидоз существует схема такого варианта заболевания, основанная на одновременном применении цитостатиков и гормональной терапии, если процесс появления амилоидоза почек первичный. Когда амилоидоз возникает как вторичная патология, в этом случае пациент нуждается в комплексном лечении и почечного процесса и основного заболевания. В результате такой терапии патологический процесс почек приостанавливается, а симптомы исчезают. Также необходимой является симптоматическая терапия для улучшения общего состояния больного.
При появления нефротической и уремической стадий пациенту показана лишь трансплантация донорского органа. А в терминальной стадии с целью продления жизни применяют гемодиализ.
Периодическая болезнь
Существует и особая «периодическая» болезнь, связанная с амилоидозом. Так, есть форма наследственного нефропатического амилоидоза, при котором возникает поражение почек в сочетании с артериальной гипертензией, на коже появляется сыпь, развивается глухота, возникает периодическая лихорадка и боли в животе.
Особенно этот вариант течения распространён у шведов и жителей Сицилии. Свои типы периодической болезни есть у армян, евреев, арабов, у европейских и азиатских народов. Может быть наследственный японский, португальский и швейцарский амилоидоз, мексикано-американские, финские формы.
Для каждой из них характерны свои «изюминки», такие как нейропатический синдром, поражение сердца, мозговой ткани. Однако наиболее частым признаком периодической болезни являются различные внутренние боли. Существует несколько типов таких синдромов:
- боль в животе (абдоминальная);
- груди (торакальная);
- в суставах;
- лихорадочная форма.
Пациентов с первыми двумя типами абдоминальных и торакальных болей часто берут на операционный стол, по поводу якобы существующего аппендицита или панкреатита. Как правило, ничего интраоперационно не обнаруживается, и многие пациенты предупреждают хирургов, что не стоит их оперировать.
Наследственный амилоидный симптомокомплекс, в отличие от вторичного амилоидоза почек, возникает в раннем детстве, течёт хронически с обострениями и улучшениями, лечение такого заболевания, как правило, безуспешно.
Поражение почек неумолимо течёт в несколько стадий. Вначале не существует никакой клиники, затем следует длительный период протеинурии, затем проявляется нефротическая стадия с развитием отёков и высокой артериальной гипертонией почечного генеза, и наконец, всё заканчивается уремической стадией и терминальной почечной недостаточностью.
Нужно помнить, что амилоидоз почек – это проявление постепенного и неуклонного угасания функции обеих почек. Не бывает амилоидоза одной почки, конечно, в том случае, если эта почка — не единственная.
Амилоидоз почек, терапия медикаментозная
Лечение амилоидоза в принципе, и почек в том числе, не обходится без медикаментозной терапии. В случаях развития первичного амилоидоза специалисты назначают при начальных стадиях развития патологии применяют препарат мелфалан. Он подавляет функцию тех клеток, которые продуцируют легкие цепи иммуноглобулинов, которые впоследствие формируют патологический белок амилоид. Мелфалан воздействует таким образом, что его эффектом является прекращение протеинурии. Назначают его в дозировке по ¼ миллиграмма на один килограмм массы тела пациента в сутки довольно продолжительным приемом.
Также первичный амилоидоз почек, клинические рекомендации по его лечению рекомендуют применять колхицин, механизм действия которого достоверно не известен, но существуют явные клинические примеры его эффективности. Ученые выдвигают версию о том, что колхицин препятствует синтезу белка в клетках печени. В плане клинических эффектов, данный препарат устраняет признаки нефротического синдрома, исчезает протеинурия, но, к сожалению, имеет множество неприятных побочных действий.
Также, когда развивается амилоидоз почки, препарат, имеющий высокие показатели в борьбе с патологией – унитиол. Его основным действием является связывание некоторых структур белков, из которых впоследствие образуется амилоид. Унитиол обладает способностью приостановить заболевание и стабилизировать состояние и функцию почки.
Вторичный амилоидоз почек при ревматоидном артрите, например, нуждается в противовоспалительном лечении, в терапии которого применяют димексид в виде местного воздействия. Также широко известны схемы лечения на фоне других патологических состояний такая как полихимиотерапия. В состав такой терапии входят иммуностимулирующие препараты (левамизол), аминохинолонового ряда (плаквенил, делагил), в их функцию входит процесс торможения некоторых составляющих белков (аминокислот). Также в полихимиотерапию входят винкристин, мелфалан, и корткостероиды.
В случаях, когда процесс запущен, переходят к следующему этапу оказания помощи.
Итог
Амилоидоз почек – очень опасное заболевание само по себе, трудно поддающееся лечению, не говоря уже о том, что оно еще является частью общей проблемы – амилоидоза всего организма, когда от патогенных белков страдают и сердце, и кишечник, и даже мозг. Как правило, его следует лечить комплексно. Амилоидоз сердца и кишечника лечится несколько другими способами, но между ними есть и общее. Амилоидоз почек – это слабо изученное заболевание, о причинах его возникновения многое неизвестно, а лечение не дает 100%-ных гарантий, поэтому, несомненно, важнее всего амилоидоз предупреждать и не допускать его, вести здоровый образ жизни и регулярно проходить медицинский осмотр, иначе последствия могут быть тяжелыми и необратимыми.
Амилоидоз почек: рекомендации по симптоматическому лечению
В целях улучшения общего состояния пациента, а иногда и для облегчения страданий больного, применяют в обязательном порядке симптоматическое лечение. С целью стабилизации артериального давления применяют гипотензивные лекарственные средства, для снижения отеков и увеличения суточного диуреза используют диуретики. Также широко применяют противовоспалительные средства нестероидного происхождения и обезболивающие.
Когда время упущено, и стадия прогрессирования амилоидоза достигла практически терминальной, применяют оперативное лечение в виде трансплантации (пересадка донорской почки) или диализ. В зависимости от конкретного клинического случая и причины, что вызвала амилоидоз, может быть назначен гемодиализ, либо перитонеальный диализ. Данные мероприятия проводят с целью увеличения продолжительности жизни пациента.
Нефротический синдром первичный и вторичный
Симптомы нефротического синдрома всегда проявляется однотипно, независимо от причины, вызвавшей его. Для него характерны массивная протеинурия, гипо- и диспротеинемия, гиперлипидемия, в частности гиперхолестеринемия, и отеки. Ведущим признаком считается протеинурия, превышающая 3,0-3,5 г в сутки и достигающая 5,0-10,0-15,0 г, а в ряде случаев и более. До 80-90 % экскретируемого с мочой белка состоит из альбуминов. У больных с первичным (идиопатическим) нефротическим синдромом (липоидный нефроз) протеинурия обычно высокоселективна, т. е. с мочой экскретируются лишь мелкодисперсные фракции белка (альбумины, пре- и постальбумины). Во всех других случаях нефротический синдром может сопровождаться высокоселективной, средне- и низкоселективной протеинурией.
Полагают, что массивная протеинурия при нефротическом синдроме является одним из главных (но не единственным) патогенетических факторов гипо- и диспротеинемии. Гипопротеинемия может быть различной степени выраженности, но обычно уровень общего белка в сыворотке крови снижается до 60 г/л, а в тяжелых случаях — до 50-40 и даже 30-25 г/л. Диспротеинемия выражается прежде всего существенным снижением содержания альбуминов (менее 50 %). Часто гипоальбуминемия достигает значительной степени (до 30-20 %), а в отдельных случаях до 15-12%. Весьма характерно уменьшение содержания у-глобулинов (за исключением нефротического синдрома при амилоидозе, СКВ и некоторых других заболеваниях) и резкое нарастание а-2- и b-глобулинов. По данным М. С. Вовси (1960), нарастание а-2- и b-глобулинов иногда столь значительное, что в сумме они в 1,5-2 раза превышают уровень альбуминов. Повышается также уровень b-липопротеидов и гаптоглобинов. Альбумин-глобулиновый (А/Г) коэффициент уменьшается до 1,0-0,3 и ниже. Белковый состав сыворотки крови при нефротическом синдроме может изменяться в зависимости от его происхождения. Например, для нефротического синдрома, обусловленного амилоидозом почек, помимо гипопротеинемии и гипоальбуминемии, характерно значительное увеличение уровням а-2-глобулинов (до 25-36 и даже до 51 %) и у-глобулинов (А. С. Чиж, 1972, 1974). Существенно повышается уровень этих фракций белка у больных нефротическим синдромом вследствие СКВ.
Гиперлипидемия при нефротическом синдроме обусловлена главным образом увеличением содержания в сыворотке крови холестерина, триглицеридов и в меньшей мере фосфолипидов. Высокий уровень липидов придает сыворотке крови молочно-белый (хилезный) цвет, что позволяет уже по виду крови судить о высоком уровне в ней липидов.
Гиперхолестеринемия иногда может достигать очень высокого уровня — до 20-26 ммоль/л и более. У наблюдавшейся нами больной хроническим гломерулонефритом с нефротическим синдромом содержание холестерина в крови достигало 36,4 ммоль/л. Однако чаще отмечается незначительное (6,76-7,8 ммоль/л) либо умеренное (9,36-10,4 ммоль/л) повышение уровня холестерина. В отдельных случаях концентрация холестерина не превышает верхней границы нормы.
Патогенез гиперлипидемии при нефротическом синдроме до сих пор окончательно не выяснен. Развитие гиперлипидемии, в частности гиперхолестеринемии, связывают с повышением синтеза липидов в печени, с задержкой в сосудистом русле вследствие их высокой молекулярной массы, понижением их катаболизма в результате уменьшения активности в крови таких ферментов, как лецитин — холестерин — ацилтрансфераза, липопротеидлипазы, нарушения метаболической функции почек, снижения уровня в крови альбумина и других факторов (Л. Р. Полянцева, 1983).
Следующим важным признаком нефротического синдрома являются отеки. Они наблюдаются у подавляющего большинства больных и достигают различной степени выраженности. Клинически проявляются так же, как и при нефротическом синдроме у больных хроническим гломерулонефритом (см. ХГН).
Из субъективных признаков заболевания наиболее часты жалобы больных на общую слабость, потерю аппетита, жажду, сухость во рту, уменьшение количества мочи, головную боль, неприятные ощущения или тяжесть в области поясницы, реже на тошноту, рвоту, вздутие живота и жидкий стул (обычно при наличии выраженного асцита). Особенно значительной бывает слабость при длительном течении нефротического синдрома и многомесячном, а иногда и многолетнем применении диуретиков. В таких случаях возможны парестезии, боли в мышцах и даже судороги вследствие потери калия, хлоридов. При наличии гидроторакса и особенно гидроперикарда отмечается одышка не только при физическом напряжении, но и в состоянии покоя. Выраженные отеки нередко приводят к значительному ограничению активности больного, затрудняют передвижение и выполнение даже минимального объема работ.
Больные малоподвижны, иногда адинамичны, бледны. Температура тела нормальная либо снижена, кожные покровы на ощупь холодные, сухие. Нередко отмечается шелушение кожи, ломкость ногтей и волос.
Границы сердца в пределах нормы, однако при наличии транссудата в полости перикарда смещаются во все стороны. Число сердечных сокращений и пульс замедлены и лишь при сердечной недостаточности и анемии развивается тахикардия. Тоны сердца приглушены, а при гидроперикарде — глухие. Артериальное давление крови чаще нормальное, но может быть понижено. На ЭКГ — признаки миокардиодистрофии, низкий вольтаж всех зубцов.
В легких при больших отеках Определяется укорочение перкуторного звука, ослабление дыхания и нередко влажные мелкопузырчатые хрипы над нижними отделами, которые следует расценивать как застойные.
Язык часто обложен, живот увеличен, иногда отмечается увеличение размеров печени (например, при амилоидозе или при развитии недостаточности кровообращения). У некоторых больных нефротический синдром может сопровождаться так называемой нефротической диареей с потерей через желудочно-кишечный тракт большого количества белка (протеиндиарея), что, как полагают, может быть связано с повышением проницаемости слизистой кишечника (Г. П. Шульцев, 1975).
У больных с нефротическим синдромом наблюдается снижение основного обмена веществ, что связывают со снижением функции щитовидной железы. Полагают, что гипофункция щитовидной железы обусловливает в известной мере нарушение белкового и жирового обмена и способствует уменьшению мочеотделения (олигурия).
Олигурия является одним из характерных и постоянных признаков нефротического синдрома. Суточный диурез обычно не превышает 1000 мл, составляя нередко не более 400-600 мл. При этом у больных с сохраненной функцией почек относительная плотность мочи нормальная либо повышена (до 1030-1040) за счет высокой концентрации в ней белка и других осмотически активных веществ.
В моче, помимо высокой концентрации белка, выявляются цилиндры, преимущественно в виде гиалиновых, хотя при тяжелом течении заболевания могут обнаруживаться зернистые и восковидные (чаще в стадии ХПН) цилиндры.
Гематурия не характерна для нефротического синдрома, однако возможна, чаще в виде микрогематурии, реже она может быть умеренной и еще реже — выраженной. В осадке обнаруживаются также жироперерожденный эпителий, кристаллы холестерина, иногда капли нейтрального жира. В отдельных случаях может наблюдаться небольшая и нестойкая лейкоцитурия.
Со стороны периферической крови наиболее постоянным признаком нефротического синдрома является увеличение СОЭ, которое может достигать 60-85 мм/ч. Количество лейкоцитов и состав лейкоцитарной формулы обычно не претерпевают заметных изменений. Лишь при осложнениях и лечении глюкокортикостероидами возможно развитие лейкоцитоза. Иногда наблюдается преходящая эозинофилия, связанная, по-видимому, с приемом некоторых лекарств и повышенной к ним чувствительностью организма. Возможно увеличение количества тромбоцитов (до 500-600 тыс.) и незначительное снижение уровня эритроцитов и гемоглобина.
Кроме того, установлено, что нефротическому синдрому свойственна гиперкоагуляция крови, которая может варьировать от небольшого повышения свертывающей способности до развития диссеминированной внутрисосудистой коагуляции. Повышение последней сопровождается выпадением фибрина в просвете клубочковых капилляров, а также в полости капсулы Шумлянского-Боумена, приводит к нарушению микроциркуляции в клубочковых капиллярах и способствует более быстрому развитию гиалиноза и склероза клубочков с нарушением функции почек.
Наиболее информативным тестом для выявления локальной внутрисосудистой коагуляции у больных с нефротическим синдромом служат определение уровня продуктов деградации фибрина (ПДФ) в моче и данные коагулограммы.
Выраженность клинических проявлений нефротического синдрома, быстрота его возникновения и развития могут варьировать в широких пределах. В одних случаях он может развиваться медленно, постепенно, вяло, в других — быстро и даже бурно (например, при остром и подостром гломерулонефрите).
Клинически различают две формы нефротического синдрома — чистую и смешанную (Л. Р. Полянцева, 1983). О чистом нефротическом синдроме говорят тогда, когда он протекает без гипертензии и гематурии. К смешанной форме относят те случаи заболевания, когда признаки, свойственные нефротическому синдрому, сочетаются с гипертензией и гематурией. Такие варианты нефротического синдрома некоторые авторы обозначают соответственно как нефротически-гипертоническую (Е. М. Тареев, 1958) и нефротически-гематурическую (М. Я. Ратнер, 1977) формы.
Нефротический синдром может протекать по-разному. Л. Р. Полянцева (1983) выделяет три варианта течения: эпизодический, или рецидивирующий, персистирующий и прогрессирующий. Для первого из них, эпизодического, характера смена рецидивов заболевания ремиссиями различной продолжительности (от нескольких месяцев до нескольких лет, иногда до 8-10 лет и более). Число таких ремиссий или рецидивов на протяжении болезни может достигать 5-10 и более. Ремиссии возникают под влиянием лекарственной терапии либо спонтанно. Однако спонтанные ремиссии наблюдаются редко (в 8-18 % случаев) и в основном у детей. Этот вариант течения встречается примерно у 20 % больных с нефротическим синдромом различной этиологии, преимущественно при минимальных гистологических изменениях в почечных клубочках и при мембранозном типе гломерулонефрита.
Наиболее часто наблюдается персистирующий вариант течения (примерно у половины всех больных с нефротическим синдромом). Он характеризуется вялым, медленным, но упорным прогрессирующим течением. Несмотря на активную патогенетическую и симптоматическую терапию, заметной и стойкой клинико-лабораторной ремиссии не наступает и спустя 8-10 лет от начала заболевания развивается хроническая почечная недостаточность. Морфологической основой его в большинстве случаев служит мембранозный или пролиферативно-мембранозный хронический гломерулонефрит.
Прогрессирующий (или быстро прогрессирующий) вариант течения нефротического синдрома характеризуется быстрым (в течение 1-3 лет) развитием хронической почечной недостаточности. Он обычно сопутствует экстракапиллярному гломерулонефриту.
Течение нефротического синдрома нередко сопровождается развитием осложнений, обусловленных как самим заболеванием, так и лекарственными препаратами, которые используются для его лечения. К осложнениям относятся различные инфекции (пневмонии, плевриты, часто осумкованные, перитонит, фурункулез, рожистое воспаление и др.), реже — периферические флеботромбозы, тромбоэмболии легочной артерии, тромбозы артерий почек с развитием инфаркта, возможны инсульты и тромбозы сосудов головного мозга.
Одним из наиболее тяжелых, хотя и редких, осложнений нефротического синдрома может быть пневмококковый перитонит. Клинически он отличается постепенным началом, сравнительно вялым течением. Иногда развивается бурно и заставляет думать об острых заболеваниях органов брюшной полости с развитием перитонита. Однако во время операции, кроме явлений гнойного перитонита, других патологических изменений со стороны органов брюшной полости не находят. В доантибактериальный период больные нефротическим синдромом, осложнившимся перитонитом, обычно погибали. В настоящее время удается спасти многих таких больных благодаря своевременному применению антибиотиков.
К тяжелым осложнениям нефротического синдрома относится и нефротический криз. Правда, встречается он, как и перитонит, крайне редко. Клинически характеризуется остро возникающими болями в животе без определенной локализации, нередко сопровождающимися симптомами раздражения брюшины, повышением температуры, появлением рожеподобных кожных эритем, преимущественно в области живота, грудной клетки, передней поверхности бедер, имеющих тенденцию к миграции, уменьшением диуреза, лейкоцитозом, лейкоцитурией. Этому обычно предшествуют снижение либо полная потеря аппетита, тошнота, рвота. Кроме того, для нефротического криза весьма характерно появление быстро нарастающей гиповолемии с резким уменьшением объема циркулирующей крови (иногда до 55 % от нормального) и возникновением гиповолемического (нефротического) шока (коллапса) с резким падением артериального давления. Механизм этого осложнения не совсем ясен. Однако полагают, что он связан с накоплением в крови и отечной жидкости высокоактивных веществ (гистамина, брадикинина и др.), оказывающих сосудорасширяющее действие и резко повышающих сосудистую и капиллярную проницаемость. В результате из сосудистого русла происходит усиленная транссудация жидкой части плазмы крови с развитием выраженной гиповолемии.
Существует мнение, что нефротический синдром предрасполагает к развитию и увеличению частоты ишемической болезни сердца и инфаркта миокарда вследствие того, что у этих больных встречаются наиболее атерогенные (IIБ и IV) типы гиперлипидемии. Однако это мнение не является общепризнанным, так как в литературе имеются сведения о том, что ишемическая болезнь при нефротическом синдроме, напротив, встречается редко.
Осложнения, обусловленные лекарственной непереносимостью, особенно при назначении лекарств в больших дозах и в течение длительного времени, могут проявляться в виде кожных аллергических реакций, лейкопении, тромбоцитопении, агранулоцитоза, образования язв в желудке и двенадцатиперстной кишке с язвенным кровотечением и перфорацией язвы, лекарственных психозов, сахарного диабета и др. У некоторых больных аллергические осложнения связаны с употреблением не только лекарственных средств, но и продуктов питания (шоколад, молоко, ананасы, апельсины и др.).
Многие из перечисленных осложнений нефротического синдрома и его лекарственной терапии могут быть причиной смертельного исхода. В то же время в литературе имеются сообщения о возможности развития в редких случаях спонтанной ремиссии в течении нефротического синдрома на фоне присоединившейся инфекции — пневмонии, рожистого воспаления и др.
При нефротическом синдроме прогноз зависит от многих факторов, в том числе от основного заболевания, следствием которого он является, длительности заболевания, варианта течения, возраста больного, эффективности лекарственной терапии, тяжести морфологических изменений в почках и их функционального состояния. Полное и стойкое выздоровление наблюдается редко. Лишь при первичном липоидном нефрозе у детей оно возможно в 70-90 % случаев.
У подавляющего большинства больных со временем, в одних случаях раньше, в других — позже, появляются и нарастают признаки нарушения функции почек, гипертензия (иногда злокачественная), развивается хроническая почечная недостаточность с последующим переходом в ее терминальную фазу — азотемическую уремию, которая и приводит больного к летальному исходу.
Диета при амилоидозе почек и прочие методы домашнего лечения
Как и все патологии, амилоидоз требует соблюдения специальной диеты, питьевого режима и образа жизни. Больному необходимо потреблять за сутки не меньше девяноста грамм белковой пищи, жиры должны составлять около семидесяти грамм, а углеводы – до пятисот грамм. Ограничивают прием пищевой соли в зависимости от степени выраженности отеков.
Голодание при амилоидозе почек, видео о котором представлены во всемирной паутине, противопоказано. Необходимо комплексное питание под контролем специалиста.
Обязательным этапом, предшествующим любому лечению, является тщательная диагностика. Так, например, далее поговорим о лечении и диагностике ангиолипомы почек.
Полезные продукты при амилоидозе
Больным амилоидозом необходимо соблюдать диету, при которой организм должен насыщаться калием, крахмалом, витамином С.
Продукты, которые помогут восполнить недостаток калия:
- овощи (огурцы, картофель, кабачки, бобовые культуры, пастернак, брюква, морковь, зеленые листовые овощи);
- мед и его продукты (особенно перга –пчелиная пыльца в сотах);
- яблочный уксус;
- грибы;
- свежие фрукты, ягоды (арбузы, апельсины, дыни, бананы;
- сушенные фрукты: курага, изюм, инжир, чернослив;
- хлеб из ржаной муки, пшеничных отрубей;
- орехи (кедровый, миндальный, арахис);
- пшеничныеи овсяные каши;
- продукты животного происхождения (говядина, рыба, печень (сырая), молочные продукты);
- чай.
К крахмалистым продуктам можно отнести:
- каши: гречку, овсянку, пшено, пшеничку, рис (бурый), манку, перловку;
- макаронные и хлебо-булочные изделия, галетное и овсяное печенье;
- зерновые культуры (рожь, пшеницу, овес, кукурузу;
- горох и фасоль;
- корнеплоды хрена и имбиря.
С-содержащие продукты:
- плоды шиповника, облепихи, черной смородины, черемши, калины, рябины, земляники, жимолости;
- цитрусовые;
- киви;
- все виды капусты;
- острый и болгарский перец;
- корни хрена;
- зелень чеснока;
- шпинат.
Наиболее эффективным народным средством лечения амилоидоза считается длительный курс приема сырой печени (по 100 граммов в сутки). Курс лечения должен быть длительным и длится год-полтора. Благодаря, витаминам групп A, В, С, Е, гликогену, каротину, ниацину, биотину, содержащимся в сырой печени, она помогает восстановить работу почек, сердца, нервной и пищеварительной систем.
Также, не следует пренебрегать лечением с помощью различных трав и сборов из:
- 1 ромашки аптечной, бессмертника, березовых почек, зверобоя;
- 2 очистить кровь помогут отвары из крапивы (можно готовить как из листьев, так и цветков);
- 3 очищающим кровь действием обладают и ягоды можжевельника (кушать их нужно начинать с 5-ти штучек, каждый день добавлять по одной ягодке, довести до 15-ти ягод);
- 4 хорошим сердечным средством является зеленый овес (трава), можно пить в виде сока, отвара, настойки;
- 5 целебными свойствами при амилоидозе обладает чай, приготовленный из сухих листьев и ягод земляники или малины, смородины, рябины, мяты и зверобоя (потребуется 2 грамма каждого имеющегося ингредиента, которые нужно залить горячей водой и дать настояться в течении 10 минут, порция рассчитана на одну чашку/стакан).
Калий вымывают кондитерские изделия и различные сладости, продукты с кофеином и алкогольные напитки. Также, из организма калий уходит из-за непомерных физических нагрузок и стрессов.
- тофу;
- яичные белки;
- зефир;
- молоко из сои;
- нежирная телятина и говядина;
- мясо кролика, курицы;
- морские продукты;
- чечевица.
В маленьких количествах крахмал содержится в тыкве, моркови, помидорах, чесноке, спарже, капусте, редиске, петрушке. Поэтому акцент на эти продукты делать не стоит.
Следует ограничить потребление поваренной соли и соленной пищи (особенно людям с больным сердцем, почками).
Причины развития заболевания
Точные причины, которые провоцируют первичный амилоидоз почек, не установлены. Он развивается без каких-либо предпосылок и на первых этапах протекает бессимптомно, никак себя не проявляя. К наиболее вероятным причинам вторичного амилоидоза относится:
- Генетическая предрасположенность к нефрологическим заболеваниям.
- Наличие заболеваний: бронхита, пневмонии, туберкулеза, артрита ревматоидного, опухолевых заболеваний в организме, сифилиса.
- Частый контакт с токсическими и химическими веществами.
Проведение диагностики
В Москве врачи «АВС-клиники» перед тем, как начать лечить пациента, проводят комплексную диагностику, используя для этого:
- Сбор и изучение анамнеза. На очном приеме врач знакомиться с клинической картиной, уточняет сведения о наличии хронических заболеваний, выясняет сведения о заболеваниях родственников.
- Тактильный и визуальный осмотр. Уролог пальпирует органы, убеждается в наличии (отсутствии) отечности, прослушивает легкие.
- Лабораторное исследование мочи/крови на определение ключевых показателей, способных подтвердить (исключить) развитие патологического процесса.
Выбор набора диагностических исследований делает лечащий врач. Если у вас есть уже готовые анализы и медицинские заключения – врачи «Клиники АВС» предлагают их взять с собой. Это поможет вам сэкономить деньги и ускорить процесс определение диагноза и назначения эффективного лечения.
Виды заболевания
Амилоидоз почек был признан самостоятельным заболеванием во второй половине 19-го века. До этого времени его считали разновидностью разных патологий мочеполовой системы.
Медики выделяют несколько форм заболевания:
- Первичная, или идиопатическая (AL-форма). Появляется неожиданно, без предшествующих признаков. В ряде случаев носит наследственный характер. Первичный амилоидоз почек диагностируется редко и не считается следствием других заболеваний.
- Вторичная (АА-форма). Приобретается в течение жизни после возникновения аутоиммунных патологий и прочих функциональных изменений в организме. Вторичный амилоидоз почек часто выявляется как осложнение основного заболевания.
- Локальная (АЕ-форма). Развивается в некоторых новообразованиях, например, при раке щитовидной железы. При этом в тканях выявляются узловые уплотнения.
- Врожденная амилоидная дистрофия (AF-форма). Появляется из-за генетических нарушений, наследуется детьми от родителей. Передается по рецессивному или доминантному типу. Существует несколько форм, характерных для определенной местности. Разновидности отличаются по степени тяжести заболевания, времени проявления его признаков и составу полисахарида
- Старческая. Болезни подвержены люди старше 80 лет из-за нарушений белкового обмена в организме.
Медики дифференцируют 20 белковых комплексов, которые возникают вследствие аутоиммунного заболевания. По классификатору, первая буква – это название болезни, а вторая – вид фибриллярного или специфического белка.
Часто только по амилоидозу почек выявляется основное заболевание, которое до этого момента протекало бессимптомно. Часто из-за трудностей при диагностике лечение начинается слишком поздно, что приводит к гибели пациента.
Диагностика болезни
Заболеваниями почек занимается врач нефролог, поэтому при проявлении первых симптомов амилоидоза стоит обратиться к нему. Для диагностики специалист осматривает пациента, делает подробный опрос о симптомах, которые беспокоят, а также уточняет наличии нефрологических заболеваний у старшего поколения. После сбора анамнеза врач назначает следующие диагностические процедуры:
- Проведение лабораторных анализов (общих и биохимических) крови, мочи, кала, благодаря которым возможно определить уровень бека, холестерина, а также оценить общее состояние здоровья пациента.
- Анализ мочи по Ничипоренко, Зимницкому.
- Компьютерная томография для определения изменений в структуре почек, их размеров.
- Ультразвуковое исследование почек.
- Рентгенография почек.
- Сканирование почек.
- Для максимально полной диагностики проводиться биопсия почек для того, чтобы исключить злокачественный характер болезни.
Источники
- https://propochki.info/bolezni-pochek/amiloidoz-pochek
- https://healfoods.ru/pitanie-pri-boleznyah/pitanie-pri-amiloidoze.html
- https://nefrologiya.pro/pochki/amiloidoz/
- https://pochkam.ru/bolezni-pochek/amiloidoz.html
- https://dinlab.ru/nefrologiya/amiloidoz-pochek-chto-eto-takoe
- https://www.KrasotaiMedicina.ru/diseases/zabolevanija_urology/renal-amyloidosis
- https://vse-zabolevaniya.ru/bolezni-nefrologii/amiloidoz.html
- https://24doctor.info/disease/amiloidoz_pochek/
- https://edaplus.info/feeding-in-sickness/amyloidosis.html
- https://urolog.klinika-abc.ru/lechenie-amiloidoza-pochek.html