Гипофункция и гиперфункция надпочечников – серьезное заболевание, которое может вызывать негативные последствия. Оно приводит к изменению уровня гормонов, вырабатываемых эндокринной системой, в результате чего нарушается нормальная работа всего организма. Парный орган расположен в задней части брюшной полости, а его функционирование может нарушаться под воздействием самых разных факторов.
- Гипофункция Причины
- Симптомы
Что такое гиперфункция и гипофункция?
Надпочечники относят к железам внутренней секреции, состоят они из 2-х слоев — мозгового и коркового. С помощью данного органа происходит выработка таких гормонов как кортикостерон, адреналин, альдостерон, норадреналин, андрогены, дезоксикортикостерон.
Гиперфункция надпочечников — это повышенная выработка железистых клеток, соответственно под гипофункцией понимается недостаточное продуцирование гормонов органа. Расстройство работы надпочечников приводит к тяжелым заболеваниям, многие из которых опасны для жизни человека.
Как правило, при гиперфункции возникают такие патологии как:
- гиперальдостеронизм;
- гиперкортицизм;
- феохромоцитома;
- гиперандрогения.
Прогноз при гиперфункции и гипофункции надпочечников может быть благоприятным только при своевременном обнаружении патологии и вовремя начатом лечении. В противном случае данные нарушения представляют угрозу для жизни человека.
Симптомы
Аномалии в выработке гормонов, таких как кортизол, могут иметь много причин. Проблема, возможно, заключается в недостаточных количествах, выделяемых адренокортикотропным гормоном гипофиза.
Одна из функций кортизола — поддержание сердца и кровеносных сосудов в сердечно-сосудистой системе. Он контролирует количество глюкозы в крови.
Нарушение гормональной функции гипофункции надпочечников при таких симптомах, как пониженное кровяное давление, пониженный уровень сахара в крови, потоотделение и пристрастие к соленой еде. Другие общие симптомы гипофункции надпочечников характеризуются переутомлением, в конце концов оно продолжает ухудшаться и приводит к снижению веса; мышечной слабостью; отсутствием аппетита; головной болью. Болезни, которые вызывают гиперфункцию, чаще всего возникают при появлении опухолей в этой области, иногда это приводит к перепроизводству различных гормонов.
Примером выступает феохромоцитома, которая встречается редко и обычно доброкачественная, но она способствует секреции надпочечников чрезмерным количеством адреналина и норадреналина (катехоламины).
Симптомы гиперфункции коры надпочечников могут включать высокое кровяное давление, чрезмерное потоотделение, боли в голове и в груди, появляются приступы тревоги.
Причина появления нарушений секреции альдостерона (гиперальдостеронизм) — аденома или синдром Конна. Она часто оказывает влияние на снижение уровня калия в крови. По данным опроса, до 10% общества, которые страдают гипертонией, не замечают проблем с надпочечниками.
Нарушения, связанные с гиперактивностью продукции коры надпочечников, могут быть обнаружены при синдроме Кушинга — расстройстве, связанном с чрезмерным воздействием тканей организма на действие кортизола.
Причины дисфункций
Причинами, вследствие которых образуется гиперфункция, являются:
- постоянный стресс;
- рост злокачественной или доброкачественной раковой опухоли в организме;
- гиперплазия коры надпочечников;
- ожирение;
- сахарный диабет I и II типов.
В международной классификации болезней 10 пересмотра гиперфункция надпочечников относится к классу болезней эндокринной системы, нарушения обмена веществ и расстройства питания, код E00 — E90, к группе «нарушение других эндокринных желез» (E20 — E35) и значится под кодом E27.5.
Гипофункция надпочечников возникает вследствие таких расстройств как:
- аутоиммунные заболевания;
- туберкулез надпочечников;
- опухоль гипофиза;
- наследственность;
- заболевания сердца и сосудов.
В международной классификации болезней 10 пересмотра гипофункция надпочечников также, как и гиперфункция относится к классу заболеваний эндокринной системы, нарушения обмена веществ и расстройствам питания, к группе «нарушения обмена веществ», и значится под кодом E89.6.
При подозрении на проблемы с надпочечниками больному необходимо срочно обращаться к специалисту. В первую очередь нужно попасть на прием к терапевту. Доктор выслушает жалобы больного и на этом основании выдаст направление на прием к узкоспециализированному врачу. Лечением проблемы надпочечников занимается непосредственно врач-эндокринолог.
Профилактика и прогноз течения недуга
При своевременном назначении рационального лечения надпочечниковой недостаточности качество жизни больных с данным заболеванием значительно улучшается. Прогноз течения болезни весьма благоприятный – продолжительность жизни пациента такая же, как и у практически здорового человека.
Специальной профилактики недуга в современной медицине не существует, течение хронического гипокортицизма зависит от предупреждения и купирования надпочечниковых кризов.
Основным методом профилактических мероприятий врожденной недоразвитости надпочечных желез, а в дальнейшем – острой надпочечниковой недостаточности, является недопущение вредного воздействия никотина и алкоголя
В первую очередь пациентам с гипофункцией коры надпочечников и лицам, входящим в группу риска (имеющим наследственную предрасположенность, принимающим в течение длительного времени кортикостероидные препараты), необходимо стать на диспансерный учет у квалифицированного специалиста-эндокринолога.
Любая форма течения недостаточной функции надпочечников является грозным и непредсказуемым патологическим процессом. Именно поэтому каждый человек должен знать основные признаки заболевания, ведь только точный и своевременно поставленный диагноз поможет подобрать правильную тактику лечения, позволяющего вести привычный образ жизни.
Симптомы у женщин и мужчин
Гиперфункция и гипофункция надпочечников может возникнуть у каждого человека, независимо от его половой принадлежности. У мужчин и женщин гиперфункция проявляется следующими симптомами:
- общая слабость;
- повышение артериального давления;
- увеличение жировой массы;
- проблемы с кожным покровом;
- оволосение по мужскому типу у женщин;
- дрожание конечностей;
- чрезмерная пигментация кожи;
- аменорея и бесплодие у женщин;
- сильная потливость;
- рост молочных желез и атрофия мужских половых органов у сильного пола;
- развитие сахарного диабета;
- снижение потенции;
- нарушение работы сердечно-сосудистой системы.
На гипофункцию надпочечников указывают такие признаки как:
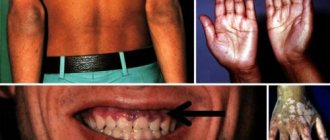
- потемнение кожного покрова (на лице, руках или шее);
- на слизистых оболочках наблюдаются пятна коричневого цвета;
- резкая потеря веса;
- апатия;
- понижение кровяного давления;
- отсутствие аппетита;
- болезненность в области живота;
- общая слабость;
- проблемы с памятью и вниманием;
- сильная раздражительность.
Симптомы вторичного дефицита функции надпочечных желез
Для клинической картины вторичного гипокортицизма характерно отсутствие признаков, связанных со снижением уровня содержания альдостерона:
- диспепсических расстройств;
- артериальной гипотензии;
- гиперпигментации.
У пациентов отмечается наличие неспецифичных симптомов – общей слабости, снижения массы тела. На первый план выступают приступы снижения концентрации глюкозы в крови, которые возникают спустя короткое время после еды. Гипогликемия проявляется:
- резкой слабостью;
- головокружением;
- ознобом;
- головной болью;
- потливостью;
- учащением пульса;
- •чувством голода;
- бледностью кожи;
- нарушением координации движений.
Диагностика
Для того чтобы своевременно выявить и вылечить нарушения работы надпочечников, больной должен как можно раньше обратиться к врачу. Диагностика проходит следующим образом:
- Доктор оценит общее состояние пациента, расспросит о перенесенных заболеваниях и индивидуальных особенностях больного.
- Затем пациенту дается направление на анализ крови и мочи. Кровь больного исследуется на количество эритроцитов и содержание в ней глюкозы, уровень гемоглобина, гормоны, вырабатываемые надпочечниками.
- Кроме того, пациенту назначается УЗИ и МРТ, которые позволяют изучить корковые слои парных органов и выявить нарушения, которые не показал анализ крови или мочи.
У больных, страдающих избыточным весом, не связанным с заболеваниями надпочечников, подкожный жир равномерно расположен по всему телу. У людей, имеющих проблемы с парными органами, жировая прослойка образуется только в определенных местах.
Что такое надпочечники?
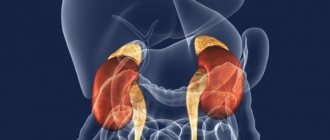
Этот эндокринный орган представляет собой небольшие парные железы, находящиеся прямо над верхними частями почек. Правый надпочечник имеет форму треугольника, а левый — полумесяца.
Гормоны, вырабатываемые этим парным органом, поступают в круг кровообращения и являются важными для жизнедеятельности организма. Каждый надпочечник состоит из двух разных частей: внутреннего мозгового и внешнего коркового слоев. Определенные обстоятельства могут привести к нарушению работы этих желез как в сторону уменьшения активности, так и увеличения.
Традиционное лечение
Терапия нарушения работы надпочечников должна быть проведена незамедлительно, так как любое промедление грозит закончиться для человека крайне неблагоприятно.
При гиперфункции надпочечников врач рекомендует больному в большинстве случаев:
- Оперативное вмешательство (особенно, если имеет место новообразование в органе).
- Кроме того, пациенту назначают уколы кортикостероидов, колоть которые нужно постоянно.
- После улучшения показателей здоровья больной должен принимать лекарственные препараты всю жизнь, для того чтобы болезнь не проявилась с новой силой.
Гипофункцию надпочечников лечат при помощи синтетических препаратов, содержащих минерало- и глюкокортикоиды.
При проблемах с надпочечниками больному рекомендуется избегать острой, жирной и соленой пищи, бобовых, кофе, спиртсодержащих напитков, сладостей.
Лечение
При гиперфункции надпочечников назначают лечение в зависимости от причины возникновения болезни. Если это опухоль, то выбирают методы в зависимости от стадии развития, размера и места расположения образования:
- оперативное вмешательство;
- химиотерапия;
- лучевая терапия.
Если причиной возникновения патологии послужило употребление медикаментов от другой болезни, которые увеличивают выработку гормонов надпочечниками, то нужно снизить их дозу или вовсе заменить препараты на более щадящий вариант.
При других причинах терапия заключается в пожизненном употреблении кортикостероидов.
Одна из эффективных методик – это использование комплекса синтетических глюкокортикоидов.
Внимание! Назначать такие гормональные препараты может только эндокринолог, изучив результаты анализов и инструментальных обследований пациента.
Диета заключается в ограничении соли до 10 г в день. Необходимо исключить такие продукты:
- сухофрукты;
- бобовые;
- чай;
- шоколад;
- какао;
- орехи.
Запрещается есть жареные и жирные блюда, только сырые, вареные или тушенные. Также следует ограничить сладкие продукты.
Лечение при надпочечной недостаточности – пожизненное, поскольку клетки органа не могут обеспечивать нормальную выработку гормонов. Заместительная терапия проводится кортикостероидными медикаментами.
Если после недели терапии состояние пациента улучшилось, это свидетельствует о правильности диагноза гипофункции надпочечников и подобранного лечения.
Со временем можно уменьшить дозу и перейти на таблетированные препараты на основе минерало- и глюкокортикоидов.
Диета должна содержать повышенное количество:
- витаминов А, С, Е;
- белков;
- питательных веществ;
- калорий.
Суточное количество соли нужно контролировать и не превышать норму в 3-10 г.
К употреблению рекомендуются такие продукты:
- яйца, салат, проросшие зерна пшеницы (витамин Е);
- цитрусы, шиповник, смородина (витамин С);
- печень животных или рыбы, морковь (витамин А, влияющий на нормальное функционирование коркового слоя);
- морская соль, содержащая много полезных микроэлементов;
- арахис, отруби, которые активизируют работу желез.
Пациенту нужно значительно уменьшить нагрузки, физические и психические. Нужен полный покой хотя бы в первые дни после назначения лечения. Рекомендуется перестать употреблять алкогольные напитки и снотворные медикаменты.
Народное лечение
Как и в любом другом случае, народная медицина не является панацеей, а лишь выполняет поддерживающую роль в лечении.
- Настойка из подснежников
Для приготовления лекарственного препарата берут 80 г сухих соцветий подснежников, заливают их 500 мл водки, затем убирают смесь на 40 дней в солнечное место. Употребляют по 20 капель по 3 раза за день. Для улучшения вкуса к лекарству можно добавить десертную ложечку цветочного меда. Такая настойка нормализует деятельность надпочечников.
Гормоны и их функции
Корковый слой надпочечников вырабатывает стероидные гормоны — это вещества, производные холестерина.
Минералокортикоидные гормоны, которые отвечают за регуляцию артериального давления и количества крови, циркулирующей в сосудах, вырабатываются в пучковом (наружном) слое коры надпочечника.
Клубочковый слой коры выделяет глюкокортикостероиды. Это вещество регулирует уровень белка, жиров и углеводов в теле человека. Также этот гормон отвечает за работу иммунной системы человека.
Но главная его задача — помогать организму адаптироваться к стрессовым ситуациям. Внутри мозгового вещества вырабатывается гормон, отвечающий за мышечную массу, волосяной покров и сексуальное влечение человека. Во внутренней же части железы вырабатываются катехоламины — вещества, которые отвечают за быстроту реакции в стрессовой ситуации (адреналин, норадреналин).
Осложнения недостаточности функции надпочечниковых желез
У пациентов с нарушением выработки глюкокортикоидных гормонов наблюдается развитие криза надпочечниковой недостаточности, который характеризуется обострением:
- сердечно-сосудистой недостаточности – резким падением кровяного давления, тахикардией, ослаблением сердечного ритма;
- желудочно-кишечных проявлений – у больного возможны неукротимая рвота и многократный понос;
- внезапной олигоурии – снижением количества выделяемой мочи;
- нервно-психической формы – у больного могут возникнуть галлюцинации, потеря адаптивных способностей организма к стрессовым ситуациям.
Пациенты с болезнью Аддисона должны следить за состоянием сердца и сосудов
Аддисонический криз является острым коматозным состоянием, которое развивается вследствие:
- уже имеющейся хронической гипофункции коркового слоя надпочечников;
- адреналэктомии – удаления одной или обеих надпочечных желез при синдроме Нельсона (аденомы гипофиза);
- резкой отмены глюкокортикоидных гормонов;
- синдрома Шмидта – аутоиммунного тиреоидита;
- синдрома Уотерхауза-Фридериксена у новорожденного при родовой травме или внутриутробной инфекции;
- кровоизлияния в надпочечные железы в процессе тяжелой и затяжной родовой деятельности, при травмах грудной клетки и живота, ожогах, остром воспалительном процессе в брюшине (перитоните), гнойном воспалении мягких тканей (сепсисе).
При появлении признаков острой надпочечниковой недостаточности пациенту необходимо обратиться за помощью квалифицированного специалиста, который проведет комплексное обследование и назначит эффективное лечение острого патологического состояния. В противном случае аддисонический криз может закончиться смертью.
Гиперфункция надпочечников
Сама приставка гипер в названии гиперфункция говорит о том, что железа вырабатывает излишнее количество гормонов. К этому приводит несколько причин:
- Опухолевое образование на органе.
- Значительное увеличение верхнего слоя железы.
- Нарушены функции организма из-за избыточного веса или сахарного диабета.
- Хроническое состояние стресса.
- Беременность.
Гиперфункция делится на несколько отклонений, каждый из которых имеет свои симптомы:
- Избыточное количество такого гормона, как глюкокортикоид, отвечающего за исправную работу иммунитета и стабильное давление крови в артериях, приводит к возникновению гиперкортицизма. К причинам такой патологии относят болезнь Иценко-Кушинга, когда поражаются одновременно надпочечник и гипофиз, или опухоли в легких. Симптомы данного заболевания: избыточный вес, понижение мышечного тонуса, повышенное давление, кожные заболевания. Сила проявления симптомов зависит от масштаба поражения. Данная патология называется гиперфункция коры надпочечников.
- Переизбыток минералокортикоидов, отвечающих за контроль количества электролита в плазме. Характеризуется такими симптомами, как гипертония и скачки давления, которые фиксируются у достаточно молодых людей. Причиной данной патологии может быть аденома, карцинома или гиперплазия коры надпочечника.
- Нарушение функции коры надпочечника, например, как опухоль, может привести к гиперандрогении. Симптомами такой патологии может быть ранее половое созревание, недостаток роста, сбой в менструальном цикле. У женщин наблюдается повышенный рост волос на лице, груди, руках и ногах, мышечная масса значительно увеличивается, наступает бесплодие.
- Гиперфункция мозгового слоя надпочечников заключается в избытке катехоламинов. Они выбрасываются в кровь в больших количествах из-за опухоли, которая могла вырасти во внутренних слоях органа. Проявляется данная патология скачками давления, вегетососудистой дистонией. Руки больного дрожат, человек стремительно теряет вес.
Симптомы избытка минералокортикоидов
Гормоны минералокортикоиды отвечают за кровоток. Превышение количества гормонов данного типа сказывается в перепадах АД. В этом случае препараты не помогают пациенту стабилизировать давление.
Вследствие переизбытка этого гормона может появиться гиперальдостеронизм. Нарушается водно-солевой баланс. Во всех системах организма могут происходить изменения. Проявление синдрома болезней надпочечников может выражаться с разной интенсивностью.
Следующие симптомы будут сопровождать патологию:
- Повышение артериального давления;
- Частые позывы в туалет;
- Головная боль;
- Тошнота.
Гипофункция надпочечников
Гипофункция надпочечников, то есть снижение активности железы, вызывается 2 основными причинами. Первая — деструктивные повреждения коры, вторая — нарушение выработки адренокортикотропного гормона гипоталамусом, который стимулирует работу коры надпочечников.
Причин возникновения такого сбоя несколько:
- Ткани надпочечника разрушаются иммунной системой человека в результате сбоев в ее работе.
- Туберкулезное заболевание надпочечников.
- Сосудистая патология.
- Возникновение опухоли.
- Острая недостаточность надпочечника.
Выделяют несколько проявлений гипофункции надпочечников:
- Потемнение кожи всего тела.
- Потеря мышечного тонуса, хроническая усталость.
- Снижается масса тела.
- Снижается артериальное давление.
- Потеря аппетита.
- Возникает нарушение пищеварительной системы. Больного постоянно тошнит и рвет.
- Возникает боль в животе.
- Беспричинная раздражительность. Общая апатия.
- Ухудшается память. Рассеивается внимание.
При обнаружении одного или нескольких симптомов гипофункции или гиперфункции надпочечников, следует немедленно обратиться к врачу. Чем раньше будет начато лечение, тем больше шансов на благополучный исход.
Гипофункция
В этом случае речь идет о сниженной выработке гормонов. При этом заметно, как внутренние органы постепенно утрачивают свои функции. В острой стадии у больного отмечается снижение жизненного тонуса и нарушения в работе жизненно важных систем. Хроническая гипофункция имеет вторичную и третичную форму. Первая развивается при поражении тканей надпочечников. Вторая диагностируется реже и приводит к постепенной атрофии железы.
Причины
Гипофункция возникает в результате неправильных аутоиммунных реакций организма, вызывающих разрушение тканей и клеток надпочечников. Это самая распространенная причина заболевания. Иногда провоцирующим фактором становится туберкулез парной железы. Кроме того, гипофункция может быть спровоцирована:
- плохой наследственностью,
- сердечнососудистыми патологиями,
- опухолями гипофиза,
- нарушениями иммунной системы.
Симптомы
Гипофункция надпочечников проявляется целым рядом симптомов. Главный из них – изменение цвета кожи на более темный оттенок. На степень выраженности пигментации влияет тяжесть патологии и длительность ее течения. Сначала она наблюдается на открытых участках тела – руках, лице, шее. Иногда наблюдаются белые пятна, которые называют «витилиго». На слизистых оболочках возможно образования коричневых участков. Среди других проявлений можно отметить:
- хроническая усталость и слабость мышц,
- уменьшение массы тела без видимых причин,
- расстройства пищеварения,
- пониженное артериальное давление,
- раздражительность, апатия,
- ухудшение памяти, рассеянность.
Гипофункция и гиперфункция надпочечников указывает на развитие тяжелого заболевания, поэтому не стоит игнорировать самые первые тревожные симптомы. Необходимо срочно посетить терапевта.
Диагностика заболевания
Проблемой надпочечников занимается эндокринолог. После сбора анамнеза специалист направляет пациента на ряд процедур, которые помогут диагностировать заболевание и дать полную картину процессов, происходящих в надпочечниках:
- Анализ крови на гемоглобин.
- Кровь на сахар и количество электролитов.
- Кровь на наличие и уровень кортизола и других гормонов.
- Для исключения туберкулеза.
- Для изучения коры и мозгового вещества надпочечников проводится ультразвуковое исследование органа.
Современные методы диагностики
Для постановки точного диагноза пациент должен пройти ряд лабораторных и инструментальных обследований:
- общеклинический анализ крови;
- исследование мочи и крови для определения концентрации гормонов;
- УЗИ или МРТ надпочечников;
- биохимическое исследование крови для измерения уровня калия, натрия, глюкозы, креатинина;
- серологический скрининг – обнаружение в крови пациента аутоиммунных антител класса G, направленных против собственных клеток коры надпочечников (чаще всего эту методику применяют для диагностирования атрофии тканей надпочечников).
Результат общеклинического исследования крови при недостаточной функции надпочечных желез фиксирует снижение уровня гемоглобина и уменьшение численности эозинофилов
Однако при наличии у пациента симптомов кризисной надпочечниковой недостаточности лабораторная диагностика затруднена – для оказания неотложной помощи требуется введение адренокортикотропного гормона и последующее определение в моче стероидных компонентов, уровень которых у пациентов с синдромом Аддисона практически не изменяется. Характерными лабораторными признаками надпочечникового криза являются:
- резкое снижение концентрации гормонов коркового слоя – альдостерона, кортизона;
- увеличение показателей креатинина и калия;
- уменьшение уровня содержания в крови пациента глюкозы (свидетельствует о развитии гипогликемического состояния) и натрия.
Для диагностирования первичной или вторичной гипофункции коркового слоя наиболее информативными лабораторными тестами считаются:
- исследование концентрации адренокортикотропного гормона – низкая его концентрация наблюдается при дефиците АКТГ, высокая – при аддисоновой болезни;
- проба со стимуляцией адренокортикотропного гормона – на первичную надпочечниковую недостаточность указывает отсутствие увеличения уровня содержания кортизола при введении АКТГ;
- проба с инсулиновой гипогликемией – для провокации гипогликемического состояния пациенту вводят инсулин непродолжительного действия и определяют показатели кортизола.
Ультразвуковое исследование надпочечников может регистрировать увеличение размеров желез и наличие в них различных новообразований
При недостаточности коры надпочечниковых желез пациентам проводят лабораторные исследования, которые проверяют функциональную деятельность щитовидной и половых желез. Также пациенту необходимо пройти тест на ВИЧ-инфекцию, позволяющий выявить, присутствует ли в организме вирус иммунодефицита человека.
Лечение заболевания
Гиперфункция лечится инъекциями кортикостероидов. При стабилизации больного и улучшении его самочувствия инъекции заменяются на таблетки.
Как правило, такой пациент вынужден принимать лекарства пожизненно. Больной до конца жизни остается под наблюдением врача, который при улучшении состояния прописывает ему вместо кортикостероидов глюкокортикоиды или минералокортикоиды.
Гипофункция надпочечников также лечится медикаментозно. Но дозировка принимаемых препаратов не меняется на протяжении всей жизни пациента, так как это может привести к ухудшению состояния.
Такой больной должен соблюдать постоянную диету, исключающая алкоголь и соленые продукты. Она должна быть калорийной, содержать витамины, микроэлементы. Больному рекомендуется избегать стрессовых ситуаций.
Профилактика заболевания
Так как главной причиной, вызывающей дисфункцию надпочечников, является постоянное состояние стресса, то для профилактики заболевания следует беречь нервную систему, избегать конфликтов и причин для нервных срывов.
Немаловажный фактор в предупреждении заболеваний — укрепление иммунной системы организма. Для этого надо регулярно заниматься спортом, например, плаванием. Следует закаливать свой организм холодными обтираниями, а затем и обливаниями.
К профилактическим мерам можно отнести и средства лечения народной медициной, например, употребление отваров лечебных трав.
Полезен настой хвоща, герани или подснежника. Очень хорошо укрепляет организм настойка из медуницы или шелковицы.
Лечебные травы завариваются как чай, но с небольшой разницей: настойка должна отстояться примерно час. Употреблять средства можно каждый день. Рекомендуется при первых же симптомах гипофункции или гиперфункции надпочечников обратиться к врачу. Самостоятельно такое заболевание не пройдет.
Надпочечники при своем небольшом объеме выполняют очень важные процессы в организме. Каждый участок ткани надпочечников отвечает осуществляет безпрерывную выработку жизненно важных гормонов. И при дисфункции любого отдела органа, страдает весь организм. Потому очень важно знать, как определить первые признаки развития нарушения в работе этого важного органа.
Стоит понимать, что помимо частичных повреждений надпочечника, орган может просто неправильно выполнять свою основную функцию. В таком случае появляется гипофункция и гиперфункция надпочечников.
Каждое из состояний имеет свои особенности и чревато различными последствиями, но людям важно знать, как распознать недуг на первых стадиях развития, поскольку неправильная работа приводит к изнашиванию органа и сопутствующим поражения организма. Симптоматика гипер и гипофункции надпочечников различна, но в обоих случаях невероятно вырабатываются гормоны.
Какую роль играют гормоны
Надпочечники всем своим объемом без перерывов вырабатывают те или инфе гормоны. Они выступают в роле стабилизаторов работы организма, и позволяют всем системам полноценно работать.
В корковом слое органа происходит синтез очень важных стероидных гормонов, представляющих собой вещества, производные холестерина. И они могут быть как положительными, так и негативными. Гиперфункция коры надпочечников вызывает увеличенную выработку жиров, которые попадают непосредственно в сосуды.
Еще одна группа важных минералокортикоидных гормонов вырабатывается в пучковом слое коры органа. Эти вещества важны для поддержания в норме артериального давления, соответственно они контролируют скорость циркуляции крови и ее количество в сосудах. Повышенная активность надпочечников в данном проявлении приводит к развитию сердечно – сосудистых недугов.
Полноценное функционирование организма также невозможно без гормонов, синтезирующихся в клубочковом слое коры органа. Здесь продуцируются глюкокортикостероиды, которые контролируют уровень белка в организме, а также стабилизируют содержание углеводов и жиров в теле.
Но это еще далеко не полный перечень влияния органа. Гормоны надпочечников отвечают за рост мышечной массы, либидо и волосяной покров. А также катехоламины – которые обеспечивающие быструю реакцию человека в экстренных ситуациях. Избыток катехоламинов приводит к повышенной тревожности и постепенному серьёзному расстройству нервной системы.
Важно! Гипо и гиперфункция надпочечников приводит к необратимым процессам в организме человека. Данные нарушения опасны, как для взрослых, так и для детей, поскольку они воздействуют, как комплексное расстройство организма. И чем раньше обнаруживается недуг, тем выше вероятность его безболезненного устранения.
Травяные сборы при избыточной выработке гормонов
Не следует расстраиваться и опускать руки, если поставили диагноз «гиперфункция надпочечников». Лечение народными средствами поможет улучшить работу этих парных эндокринных органов.
В терапевтических целях можно использовать лекарственную медуницу, листья и стебли которой разрешается употреблять в свежем виде. В ее состав входит много полезных минералов и витаминов. Из этого растения для лечения гиперфункции надпочечников готовят отвар, который стимулирует продукцию гормонов.
Для приготовления настойки необходимо подготовить 30 грамм сухой травы. Ее заливают кипятком и оставляют до полного остывания. Затем полученную смесь хорошо процеживают. Принимать отвар необходимо не менее 4 раз в день по 250 мл желательно за 30 минут до еды. Длительность лечения составляет 2-3 месяца.
Еще при гиперфункции надпочечников полезно употреблять отвар из черной и белой шелковицы. Для создания этого напитка потребуются листья тутового дерева. Их сначала надо хорошо промыть, после чего мелко нарезать. В 1 литр воды необходимо добавить 4 столовые ложки измельченных листьев и варить на небольшом огне в течение 15 минут. Остывшую смесь останется лишь процедить. Пить ее рекомендуется, как обычный чай. Чтобы улучшить вкус, в напиток добавляют ложку меда.
Для предотвращения развития гиперфункции коры надпочечников, следует обязательно придерживаться некоторых правил в питании. Стоит отказаться от употребления гороха, шоколада, фасоли, какао, крепкого чая и грецких орехов. Лучше отдать предпочтение сырым куриным желткам, луку, свежей зелени, домашнему творогу и печеным яблокам.
Как проявляется гиперфункция надпочечников
Основные причины неправильного функционирования надпочечников кроются в серьёзном стрессе, либо в наследственной предрасположенности. Гиперфункция мозгового слоя надпочечников и остальных его участков приводит к повышенной концентрации синтезируемых гормонов.
Данную дисфункцию вызывает несколько возможных факторов:
- Регулярная нервная пере напряжённость.
- Беременность.
- Появление доброкачественных и злокачественных образований в органе.
- Рост коркового вещества надпочечников.
- Сахарный диабет.
- Ожирение.
Все это заставляет надпочечники работать неверно. И это может проявляться несколькими видами недуга с определенной симптоматикой:
- Повышенная выработка глюкокортикоида, которую может вызывать синдром Иценко Кушинга, приводит к слабости, потере мышечного тонуса, а также вызывает рост веса и артериальная гипертензия.
- Нарушенная функция мозгового слоя органа приводит к появлению нарушений в работе сердечно – сосудистой системы. При этом человек испытывает слабость и стремительно теряет массу тела.
- Дисфункция коры надпочечника значительно отражается на работе половых органов, приводит к раннему половому созреванию, а также рост волос на лице, груди и теле. У женщин часто наблюдается нарушение менструального цикла.
- Изменение концентрации минералокортикоидов возникает часто в следствие аденомы или карциномы. Это нарушение сопровождается резкими скачками давления, при этом часто явление встречается у молодых пациентов.
Причины патологии
Возникает гиперфункция коры надпочечников в результате чрезмерной активности железистых клеток. Эта особенность появляется при функциональных расстройствах или вследствие развития воспалительных процессов. У детей встречается редко гиперфункция надпочечников.
Причины ее образования могут быть разные, но самыми распространенными являются:
- Гиперплазия — изменение размеров парной железы.
- Функциональные нарушения организма: сахарный диабет, ожирение, вынашивание ребенка, стресс.
- Опухоли, поражающие надпочечники.
Гипофункция надпочечников – основные признаки и симптомы
Пониженная выработка гормонов в надпочечниках получила название гипофункция. Это явление имеет свою клиническую картину и нуждается в не менее тщательной диагностике и терапии, чем гиперфункция.
Гипофункция мозгового вещества надпочечников и других его участков появляется по нескольким причинам:
- В результате сбоев иммунной системы, которые приводят к тому, что сам организм уничтожает клетки надпочечников, воспринимая их, как инородное тело.
- При серьезных нарушениях сердечно – сосудистой системы.
- Туберкулез надпочечников.
- Появление новообразований.
- Надпочечниковая гиперандрогения.
Дефицит, недостаток гормонов в таком случае приводит к постепенному ухудшению всего организма. В зависимости от того, какие гормоны, вырабатываемые надпочечниками синтезируются в меньшем количестве, определяется и клиническая картина.
Но к самым распространенным симптомам дисфункции относят такие нарушения:
- Нарушение функций эндокринной железы, что проявляется замедлением метаболизма.
- Резкий рост массы тела.
- Появление растяжек на коже.
- Потеря мышечного тонуса.
- Повышенная раздражительность.
- Образование синяков на теле даже при небольшом прикосновении.
- Сыпи, угри и прочие проблемы с кожным покровом.
- Резкие повышения артериального давления.
- Дрожание рук или пальцев.
- Нарушение менструального цикла.
- Ожирение.
- Бесплодие.
- Воспаление сальных желез.
- Гипертонические кризы и т.д.
У детей часто наблюдается:
- Ранее полове созревание.
- При избыточной выработке андрогенов появляется чрезмерный рост волос на теле.
- Низкий рост.
- Псевдогермафродитизм, который проявляется еще в момент рождения у девочек.
- У мальчиков наблюдается увеличение полового члена.
Эти симптомы могут проявляться по одиночно или в различной комбинации, поэтому даже один из них должен заставить обратиться к врачу.
Важно! Больные гипо и гиперфункцией надпочечников часто чувствуют постепенное ухудшение состояния. И это при том, что на начальных стадиях развития недуга симптоматика достаточно сглаженная, поэтому трудно определяется, но внимательное отношение людей к своему здоровью, и периодическое посещение врача – эндокринолога, позволяет предотвратить развитие запущенной формы недугов.
Общая характеристика гормонов.
Надпочечники (син.: надпочечные железы; неточный син.: адреналовые железы; лат. — glandulae suprarenales, epinephra, hypemephra) представляют собой парные эндокринные органы, расположенные в забрюшинном пространстве над верхними полюсами почек. Каждый надпочечник состоит из внутреннего мозгового вещества и наружного коркового вещества. Мозговое и корковое вещество различны по происхождению, строению, функции и характеру продуцируемых гормонов. Кора надпочечников происходит из мезодермы и секретирует несколько стероидных гормонов — кортикостероидов; мозговое вещество происходит из эктодермы и продуцирует биогенные монрамины — катехоламины.
Кора надпочечников имеет жизненно важное значение, функцию мозгового вещества может заменять вненадпочечниковая хромафинная ткань, способная к синтезу катехоламинов. Гормоны надпочечников обладают большим разнообразием биологических свойств и весьма широким спектром действия на обменные процессы, участвуют в регуляции многих физиологических функций в обычных условиях и в процессе адаптации организма к меняющимся условиям, в том числе при воздействии экстремальных факторов.
Гормоны коры надпочечников действуют в клетках-мишенях аналогично другим стероидным гормонам. Проникнув в клетку, они после связи с цитозольным специфическим рецептором в виде комплекса «гормон-рецептор» транспортируются в ядро клетки и после связи с акцептором хроматина инициируют образование мРНК и другие протеосинтетические реакции.
Корковое вещество надпочечников состоит из трех зон: клубочковой (zona glomerulosa), пучковой (zona fasciculata) и сетчатой (zona retieulans).
Клубочковая зона.
Эта зона надпочечников синтезирует минералокортикоиды, главным из которых является альдостерон; другие минералокортикоиды играют лишь второстепенную роль. Основная точка приложения действия альдостерона — почки, он действует также на слюнные железы, желудочно-кишечный тракт, сердечно-сосудистую систему. В почках альдостерон стимулирует канальцевую реабсорбцию натрия и экскрецию ионов калия, водорода, аммония и магния. Этот процесс играет важнейшую роль в поддержании электролитного баланса организма, а также имеет существенное значение в регуляции объема экстрацеллюлярной жидкости. Подобное воздействие, хотя и значительно более слабое, альдостерон оказывает на внепочечный транспорт натрия и калия. Через натрий альдостерон влияет на резистивные сосуды, способствуя повышению их тонуса.
В регуляции биосинтеза и секреции альдостерона участвуют несколько механизмов: ренин-ангиотензиновая система через образование ангиотензина-11, связанное с изменениями объема крови и почечного кровотока, непосредственная субстратная регуляция через концентрацию натрия и калия; определенное влияние на образование альдостерона оказывает АКТГ, а возможно и другие факторы.
Пучковая зона.
Данная зона продуцирует глюкокортикоиды — гидрокортизон (кортизол) и кортикостерон. Главная роль принадлежит кортизолу. Глюкокортикоиды обладают различными метаболическими и физиологическими (патофизиологическими) эффектами. Метаболические воздействия глюкокортикоидов проявляются в основном на уровне углеводного и белкового обменов. Они участвуют также в жировом, водно-электролитном обменах и некоторых других метаболических процессах. Глюкокортикоиды способствуют всасыванию углеводов в кишечнике, тормозят их превращение в печени в жиры, способствуют накоплению гликогена в печени, ослабляют утилизацию глюкозы в мышцах, соединительной, лимфоидной ткани. Особо важное значение имеет способность глюкокортикоидов стимулировать процессы гликонеогенеза, т. е. мобилизовать резервные источники углеводов при израсходовании их непосредственных запасов.
Своеобразно влияние глюкокортикоидов на белковый обмен. Они активизируют синтез многих ферментных и неферментных белков в печени и в то же время обладают выраженным ингибирующим синтез и катаболическим действием в отношении белков мышц, соединительной, лимфоидной и других тканей.
Глюкокортикоиды оказывают действие на жировой обмен. Помимо торможения липогенеза и усиления мобилизации жиров из депо и кетогенеза, они оказывают пермиссивное действие на жиромобилизующий эффект катехоламинов, а при длительном избытке способствуют избыточному отложению жира с характерной его топографией. Роль этих гормонов в поддержании артериального давления в основном обусловлена их пермиссивным свойством, которое заключается в действии катехоламинов на сосудистые стенки и миокард, а также стимуляцией синтеза катехоламинов.
Другие свойства глюкокортикоидов проявляются в основном в патологических условиях или при длительном воздействии значительных доз экзогенных гормонов.
- Противовоспалительное действие глюкокортикоидов обусловлено их сильно выраженным стабилизирующим действием в отношении мембран клеток и их органелл (лизосом, митохондрий и др.), торможением освобождения гистамина, серотонина, синтеза кининов и простагландинов, адгезии и эмиграции лейкоцитов, влиянием на активность комплемента и др.
- Противоаллергическое и иммуносупрессивное (депрессивное) действие глюкокортикоидов включает ряд их противовоспалительных свойств. Кроме того, они тормозят образование лимфоцитов и способствуют их разрушению. инволюции лимфоидной ткани и лимфопении. Одним из проявлений действия глюкокортикоидов служит также эозинопения.
- Глюкокортикоиды ограничивают и подавляют размножение и активность фибробластов и образование коллагена. В связи с этим (а также с катаболическим эффектом в белковом обмене) они задерживают заживление механических и других повреждений тканей (ран и др.).
- В пищеварительной системе глюкокортикоиды вызывают усиленную секрецию соляной кислоты и пепсина и способствуют возникновению язвы.
Секреция глюкокортикоидов полностью находится под контролем АКТГ, в свою очередь контролируемого гипоталамическим КРГ (кортиколиберином). Между уровнем глюкокортикостероидов и кортиколиберина в норме существует отрицательная обратная связь.
Сетчатая зона надпочечников.
Эта зона синтезирует мужские половые (андрогенные) гормоны. Последние влияют на развитие мужских наружных половых органов и вторичных половых признаков, а также на другие внешние признаки мужского организма (строение тела, липа, тембр голоса) и некоторые свойственные мужским особям особенности поведения. Кроме того, андрогены обладают выраженным анаболическим действием, усиливая синтез белков (особенно — скелетных мышц). Секреция андрогенов находится под контролем АКТГ. Однако в отличие от кортизола в системе регуляции их синтеза в заметной степени обратная связь не реализуется и при повышении уровня андрогенов ингибирования синтеза кортиколиберина и адренокортикостероидного гормона не происходит.
Диагностика заболевания
Назначить лечение специалист может только после проведения ряда диагностических процедур. В первую очередь больной или его близкие должны описать все проявления недуга, а также все неприятнее ощущения.
Первоначально для установки диагноза берется анализ крови и мочи, в которых выявляются:
- Содержание гемоглобина.
- Количественный показатель глюкозы и эритроцитов.
- В нужном ли количестве содержатся гормоны надпочечников.
При отклонениях в этих показателях назначается УЗИ и МРТ, что позволяет более точно установить форму и степень развития недуга. При этом стоит помнить, что обследования усложняются при ожирении больного, и эмоциональной нестабильности. Все эти процедуры безболезненны, поэтому бояться их прочти не стоит.
Терапия дисфункций надпочечников
При нарушении функций надпочечников очень важно своевременно обращаться к специалистам. В любом случае больному рекомендуется придерживаться здорового образа жизни и избегать стрессов. А для решения проблемы используются гормональные препараты, которые могут вводиться инъекционно или орально.
При положительной динамике развития недуга они заменяются более щадящими, и принимать лекарственные препараты данной группы необходимо на протяжении всей жизни, поскольку заставить орган нормализовать выработку гормонов невозможно.
Конкретный вид гормона и его концентрацию может определить только врач после тщательных обследований пациента, оценив степень необходимости помощи железам внутренней секреции. Помимо гормональной терапии проводится лечение сопутствующих болезней. Если не устранить причину появлении дисфункции, успешного развития заболевания не возможно прогнозировать.
А если появляется острая форма течения недуга, то необходимо срочно обращаться к врачам, иногда даже есть необходимость в оперативном вмешательстве. Если больной озадачен признаком нарушения работы органа, то стоит незамедлительно обращаться к специалистам.
Как избавится от недостаточности надпочечных желёз?
Весь процесс лечения такого постоянного и вялотекущего заболевания должен быть направлен на искусственное замещение недостающих гормонов и на ликвидацию патологического агента, который привёл к повреждению органов (оздоровление очагов воспаления, оперативное вмешательство по ликвидации новообразований).
Рекомендуется диета с повышенным содержанием белков, витаминов, калорий и кухонной соли до 10 г/сутки, ограничение полностью приёма алкоголя. Пациентам нужно стараться по максимуму избегать тяжёлых физических и нервных нагрузок, больше отдыхать. Больным стоит морально подготовиться к необходимости пожизненного применения синтетических гормональных препаратов (преднизолон, гидрокортизон и другие) и возможности возникновения побочных эффектов.
Искусственные гормоны – это препараты с очень сложной схемой назначения, подъём и понижение дозы зависят от многих факторов и использовать их хаотично нельзя! Самостоятельное лечение при недостаточности коркового слоя надпочечных желёз зачастую приносит ещё больше вреда, чем пользы.
В то же время при своевременной диагностике и адекватному курсу терапии наблюдается нормализация образа жизни пациентов. Женщины с такой патологией могут спокойно беременеть и самостоятельно рожать.
Профилактика
Поскольку нарушение в работе органов происходит в организме вследствие упадка иммунной системы, то главной профилактикой является укрепление иммунной системы, и предотвращение развития хронических заболеваний.
Для этого необходимо проводить процедуры обливания и обтирания холодной водой. Еще одним важным моментом в профилактике является минимизация стрессовых ситуаций, поскольку в момент нервного перенапряжения в большей части случаев и происходит сбой в работе надпочечников.
В остальном здоровый образ жизни, прогулки по свежему воздуху и правильное питание становятся залогом полноценной работы органа в и хорошего самочувствия человека.
Симптомы избытка глюкокортикоидов
Гормоны этого вида отвечают за обмен веществ, регулировку АД и систему иммунитета. При избытке глюкокортикоидов в организме происходит развитие заболевания — гиперкортицизм.
Симптомы гиперкортицизма признаки – это болезнь или синдром Иценко-Кушинга; проявления злокачественных образований в лёгких; следствия функциональных нарушений.
Общие признаки проявляются в состояниях:
- Ожирения;
- Дерматических заболеваний;
- Слабости;
- Снижения активности;
- Утомляемости;
- Отёков.
В светло-коричневых пигментных пятнах на коже тоже проявляются симптомы заболевания.
В тяжёлых случаях наблюдается истончение кожи, признаки остеопороза, сильная мышечная слабость, появление грыж, плохое заживление ран, нефролитиаз. Как следствие может возникнуть язвенная болезнь желудка, вторичный сахарный диабет. Возможно изменение психики. Раздражительность может сменяться депрессией или явным психозом.