Немая почка: что это такое?
Почки являются жизненно важным органом человека. Если с какой либо причины почки перестают функционировать, то человек может прожить не более 3 дней. Заболевания почек очень коварны. Основная их опасность заключается в том, что протекают они практически бессимптомно, поражают в большинстве случаев детей и молодых людей, а диагностируются уже на этапе развития почечной недостаточности, когда вылечить болезнь практически невозможно. Единственным шансом на продолжение жизни таких больных является гемодиализ или пересадка донорского органа.
Как почка может быть немой?
Термин “немая почка” придуман врачами-рентгенологами. Данное словосочетание специалисты употребляют в случаях, когда по результатам экскреторной урографии (рентгенологическое обследование мочеполовой системы) отсутствует функция одной из почек, то есть орган “не работает”, и не справляется со своей главной задачей – выделение из организма жидкости и токсических веществ.
Важным моментом является и то, что клинически немая почка никак себя не проявляет (отсутствуют какие либо симптомы ее поражения). Она может длительное время существовать в организме, а человек даже не догадывается, что у него работает только одна почка. В большинстве случаев немая почка является случайной находкой при обследовании с других причин.
Становится понятно, что немая почка – это не болезнь, а лишь тяжелое ее последствие. Такое состояние может вызвать много врожденных и приобретенных заболеваний выделительной системы.
В чем заключается опасность?
Если у человека не функционирует только одна почка, а вторая абсолютно здоровая, то практически нет никакой опасности. Нормальная почка берет на себя всю нагрузку и успешно справляется с задачей и функцией своей “соседки”. Существует опасность развития инфекции (пиелонефрит, цистит), которая может попасть восходящим путем в полую часть не функционирующей почки. Как результат, может развиться ее гнойное воспаление. В некоторых случаях наступает полное гнойное расплавление тканей органа с образованием большого гнойника (пионефроз), который в любую минуту может разорваться и гной инфицирует органы и клетчатку забрюшинного пространства и брюшной полости (перитонит). Такое состояние требует неотложной хирургической помощи, чтобы спасти больному жизнь.
Решение об удалении немой почки должен принять только врач. Если риск развития инфекции низкий, то такую почку не трогают, она может длительно находиться в организме, не причиняя вреда своему хозяину. Если же человек имеет высокий риск инфицирования, то немую почку лучше удалить одним из хирургических способов, чтобы не допустить осложнений.
Как выявить немую почку?
Главным методом, который помогает выявить нарушение функции почки, является экскреторная урография. Это рентгенологическое обследование мочевыводящей системы с помощью введения внутривенного контрастного вещества. Метод основывается на способностях почек концентрировать и выделять рентгеноконтрастные вещества, которые перед исследованием вводят пациенту в виде внутривенной инъекции. Как результат, на снимках получают контрастное изображение почечных чашечек, лоханок, мочеточников и мочевого пузыря.
Для обследования используют контрастные вещества, которые содержат йод (уротраст, урографин и др.). Потому, если у вас аллергия или повышенная чувствительность к йоду, непременно сообщите об этом врачу. Данное обследование вам противопоказано. Врач подберет другой способ определить функцию ваших почек.
Рентгеновские снимки выполняют на 5-7, 12-15, 20-25 минутах. Если на протяжении этого времени контраст еще не выделился, то делают дополнительный отсроченный снимок на 45-60 минуте. Если и тогда контраст на пленке не виден, то можно утверждать, что почка немая.
С помощью такого обследования можно получить данные о:
- расположении почек;
- их анатомической форме;
- размерах и контурах органа;
- о функциональном состоянии;
- форме и размерах мочеточников, мочевого пузыря;
- наличие конкрементов (камней) в полости почек, мочеточников, мочевом пузыре.
Нельзя проводить урографию больным с острой или тяжелыми стадиями хронической почечной недостаточности, так как контрастные вещества являются токсическими для почек. Потому перед обследованием врач обязательно определит креатинин и мочевину в крови, проанализирует общий анализ крови, мочи.
Причины нефункционирующей почки
Причин, по которым почка утратила свою функцию много. Практически любое заболевание мочеполовой системы может в конечном итоге привести к данной патологии. В некоторых случаях отсутствие функции органа врожденное.
Основные этиологические факторы немой почки:
- врожденное недоразвитие почки (гипоплазия или аплазия);
- первично и вторично сморщенная почка (нефросклероз) – замена функционирующей паренхимы органа на соединительную ткань, что приводит к потере ее способностей;
- гломерулонефрит;
- пиелонефрит;
- мочекаменная болезнь (особенно при закупорке камнем мочеточника);
- гидронефроз;
- аномалии развития почек, мочеточников, мочевого пузыря;
- сахарный диабет;
- гипертоническая болезнь;
- системные заболевания соединительной ткани с поражением почек;
- поликистоз почек;
- туберкулезное поражение органов выделительной системы;
- амилоидоз;
- рак почек.
Принципы лечения немой почки
Способы и методы лечения немой почки зависят от причины, которая вызвала патологию, состояния второй почки, наличия факторов риска инфицирования органа.
Нужно для себя уяснить, что вылечить нефункционирующую почку невозможно. Единственным исключением являются случаи, когда прошло мало времени от потери ее функции. Тогда оперативное вмешательство, которое устранит причину, может спасти орган. Например, обтурация (закупорка) мочеточника камнем, травма почки с нарушением ее целостности. Если почка не функционирует уже длительное время, то вернуть ей “жизнь” не удастся. В таких случаях тактика имеет два направления:
- удалить хирургическим путем немую почку с профилактической целью;
- выжидательная тактика с регулярными врачебными осмотрами.
Если у больного не функционируют обе почки, то единственный шанс на спасение – это хронический гемодиализ или операция по трансплантации донорского органа.
Удаление почки называется нефрэктомией. Операцию можно проводить несколькими путями:
1. Полостной доступ – почку удаляют через разрез передней брюшной стенки.
2. Поясничный доступ – орган удаляют, миную органы брюшной полости, через разрез в поясничной зоне.
3. Лапароскопическая операция – это малоинвазивная хирургическая методика, которая позволяет удалить почку через 3 маленьких прокола на передней брюшной стенке.
Рекомендации по сохранению функции здоровой почки
Если так случилось, что у вас обнаружена одна нефункционирующая почка, не стоит впадать в депрессию, нужно заботиться о здоровье второй почки, чтобы жить полной жизнью. Потому очень важно сохранить работающую почку здоровой, для этого придерживайтесь нескольких рекомендаций:
- Наладьте работу ЖКТ. Это снизит в некоторой степени нагрузку на почку по выводу токсинов из организма. Не допускайте запоров.
- Берегите себя от простудных заболеваний, принимайте профилактическими курсами витамины, противовирусные препараты в период эпидемий. Не забывайте о сезонной вакцинации от гриппа. При первых признаках простуды оставайтесь дома и соблюдайте постельный режим, не переносите болезнь “на ногах”.
- Своевременное выявление и лечение сопутствующей патологии.
- Отказаться от вредных привычек (алкоголь, курение).
- Не употреблять нефротоксические медикаменты.
- Беречься от переохлаждений, травм.
- Регулярные занятия физкультурой.
- Соблюдать специальную диету, если почка здорова, не нужно, но необходимо заниматься профилактикой мочекаменной болезни, соблюдать питьевой режим.
- Контролировать артериальное давление, так как есть риск его повышения.
- Регулярные профилактические осмотры у врача.
Если с вами приключилась беда, и вы узнали, что одна почка не функционирует, не падайте духом преждевременно. Ведь возможности человеческого организма безграничны. Много людей живет полной жизнью и с одной почкой, а некоторые даже и не подозревают о такой проблеме своего организма, если вторая почка здоровая.
tvoipochki.ru
Причины патологий
Существует несколько факторов, которые оказывают влияние на работу мочевыделительной системы. Они могут внести изменения в работу почки.
Чаще всего проблемы возникают:
- при наличии мочекаменной болезни;
- атеросклероза (при условии, что бляшка купирует отток крови);
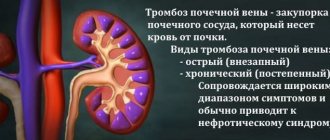
- тромбоза (приток и отток крови нарушается за счет наличия тромба);
- заболеваний онкологического характера (когда сосуды в этой области сдавливает опухоль);
- возникновение кистозных образований.
В список стоит включить и аномалии развития, которые в той или иной мере нарушают отток мочи или приток крови.
Другие возможные причины:
- пиелонефрит (воспалительные процесс поражает различные части органа);
- гидронефроз (болезнь приводит к расширению лоханок и чашечек, накоплению мочи);
- нефрит (протеканием воспалительного процесса непосредственно в паренхиме).
Привести к развитию патологических процессов могут различные факторы, но если нарушен отток мочи или приток крови, то велика вероятность, что в этот процесс вовлечен именно синус почки.
Поскольку эта часть органа крайне важна, имеет непосредственную связь с крупными сосудами и отделами мочевыделительной системы.
Мертвая почка: как с ней жить?
Почки – это жизненно важный орган, без которого человек не может прожить и трех дней. Основная функция данного парного органа состоит в очищении крови от вредных, токсических и ненужных организму веществ, избавлении от лишней жидкости, поддержании стабильного кислотного и электролитного состава внутренней среды организма (гомеостаза). Также почки выполняют и другие, не менее важные, задания. Почечные клетки выделяют гормональные вещества, которые влияют на продукцию костным мозгом эритроцитов (красных кровяных телец), регулируют уровень артериального давления, в почках образуется витамин Д и другие необходимые вещества для жизнедеятельности.
Компенсаторные возможности человеческого организма впечатляют. Так, человек может всю жизнь прожить только с одной почкой (врожденное отсутствие или потеря функции второго органа) и даже не подозревать об этом. Ответ на вопрос о том, возможна ли жизнь с одной рабочей почкой, однозначно положительный. Жизнь с одной почкой абсолютно ничем не отличается от жизни людей, у кого их две, при условии ее здоровья. Потому, если у вас только одна почка необходимо позаботиться о ее благополучии.
Мертвая почка: что это?
Как вы уже, наверное, догадались, мертвая почка – это словосочетание, которое используют врачи в переносном смысле для обозначения почки, которая не функционирует. В литературе также можно встретить такие синонимы:
- немая почка;
- отключенная почка;
- нефункционирующая почка;
- блокированная почка.
Но если рассмотреть данный термин поближе, то словосочетание “мертвая почка”, подходит для обозначения органа, который до того функционировал, но в силу некоторых медицинских проблем и болезней утратил такую способность. На самом деле почка не мертвая, она обеспечивается кровью, иннервируется, в некоторых случаях (зависит от болезни) выполняет даже свою обменную и гормональную функцию, но не справляется со своей главной задачей – выделение из организма жидкости, солей, токсинов и продуктов обмена веществ.
В зависимости от патологического процесса, который привел почку к утере выделительной функции, внешний вид мертвой почки значительно варьирует. Например, гломерулонефрит приводит к сморщиванию почечной ткани, она становится маленькой и сморщенной, не превышает размеры грецкого ореха (по данным УЗИ или при изучении макропрепарарата после хирургического удаления мертвой почки из организма). Гидронефроз, наоборот, приводит к значительному увеличению почки, она становится похожей на шар с водой и в некоторых случаях занимает практически всю брюшную полость.
Нужно уяснить, что мертвая почка – это не какая-то конкретная болезнь, а тяжелое осложнение практически любого заболевания мочевыделительной системы.
Человек может длительное время не подозревать о том, что одна его почка умерла, если вторая продолжает функционировать. Очень часто мертвая почка является случайной находкой при профилактических осмотрах или обследовании по другому поводу.
Коварность заболеваний мочевыделительной системы заключается в длительном бессимптомном протекании. Первые признаки заболевания появляются уже тогда, когда процесс необратим, но и они не ярко выражены и часто люди просто не обращают внимания на такие “мелочи”. Также заболевания почек поражают в основном детей и молодых людей.
Причины мертвой почки
Причин, по которым почка утратила свою функцию, очень много. Практически любое заболевание мочевыделительной системы без своевременного лечения может привести к омертвению органа. Очень часто люди рождаются с нефункционирующим органом (врожденные аномалии развития), но в таких случаях лучше употреблять термин “немая почка”, а не “мертвая”, так как она никогда и не была “живой”.
Самые распространенные причины мертвой почки:
- первичный и вторичный нефросклероз (сморщивание почечной ткани);
- все виды хронического гломерулонефрита;
- хронический рецидивирующий пиелонефрит;
- терминальная стадия хронической почечной недостаточности;
- мочекаменная болезнь, особенно, если камни находятся в мочеточниках и блокируют отток мочи;
- первичный и вторичный амилоидоз (обменное заболевание, при котором происходит накопление в ткани почек амилоидного белка);
- злокачественные почечные опухоли;
- поражение почки туберкулезом;
- поликистозная болезнь;
- заболевания эндокринной системы (сахарный диабет);
- длительно существующая артериальная гипертония;
- наследственные болезни обмена веществ, при которых происходит накопление некоторых продуктов обмена в паренхиме органа;
- гидронефроз;
- системные заболевания соединительной ткани с вовлечением в патологический процесс почек;
- системные васкулиты;
- аномалии развития органов мочеполовой системы.
Как выявить болезнь?
Выявить отсутствие функции почки могут только функциональные почечные тесты. Лабораторные методы диагностики информативны только тогда, когда заболевание активное и поражает оба органа или сопровождается почечной недостаточностью. В таких случаях будут обнаружены изменения в крови (анемия, признаки воспаления, повышение креатинина и мочевины), в моче (изменение основных характеристик мочи и состава ее осадка). Но эти изменения не укажут, какая именно почка больна.
Если вторая почка здорова, то заболевание в большинстве случаев не будет сопровождаться изменениями в крови и моче. В таком случае установить диагноз помогут 2 метода:
- УЗИ почек;
- экскреторная урография.
Ультразвуковое обследование не дает возможности изучить выделительную функцию органа, но с помощью ультразвука, можно увидеть анатомические особенности почек, ее кровоток, наличие дополнительных образований (опухоли, кисты) или включений (камни). Так, если на УЗИ почка маленькая и сморщенная, или большая и гидронефротическая, то с большой уверенностью можно утверждать, что данный орган не функционирует.
Точно ответить на вопрос о том, работает почка или нет, может только экскреторная урография. Это рентгенологическое обследование с введением в вену контрастного вещества. Как правило, сегодня используют йодсодержащие контрасты (урографин, уротраст). Введение таких веществ противопоказано лицам с повышенной чувствительностью или аллергией к йоду.
После введения в организм контраста, он начинает выделяться почками. Тогда и делают рентгеновские снимки. В норме контраст начинает выделяться на 5-7 минуте и продолжается до 20-25 минуты. Если на серии снимков на протяжении этого времени не зафиксировано выделения контрастного вещества, то можно утверждать, что функция почки отсутствует и она мертвая.
Чем опасна нефункционирующая почка?
В большинстве случаев мертвая почка не несет никакой опасности для здоровья человека, и тогда ее не нужно удалять из организма. Но иногда существует риск инфицирования немой почки с развитием гнойного очага в брюшной полости, который требует хирургического удаления, чтобы не допустить распространения инфекции и развития перитонита.
Решение об удалении мертвой почки из организма должен принимать только опытный врач-уролог, учитывая основное заболевание, которое привело к потере функции почки, общее состояния организма, здоровье второй почки, риск инфицирования и развития осложнений.
Тревожные симптомы
Существуют симптомы заболевания почек, при которых нужно обратиться к врачу-нефрологу. Если вовремя заметить проблемы и начать их лечение, то возможно такая катастрофа, как потеря функции почки вас обойдет стороной.
Тревожные почечные симптомы:
- учащение мочеиспусканий на протяжении дня (более 7);
- появление позывов опорожнить мочевой пузырь ночью (в норме люди не должны ходить в туалет ночью, если питьевой режим обычный);
- изменение цвета мочи (темный, красный, розовый);
- боль и резь при мочеиспускании;
- утрудненный отток мочи;
- появление крови в моче;
- ноющая боль в поясничной области;
- стойкое повышение артериального давления.
Если так уж случилось, и у вас диагностировали одну мертвую почку, не падайте духом. В мире миллионы людей живут с одной почкой и радуются жизни, а некоторые даже и не представляют о такой особенности своего организма. Жить полноценной жизнью вполне возможно, но только если вторая почка здоровая. Потому берегитесь, регулярно посещайте своего врача, следите за своим питанием и образом жизни.
tvoyaybolit.ru
Норма и отклонения при УЗИ парного органа
На УЗИ тканей парного органа в первую очередь обращают внимание на такие показатели:
- место расположения;
- парность органа;
- размеры и формы;
- структуры тканей парного органа.
С помощью УЗИ можно определить правильность расположения органа. В норме у здорового человека присутствует 2 почки, располагаются на уровне 1-го и 2-го позвонков. Парный орган защищен жировой тканью, при этом правая почка находится ниже левой. Кровеносные сосуды, жировая ткань и лимфососуды образуют ЦЭК. ЦЭК характеризуется повышенным уровнем эхогенности. При движении почки могут незначительно менять положение, но если одна из почек сильно опустилась вниз, у человека развивается нефроптоз. В среднем длина здоровой почки находится в пределах 100—120 мм, ширина — 50—60 мм, толщина не больше 50 мм. Чтобы оценить структуру органа используют специальный индекс, который вычисляется как соотношение паренхимы к размерам ЦЭК, при этом нормальные показатели не должны превышать соотношение 2:1.
Если обнаружено уплотнение почек, на органе может протекать воспаление, развиваться онкологическое или доброкачественное новообразование. Также почечная паренхима с возрастом становится истонченной, поэтому если человеку более 55 лет и при УЗИ он услышал такое заключение доктора, стоит знать, что это является нормой.
Нефункционирующая почка
Шмыров О.С., Врублевский С.Г., Кулаев А.В.
Нефункционирующая почка (синонимы — немая почка; отключенная почка; мертвая почка) – состояние, при котором, в силу определенных причин, почка перестает выполнять свои функции (экскреторную, осморегулирующую, ионорегулирующую, эндокринную, метаболическую, участие в кроветворении). Потеря функции является тяжелым осложнением различных заболеваний мочевыделительной системы.
Причины
Заболевания мочевыделительной системы, которые без своевременного лечения могут привести к потере функции почки:
- Гидронефроз;
- Мегауретер;
- Пузырно-мочеточниковый рефлюкс;
- Уретероцеле;
- Кистозная болезнь почек;
- Объемные образования почек;
- Врожденное недоразвитие почки (гипоплазия или аплазия);
- Гломерулонефрит
- Системные заболевания соединительной ткани с поражением почек;
- Туберкулезное поражение органов выделительной системы;
- Амилоидоз;
- Другие редкие заболевания
Также возможна потеря функции сегмента удвоенной почки при тех же заболеваниях.
Диагностика
Лабораторные методы диагностики информативны, когда заболевание поражает обе почки и сопровождается почечной недостаточностью. В этом случае будут выявлены изменения в общем анализе крови (анемия, признаки воспаления), биохимическом анализе крови (повышение креатинина и мочевины), в моче (изменение основных характеристик мочи).
Если вторая почка здорова, то заболевание в большинстве случаев не будет сопровождаться изменениями в анализах крови и мочи, за исключением периодов воспалительных осложнений.
Инструментальные методы исследования:
- Ультразвуковое исследование почек с определением кровотока (допплерографией)
- Экскреторная урография — контрастирование нефункционирующей почки не происходит или отчётливо замедленно
Экскреторная урография у ребёнка с гидронефрозом. неотчётливое контрастирование левой почки отмечено только к 45 мин исследования.
- Статическая и динамическая нефросцинтиграфия — объективно, в числовом выражении отображает функцию обеих почек.
Радиоизотопное исследование почек — статическая нефросцинтиграфия у ребёнка с кистозной дисплазией левой почки. Накопление радиофармпрепарата в проекции левой почки не отмечено.
- Компьютерная томография с внутривенным контрастированием — позволяет визуализировать сосудистый пучок почки, определить интенсивность контрастирования ЧЛС.
Компьютерная томография с внутривенным контрастированием того-же пациента — котрастирование в проекции левой почки практически отсутствует, в ткани почки определяются множественные кистозные полости.
Следует понимать, что УЗИ почек позволяет только заподозрить основное заболевание, которое может привести к потере функции.
Непосредственный факт отсутствия функции почки помогут установить функциональные методы исследования (статическая и динамическая нефросцинтиграфия). А также возможно использование менее информативных в плане оценки функции рентгенологических методов исследования.
Лечение
Необходимо отметить, что в данном разделе идёт речь о почке, поражённой необратимо, без возможностей восстановления функции.
Существуют 2 варианта лечебной тактики при данной патологии:
- Удаление почки хирургическим путем;
- Выжидательная тактика с регулярными врачебными осмотрами и инструментальными исследованиями. При мультикистозе почки (не путать с поликистозом, кистозной дисплазией) целесообразна выжидательная тактика, вследствие вероятной спонтанной редукции (исчезновения) почки.
Выбор того или иного принципа определяется индивидуально, в зависимости от основной патологии, которая вызвала потерю функции почки, сопутствующих заболеваний, общего состояния организма и функциональных показателей второй, здоровой, почки.
Если у больного не функционируют обе почки, то единственный выход – это пожизенный гемодиализ или операция по трансплантации донорского органа.
Удаление почки хирургическим путем
- Открытая операция через поясничный доступ – орган удаляют, не затрагивая брюшную полость, через разрез в поясничной зоне.
- Лапароскопическая операция – это малотравматичная хирургическая методика, которая позволяет удалить почку через 3 маленьких прокола на передней брюшной стенке, минимизировать медикаментозную нагрузку и сроки пребывания пациента в стационаре.
Лапароскопическая нефрэктомия.
- Ретроперитонеоскопическая операция — доступ к пораженному органу осуществляется через забрюшинное пространство путем проколов. Доступ целесообразен у детей, перенёсших вмешательства на брюшной полости и носителей вентрикулоперитонеального шунта при гидроцефалии.
Ретроперитонеоскопическая нефруретерэктомия.
В отделении плановой хирургии и урологии—андрологии МДГКБ выполняются все виды операций по поводу нефункционирующей почки, выбор того или иного метода лечения осуществляется хирургом на основании данных клинических, инструментальных и лабораторных исследований.
Прогноз: В случае нормального функционирования второй почки — прогноз в большинстве случаев благоприятный.
Отделение плановой хирургии и уролгии-андрологии. Морозовская детская городская клиническая больница, Москва, 2020г.
www.moroz-uro.ru
Профилактика и прогноз
Прогноз напрямую зависит от первопричины возникновения нарушений, он может быть благоприятным, если пациент вовремя обратился в медицинское учреждение за помощью. При обнаружении раковой опухоли или развитии тяжелых осложнений – прогноз неблагоприятный.
Поскольку диагностировать изменения в работе синуса почки на ранней стадии сложно, в рамках профилактики рекомендуется:
- раз в 6 месяцев сдавать мочу на анализ;
- делать УЗИ органов репродуктивной системы;
- корректировать состояние при наличии системных заболеваний.
Если возникли специфические симптомы, то стоит в срочном порядке обратиться за помощью к нефрологу.
Синус почки – это важная часть органа, которая отвечает за правильное функционирование мочевыделительной системы. Если эта область повреждена, имеются нарушения, то велик риск снижения фильтрационных функций и развития тяжелых осложнений.
Единственная почка
Почки выполняют в организме множество функций. Почки фильтруют шлаки и лишнюю жидкость из крови, поддерживают электролитный баланс крови (регулируют содержание натрия, фосфора, кальция и калия), участвуют в регуляции артериального давления, вырабатывают гормоны, которые необходимы для поддержания здоровья крови и костей.
У большинства людей есть две почки, по одной с каждой стороны позвоночника немного ниже грудной клетки. Каждая почка, размером с кулак, содержит около одного миллиона нефронов. Нефрон – это структурная единица почки, которая состоит из микроскопического клубочка и канальцев, где происходит процесс фильтрации шлаков из крови, которые затем попадают в собирательные трубочки мочевой системы.
У человека может быть единственная почка по одной из трех главных причин.
Человек может родиться только с одной почкой, состояние, известное как почечная агенезия. Дисплазия почки или другие врожденные дефекты делают одну почку не способной нормально функционировать. Много людей с агенезией почки или дисплазией почки живут нормальной, полноценной жизнью и обнаруживают, что живут с одной почкой – или с одной работающей почкой — только при обследовании, связанном с другими причинами.
Некоторым людям удаляют одну почку при лечении рака почки, травмы почки или другого заболевания. Операция по удалению почки называется нефрэктомией.
Большое количество людей жертвуют одну почку для пересадки члену семьи с терминальной почечной недостаточностью.
Почки удаляют шлаки и лишнюю воду от крови, чтобы сформировать мочу. Моча оттекает из почек через мочеточники к мочевому пузырю.
Большинство людей с единственной почкой живут нормальной, здоровой жизнью. Необходимо соблюдать меры предосторожности, чтобы сохранить функцию единственной почки.
Каковы возможные эффекты единственной почки?
Если наличие единственной почки действительно затрагивает Ваше здоровье, то изменения, вероятно, будут настолько небольшими и происходить так медленно, что Вы не будете замечать их. Однако эти постепенные изменения через длительный период времени могут потребовать определенных мер или лечения.
Изменения, которые могут быть связаны с единственной почкой, включают следующие:
Повышение артериального давления
Почки поддерживают нормальное артериальное давление, регулируя объем циркулирующей крови в кровеносном русле, а также вырабатывая гормон ренин, который работает совместно с другими гормонами, расширяя или сужая кровеносные сосуды. У многих людей, которые теряют или жертвуют почку, через несколько лет может повышаться артериальное давление.
Протеинурия.
Появление белка в моче, которое называется протеинурией, является признаком заболевания почек. У людей, после того, как они живут с единственной почкой в течение нескольких лет, часто появляется белок в моче.
Снижение скорости клубочковой фильтрации (СКФ).
Скорость клубочковой фильтрации (СКФ) показывает: насколько эффективно почки удаляют шлаки из Вашей крови. У людей с единственной почкой снижается скорость клубочковой фильтрации.
В нефроне крошечные кровеносные сосуды переплетаются с собирающими мочу трубочками. Каждая почка содержит приблизительно 1 миллион нефронов.
Вы можете иметь высокое артериальное давление, протеинурию и снижение СКФ и все еще чувствовать себя прекрасно. Пока эти состояния находятся под контролем, они, вероятно, не угрожают Вашему здоровью и жизни. Регулярно посещайте своего врача, чтобы контролировать эти изменения.
Как Вы можете защитить свои почки?
Наблюдение врача
Ваш доктор контролирует функцию Ваших почек, измеряя Ваше артериальное давление, и назначая один раз в год анализы крови и мочи.
Нормальное артериальное давление составляет 120/80 мм.рт.ст. или ниже. У Вас повышенное артериальное давление, если при измерении оно выше 140/90 мм.рт.ст. Пациенты с заболеваниями почек или с единственной почкой должны поддерживать свое артериальное давление ниже 130/80 мм.рт.ст. Контроль артериального давления очень важен, так как высокое артериальное давление может повредить почки.
Для выявления белка в моче Ваш доктор может использовать полоску специальной бумаги, которую опускают в небольшую чашку с Вашей мочой. Цвет тест-полоски указывает на наличие или отсутствие белка в моче. Более чувствительный тест на наличие белка в моче (протеинурия) проводят в лаборатории, а также вычисляют соотношение белка к креатинину. Высокое соотношение белка к креатинину в моче (выше 30 миллиграммов альбумина на 1 грамм креатинина) показывает, что происходят потери белка, который должен оставаться в крови.
Раньше для измерения СКФ требовалось введение контрастного вещества в кровоток, а затем в течение 24 часов необходимо собирать мочу (суточный анализ мочи), чтобы измерить, сколько контрастного вещества профильтровали почки за данное время. В настоящее время, СКФ измеряют другим способом, который основан на вычислении количества креатинина в небольшом количестве крови. Новый метод вычисления СКФ использует специальную формулу, где учитывается уровень креатинина, вес, возраст, пол и раса пациента. Некоторые лаборатории вычисляют СКФ одновременно с исследованием уровня креатинина в крови. Если скорость клубочковой фильтрации составляет ниже 60, у Вас есть хроническое заболевание почек.
Контроль артериального давления
Если Ваше артериальное давление выше нормального, то Вы должны вместе со своим врачом подобрать лечение, чтобы поддерживать артериальное давление не выше 130/80 мм.рт.ст. Для пациентов с единственной почкой необходимо внимательно подбирать лекарства, снижающие артериальное давление. Ингибиторы ангиотензин-превращающего фермента (ИАПФ) и блокаторы рецепторов к ангиотензину – это два класса лекарств, снижающих артериальное давление, которые защищают почку и снижают протеинурию. Однако, при стенозе почечной артерии, то есть при сужении кровоснабжающей почку артерии, эти лекарства противопоказаны. Мочегонные препараты также могут снижать артериальное давление за счет уменьшения объема циркулирующей крови. Лечение повышенного артериального давления может потребовать назначения комбинации из двух или более лекарств, в дополнение к изменениям в диете и образе жизни.
Диета
Наличие единственной почки не означает, что Вы должны соблюдать специальную диету. Вы просто должны правильно питаться, включая в свой рацион фрукты, овощи, злаки и обезжиренные молочные продукты. Ограничьте ежедневное потребление соли (натрий) до 2 граммов или меньше, если у Вас повышенное артериальное давление. Обращайте внимание на количество натрия, написанное на этикетках продуктов, а также ведите дневник потребления соли. Ограничьте алкоголь и кофе. Избегайте богатых белками диет. В организме белок распадается на продукты распада, шлаки, которые должны вывести почки, таким образом, большое количество белка в пище дает дополнительную нагрузку на почки. Для правильного питания необходимо потребление умеренного количества белка. Врач-диетолог поможет Вам определить необходимое количество белка, которое должно поступать с пищей.
Предотвращение травм
Некоторые доктора советуют пациентам с единственной почкой избегать контактных видов спорта, например, бокс, хоккей и футбол. Одно исследование показало, что при дорожно-транспортных происшествиях или падении с велосипеда почки повреждаются более серьезно, чем при спортивных соревнованиях. В последние годы, атлеты с единственной рабочей почкой участвуют в спортивных соревнованиях самого высокого уровня. Наличие единственной почки автоматически не исключает занятий спортом. Детей необходимо поощрять заниматься спортом, даже если контактные виды спорта запрещены. Специальное защитное снаряжение, например дополнительные жилеты под униформой, снимает ограничения для занятий пациентов с единственной почкой баскетболом или футболом. Доктора, родители и пациенты с единственной почкой должны оценивать риск любой деятельности, чтобы принять правильное решение.
Статья носит информационный характер. При любых проблемах со здоровьем – не занимайтесь самодиагностикой и обратитесь к врачу!
Автор:
В.А. Шадеркина — врач уролог, онколог, научный редактор Uroweb.ru. Председатель Ассоциации медицинских журналистов.
03uro.ru
Способы терапии
Специфического медикаментозного лечения не существует. Консервативная терапия проводится до или после оперативного вмешательства.
Если проблема кроется в атеросклерозе или тромбозе, то терапия подразумевает устранение первопричины патологических процессов. Она направлена на коррекцию состояния больного.
Если дело в конкрементах, то их удаляют любым доступным методом. При опухолях допустимо иссечение органа, но если образование не имеет крупного размера, то его удаляют лапароскопическим путем или проводят пункцию.
В редких случаях требуется ампутация почки, она проводится только в том случае, если длительные нарушения привели к развитию некротических изменений, и они носят локальный характер.
Цены на услуги *
| Наименование услуги. Абдоминальная хирургия | Стоимость |
| Консультация хирурга | Цена 5 150 руб. |
| Лапароскопическая холецистэктомия при неосложненном холецистите | Цена 70 000 руб. |
| Лапароскопическая холецистэктомия при осложненном холецистите | Цена 90 000 руб. |
| Лапароскопическая спленэктомия | Цена 130 000 руб. |
| Спленектомия | Цена 105 000 руб. |
| Лапаратомия. Санация брюшной стенки | Цена 50 000 руб. |
| Санация брюшной полости | Цена 15 000 руб. |
| Релапаротомия, дренирование брюшной полости | Цена 25 000 руб. |
| Лапароскопия диагностическая | Цена 60 000 руб. |
| Лапароцентез без установки дренажа | Цена 10 230 руб. |
| Лапароцентез с установкой дренажа | Цена 14 740 руб. |
| Ретроградная холангиопанкреатография | Цена 80 000 руб. |
| Наружно-внутреннее дренирование желчных протоков | Цена 98 000 руб. |
| Множественное удаление полипов толстой кишки эндоскопическое | Цена 30 590 руб. |
| Эндоскопическая ассистенция в условиях РГ-контроля | Цена 38 600 руб. |
| Толстокишечная диагностическая эндоскопия | Цена 12 465 руб. |
| Удаление полипа толстой кишки эндоскопическое (единичное) | Цена 16 595 руб. |
| Толстокишечная эндоскопия с в/в анестезией | Цена 18 000 руб. |
| Дренирование жидкостных скоплений брюшной полости и забрюшинного пространства под рентген/кт контролем | Цена 40 000 руб. |
| Наименование услуги. Гинекология | Стоимость |
| Гистероскопия с раздельным диагностическим выскабливанием: (полный пакет, с анестезией, стационарном и гистологией ) | Цена 40 000 руб. |
| Гистерорезектоскопия, миоэктомия 1 категории (полный пакет, с анестезией, стационарном и гистологией) | Цена 55 000 руб. |
| Радиоволновая конизация шейки матки | Цена 20 000 руб. |
| Конизация (эксцизия) шейки матки + выскабливание цервикального канала полный пакет, с анестезией, стационарном и гистологией ) | Цена 50 000 руб. |
| Установка WORD-катетера (лечение кисты бартолиновой железы, полный пакет) | Цена 18 000 руб. |
| Лабиопластика 1 категория | Цена 50 000 руб. |
| Лечение стрессового недержания (установка TVT-O) (без стоимости сетки и без пластики влагалища) | Цена 60 000 руб. |
| Коррекция цистоцеле — передняя кольпорафия с установкой сетчатого импланта OPUR (без стоимости сетки) | Цена 85 000 руб. |
| Пластика влагалища (БЕЗ СЕТОК) | Цена 85 000 руб. |
| Диагностическая лапароскопия, хромосальпингоскопия | Цена 60 000 руб. |
| Лапараскопическая резекция кисты яичника с одной стороны | Цена 60 000 руб. |
| Лапароскопическая резекция кисты яичника с обеих сторон | Цена 80 000 руб. |
| Резекция яичника | Цена 60 000 руб. |
| Резекция обоих яичников | Цена 80 000 руб. |
| Лапароскопическое иссечение очагов эндметриоза (эндометриоз брюшины) | Цена 100 000 руб. |
| Миомэктомия 1 категории | Цена 85 000 руб. |
| Экстирпация матки (удаление матки) 1 категории | Цена 110 000 руб. |
| Наименование услуги. Кардиология | Стоимость |
| Консультация кардиолога | Цена 5 150 руб. |
| Комплексная программа «Кардиологический Check up» | Цена 39 590 руб. |
| Комплексная программа «Скрининг и лечение сердечно-сосудистых заболеваний у пациентов с лишним весом и ожирением» | Цена 54 890 руб. |
| Коронароангиография и стентирование коронарных артерий | Цена 309 000 руб. |
| Коронарошунтография | Цена 29 750 руб. |
| Баллонная ангиопластика и стентирование 1 почечной артерии 1 стентом (со стоимостью стента) | Цена 140 000 руб. |
| Баллонная ангиопластика и стентирование 1 почечной артерии 2 стентами (со стоимостью стентов) | Цена 190 000 руб. |
| Баллонная ангиопластика и стентирование 1 внутренней сонной артерии (со стоимостью стента) | Цена 210 000 руб. |
| Баллонная ангиопластика и стентирование 1 коронарной артерии 1 стентом (без стоимости стента) | Цена 101 000 руб. |
| Баллонная ангиопластика и стентирование 1 коронарной артерии 2 стентами (без стоимости стентов) | Цена 130 000 руб. |
| Баллонная ангиопластика и стентирование 1 коронарной артерии 3 и более стентами (без стоимости стентов) | Цена 155 000 руб. |
| Баллонная ангиопластика и стентирование 2 коронарных артерий 2 стентами (без стоимости стентов) | Цена 170 000 руб. |
| Баллонная ангиопластика и стентирование 2 коронарных артерий 3 и более стентами (без стоимости стентов) | Цена 180 000 руб. |
| Баллонная ангиопластика и стентирование 3 коронарных артерий (без стоимости стента) | Цена 221 000 руб. |
| Баллонная ангиопластика и стентирование 1 артериального коронарного шунта 1 стентом (без стоимости стента) | Цена 110 000 руб. |
| Баллонная ангиопластика и стентирование 1 артериального коронарного шунта 2 и более стентами (без стоимости стентов) | Цена 140 000 руб. |
| Баллонная ангиопластика и стентирование 1 венозного аорто-коронарного шунта 1 стентом (без стоимости стента и устройства противоэмболической защиты) | Цена 110 000 руб. |
| Баллонная ангиопластика и стентирование 1 венозного аорто-коронарного шунта 2 и более стентами (без стоимости стентов и устройства противоэмболической защиты) | Цена 130 000 руб. |
| Баллонная ангиопластика и стентирование бифуркационного поражения 1 коронарной артерии (без стоимости стента) | Цена 145 000 руб. |
| Попытка реканализации хронической окклюзии коронарной артерии (без учета стоимости расходного инструментария) | Цена 46 750 руб. |
| Наименование услуги. Маммология | Стоимость |
| Прием маммолога | Цена 3 600 руб. |
| Цифровая маммография | Цена 3 300 руб. |
| Вскрытие мастита | Цена 24 000 руб. |
| Модифицированная радикальная мастэктомия по Patey & Disson | Цена 120 000 руб. |
| Кожесохраняющая радикальная мастэктомия с одномоментной реконструктивной пластикой | Цена 418 000 руб. |
| Мастэктомия радикальная с одномоментной установкой экспандера | Цена 240 000 руб. |
| Мастэктомия радикальная подкожная с алломаммопластикой | Цена 280 000 руб. |
| Мастэктомия подкожная с одномоментной алломаммопластикой | Цена 210 000 руб. |
| Резекция соска | Цена 65 000 руб. |
| Резекция молочной железы 1 категория | Цена 95 000 руб. |
| Резекция молочной железы 2 категория | Цена 140 000 руб. |
| Наименование услуги. Онкология | Стоимость |
| Консультация онколога | Цена 5 150 руб. |
| Орхиэктомия односторонняя | Цена 55 000 руб. |
| Орхиэктомия двухсторонняя | Цена 65 000 руб. |
| Левосторонняя гемиколэктомия с лимфотической диссекцией | Цена 600 000 руб. |
| Правосторонняя гемиколэктомия (отрытая) | Цена 165 000 руб. |
| Лапароскопическая аппендэктомия | Цена 80 000 руб. |
| Лапароскопическая правосторонняя гемиколэктомия | Цена 600 000 руб. |
| Стентирование мочеточника | Цена 55 550 руб. |
| Стентирование пищевода (без стоимости стента) | Цена 135 960 руб. |
| Стентирование желчных протоков | Цена 158 620 руб. |
| Стентирование толстой кишки (со стоимостью стента) | Цена 150 000 руб. |
| Стентирование почки | Цена 135 960 руб. |
| Замена или удаление стента мочеточника | Цена 43 890 руб. |
| Стентирование при злокачественных поражениях желчных протоков (1 стент, без стоимости расходных материалов) | Цена 50 000 руб. |
| Комплекс «Установка инфузионной порт-системы» | Цена 51 000 руб. |
| Установка порт-системы (со стоимостью порта) | Цена 49 000 руб. |
| Удаление порт-системы | Цена 20 000 руб. |
| Эндоваскулярная катетерная деструкция порт-системы | Цена 40 200 руб. |
| Имплантация плеврального/перитонеального порта | Цена 64 900 руб. |
| Химиоэмболизация новообразований (без стоимости расходных материалов) | Цена 100 000 руб. |
| Наименование услуги. Флебология | Стоимость |
| Консультация врача-хирурга | Цена 3 600 руб. |
| Эндовенозная лазерная коагуляция ствола одной вены | Цена 67 980 руб. |
| Эндовенозная лазерная коагуляция ствола двух вен | Цена 90 640 руб. |
| Эндовенозная лазерная коагуляция перфорантных вен | Цена 39 600 руб. |
| Операция Троянова-Тренделенбурга (кроссэктомия) | Цена 50 985 руб. |
| Комбинированная флебэктомия большой подкожной вены и ее притоков | Цена 73 645 руб. |
| Минифлебэктомия притоков большой или малой подкожной вены на голени и бедре | Цена 28 325 руб. |
| Микросклеротерапия «сосудистых звездочек» 1 сеанс | Цена 10 230 руб. |
| Пенная склеротерапия ретикулярных вен, 1 сеанс | Цена 13 585 руб. |
| Чрескожная лазерная фотокоагуляция телеангиоэктазов одной зоны (голень/бедро) | Цена 11 000 руб. |
| Чрескожная лазерная фотокоагуляция телеангиоэктазов одной нижней конечности | Цена 27 500 руб. |
| Чрескожная лазерная фотокоагуляция телеангиоэктазов одной зоны лица (лобная/скуловая/подбородочная) | Цена 8 800 руб. |
| Наименование услуги. Колонопроктология | Стоимость |
| Прием проктолога первичный | Цена 3 600 руб. |
| Удаление анальной трещины 2 степени тяжести | Цена 32 890 руб. |
| Вскрытие абсцесса ягодичной области | Цена 7 370 руб. |
| Вскрытие абсцесса эпителиальной копчиковой кисты | Цена 7 920 руб. |
| Вскрытие парапроктита 1 степени тяжести | Цена 11 330 руб. |
| Вскрытие парапроктита 2 степени тяжести | Цена 16 995 руб. |
| Вскрытие парапроктита 3 степени тяжести | Цена 28 325 руб. |
| Удаление остроконечных кондилом перианальной области 1 степени сложности | Цена 5 445 руб. |
| Удаление остроконечных кондилом перианальной области 2 степени сложности | Цена 14 630 руб. |
| Удаление остроконечных кондилом перианальной области 3 степени сложности | Цена 29 480 руб. |
| Удаление остроконечных кондилом анального канала 1 степени сложности | Цена 11 330 руб. |
| Удаление остроконечных кондилом анального канала 2 степени сложности | Цена 22 440 руб. |
| Лигирование геморроидального узла (1 узел) | Цена 10 780 руб. |
| Удаление остроконечных кондилом анального канала 3 степени сложности | Цена 33 990 руб. |
| Удаление свища 1 степени сложности | Цена 21 890 руб. |
| Удаление свища 2 степени сложности | Цена 38 390 руб. |
| Удаление свища 3 степени сложности | Цена 68 090 руб. |
| Геморроидэктомия 1 степени сложности | Цена 31 790 руб. |
| Геморроидэктомия 2 степени сложности | Цена 51 920 руб. |
| Геморроидэктомия 3 степени сложности | Цена 84 975 руб. |
| Дезартеризация геморроидальных узлов | Цена 40 480 руб. |
| Дезартеризация геморроидальных узлов с лифтингом слизистой | Цена 73 645 руб. |
| Дезартеризация геморроидальных узлов с лифтингом слизистой и мукопексией | Цена 100 870 руб. |
| Радикальное удаление эпителиальной копчиковой кисты | Цена 22 550 руб. |
| Аноскопия | Цена 2 145 руб. |
| Удаление наружного геморроидального узла (1 узел) | Цена 11 110 руб. |
| Склеротерапия геморроидального узла (1узел с учетом стоимости препарата) | Цена 11 220 руб. |
| Удаление анальной бахромки | Цена 11 110 руб. |
| Удаление анальной трещины 1 степени тяжести | Цена 13 365 руб. |
| Трансанальное удаление полипа анального канала (1 полип) | Цена 12 375 руб. |
Симптомы
Установить точно, имеет ли место опущение правой или левой почки может только врач на основе пальпации и других методов исследования. Но наличие одного или нескольких симптомов поможет мужчине вовремя заподозрить неладное и обратиться за медицинской помощью.
На что следует обратить внимание:
- Боли в области поясницы, часто ноющего характера, усиливающиеся при изменении положения тела или физической нагрузке.
- В редких случаях боль можно ощутить в районе живота или между лопаток.
- Часто возникает тошнота, рвота.
- Повышение температуры тела.
- Бессонница, головокружение.
- Проблемы с органами пищеварения: отсутствие аппетита, запоры, поносы.
Симптомы могут появляться как группой, так и по одиночке. В особо запущенных случаях у больного появляется примесь крови в моче, а само мочеиспускание становится болезненным.
Врачи выделяют три стадии развития патологического процесса (смотрите таблицу).
| Стадии | Как обнаружить при ощупывании | Что происходит в организме |
| 1 | Орган можно прочувствовать на 1/3 размера. При вдохе явно ощущается нижняя часть, при выдохе, на уровне подреберья. | Симптомы практически отсутствуют. В редких случаях тянущие ощущения в пояснице, если человек стоит. Проходят если прилечь. |
| 2 | Из-под дуги ребер доступна для пальпации вся почка, особенно если больной стоит. При положении «лежа» признаки как при первой стадии. | Усиливаются перечисленные выше симптомы, особенно ярко заметны болевые ощущения, усиливающиеся при поднятии тяжестей или смене положения тела. |
| 3 | Орган значительно смещается вниз, прощупать его удается в редких случаях. | К болям добавляется тошнота, рвота, неврастения. |
Если вас беспокоят боли в области почек и дополнительно имеется хотя бы один из признаков – немедленно обратитесь к врачу. Не пытайтесь заниматься самолечением: методика народной медицины в этом случае абсолютно бесполезна.
Симптомы опущения почки имеют склонность к усилению по мере прогрессирования патологии. На 1 стадии больной не ощущает дискомфорта и боли, чувствуя себя здоровым. Но со временем почка сдвигается ниже, приводя к появлению негативной симптоматики.
- Болевой синдром — основной клинический признак нефроптоза. При опущении почки боль сосредоточена в пояснице, по характеру она тупая, ноющая. Причина появления болей кроется в растяжении под действием отекшей от недостатка кровоснабжения почки фиброзной капсулы, содержащей множество нервных рецептов. Боль при нефроптозе уменьшается в положении лежа на спине, когда отток крови снижается. На 2 стадии болевой синдром приобретает приступообразный характер, на 3 стадии поясница болит постоянно.
- Боли в животе и паховой области связаны с раздражением близлежащих нервных волокон. Характер боли — острая, жгучая, некоторые ошибочно принимают ее за проявления острого аппендицита. От особо сильных приступов больной может лишиться способности передвигаться и говорить.
- Появление кровяных примесей в моче вызывается перекрутом сосудистого пучка, в ходе чего вены лопаются, а кровь поступает в неизменном виде в урину. Моча приобретает специфический цвет «мясных помоев».
- Расстройство в функционировании ЖКТ обусловлено нарушением в прохождении нервных импульсов из-за рефлекторного раздражения рецепторов в органах пищеварительного тракта. У больных снижается аппетит, периодически возникает тошнота, рвота. Нарушается стул — запоры и диарея могут чередоваться.
По мере прогрессирования опущение грозит интоксикацией организма. На 2–3 стадиях течения недуга почки не могут полноценно фильтровать кровь и плазму от токсинов. Концентрация вредных веществ в крови нарастает, развивается уремия. Больной ослаблен, быстро утомляется, возможно повышение температуры тела во время болевых приступов.
Осложнения
Многих волнует вопрос относительно того, чем опасно опущение почки. При отсутствии лечения патология приводит к развитию ряда тяжких осложнений, самое грозное — почечная недостаточность со стойкой утратой основных функций органа. Последствия от нелеченного или неправильно леченного нефроптоза сводятся к развитию:
- венозной гипертензии почечных сосудов, вызванных удлинением и перекручиванием вен и артерий;
- пиелонефрита — острого воспаления, спровоцированного недостаточным поступлением в почки питательных веществ и последующей ишемией; из-за нехватки кислорода снижаются защитные силы и орган становится беззащитным перед патогенной флорой, поступающей с током крови или из мочевыводящих путей;
- гидронефроза — состояния, связанного с застоем урины в почечных тканях; длительные застойные явления приводят к атрофическим изменениям в паринхематозном слое;
- мочекаменной болезни, развивающейся из-за солевых наложений в почечных протоках; по мере увеличения объема отложения солей образуются конкременты, способные вызвать сильный приступ почечной колики.
При опущении почки симптомы зависят от стадии болезни и выраженности патологических изменений в органе.Заболевание в начальной, I степени, проявляется незначительными болями. При опущении правой почки симптомы будут локализованы в правой половине поясничной области, при левостороннем нефроптозе (опущении почек) – слева. Боли возникают в вертикальном положении, иногда распространяются на брюшную стенку и исчезают в положении лежа.
Когда почка опущена ниже линии подреберья (II степень заболевания), боли носят более выраженный характер и могут стать постоянными. На этой стадии отмечается перегиб почечных сосудов и мочеточника, что ведет как к нарушению кровоснабжения органа, так и оттоку мочи. В моче происходят изменения (появляется белок и эритроциты).
При III степени болезни симптомами опущенной почки является постоянная боль, уже не исчезающая в горизонтальном положении, могут возникать приступы почечной колики. При этом происходит серьезное расстройство кровообращения в почке и нарушение оттока мочи из-за сильного перегиба или перекручивания сосудистого пучка и мочеточника. Ишемия органа нарастает, почка начинает выделять повышенное количество гормона ренина, который повышает артериальное давление.
При любом опущении почки последствием в далеко зашедшей стадии может стать развитие тяжелой артериальной гипертензии с очень высокими цифрами давления.
Выраженная задержка оттока мочи ведет к присоединению инфекции – развитию пиелонефрита и цистита, при которых мочеиспускание происходит часто и болезненно, возможен озноб, постоянное повышение температуры.
Постоянное давление на почечную ткань задержанной мочой может привести к выпадению солей, камнеобразованию и развитию гидронефроза. Последний может привести к практически полной гибели активной паренхимы почки и прекращению ее функционирования.
Опущение почки – чем это грозит для пациента? При отсутствии адекватного лечения такая патология чревата развитием почечной недостаточности. Это опасное для жизни состояние требует постоянного очищения крови путем гемодиализа или пересадки донорского органа.