Глава 26 ГЛОМЕРУЛОНЕФРИТ И ПИЕЛОНЕФРИТ
Острый гломерулонефрит
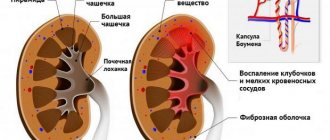
Гломерулонефрит
(нефрит) — это распространенное заболевание почек инфекционно-аллергического характера, протекающее в острой и хронической формах.
Острый гломерулонефрит
(ОГН) — острое диффузное иммун-но-воспалительное заболевание почек с поражением клубочков и в меньшей степени — канальцев и интерстициальной ткани. Встречается чаще в молодом возрасте, особенно у детей старше 2 лет и подростков.
Этиология и патогенез.Этиология ОГН разнообразна. Наиболее частой причиной заболевания являются инфекционно-вирусные агенты. Обычно заболевание развивается у людей молодого возраста через 1,5 — 2 нед после перенесенного инфекционно-вирусно-го заболевания (скарлатины, ангины, гриппа, фарингита, кори, тонзиллита, эндокардита, краснухи, малярии и др.). Ведущими этиологическими факторами многие клиницисты считают охлаждение и алкоголь, которые могут стать пусковым механизмом развития острого гломерулонефрита. При развитии заболевания в организме больного имеют место сложные неспецифические им-муновоспалительные реакции, связанные с возникновением аллергической сенсибилизации и другими патологическими процессами, которые повреждают почечную ткань и соответственно приводят к нарушению функции почек.
Клиническая картина.Проявляется острым нефротическим синдромом в его классическом варианте: внезапное повышение АД (в пределах 180/100 мм рт. ст.) в сочетании с макрогематурией (моча имеет цвет «мясных помоев»), остро развившейся задержкой жидкости в организме (отеки), олигурией, жаждой, одышкой, болями в сердце, сердцебиениями, головной болью, болями в пояснице, тошнотой и др. Отеки локализуются прежде всего на лице, быстро нарастают с накоплением жидкости в полостях и обусловливают заметную прибавку массы тела за короткое время.
Другая симптоматика данного заболевания почек связана с ге-модинамическими изменениями, обусловленными артериальной гипертензией. Первичным фактором развития артериальной ги-пертензии является остро возникающая гиперволемия (увеличение объема циркулирующей крови), связанная с задержкой соли
и воды. У некоторых больных развивается нефротический синд ром, обусловленный понижением фильтрационной функции по чек (поражением почечного фильтра) и проявляющийся протеин урией (повышением содержания белка в моче), гипоальбунемие (снижением содержания белка в крови): гиперлипидемией с пос ледующей липидурией.
В настоящее время острый гломерулонефрит чаще протекае латентно и может быть диагностирован только при исследовани мочи. Заболевание нередко принимает затяжной характер (остры нефрит затянувшегося течения) с сохранением мочевого синдро ма и умеренной артериальной гипертензией на протяжении не скольких месяцев и, как правило, переходит в хронический не фрит.
Лечение.Цели лечения: воздействие на инфекционный факто (антибактериально-вирусная терапия); уменьшение отеков (бес солевая диета, ограничение потребления жидкости, мочегонны средства); снижение АД (антигипертензивная терапия); подавле ние иммунных реакций (глюкокортикоиды и др.); снижение свер тывающей активности крови при нефротическом синдроме. Сана торно-курортное лечение показано не ранее чем через 6 мес пос ле начала заболевания: больных направляют на климатически курорты пустынь и приморские курорты (для повышения потоот деления). Санаторно-курортное лечение, как и лечение методам и средствами ЛФК, не показано в острый период заболевания при выраженных внепочечных проявлениях (отеках, артериаль ной гипертензии и др.), макрогематуриях и др. В большинстве слу чаев ОГН заканчивается выздоровлением.
Хронический гломерулонефрит
Хронический гломерулонефрит
(ХГН) — хроническое диффузное иммуновоспалительное заболевание почек, характеризующееся преимущественным поражением клубочкового аппарата (в меньшей степени — канальцев и интерстициальной ткани) и постоянно прогрессирующее, вплоть до развития хронической почечной недостаточности.
Классификация.Согласно клинической классификации выделяют пять форм ХГН: 1) латентную; 2) гематурическую; 3) гипертоническую; 4) нефротическую; 5) смешанную.
1. Латентная форма
— встречается наиболее часто. Проявляется лишь изменениями мочи: умеренной протеинурией (наличие белка в моче) и эритроцитурией (наличие эритроцитов в моче). Иногда отмечается незначительное повышение АД.
2. Гематурическая форма
— возникает в 10—15 % случаев и проявляется постоянной гематурией.
3. Гипертоническая форма
— встречается у 20 % больных. Изменения в моче обычно минимальные: протеинурия не превышает 1 г/сутки, эритроцитурия незначительная. Течение болезни медленное (до 30 лет и более), что при отсутствии отеков долгое время не дает оснований для обращения к врачу. Осложнения артериальной гипертензии (инсульт, инфаркт) наблюдаются редко; чаще развивается левожелудочковая недостаточность с сердечной астмой.
4. Нефротическая форма —
встречается у 20 % больных. Проявляется нефротическим синдромом без артериальной гипертензии.
5. Смешанная форма —
встречается в 10 % случаев. Характеризуется нефротическим синдромом и артериальной гипертензией.
При всех формах хронического гломерулонефрита развивается хроническая почечная недостаточность, которая характеризуется нарушением: выведения из организма продуктов азотистого обмена и задержкой шлаков; водно-электролитного обмена Na, К, Са; кислотно-щелочного состояния крови с развитием метаболического ацидоза.
Этиология и патогенез.Установить причины заболевания трудно. Этиологические факторы в основном те же, что и при остром гломерулонефрите. Часто причиной ХГН является бессимптомно протекающий острый нефрит затянувшегося течения. Причинами заболевания могут быть длительное воздействие на организм интенсивной мышечной деятельности и значительных психоэмоциональных нагрузок, психические травмы. Однако в большинстве случаев ХГН развивается на фоне инфекции, исходящей из очагов хронической инфекции организма (миндалин и др.), а также вследствие других причин (охлаждение, алкоголь и др.).
Патогенез ХГН во многом сходен с патогенезом ОГН. Инфекционные и другие факторы, снижающие резистентность организма, способствуют развитию и поддержанию иммунного воспаления почек. При этом прежде всего поражаются капилляры сосудистых клубочков нефронов, что ведет к нарушению функций почек: клубочковой фильтрации (начального процесса образования мочи), реабсорбции (обратного всасывания) и др. Таким образом, в начале патологического процесса отмечается снижение фильтрационной способности почек, затем снижение канальце-вой реабсорбции (в моче при этом определяются белок, эритроциты, лейкоциты и т.д.); в дальнейшем возникают дистрофические изменения в клетках канальцев. Пролиферация клеток играет ключевую роль в процессах структурного изменения клубочкового аппарата, которое заканчивается склерозированием клубочков. Постепенно происходит уменьшение массы действующих нефронов, а также массы самой почки («сморщенная почка»).
Однако для дальнейшего прогрессирования заболевания имеет значение изменение гемодинамики, а именно внутриклубочковая
гипертензия и гиперфильтрация. На фоне высокого внутриклу-бочкового давления усиливается проницаемость клубочкового фильтра, что сопровождается отложением различных макромолекул плазмы крови в тканях нефрона. Рассмотренные механизмы патогенеза наиболее ярко выражены при гипертонической форме
хгн.
В прогрессировании гломерулосклероза большое значение имеют гиперлипидемия и протеинурия (избыточная фильтрация жиров и белков), которые усиливают воспалительные и метаболические поражения интерстициальной ткани, способствуют нарушению функций канальцев почек (изменяются функции концентрирования, разведения, подкисления мочи и экскреции ионов калия). Рецидивирующие инфекции мочевых путей также могут сыграть решающую роль в ухудшении почечных функций при ХГН. При длительном и осложненном течении заболевания может иметь место опущение (птоз) одной или обеих почек в связи с ухудшением их фиксации, обусловленной ослаблением и растяжением связочного аппарата. В свою очередь птоз почек способствует ухудшению артериального и венозного кровообращения почек, лимфообращения и соответственно ухудшает функции почек, ускоряет развитие заболевания.
При ХГН нарушение регуляции клубочковой фильтрации, ре-абсорбционных и секреторных процессов приводит к повышению тонуса артериол (ангиоспазму), к снижению величины кровотока почки (ее ишемии), к повышению ОПСС и соответственно к повышению АД.
В целом гломерулосклеротические изменения в почках являются конечным звеном в цепочке морфологических изменений (пролиферация, склероз), приводящих к уменьшению действующих нефронов. Следствием этого является снижение клубочковой фильтрации до 50 — 30 мл/мин и более (в норме — 80—120 мл/мин), что ведет к развитию азотемии, уремии, хронической почечной недостаточности.
Клиническая картина.Существенно различается в зависимости от клинической формы заболевания. Хронический гломерулонеф-рит часто протекает латентно, бессимптомно, нередко диагностируется только при исследовании мочи (умеренная протеинурия, олигурия, эритроцитурия и др.). Иногда заболевание проявляется повышением АД, тупыми болями в области поясницы и др. Течение ХГН, сочетающееся с артериальной гипертензией, может осложниться левожелудочковой недостаточностью. Заболевание может продолжаться многие годы, временами обостряясь и затем вновь затухать (ремиссия). До очередного обострения заболевания самочувствие больного может быть хорошим, однако это лишь видимость благополучия, так как патологические процессы в почках продолжают развиваться. Обострение могут спровоциро-
вать факторы, ослабляющие иммунитет организма: физическое перенапряжение, охлаждение, какое-либо заболевание (особенно инфекционное). Вместе со снижением функциональных возможностей почек уменьшаются и возможности адаптации организма больного к двигательной и профессиональной деятельности. Общим для всех форм ХГН является неминуемое развитие хронической азотемии, уремии и хронической почечной недостаточности, что в тяжелых случаях приводят к летальному исходу. Скорость развития почечной недостаточности при разных формах ХГН неодинакова: при медленном и неосложненном течении заболевания она развивается через 30 лет и более.
Лечение.Комплексное с учетом клинических и морфологических форм заболевания. Схема лечения аналогична лечению острого гломерулонефрита. Хроническая уремия — основная причина хронической почечной недостаточности, требующая проведения программного гемодиализа (применения искусственной почки или аналогичного ей метода лечения) или трансплантации почки (А.И.Мартынов с соавт., 2002).
Пиелонефрит
Пиелонефрит
— это воспалительный процесс инфекционной природы, поражающий преимущественно чашечно-лоханочную систему почек с распространением на канальцы и интерстици-альную ткань. Исходом его обычно является нефросклероз. Особенно часто заболевание встречается в детском возрасте (преимущественно у девочек).
Этиология.Основными факторами риска развития пиелонефрита являются: 1) бактериурия, обусловленная особенностями строения мочеполовой системы у девочек; 2) детский цистит (воспаление мочевого пузыря) и антифизиологический ток мочи (пу-зырно-мочеточниковый, мочеточнико-лоханочный); 3) различные врожденные аномалии мочевой системы; 4) беременность в сочетании с острым, гормонально-обусловленным пиелонефритом беременных; 5) гинекологические заболевания; 6) у мужчин — простатит или аденома предстательной железы; 7) снижение сопротивляемости мочевых путей, мочекаменная болезнь;  подагра, сахарный диабет.
подагра, сахарный диабет.
Главной причиной пиелонефрита являются бактерии, в основном грамотрицательные (кишечная палочка, синегнойная палочка и др.). Нередко мочевая инфекция связана с внутрибольничным заражением (урологические, акушерско-гинекологические и реанимационные отделения). Выявить этиологический фактор удается далеко не всегда, так как необходимы специальные методы обследования. Основной путь попадания инфекции в почку — восходя-
щий (урогенный).
Существуют также
гематогенный
и
лимфогенный
пути инфицирования почек, особенно при бактериемии, распространении инфицированных эмболов по сосудам, формировании гнойничков в корковом веществе почки, гнойном пиелонефрите. Для возникновения воспалительного процесса имеет значение изменение защитных механизмов почек и организма в целом.
Клиническая картина.Острый пиелонефрит
характеризуется острым началом заболевания. Отмечаются повышение температуры тела до 39 — 40°, озноб, тяжелая общая интоксикация, тупые боли в поясничной области, боли в суставах и мышцах, дизурия. Может развиться бактериемический шок (особенно у людей пожилого и старческого возраста) с коллапсом, тахикардией и снижением клубочковой инфильтрации. Выявляются метеоризм, повышение тонуса поясничных мышц, вынужденное положение с приведением ноги к туловищу, болезненность при поколачивании области поясницы на соответствующей стороне поражения, а также в области пораженной почки при пальпации. При значительно выраженной бактериемии с проникновением в кровь большого количества эндотоксинов могут возникать синдром внутрисосуди-стого свертывания и уросепсис. Такое течение заболевания заканчивается летальным исходом примерно у 20 % больных (А. В. Сумароков, 1993).
Хронический пиелонефрит,
как правило, протекает скрыто. У больных отмечаются быстрая утомляемость, боли в поясничной области, а главное — эпизодическое познабливание, субфебрилитет, полиурия, никтурия, дизурия, бледность, артериальная гипер-тензия; обнаруживаются небольшая протеинурия и лейкоцитурия.
Лечение.При остром пиелонефрите
применяются антибактериальные препараты, предупреждающие опасность развития бакте-риемического шока, а также методы лечения, способствующие устранению обструкции и восстановлению пассажа мочи.
Лечение хронического пиелонефрита
включает как восстановление пассажа мочи (удаление камней, ликвидация обострения), так и поддерживающую (противорецидивную) терапию. Широко используется фитотерапия, которая усиливает бактериостатиче-ский, противовоспалительный эффект, улучшает почечный кровоток; показано санаторно-курортное лечение (минеральные воды).
Применяют также препараты, улучшающие микроциркуляцию в почках при артериальной гипертензии, которая может возникнуть в случаях одностороннего пиелонефрита, но обычно усугубляется при двустороннем процессе, а также при развитии хронической почечной недостаточности, определяющей прогноз заболевания.
Контрольные вопросы и задания
1. Дайте определение и краткую характеристику острого гломеруло-нефрита (этиология, патогенез, клиническая картина).
2. Дайте определение хронического гломерулонефрита и расскажите о его клинической классификации.
3. Каковы основные этиологические факторы этого заболевания?
4. Назовите основные механизмы патогенеза ХГН.
5. Какие функции почек изменяются при ХГН?
6. Расскажите о клинической картине ХГН. Перечислите факторы, способствующие обострению заболевания.
7. В чем заключается лечение ХГН?
8. Дайте определение пиелонефрита.
9. Назовите ведущие этиологические факторы этого заболевания.
10. Расскажите о клинической картине острого и хронического пиелонефрита.
11. Каковы основные средства и методы лечения пиелонефрита?
Предыдущая22Следующая
Диагностика
В медицинском постановкой данного диагноза занимается врач-нефролог. Для уточнения заболевания назначаются:
- общий анализ мочи – наличие эритроцитов, белка;
- проба Зимницкого – для выявления снижения объема мочеиспусканий;
- общий анализ крови – определяются признаки воспаления;
- биохимический анализ крови – повышение мочевины, креатинина, остаточного азота;
- ультразвуковое исследование почек;
- проведение биопсии в сомнительных случаях.
В каких случаях развивается болезнь
Наиболее часто толчком к развитию воспалительного процесса в почечных клубочках становятся стрептококки либо стафилококки. Основными причинами гломерулонефрита медики считают:
- острые вирусные инфекции – грипп, пневмонию, ангину, скарлатину;
- вакцинацию «живыми» вакцинами»;
- аллергические реакции организма;
- системные болезни – красную волчанку, васкулиты.
Не стоит сбрасывать со счетов и сопутствующие неблагоприятные факторы, в первую очередь:
- хронические инфекции – кариес, гайморит, тонзиллит, вирусный гепатит и т. д.;
- бесконтрольный прием лекарственных препаратов;
- продолжительное пребывание на солнце;
- частое употребление соленых продуктов;
- наличие вредных для здоровья привычек – употребление алкоголя, наркотических препаратов.
Воспалительный процесс возникает из-за повреждения иммунного механизма: антитела образуют белковые комплексы с антигенами, оставленными в крови инфекцией, причем эти белки оседают на стенках капилляров в гломерулах. Кровообращение в почках ухудшается, клетки тканей начинают гибнуть, из-за чего ухудшается фильтрующая функция клубочков и нарастает общая интоксикация организма, что выражается в определенном наборе проявлений.
Особенности заболевания
В классификации гломерулонефрита выделяют следующие формы:
- нефротическую, с преобладанием мочевой симптоматики;
- гипертоническую, с повышением артериального давления и слабо выраженным мочевым синдромом;
- гематурическую, когда основным симптомом становятся эритроциты в моче;
- латентную, со слабыми проявлениями болезни;
- смешанную, при которой одинаково сильно выражены гипертонический и мочевой синдромы.
У детей гломерулонефрит является вторым по частоте заболеванием после инфекций мочевыводящей системы. Среди взрослых болезнь наиболее часто встречается у мужчин в возрасте до 50 лет, женщины и пожилые люди заболевают значительно реже.
Профилактика
Возможна в отношении острого гломерулонефрита, где есть четкая связь между стрептококковым заболеванием и поражением почек. Важно вовремя излечивать инфекцию полным курсом антибиотиков пенициллинового ряда в адекватной дозе.
Общие рекомендации по снижению риска развития гломерулонефрита:
- Необходимо своевременно обращаться за лечением стрептококковых инфекций горла и кожи.
- Следует контролировать уровень сахара в крови и артериальное давление.
- Предупреждение инфекций, передающихся с кровью (гепатиты, ВИЧ).