Почечная система плода формируется из нервной трубки на 22-й день беременности и завершает закладку к 28 неделе. Не все женщины знают на ранних сроках о своём интересном положении и продолжают вести обычный образ жизни: занимаются спортом, ездят на отдых, переносят тяжести, принимают лекарства. В результате почечная система может пострадать, и патология не во всех случаях будет совместима с жизнью.
Причины аномального развития почек у плода
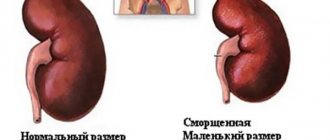
Гипоплазия или недоразвитость почки — это внутриутробная аномалия, при которой почка имеет маленькие размеры и неправильно функционирует. Отклонение встречается менее чем в 0,2% всех беременностей.
Развитию гипоплазии почки способствуют следующие факторы:
- поездки в тёплые страны на ранних сроках, нахождение на солнцепёке, перегрев;
- удары в живот, падения;
- влияние алкоголя и табакокурения;
- воспаления матки;
- обострение пиелонефрита, инфицирование плода;
- негативное влияние лекарственных препаратов;
- пищевое отравление, вызвавшее интоксикацию организма;
- маловодие;
- ТОРЧ-инфекции у матери;
- тромбоз почечной вены у плода;
- воздействие ионизирующего облучения.
На УЗИ гипоплазия легко заметна, почки визуализируются с 14 недели беременности. В этом поможет высокоточный 3D аппарат. Почка отображается на экране монитора как овальное или бобовидное образование в продольном сканировании и округлое в поперечном.
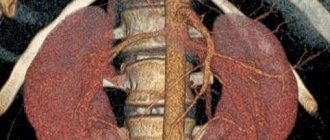
Почка — это парный орган, расположенный по обе стороны от позвоночника. Основой органа является почечная лоханка, состоящая из сливающихся друг с другом почечных чашек. Лоханка плавно сужается и переходит в мочеточник, который ведёт в мочевой пузырь. Сам мочеточник у здорового плода не визуализируется на УЗИ.
У здорового органа диаметр почечной лоханки составляет 4-5 мм на 2 триместре и 7 мм на 3 триместре. Структурно-функциональной единицей почки является нефрон, который осуществляет фильтрацию. На 1 скрининге можно убедиться в наличии или отсутствии почек, в односторонней или двухсторонней недоразвитости (гипоплазии), удвоении почки, а также в нормальном или аномальном расположении. Но о функциональности органа станет ясно на 2 скрининге.
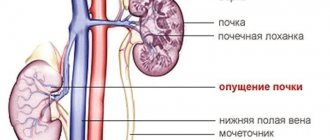
Что делать при нефроптозе правой почки?
Симптомы при нефроптозе правой почки проявляются не сразу, но само заболевание довольно опасно. Оно грозит снижением функциональности органа. В запущенных случаях человек постоянно испытывает сильную боль, тошноту, стремительно худеет. В этой статье рассказывается о причинах заболевания и необходимом лечении на каждой стадии.
Что такое нефроптоз правой почки
Диагноз «нефроптоз правой почки» констатируется, когда исследования демонстрируют ее излишнюю подвижность. Орган при этом начинает опускаться вниз относительно своего нормального положения. Нефроптоз левой почки случается редко, чаще возникает именно нефроптоз правой. Такое явление связано с физиологическими особенностями.
Внутри человеческого организма почки фиксируются с помощью связок. Они образуются из трех частей:
- диафрагмы;
- соединительной ткани;
- мышц живота.
Сама почка располагается внутри фиброзной капсулы, позади находится капсула из жира, а уже за ней — соединительная ткань. Когда появляется воздействие эндогенных или экзогенных факторов, связки ослабевают. Почка начинает двигаться, опускаться под собственной тяжестью, и развивается правосторонний нефроптоз. Левосторонний случается гораздо реже, но некоторые сталкиваются и с этой патологией.
Данное заболевание можно назвать женским, что связано с особенностями организма слабого пола. Наиболее частыми причинами возникновения нефроптоза становятся осложненная беременность и послеродовые изменения, вследствие которых повышается эластичность почечных связок и снижается тонус брюшной мускулатуры. Основные признаки заболевания — это боли под ребрами, в спине сбоку, иногда отдающие в низ живота. По мере прогрессирования патологии почка начинает прощупываться.
Причины возникновения
Физиологической нормой считается расположение правой почки на 1-1,5 см ниже уровня левой. Нефроптоз справа диагностируется при опущении органа на 5 см и более.
Основные причины заболевания — следующие:
- пониженное давление в брюшине;
- патология почечных связок;
- резкое истощение жировой капсулы;
- травмирование спины и животы.
Внутрибрюшное давление понижается вследствие уменьшения тонуса мускулатуры передней стенки живота. Зачастую причиной этого становится многоплодная беременность.
Истончение жировой капсулы, в которой находится почка, происходит из-за инфекционных болезней, а также при стремительном похудении за счет нерационального питания.
Нередко почечные связки обрываются вследствие тяжелых травм живота и спины. Одновременно около почки появляются гемангиомы, вытесняющие орган вниз.
Однако все эти причины условные. До сих пор медицина не всегда может объяснить появление нефроптоза. В подобных случаях врачи подозревают влияние наследственного фактора.
Классификация заболевания
Международная классификация нефроптоза основывается на разнице опущения почки. Степеней заболевания всего 3, но точно установить стадию болезни нередко не представляется возможным. Это напрямую связано с телосложением человека. Если пациент худой, врач может пропальпировать почку. Однако при большом количестве подкожного жира орган прощупываться не будет.
При первой степени нефроптоза смещенную почку можно нащупать только когда больной производит вдох, а во время выдоха орган возвращается в нормальное положение и скрывается под ребрами. Сложности для диагностики на этом этапе представляют слабо выраженные симптомы. Плюс далеко не все пациенты обладают астеническим телосложением.
Смещение почки в большинстве случаев диагностируется с наступлением второй степени болезни. Орган к этому времени выходит из подреберной области и прощупывается, когда человек стоит. Если же он ложится, почка скрывается, но иногда ее необходимо поправить рукой.
При третьей степени заболевания почка находится в смещенном положении постоянно, и в вертикальном, и в горизонтальном положении тела. В этот период повышаются риски негативных последствий.
Симптомы
Симптомы правостороннего нефроптоза выражаются в зависимости от степени болезни и нарастают в следующем порядке:
- дискомфорт в правом боку;
- тянущая и ноющая боль;
- приступообразная боль.
Когда опущена правая почка, вначале в правом боку наблюдаются боли тянущего и ноющего характера, но вскоре они пропадают. Спустя 1-2 года болевой синдром возникает в подреберной области справа, становясь ярко выраженным и постоянным. В других случаях он становится приступообразным: его интенсивность то повышается, то снова снижается. Боль проявляется вне зависимости от положения, которое принимает человек.
Также при нефроптозе зачастую присутствуют запоры и диарея. Иногда к симптомам добавляются холодный пот и бледно-розовый оттенок кожи. Температура тела больного повышается, а аппетит полностью пропадает.
Кроме этого, в разных случаях могут присутствовать дополнительные симптомы:
- Учащение сердечного ритма.
- Головокружения.
- Неврозы.
- Апатия.
- Нарушения ночного сна.
- Тошнота.
Все проявления нефроптоза не являются специфическими, поэтому на начальной стадии человеку бывает трудно заподозрить болезнь. Эти симптомы представляют сложности при диагностике даже для врача, в связи с чем больному необходимо пройти исследования:
- биохимический анализ крови;
- УЗИ;
- рентген;
- общий анализ крови;
- общее исследование мочи;
- МРТ;
- компьютерная томография.
Вначале симптомы выражаются очень слабо или отсутствуют полностью. Больной может жаловаться на тупые ноющие боли в спине сбоку, они проявляются обычно после физической активности или приступа сильного кашля. Когда человек ложится, болевой синдром пропадает. С наступлением второй стадии признаки заболевания нарастают, а при третьей боль становится очень сильной, с добавлением тошноты и рвоты.
Методы лечение
Лечение при нефроптозе подбирается индивидуально с учетом характера течения болезни и прогноза, который дают врачи. На первой и второй стадиях возможна терапия консервативными методами, среди них наиболее распространены:
- бандаж;
- лечебная физкультура;
- водные процедуры;
- диета;
- медикаментозная терапия.
Больным рекомендуется носить бандаж, который помогает поддерживать нормальное положение почки. Однако при интенсивных болях и наличии осложнений корсет противопоказан.
Целебная гимнастика — обязательный элемент, сопровождающий лечение нефроптоза. Она помогает укрепить мускулатуру поясницы, чтобы не происходило смещение органа. Делать физические упражнения необходимо без перенапряжения, уделяя им по полчаса в день. Полезно разводить и сводить руки, находясь в положении лежа, поднимать по очереди прямые ноги, рисовать круги прямыми вытянутыми ногами.
Также при нефроптозе показано лечение гидротерапией. Больному полезно принимать холодный душ, прикладывать целебные компрессы. Помимо этого, рекомендуется проводить массаж живота.
Лечение с помощью специального режима питания назначается для стимулирования образования жировой прослойки, которая будет удерживать почку. Больным рекомендуется полноценное и разнообразное питание, в котором должны обязательно присутствовать молоко, творог и кисломолочные продукты. Сметану и сливки нужно исключить из рациона. Также табу накладывается на газировку, сладости, соленья, копчености, консервы и бобовые.
В период лечения необходимо питаться по 5-6 раз в день, но небольшими порциями, выпивая 1 л жидкости. Потребление соли необходимо ограничить 5 г в сутки. Для улучшения вкуса пищи разрешается использовать лимонную кислоту, корицу, тмин.
Препараты назначают при наличии сопутствующих хронических болезней — например, при артериальной гипертонии, недостаточности почек, пиелонефрите.
Если диагностируется третья стадия заболевания, когда происходит опущение органа ниже трех позвонков, консервативная терапия оказывается неэффективной. Больному рекомендуется делать операцию — только этот метод поможет укрепить почку и предотвратить ее опущение в дальнейшем. Распространенным методом сейчас является лапароскопия. Эта операция проводится с помощью трех миниатюрных проколов по 5 мм. Почка укрепляется сеткой, которая удерживает ее в нормальном положении.
Лечение с помощью лапароскопической операции низкотравматично, а процесс восстановления занимает всего пару дней. После этого больной возвращается к привычному образу жизни, а спустя месяц ему разрешают спортивные занятия. Случаи рецидивов нефроптоза происходят редко.
При нефроптозе правой почки симптомы появляются только с наступлением второй степени болезни. Это затрудняет диагностику, в результате чего лечение начинается уже на выраженной стадии. Однако серьезных последствий зачастую удается избежать при условии приема препаратов и соблюдения диеты. В запущенном случае для восстановления нормального положения почки показано делать операцию.
Какие патологии почек у плода можно выявить на 2 скрининге
2-й скрининг проводится на сроке 20-24 недели беременности. На нём выявляют различные пороки почки у плода:
- Агенезию (отсутствие одной или обеих почек). При односторонней агенезии на УЗИ с одной стороны почка не визуализируется вовсе, а с другой стороны она увеличена по сравнению с нормой. При двусторонней агенезии органа нет вообще, поэтому плод обычно погибает на определённом сроке беременности. Односторонняя агенезия не является показанием для аборта, потому что человек может жить и с одной почкой.
- Дистопию (нетипичное положение органа). Место расположения почки — это почечная ямка. Иногда почка не поднимается в ямку, а располагается в любой области таза. На УЗИ в этом случае дистопированная почка не будет видна, поэтому неопытный врач может принять дистопию за агенезию.
- Увеличенный или уменьшенный в размерах орган;
- Расширение почечной лоханки свыше 2 мм от нормы;
- Пиелоэктазия — расширение почечной лоханки без сопутствующих патологий органа;
- Пиелоуретероэктазия — расширение почечной лоханки с расширением мочеточника;
- Пиелокаликоэктазия — одновременное расширение и почечной лоханки, и чашки.
- Гидронефроз — скопление мочи в лоханке, приводящее к увеличение чашек и лоханок в размерах. Моча скапливается у основания мочеточника, за счёт чего он расширяется. Патология не является заболеванием, но свидетельствует о патологии лоханки и чашки почки. Диагностируется в 80% беременностей. Если к моменту рождения почечная лоханка будет увеличена более чем на 10 мм, малышу понадобится срочная операция.
- Кисты почек. Мультикистозная дисплазия является одним из самых опасных заболеваний почек. Выражается в перерождении нефронов в кисты, которые закупоривают протоки и затрудняют отток мочи. Они содержат жидкость внутри и достигают размера 3-4 см. При двустороннем мультикистозе почки врачи рекомендуют прервать беременность, а при односторонней патологии — удалить поражённую почку сразу после рождения малыша.
- Поликистоз почки в наличии на органе нескольких кист размером 1-2 мм. На УЗИ аппарате они не видны, но об их наличии свидетельствуют маловодие у беременной и двустороннее увеличение почек в размерах. Эхогенность почек будет повышена, а контур — иметь белый цвет. В этом случае женщину отправляют на аборт, потому что плод погибает ещё в утробе.
- Обструкция лоханочно-мочеточникового соустья. На УЗИ визуализируется расширение почечной лоханки при сохранении нормальной ширины мочеточника и почечной чашки. Количество околоплодных вод остаётся в норме, недоразвитости почки также не наблюдается. На фоне обструкции лоханочно-мочеточникового соустья возникает гидронефроз (застой мочи в почке).
Патология опасна тем, что на её фоне развивается почечная дисплазия — поражение почечной ткани кистами с нарушением функциональности органа. На УЗИ почка становится гиперэхогенной, в ней появляются кисты.
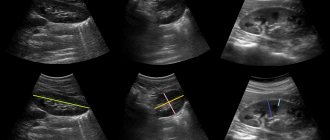
УЗИ сосудов почек
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
При обращении к врачу с почечными проблемами доктор обычно предписывает сделать УЗИ почек, наряду с другими анализами. Ультразвуковая диагностика внутренних органов обладает высокой точностью и информативностью, анализ этот не несет опасности для организма и неинвазивен – то есть не требует введения в полость тела диагностических инструментов. Процедура быстра, комфортна для пациента и безболезненна. Как делают УЗИ почек, как к нему подготовиться и расшифровать результаты?
Ультразвуковая диагностика представляет собой разновидность аппаратного исследования состояния здоровья человека. В ходе этой процедуры специальное устройство генерирует ультразвуковые волны, которые затем улавливаются, и компьютер интерпретирует картину отражения волн в виде картинки на экране.
Преимущества метода:
- безопасность процедуры даже для ребенка;
- отличная переносимость;
- высокая точность и информативность диагностики;
- безболезненность;
- минимум противопоказаний и отсутствие каких-либо побочных эффектов;
- подготовка к процедуре проста и не требует дополнительных манипуляций, в отличие от некоторых видов рентгена, проводимых с введением в организм контрастного вещества;
- быстрота: осмотр не потребует много времени, длится он около 15 минут;
- неважно, сколько прошло времени с предыдущего проведенного осмотра, допускается повторять процедуру нужное число раз.
Еще одно существенное преимущество УЗИ – данный метод дает возможность на ранних этапах обнаружить многие заболевания, раннее лечение которых критически важно:
- пиелонефрит в хронической стадии или обострении (воспаление мочевыводящих путей);
- почечнокаменное расстройство;
- поликистоз почек;
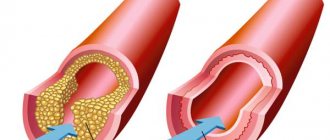
- врожденные (в том числе унаследованные) аномалии сосудистой системы почек, нарушающие нормальный кровоток и отвод урины.
Безопасность процедуры для многих представляется неоднозначным вопросом: на форумах и сайтах можно встретить сообщения о якобы опасности УЗИ для клеток.
Тем не менее, еще в 1979 году в США были проведены масштабные исследования, по результатам которых ученые сделали заявление о полном отсутствии негативного влияния, применяемого в диагностике ультразвука на организм. И за почти сорок прошедших лет эти исследования не были опровергнуты.
УЗИ почек проводится всегда при подозрении на почечные патологии.
Обследование делится на два подвида:
- Ультразвуковая эхография. Ее физический принцип работы – изменения картины отраженных волн от тканей с разной плотностью. Методика позволяет провести обследование почечной паренхимы, локализовать новообразования и их конгломераты, установить, есть ли отклонения в развитии почки или ее расположении.
- Допплерография ультразвуком. Из названия видно, что она основана на допплеровском эффекте. Эту методику используют в основном для определения состояния кровообращения в сосудистой сети почек, например, она дает возможность провести УЗИ почечных артерий.
Существуют также некоторые состояния, не являющиеся прямыми противопоказаниями, но способные затруднить исследование почек:
- высокие степени ожирения;
- присутствие в кишечнике пациента бария, если некоторое время назад пациенту приходилось пройти осмотр с применением барийсодержащей субстанции;
- кишечные газы.
Противопоказаний к диагностике немного. В УЗИ не применяется проникающая радиация, датчики не повреждают кожу. У отдельных пациентов «ультразвук» может стать фактором риска (при некоторых кожных заболеваниях и в ряде других случаев), поэтому назначение в любом случае обсуждается с доктором.
Показания к проведению УЗИ почек
Хотя УЗИ почек – абсолютно безопасная процедура, проводят ее не всем подряд.
К УЗИ почек показания таковы:
- пациентам на диспансерном наблюдении, страдающим мочекаменной болезнью, формами пиелонефрита, кистозом и другими мочевыделительными патологиями;
- при проведении профосмотра;
- больным с жалобами на частую головную боль с высоким давлением;
- при одутловатости лица и отеках;
- пациентам с эндокринными нарушениями;
- показания включают травмированные органы;
- почечные инфекции;
- нарушения процесса мочеиспускания, в том числе и энурез;
- боли в пояснице;
- врожденные болезни внешних половых органов;
- эндокринные расстройства;
- почечные колики;
- отклонения от нормы, которые показали анализы, если предварительно врач назначал сдавать таковые;
- беременность у женщин – для оценки здоровья плода;
- УЗИ почек у детей проводится и планово, и при различных заболеваниях.
Методом ультразвуковой диагностики выявляют определенные заболевания и патологические состояния.
Что показывает УЗИ:
- пиелонефрит различного характера;
- почечнокаменное расстройство;
- врожденные нарушения сосудистой системы (делается УЗИ сосудов почек), аномалии самих органов;
- кистоз;
- опухолевые структуры в почках;
- стриктура мочеточников (их сужение);
- дистрофия органов;
- реакция отторжения после пересадки органов;
- различные абсцессы;
- опущение (нефроптоз) почки;
- воспаления;
- воздух в почке;
- присутствие в тканях органа или окружающей его клетчатке жидкости;
- дивертикулы пузыря.
Связано это с присутствием в организме газов, которые могут существенно исказить результаты УЗИ почек (в отличие от плотных тканей, газы не проводят ультразвук).
Как готовиться к УЗИ почек
Подготовка начинается за трое суток до даты УЗИ.
Как правильно подготовить себя к осмотру:
- из меню убираются продукты, стимулирующие образование кишечных газов: картофель, молоко (свежее), сырые фрукты и овощи, капусту, сладости, черный хлеб и пр.;
- пациенту рекомендуется начать прием энтеросорбентов (активированного угля, фенхеля и им подобных), чтобы абсорбировать имеющиеся газы и снизить образование новых;
- вечером дня перед назначенной датой исследования не следует принимать плотный ужин – допустима лишь легкая трапеза из легких в усвоении продуктов;
- прием пищи в день УЗИ зависит от типа проводимого исследования. Если делается только осмотр почки, ограничений по питанию нет, тем же больным, которым назначено исследование брюшной полости, следует воздержаться от еды;
- если проведение УЗИ почек охватывает пузырь, мочиться до диагностической процедуры не стоит. Чтобы пузырь наполнился, за час можно выпить воды, но важно также не допускать переполнения. Когда ощущаются сильные позывы в туалет, можно немного опорожнить пузырь. Иногда врач может сам сказать сделать это пациенту;
- стоит взять бутылку воды, чистое полотенце или влажные салфетки. После УЗИ ими вытирается проводящий гель, наносимый на кожу. Кроме того, не стоит одевать «парадную» одежду, поскольку даже влажными салфетками гель этот полностью вытереть довольно сложно, а отстирывается он плохо;
Желательно иметь с собой сумму денег, если обследование платное. Сколько стоит УЗИ почек – сказать сложно, стоимость УЗИ почек зависит от ценовой политики клиники.
Как проходит УЗИ почек
Итак, как проводится УЗИ почек?
Аппарат, используемый для УЗИ, представляет собой излучатель ультразвукового сигнала. Частота его настолько высока, что человеческим ухом такой звук не воспринимается. Тем не менее, если расположить излучатель на коже определенным образом, волны распространяются в тканях и отражаются от них. В зависимости от плотности и структуры тканей ультразвук может проходить по-разному (можно увидеть это как затемнение или светлую область), и аппарат, уловив отраженные волны, способен составить картину на мониторе для дальнейшей интерпретации.
Народный способ очищения почек! По этому рецепту лечились наши бабушки…
Очистить почки легко! Нужно во время еды добавить…
Важным элементом процедуры является гель, наносимый на кожу пациента. Он призван обеспечить более простое и эффективное перемещение датчика по коже, и убирает прослойку воздуха между излучателем и кожей. Это важно, поскольку через воздух ультразвук распространяется слишком медленно. Кости же, например, проводят его лучше всего.
Упоминавшееся выше УЗИ с допплерограммой (встречается сокращение УЗДГ) – это излучение волн особой модуляции, которое покажет качество работы кровеносной системы почек. Если отраженный сигнал отсутствует или слаб, это способно показать на наличие некоторых препятствий движению крови в сосуде.
Перед началом самой процедуры необходимо:
- снять мешающую одежду, украшения и другие посторонние предметы. Иногда доктор даже предлагает переодеться в особый халат;
- для осмотра человека укладывают на кушетку, после чего по команде специалиста нужно будет переворачиваться на требуемый бок;
- кожа осматриваемой области покрывается упоминавшимся выше проводящим гелем. Потом врач начинает водить излучателем по коже;
- в ходе диагностики может потребоваться надуть живот, немного задержать дыхание и т. д.;
- обследуется состояние мочевого пузыря и мочеточников, после чего переходят непосредственно к почкам;
- дискомфорта или боли быть не должно, лишь от геля исходит ощущение влажности и прохлады. Иногда пациент способен услышать внезапно начавшийся шум или свист. Бояться не стоит – это норма, так проходит допплерографическое обследование;
- мочевой пузырь осматривают в два этапа – при его наполнении и после опорожнения;
- по окончании процедуры гель вытирается салфеткой.
Итог осмотра — черно-белая фотография, которую доктор прикладывает к составленному в письменном виде заключению (в него заносится описание обследования).
Интерпретация
Расшифровка УЗИ почек – задача врача.
Определяются в процессе диагностики:
- форма почек, их контуры и анатомические расположение;
- размеры органов;
- состояние их кровотока;
- здоровье паренхимы;
- присутствие патологий.
У взрослых здоровых людей размеры почек:
- Норма по длине — от 10 до 12 сантиметров.
- По ширине норма – в пределах пяти-шести сантиметров.
- До 5 см толщины.
- У паренхиматозного слоя толщина – от 15 до 25 миллиметров.
Норма для здоровой почки – внешнее подобие бобу фасоли. Одна может отличаться от другой в размерах, но отличие это не должно быть выше 2 сантиметров в любую сторону. Значительные колебания размеров или расположения почек указывают на определенные патологии – застойные явления, новообразования, воспалительные процессы, проблемы артерий почек и многое другое. А паренхима, например, может утончаться у людей старшей возрастной группы, для лиц от 60 и старше это норма.
При ультразвуковом осмотре структура тканей почки должна быть однородной. Присутствие включений говорит об опухолях или формировании уролитов.
В документе можно встретить ряд слов:
- Пневматоз кишечника. За этой фразой кроется обилие кишечных газов, обнаруженное в ходе обследования. Это говорит о плохой подготовке пациента к процедуре и служит основанием для повторного УЗИ.
- Фиброзная капсула. Так называется наружная поверхность почек.
- Лоханка – полая структура, куда поступает отфильтрованная урина для дальнейшего вывода.
- Паренхима – собственно почечная ткань.
На болезни указывают следующие слова:
- эхоположительное образование – говорит о присутствии опухолевой патологии;
- нефроптоз – опущена почка;
- анэхогенное образование – означает кистоз;
- микролиты – почечнокаменная болезнь, песок в органах;
- эхотень – принято расшифровывать как почечные камни;
- пониженная/повышенная эхогенность – колебания плотности тканей (потемнение, высветление) из-за патологических изменений;
- гипоэхогенная ткань – отек, гиперэхогенность говорит о кровоизлиянии в ткань;
- губчатая почка – врожденный кистоз органа;
- рост размеров лоханки – однозначный признак болезни, поскольку в норме она на УЗИ не видна;
- уплотнение слизистой лоханки – типичный симптом пиелонефрита, отек слизистой.