Пункция мочевого пузыря – прокол органа через переднюю стенку живота. Данное хирургическое вмешательство болезненно для пациента и может вызвать в дальнейшем осложнения, именно по этой причине процедуру стараются делать в крайних случаях.
Однако она безопаснее, чем катетеризация, но в разы сложнее в осуществлении. В некоторых случаях пункция единственный выход, например, ишурия (неспособность пациента самостоятельно опустошить пузырь).
Пункция кисты почки – главный метод хирургической терапии кисты в органе, направленный на удаление жидкости из кистозного доброкачественного образования и предупреждения повторного образования.
Далее подробно рассмотрим показания и противопоказания к данным видам процедур, как происходит сам процесс, а также возможные осложнения и реабилитационный период пациента.
Надлобковая капиллярная пункция мочевого пузыря: показания к применению
Основные показания к проведению пункции:
- Противопоказания к катетеризации/невозможность вывести мочу посредством катетера.
- Травмы внешних половых органов, травма мочеиспускательного канала.
- Забор урины для достоверного лабораторного исследования.
- Мочевой пузырь переполнен, а пациент не в состоянии самостоятельно его опорожнить.
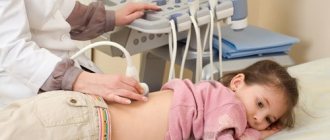
Надлобковая пункция – это безопасный способ для исследования мочевой жидкости у маленьких детей и детей-грудничков. Нередко пункции органа больные сами отдают предпочтение, поскольку при использовании катетера вероятность травмирования намного выше.
Как проводится процедура у мужчин?
Процедура по установке цистостомы мочевого пузыря у мужчин бывает при наличии таких патологий, как различные травмы уретры, например ее повреждение вследствие неправильной установки катетера (образование ложного хода) или ее разрыва в результате аварии и т.п.
Гиперплазия предстательной железы – основное заболевание, при котором проводят цистостомию у мужчин. Травмы мочевого пузыря, наличие злокачественных процессов органов мочеиспускания, начальный этап реконструкции органов мочеполовой системы – все это является показаниями к установке цистостомы.
Острый воспалительный процесс мочевого пузыря, который является ответной реакцией на инфекцию, такой, как уросепсис, исключает ввод катетера через уретру, что является прямым показанием к установке надлобкового свища.
Как происходит операция?
При переполненном мочевом пузыре провести медицинские манипуляции достаточно легко, потому что орган сильно растянут, а значит, его размер увеличен. Помимо этого, передняя стенка пузыря не защищена – она не покрывается брюшиной, а лишь примыкает к мышцам живота.
Техника выполнения процедуры:
- Больной ложится на операционный стол, медицинский персонал фиксирует ему ноги, руки, немного приподымают его в области таза.
- Для предотвращения инфицирования болезнетворными бактериями зону прокола тщательно обеззараживают специальным раствором. Если на месте прокола имеется волосяной покров, то заблаговременно (перед проведением пункции) эту область бреют.
- Далее врач пальпирует пациента, чтобы определить наивысшую точку органа и примерную его локацию, после делает анестезию новокаином 0,5%, вводя раствор на 4 см выше лобкового симфиза.
- После начала действия анестезии осуществляется прокол с помощью иглы 12 см, диаметр которой составляет 1,5 мм. Иглу медленно вводят сквозь переднюю брюшную стенку, прокалывая все слои , достигая в итоге стенку органа. Проколов ее, иглу углубляют на 5 см и приступают к выводу мочевой жидкости.
- После полного опустошения иглу осторожно извлекают, чтобы не вызвать кровотечение, затем полость пузыря промывают антибактериальным раствором.
- Область прокола обеззараживают и покрывают специальной медицинской повязкой.
Как делается прокол мочевого пузыря?
При переполнении органа прокол выполняется очень легко. Мочевой пузырь при этом сильно растягивается и находится на уровне пупка. Брюшина не покрывает сверху переднюю стенку в мочевом пузыре, что не создает препятствие для прокола. Специалисты укладывают пациента в положение на спину, обрабатывают кожные покровы в области прокола. Если в месте прокола есть волосы, их необходимо сбрить, обработать кожу антисептиками. Необходимо слегка приподнять таз пациента, чтобы облегчить доступ хирургам.
- Причины образования кисты в почках, симптомы заболевания, хирургические и народные методы лечения
Ещё по теме: Как устроены полоски для определения ацетона в моче?
При помощи пальпации врачом определяется самый верх органа, который переполнен мочой. Пациенту делается анестезия Новокаином, который вводится в область лобка, чуть выше, на 3 см. Анестезия выполняется непременно послойно, придерживаясь средней линии.
При проколе специалистами используется шприц с иглой полутора миллиметрового диаметра и длиной в 12 см. Вводится в полость мочевого пузыря игла там же, где делала анестезия. Через кожу и подкожную основу вводится игла, затем она проходит через апоневроз и пластину из эластичных и коллагеновых волокон.
Прокалываются мышцы живота, клетчатка возле пузыря и сама стенка мочевого пузыря. Внутри органа игла должна быть введена не менее чем на 7 см, после чего начинается вывод мочи шприцом. Чем глубже будет проникновение шприца внутрь органа, тем эффективнее пройдет манипуляция.
Извлечение урины из переполненного органа проводится медленно, чтобы не провоцировать открытие кровотечений. После того как опорожнения принудительным способом закончено, пункцией водятся антибиотики. Место прокола должно быть тщательно обработано и заклеено особой антисептической наклейкой.
Также прокол мочевого пузыря делается при помощи наведении ультразвуковым оборудованием, что исключает повреждение соседних органов в брюшной полости.
Возможные риски при пункции органа
При проведении хирургического вмешательства возможны некоторые риски:
- Кровотечение. Для исключения осложнения, способного возникнуть из-за резкого скачка давления, медицинские работники время от времени зажимают, разжимают отводящую трубку. При верном проведении пункции шанс на возникновение кровотечения минимален.
- Травмы кишечного тракта, органов, находящихся в брюшной отделе. В целях предотвращения неприятных последствий, область прокола определяется с высокой осторожностью.
Кому противопоказана манипуляция?
Пункция мочевого пузыря, как и прочие вмешательства в организм человека, имеет ряд противопоказаний:
- неполное заполнение полости органа;
- коагулопатия;
- беременность;
- диатез геморрагический;
- поражение инфекцией дермы в месте прокола;
- патологии органов малого таза;
- цистит;
- паховая грыжа, бедренная грыжа;
- смещение, растяжение, увеличение органов брюшной полости;
- проведение операции ранее, где рассекалась стенка брюшины по лини ниже пупка.
При пустом мочевом пузыре или наполовину пустом, проведение процедуры запрещено, так как увеличивается риск появления последствий;
Противопоказания к пункции
При несомненных достоинствах этого метода есть ряд противопоказаний, при наличии которых запрещается выполнять прокол мочевого пузыря. В частности делать этого нельзя при следующих условиях:
- опорожнение мочевого пузыря или его недостаточная наполненность, что приводит к осложнениям;
- инфекционное поражение кожных покровов в месте предполагаемого прокола;
- растяжение или увеличение органов в брюшине
- аномалия в мочевыводящей системе или в строении органов в малом тазу. к ним относятся поликистоз и киста в яичниках, влагалищное растяжение или нарушение структуры матки;
- перенесённое рассечение ниже пупка на брюшной стенке;
- беременность;
- рубцовое образование;
- диагностированный цистит;
- наличии грыжи в паху;
- сбой в системе свертываемости крови;
- диатез геморрагического типа и аналогичные заболевания;
- при сильном ожирении пациента выполнение пункции представляет особую сложность.
Послеоперационные осложнения
Развитие специфических осложнений после пункции – редкое явление. Однако если медицинские работники пренебрегали правилами асептиками, то вполне вероятно проникновение патогенных микроорганизмов, ведущих к воспалению.
К серьезным осложнениям относятся:
- прокол брюшной полости;
- перфорация мочевого пузыря;
- травмы органов, находящихся около пункционного органа;
- попадание урины в клетчатку, которая располагается вокруг органа;
- гнойно-воспалительный процесс в клетчатке.
Не смотря на возможные осложнения и риски, пункция иногда оказывается единственным методом помощи больному. Качество ее осуществления и послеоперационный период пациента почти полностью зависит от опыта хирурга.
Диагностируем
Определить на глаз проблему и разрыв невозможно. Помогут в этом только специальные исследования. Направить на них и провести сможет только уролог. Специалист широкого профиля сможет только констатировать наличие разрыва в брюшной полости. Все остальное касается узкопрофильных специалистов, которые отправляют поступившего пациента на цистографию. Это первое, что необходимо провести. Такая процедура поможет получить снимок органа. Для этого вводят специальные контрастные вещества. Они распределяются по мочевому и показывают места, где есть порождения.
Вторым видом обследования становиться цистоскопия. Это необходимо для получения всей информации о том, что сейчас происходит в органе и на какой стадии состояния или целостности стенок находится процесс. Прибор для этого вводят пузырь.
Еще двумя способами понять, в каком состоянии находится орган – КТ и МРТ. Такие исследования показывают количество скопившейся жидкости в пузыре и вне его, делают подсчет повреждений.
Цистоскопия мочевого пузыря
Но на этом диагностика не прекращается. В обязательном порядке берется забор крови как общий, так и венозный. Необходимо при возможности собрать мочу. Берется общий анализ. Так выявляют и просчитывают степень кровотечений.
Пункция кисты почки — что это такое
Киста – сферическое образование в паренхиме почки, которое заполнено жидкостью, формируемое вследствие некоторых болезней.
По статистике, 25% населения в возрасте 40 лет и выше имеют несколько кистозных образований, размер которых 1 см, однако лечение необходимо лишь 8 больным из 100. Пункция кистозного образования почки – современны хирургический метод лечения кист.
Суть процедуры характеризуется проколом кисты, выкачивания оттуда жидкости, отправляемой на лабораторное исследование, и ввода в пустую капсулу склерозанта. Манипуляцию осуществляют специальной иглой.
Вся операция происходит под контролем ультразвукового аппарата, либо рентгеновского.
В медицинской практике пункция почки является наиболее оптимальным лечебно-диагностическим способом, который отличается минимальной инвазивностью.
Показания к процедуре
У многих больных признаки заболевания не проявляются, поэтому кистозное образование обнаруживают случайно, при общем обследовании, либо диагностике других патологий. Показания к проведению операционного вмешательства:
- проблемы с опорожнением мочевого пузыря;
- гематурия;
- высокое АД, не поддающееся регулировке медикаментозными препаратами;
- спазм, болевой синдром в поясничном отделе, под ребрами, усиливающиеся после нагрузки на тело;
- почечные колики;
- увеличение кисты до 5 см;
- перерождение кистозного образования в раковую опухоль.
Если кистозное образование небольшое и никак себя не проявляет, пациентам 2 раза в год необходимо обследоваться на УЗИ для контроля ситуации.
Лечение функциональных нарушений опорожнения мочевого пузыря
Лечение больных с функциональными нарушениями опорожнения мочевого пузыря является насущной проблемой нейроурологии. Это связано с тем, что до настоящего времени не разработано эффективных и этиопатогенетически обоснованных методов лечения таких больных.
Выделяют нейрогенные, миогенные (миопатии) и психогенные (неврозы, шизофрения, истерия и др.) факторы, лежащие в основе функциональных нарушений опорожнения мочевого пузыря. Нейрогенные нарушения и повреждения — основная причина таких нарушений. В отсутствие причины функциональных нарушений опорожнения мочевого пузыря следует думать об идиопатических формах заболевания.
Согласно классификации Международного общества по удержанию мочи, функциональные нарушения опорожнения мочевого пузыря — это результат недостаточной функции мочевого пузыря, гиперактивности уретры или следствие комплексного воздействия обоих нарушений [1]. Недостаточная функция мочевого пузыря возникает вследствие снижения или отсутствия сократительной способности детрузора (арефлексия), которые встречаются при локализации повреждения или неврологического поражения в области фронтальных долей и моста головного мозга, сакрального отдела спинного мозга, при повреждении волокон конского хвоста, тазового сплетения и нервов мочевого пузыря, а также при рассеянном склерозе. Гиперактивность уретры — это следствие наружной детрузорно-сфинктерной диссинергии (ДСД) или нерасслабляющегося (спастического) поперечно-полосатого (п/п) сфинктера уретры, также может проявиться как вариант синдрома Фоулера у женщин. При этом наружная ДСД наблюдается при супрасакральном уровне поражения спинного мозга.
В литературе имеются лишь единичные сообщения о распространенности функциональных нарушений опорожнения мочевого пузыря. Так, P. Klarskov и соавт., оценивая обращаемость в лечебные учреждения Копенгагена, выявили, что ненейрогенные формы нарушения опорожнения мочевого пузыря встречаются в среднем у 7 женщин на 100 000 населения [2]. По данным T. Tammela и соавт., после оперативных вмешательств на органах брюшной полости нарушения опорожнения мочевого пузыря встречаются у 2,9 % пациентов, а после проктологических операций — у 25% больных [3]. Многие авторы считают данную проблему особенно значимой у неврологических больных.
Клиническим проявлением снижения сократительной способности детрузора и нерасслабляющегося п/п сфинктера уретры являются симптомы нарушения опорожнения мочевого пузыря, к которым относятся затрудненное мочеиспускание тонкой, вялой струей, прерывистое мочеиспускание, необходимость прилагать усилия и натуживаться, чтобы начать мочеиспускание, ощущение неполного опорожнения мочевого пузыря.
При отсутствии сократительной способности детрузора в сочетании с паралитическим состоянием п/п сфинктера уретры больные опорожняют мочевой пузырь, искусственно увеличивая внутрибрюшное давление, что клинически проявляется мочеиспусканием слабой струей мочи. При отсутствии сократительной способности детрузора в сочетании со спастическим состоянием наружного сфинктера уретры в большинстве случаев самостоятельное мочеиспускание невозможно и отмечается хроническая задержка мочи.
Нерасслабляющийся п/п сфинктер уретры приводит к инфравезикальной обструкции с симптомами нарушения опорожнения мочевого пузыря.
Клинические проявления наружной ДСД (непроизвольное сокращение п/п сфинктера уретры во время мочеиспускания или непроизвольного сокращения детрузора) включают два вида симптомов, а именно: нарушения опорожнения и накопления мочи в мочевом пузыре. Последние включают учащенное и ургентное мочеиспускание нередко в сочетании с ургентным недержанием мочи и никтурией. Для наружной ДСД характерно неполное опорожнение мочевого пузыря и развитие пузырно-мочеточникового рефлюкса.
Таким образом, различные формы нарушения опорожнения мочевого пузыря могут иметь во многом сходную клиническую картину. В связи с этим правильная и своевременная диагностика функциональных нарушений опорожнения мочевого пузыря является залогом успешного лечения.
Диагностика функциональных нарушений опорожнения мочевого пузыря складывается из сбора жалоб и анамнеза, урологического и неврологического обследования, а также дополнительных методов обследования, среди которых основное место занимает уродинамическое исследование. На начальном этапе обследования обязательна оценка симптомов нижних мочевых путей на основании вопросника I-PSS (Internanional Prostate Symptom Score). Вопросник I-PSS был предложен для оценки нарушений акта мочеиспускания вследствие заболеваний предстательной железы, однако в настоящее время он с успехом применяется и в случаях проявления симптомов заболеваний нижних мочевых путей, вызванных различными факторами, в том числе и неврологического характера.
Для уточнения поведения детрузора и его сфинктеров в фазу опорожнения мочевого пузыря наиболее информативным методом исследования больных является комплексное уродинамическое исследование.
Уродинамическими признаками наружной ДСД, характерной для надкрестцовой локализации патологического процесса, особенно в шейном отделе спинного мозга, являются регистрируемые с помощью электромиографии во время мочеиспускания «всплески» сократительной активности п/п сфинктера уретры и мышц тазового дна. Сокращение мышц тазового дна затрудняет или полностью прерывает поток мочи. Для нерасслабляющегося сфинктера уретры характерно отсутствие снижения электромиографической активности п/п сфинктера уретры во время мочеиспускания. Снижение или отсутствие сократительной способности детрузора уродинамически проявляется отсутствием плавного повышения детрузорного давления в ходе цистометрии или отсутствием позыва к акту мочеиспускания.
Следует подчеркнуть, что только уродинамическое обследование дает возможность достоверно установить форму нарушения функции нижних мочевых путей, приводящих к нарушению опорожнения мочевого пузыря, и во многом определить выбор метода лечения.
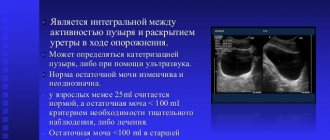
Ультразвуковое исследование почек и мочевого пузыря, также как и экскреторная урография, позволяет уточнить анатомическое состояние верхних мочевых путей и количество остаточной мочи в мочевом пузыре. По количеству остаточной мочи в мочевом пузыре после акта мочеиспускания (в норме до 50 мл) можно косвенно судить о функциональном состоянии детрузора и наличии инфравезикальной обструкции.
В таблице перечислены методы лечения больных с функциональными нарушениями опорожнения мочевого пузыря, из которых только медикаментозная терапия и дорзальная ризотомия с электростимуляцией передних корешков могут действительно считаться методами лечения, тогда как другие скорее являются способами опорожнения мочевого пузыря. При этом даже медикаментозная терапия во многом является симптоматическим методом лечения. Несмотря на это, назначение лекарственных средств представляет собой первый этап лечения больных с функциональными нарушениями опорожнения мочевого пузыря. Выбор медикаментов зависит от вида нарушения функции нижних мочевых путей. Так, в случае нарушения сократительной способности детрузора применяют антихолинэстеразные средства и М-холиномиметики, а при гиперактивности уретры — центральные миорелаксанты и α-блокаторы.
У 22 больных со сниженной сократительной способностью детрузора использовали дистигмина бромид (убретид) в дозе 5 мг через день за 30 мин до завтрака в течение 2 мес. При этом через каждые 2 нед делали 7-дневный перерыв в приеме препарата. Механизм действия дистигмина бромида заключается в блокировании ацетилхолинэстеразы, что сопровождается увеличением концентрации ацетилхолина в синаптической щели и соответственно приводит к облегчению передачи нервного импульса.
У всех больных терапевтический эффект развивался в первую неделю приема препарата и выражался в снижении среднего балла I-PSS c 15,9 до 11,3, а количества остаточной мочи — с 82,6 до 54,3 мл. Субъективно пациенты отмечали усиление ощущения позыва и облегчение начала акта мочеиспускания.
Следует отметить, что до настоящего времени остается открытым вопрос о продолжительности лечения антихолинэстеразными средствами. По нашим данным, у 82% больных в разные сроки после окончания 2-месячного курса лечения отмечалось возобновление симптомов, потребовавшее повторного назначения препарата.
К сожалению, мы не накопили собственного опыта применения бетанехола у больных со сниженной сократительной способностью детрузора, так как данный препарат не зарегистрирован для клинического применения в нашей стране и соответственно отсутствует в аптечной сети. Механизм действия бетанехола аналогичен действию ацетилхолина на гладкие миоциты. Данные других авторов показывают, что бетанехол может применяться при лечении больных с легкой степенью нарушения сократительной способности детрузора [4, 5].
α1-адреноблокатор доксазозин (кардура) использовали в ходе лечения 30 больных с гиперактивностью уретры, в том числе 14 пациентов с наружной ДСД и 16 с нарушением произвольного расслабления п/п сфинктера уретры. Доксазозин назначали в дозе 2 мг/сут на ночь.
Через 6 мес средний балл по шкале I-PSS у больных с наружной ДСД снизился с 22,6 до 11,4, количество остаточной мочи уменьшилось с 92,6 до 32,4 мл, а максимальная скорость потока мочи увеличилась с 12,4 до 16,0 мл/сек.
Кроме того, через 6 мес у больных с нарушением произвольного расслабления п/п сфинктера уретры средний балл I-PSS снизился с 14,6 до 11,2, количество остаточной мочи — с 73,5 до 46,2 мл, а максимальная скорость потока мочи увеличилась с 15,7 до 18,4 мл/сек.
Баклофен и тизанидин (сирдалуд) являются центральными миорелаксантами. Они снижают возбуждение моторных нейронов и интернейронов и могут ингибировать передачу нервного импульса в спинном мозге, уменьшая спастичность п/п мышц. По нашим данным, после применения баклофена в дозе 20 мг/сут и тизанидина в дозе 4 мг/сут не было выявлено существенной динамики субъективных и объективных симптомов как у больных с наружной ДСД, так и у пациентов с нарушением расслабления п/п сфинктера уретры. Выраженная слабость мускулатуры конечностей на фоне приема этих препаратов не позволяет увеличивать дозу препаратов, что существенно ограничивает их применение в клинической практике.
Следует отметить, что медикаментозная терапия эффективна у больных с начальными и легкими формами нарушения опорожнения мочевого пузыря. Тем не менее ее целесообразно использовать в качестве первого этапа лечения. В случае недостаточной эффективности медикаментозной терапии необходимо искать новые пути решения проблемы адекватного опорожнения мочевого пузыря.
Предложенная Lapides и соавт. в 80-е гг. прошлого столетия интермиттирующая аутокатетеризация мочевого пузыря до настоящего времени остается одним из основных методов опорожнения мочевого пузыря [6]. Однако этот метод имеет ряд осложнений, к которым относятся инфекции нижних мочевых путей, стриктуры уретры и, самое главное, значительное снижение качества жизни. При невозможности выполнения (неврологические больные с тетраплегией, больные с ожирением) или отказе пациента от аутокатетеризации, у лиц с наружной ДСД и нерасслабляющимся сфинктером уретры, а также со сниженной сократительной способностью детрузора для адекватного опорожнения мочевого пузыря применяют в последние годы имплантацию специальных стентов (производства фирм Balton, Mentor, МедCил) и инъекции ботулинического токсина в зону п/п сфинктера уретры.
| Рисунок 1. Временный уретральный стент |
Временные уретральные стенты имеют форму цилиндра, выполненного из проволочной спирали толщиной 1,1 мм, изготовлены они на основе полимолочной и полигликоликовой кислот с различным периодом разрушения (от 3 до 9 мес) посредством гидролиза (рис. 1). Механические свойства и время разрушения временных стентов зависят от степени поляризации, места и формы зоны имплантации.
Мы имеем опыт применения временных уретральных стентов у семи мужчин с наружной ДСД и у четырех пациентов, у которых отсутствовала сократительная способность детрузора. Временный уретральный стент устанавливали при уретроцистоскопии таким образом, чтобы он «шинировал» как простатический, так и мембранозный отделы уретры. Такое положение стента обеспечивает адекватное опорожнение мочевого пузыря.
У всех больных отмечалось восстановление самостоятельного мочеиспускания сразу после имплантации уретрального стента. Пациенты с наружной ДСД осуществляли мочеиспускание по позыву, а больные с отсутствием сократительной способности детрузора с интервалом 4 ч (6 раз в сутки) с использованием приема Креда. По данным ультразвукового сканирования, через 10 нед после установки стента у больных с наружной ДСД не отмечалось остаточной мочи, а у больных с отсутствием сократительной способности детрузора среднее количество остаточной мочи составило 48 мл и зависело от адекватности выполнения приема Креда. Очень важно, что у больных с наружной ДСД было выявлено снижение максимального детрузорного давления во время мочеиспускания в среднем с 72 до 35 см вод. ст. (профилактика развития пузырно-мочеточникового рефлюкса).
Мы считаем, что временные уретральные стенты обеспечивают адекватное опорожнение мочевого пузыря и показаны тем больным с нарушением опорожнения мочевого пузыря, которым не может быть выполнена интермиттирующая катетеризация мочевого пузыря или которые воздерживаются от нее по различным причинам. Временные стенты могут являться методом отбора больных для установки постоянных (металлических) стентов.
В последние годы в литературе появились сообщения об успешном использовании ботулинического токсина у больных с функциональными нарушениями опорожнения мочевого пузыря. В нашей клинике ботулинический токсин применялся у 16 больных с нарушением опорожнения мочевого пузыря, в том числе у девяти с наружной ДСД, у трех с нерасслабляющимся п/п сфинктером уретры и у четырех с нарушением сократительной способности детрузора. Мы использовали ботулинический токсин типа А фармацевтической фирмы Allergan. Коммерческое название препарата — ботокс (Botox), он представляет собой лиофилизированный порошок белого цвета в вакуумных стеклянных флаконах объемом 10 мл, закрытых резиновой пробкой и герметичным алюминиевым затвором. В одном флаконе содержится 100 ЕД ботулинического токсина типа А.
| Рисунок 2. Введение ботулинического токсина у мужчин |
Механизм действия ботокса заключается в блокировании выброса ацетилхолина из пресинаптической мембраны в нервно-мышечном синапсе. Фармакологическим эффектом этого процесса является стойкая хемоденервация, а клиническим проявлением — расслабление мышечных структур.
Согласно рекомендациям фирмы-производителя, лиофилизированный порошок разводили 8 мл стерильного 0,9% раствора натрия хлорида без консервантов (1 мл полученного раствора содержит 12,5 ЕД ботокса). Использовали трансперинеальную методику введения препарата. У мужчин под контролем указательного пальца, введенного в прямую кишку, специальную иглу с изоляционным покрытием вводили в точку, находящуюся на 2 см латеральнее и выше анального отверстия (рис. 2). У женщин иглу под контролем указательного пальца, введенного во влагалище, вводили в точку на 1 см латеральнее и выше наружного отверстия уретры на глубину 1,5–2,0 см (рис. 3). Во всех случаях положение иглы контролировали электромиографически по характерному звуку динамика электромиографа. В каждую точку вводили по 50 ЕД ботокса.
| Рисунок 3. Введение ботулинического токсина у женщин |
У всех больных через 10 дней после введения ботулинического токсина исчезла остаточная моча и было отмечено увеличение максимальной скорости потока мочи. Важно, что хемоденервация сфинктера уретры после инъекции ботокса у всех пациентов с нерасслабляющимся п/п сфинктером и наружной ДСД приводила к снижению детрузорного давления, а у больных с нарушением сократительной способности детрузора — к снижению максимального абдоминального давления, вызывающего выделение мочи из наружного отверстия уретры. Это наблюдение представляется крайне важным в отношении профилактики развития пузырно-мочеточникового рефлюкса и сохранения функциональной способности почек. Только у одного больного клинический эффект после инъекции ботокса продолжал сохраняться на протяжении 16 мес, остальным пациентам потребовались повторные инъекции препарата с периодичностью 3–8 мес.
В отдельных случаях, при выраженной инвалидизации больных с нарушением опорожнения мочевого пузыря, используют трансуретральную инцизию или резекцию наружного сфинктера уретры, дренируют мочевой пузырь постоянным уретральным катетером или выполняют цистостомию.
Таким образом, нарушение опорожнения мочевого пузыря может быть следствием различных форм дисфункции нижних мочевых путей. Требуются проведение комплексного уродинамического обследования для уточнения функционального состояния мочевого пузыря и его сфинктеров и выбор адекватного метода опорожнения мочевого пузыря. Отсутствие высокоэффективных и универсальных способов лечения больных с функциональными нарушениями опорожнения мочевого пузыря диктует необходимость поиска новых методов терапии таких больных.
Г. Г. Кривобородов, доктор медицинских наук М. Е. Школьников, кандидат медицинских наук РГМУ, Москва
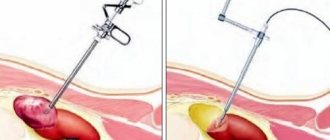
Техника выполнения пункции почечной кисты
Прежде чем приступить к пункции, пациент проходит все необходимые исследования. Техника проведения следующая:
- В зависимости от локализации кисты, больной ложится на живот либо бок.
- Проведение местной анестезии. Область прокола дезинфицируют медицинским раствором, затем обезболивают.
- Подготовка УЗИ аппарата. Данный процесс возможен, поскольку пункционная игла имеет специальный наконечник, который видно на экране УЗИ аппарата. Данная инновация позволяет максимально точно осуществить удаление жидкости.
- При подготовке к операции, в результатах исследования помимо зоны прокола определяется и его глубина. Это необходимо для предотвращения травмы сосудов, паренхимы органа и других осложнений. Поэтому на игле делается метка, глубже которой ввод запрещен.
- По завершению врач на поверхности дермы делает небольшой аккуратный надрез, раздвигает ткани, фиксирует их, делает прокол иглой и удаляет субстанцию из капсулы кисты.
Почему появляется ишурия?
У пациентов ишурия появляется по-разному в зависимости от возраста пациента и его половой принадлежности. Чаще всего ишурия обнаруживается при следующих заболеваниях:
- образование опухоли в прямой кишке и уретре;
- при раке в простате или и аденоме;
- при травмировании механического характера области простаты;
- в случае сужений в мочеиспускательном канале;
- при выявленном фимозе;
- при образовании камней и других конкрементов в уретральном канале или мочевом пузыре;
- при заболеваниях центральной нервной системе, когда в головном и спинном мозге есть опухоли.
Довольно часто у пациентов проблема с мочеиспусканием и полная задержка мочи происходит после перенесённой операции на органах малого таза или в брюшной полости, а также после курса приема некоторых препаратов. У детей ишурия иногда развивается после психических потрясений или сильного испуга.
Если пациент обнаруживает болевой синдром внизу живота, припухлости или частые позывы к мочеиспусканию без возможности это сделать, это является поводом к обращению за помощью к профильному специалисту. Для того чтобы устранить эту проблему в клинической медицине есть несколько методов, среди которых выделяются цистостомия, катетеризация и пункция. Все эти методы выполняются исключительно в условиях стационара и только опытными врачами.
Ещё по теме: Как проводят цистэктомию мочевого пузыря?
Ввод склерозирующего раствора
При условии, что заболеванию не сопутствуют воспалительный или гнойный процессы, то после выкачки жидкости в пустое пространство вводится склерозирующее средство. Для этого часто используют спирт этиловый. Его количество равно 4-ой части от объема кистозной жидкости.
Введенный раствор оставляют внутри полости капсулы от 5 до 20 минут (зависит от особенности патологического заболевания), после извлекают. Это необходимо, чтобы убить клетки, которые выделяют кистозную жидкость, и «склеить» полость. Тем временем, когда склерозирующий раствор находится в почке, больной испытывает жжение и боль.
При изъятии жидкости из образования, в ней может присутствовать кровь, гной. Причина такого явления – травма, повлекшая формирование кисты. В таком случае, откачав жидкость из образования, ставится дренаж, полость промывают, санируют.
Дренаж оставляют на 3-5 суток, чтобы прошел воспалительный процесс. Склерозирование проводят 4 раза, оставляя вещество на 2-3 часа. Завершив весь комплекс манипуляций, дренаж убирают.
Какие могут быть последствия?
Пункция кисты почки является операцией, проводимой в соответствии со всеми необходимыми правилами по проведению вмешательств в организм человека. Процедура выполняется только в клинических условиях, после которой больной 3 суток находится в стационаре под наблюдением медицинского персонала. Обычно, после данной терапии пациент быстро и благополучно восстанавливается.
В реабилитационный период могут наблюдаться повышение температуры тела и припухлость в области прокола, которые быстро проходят. Поскольку весь процесс контролируется УЗИ аппаратом, то просчеты исключены – прокол лоханок, крупных кровеносных сосудов. Однако осложнения все же могут наблюдаться:
- кровотечение в почечную полость;
- открытие кровотечения в капсулы кисты;
- начало гнойного воспаления вследствие инфицирования кисты, почки;
- прокол органа;
- нарушение целостности близлежащих органов;
- аллергия на склерозирующий раствор;
- пиелонефрит.
ВАЖНО! При наличии у пациента поликистоза, либо образования более 7 см пункция считается неэффективной.
Противопоказания
Операция не назначается в следующих случаях:
- Многокамерные, множественные кисты. Для получения 100% результата терапии, необходимо извлечь кистозную жидкость, после склерозировать обнаруженные полости, чего невозможно сделать при такой постановке диагноза.
- Кальциноз, склероз стенки кисты. У данной разновидности кисты оболочка крайне плотная и негибкая. После удаления содержимого, она неподвижна, а значит, применение пункции не несет результата.
- Парапельвикальное местоположение кисты, что значительно затрудняет чрезкожный доступ.
- Соединение образования с лоханкой органа или чашечками. Пункция запрещена, поскольку склерозирующий раствор, введенный в полость капсулы, проникают в другие части почки, поражая целый орган.
- Патологии органа, увеличивающие шанс разрыва почки, открытия кровотечения.
- Отсутствие парного органа.
- Аномальное развитие, врожденное заболевание почек, в результате которых пункция становится опасной для жизни человека.
- Хронические болезни артерий – атеросклероз.
- Рак органа.
- Наличие конкрементов.
- Острая фаза хронических заболеваний, острое инфекционное поражение.
- Менструация.
- Болезни сердца и сосудов.
- Увеличение кисты более 7 см – в данном случае для лечения используются другие способы решения проблемы.
Послеоперационное наблюдение и реабилитация
При благополучном послеоперационном течении после проведения пункции кистозного образования, пациента выписывают из стационара на 3 сутки. По истечению 14 дней пациент должен пройти УЗИ. На обследовании врач оценит процесс заживления (рубцевания) и произошел ли рецидив.
При повторном образовании кистозной жидкости, на протяжении 60 дней ничего не предпринимается, осуществляется лишь контроль. При прогрессировании процесса более 6 месяцев, пациенту назначается повторная операция. Однако, повторное формирование кист – крайне редкое явление, которое зависит исключительно от индивидуальных особенностей организма человека.