Мочевой пузырь — это непарный орган, находящийся в малом тазу. Основной функцией органа является накопление и последующее выведение мочи. Воспалительным заболеваниям мочевого пузыря чаще подвергаются женщины, в силу анатомических особенностей. Однако опухоли, не редко злокачественного характера, диагностируют в основном у мужчин.
Опухолевые процессы, развивающиеся в мочевом пузыре, чаще всего обнаруживают на ранних этапах. Причиной тому, анализы мочи, мгновенно меняющиеся в плохую сторону, и достаточно ранняя симптоматика. Онкологические опухоли не исключение.
Для лечения опухолей применяют оперативное вмешательство, химиотерапию, лучевое лечение. Выбор методики зависит от вида заболевания и степени поражения органа. При наличии онкологических процессов выбирают комбинированные методики терапии.
Методы
Хирургическое вмешательство может производиться:
- Открытым или абдоминальным способом. Удаление опухоли происходит через разрез брюшной стенки (мышц живота).
- Эндоскопическим способом. Доступ к мочевому пузырю получают через естественные отверстия, у мужчин – трансуретрально, то есть через мочеиспускательный канал.
- Лапароскопическим способом. Через небольшие проколы (надрезы) в брюшной стенке вводят хирургический инструментарий и видеокамеру.
Лапароскопия считается наиболее щадящей методикой, так как позволяет проводить операцию безболезненно, с максимально возможным сохранением органа и низким уровнем травматизма. Выбор методики операции полностью зависит от степени поражения органа и состояния пациента.
Существует несколько видов оперативного вмешательства при опухолях мочевого пузыря:
ТУР или трансуретральная электрорезекция
Данный вид вмешательства применяют в комплексе с химиотерапией. ТУР назначают при начальной стадии рака мочевого пузыря, опухолях небольшого размера или не инвазивных типах онкологии (опухоль, не распространившаяся за пределы органа).
Трансуретральную электрорезекцию используют с диагностической целью при опухолях больших размеров или инвазивных онкологических процессах. Процедура проходит под общим внутривенным наркозом строго в условиях стационара.
Через уретру вводят цистоскоп, через который проводят специальную проволочную петлю. Концом петли захватывают поражённые ткани или ножку опухоли. Электрический ток, проходящий по петле, «выжигает» раковые клетки. Удалённую опухоль захватывают цистоскопом, выводят наружу и отправляют на исследование.
Данная методика наиболее востребована при терапии поверхностных поражениях мочевого пузыря.
Цистэктомия сегментарная или частичная
Применяют при более поздних стадиях рака мочевого пузыря, при которых опухоль проникла в стенки органа (инвазивный рак), но не распространилась по организму (отсутствуют метастазы). Удаление опухоли происходит вместе с частью органа. Само вмешательство проводят лапароскопическим методом.
Методика частичного удаления органа является предпочтительной, так как удаётся сохранить нормальное функционирование мочеполовой системы, с полным сохранением потенции и естественного мочеиспускания.
Цистэктомия радикальная
Применяют при сильном разрастании опухоли или если иные методики не справились. Радикальная цистэктомия означает полное удаление опухоли вместе с поражённым органом. Кроме того, происходит иссечение и соседствующих с мочевым пузырём органов: предстательной железы, семенных пузырьков и паховых лимфоузлов.
Соответственно нарушаются сексуальные функции, естественное мочеиспускание. Однако существует специальная методика, сберегающая нервные окончания, благодаря которой удаётся сохранить эректильные функции и некоторый контроль над выделением мочи.
Перед удалением мочевого пузыря решается вопрос о методе сбора и вывода мочи. Как временную методику, используют установку наружного мочеприёмника. В дальнейшем, решается вопрос о реконструкции мочевого пузыря. Во время этой операции создают «новый» пузырь, формируя его из части кишечника. При этом пациент выступает собственным донором, так как материал для реконструкции забирается из кишечника пациента. Это является залогом того, что не произойдёт отторжение нового мочевого пузыря после реконструкции.
Чаще всего, даже после полного удаления поражённых раком клеток, назначают курс химиотерапии. Это необходимо для предотвращения рецидива, то есть повторного образования опухоли. Дело в том, что всегда существует опасность «незамеченных» раковых клеток, которые, через некоторое время, могут продолжить атаковать здоровые ткани.
Удаление (цистэктомия) мочевого пузыря
Удаление мочевого пузыря – это серьезная хирургическая операция, к которой прибегают только в исключительных случаях, когда прочие методики оказываются бессильны. Она требует обязательной подготовки, тщательной диагностики, профессионализма специалиста. Но пациентов гораздо больше интересует вопрос, что изменится в жизни после такого вмешательства в деятельность организма?
В чем заключается операция?
Различают два вида хирургических вмешательств – цистэктомию, во время которой удаляется мочевой пузырь и радикальную цистэктомию. Ко второму методу прибегают в особо тяжелых ситуациях, когда требуется дополнительное удаление близко располагающихся узлов лимфатической системы и половых органов.
Помимо этого, происходит иссечение проксимального отдела мочеиспускательного канала и тазовых лимфатических узлов с обеих сторон.
В каких случаях назначается операция?
Врачи решаются на проведении данной процедуры при раке, поразившем мочевой пузырь, когда имеется значительное поражение тканей органа и прочие методики не помогают.
Показания к цистэктомии могут быть следующими:
- злокачественная зачаточная опухоль мочевого пузыря – стадия Т4 (когда болезнь затрагивает часть окружающих органов), но при это признаки метастаз отсутствуют;
- диффузная форма папилломатоза – довольно редкое заболевание, при котором доброкачественные образования рассеяны по всей поверхности органа, однако, высок риск их перерождения в злокачественные образования;
- несколько опухолевых образований, стадия Т3, при которой раковые клетки поражают жировой слой, окружающий орган;
- микроцист (сморщенный мочевой пузырь), который развивается на фоне туберкулеза или интерстициального цистита.
Все вышеперечисленные заболевания относятся к опасным недугам и требуют обязательного хирургического вмешательства.
Противопоказания к цистэктомии
Как и прочие хирургические процедуры, цистэктомия мочевого пузыря имеет некоторые противопоказания:
- тяжелое состояние пациента;
- пациент в преклонном возрастетяжелые сопутствующие заболевания, которые могут привести к осложнениям во время процедуры или после нее;
- болезни, вызывающие проблемы со свертываемостью крови, существует риск кровотечения во время процедуры;
- воспаления мочевыводящих органов, находящиеся в острой форме, которые могут стать причиной заражения крови – сепсиса.
Любое из данных состояний является серьезной причиной для отмены оперативного вмешательства.
Подготовительные мероприятия
Подготовка к цистэктомии – важный момент, так как предстоящее хирургическое вмешательство является сложной процедурой, длящейся от 4 до 8 часов.
Пациента ожидает консультация анестезиолога. Хирург назначает ряд диагностических исследований.
За 7-14 дней специалист назначает больному курс пробиотиков – средств, которые содержат полезные бактерии. Их действие позволит снизить риски инфицирования после хирургического вмешательства.
Чтобы восстановить мочевыделительный процесс после операции, хирург может использовать часть кишечника. Поэтому может потребоваться подготовка органов желудочно-кишечного тракта:
- назначается курс антибактериальных средств – Неомицина и Эритромицина;
- за двое суток рекомендуют соблюдать строгую диету, в которой употреблять можно только жидкости – воду, бульоны, соки и др.
Это способ, чтобы очистить кишечник, который проводится по определенной схеме.
Перед операцией с вечера нельзя есть, употреблять жидкости, курить. Если мучает жажда, то разрешается полоскать ротовую полость и горло, но при этом не глотать жидкость.
За 1-2 недели до цистэктомии врач предупреждает, что следует перестать принимать некоторые лекарственные средства. В эту группу входит Аспирин, Напроксен, Плавикс и другие препараты.
Перед процедурой необходимо удалить растительность в паховой области.
Как проводится операция?
Удаление мочевого пузыря у мужчин и женщин делают, используя общую анестезию.
Пациента помещают на операционный стол определенным образом: мужчина должен лежать на спине, у женщин же дополнительно помещают ноги на специальную подставку.
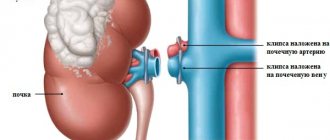
Хирургу необходим доступ к пораженному органу, а так как удаление мочевого пузыря – полостная операция, он вводит катетер и осуществляет разрез, который начинается от лонного сращения лобковых костей до пупка.
Затем врачу предстоит «мобилизация» органа, то есть его освобождение от связок, фиксирующих их на одном месте. В это же время обеспечивается перевязка кровеносных сосудов, чтобы избежать кровотечения.
Если речь идет от цистэктомии – мочевой пузырь отслаивают, наложив зажим на уретру, при радикальной процедуре удаляются и прочие пораженные органы и тазовые лимфоузлы.
Послеоперационное отведение мочи
Мочевой пузырь – важный орган, выполняющий ряд функций. Когда человек его лишается, специалисты предлагают альтернативные методы отведения мочи.
Процедура проводится сразу после удаления мочевого пузыря и других органов и лимфоузлов.
Таблица №1 Методики отведения мочи
| Название метода | Как осуществляется | Преимущества | Недостатки |
| Илеальный кондуит с созданием «влажной стомы» (Операция по Брикеру) | Врач делает резекцию подвздошной кишки (12-15 см), затем восстанавливает ее целостность при помощи анастомоза. Затем один конец кишки ушивает, а другой выводит на кожные покровы брюшной стенки. После следует процесс подшивание мочеточников к участку, где отсекалась часть кишки. | Процесс отведения мочи технологически прост. Операция длится недолго. Не требует последующей катетеризации. | Дефект косметического и физического характера – причина психологического дискомфорта. Пациент постоянно носит мочеприемник. Есть риск попадания мочи в почки, что может вызвать воспаление или образование камней. |
| Удерживающий повздошно-кишечный резервуар | Для мочевыведения используют отделы ЖКТ – желудка, подвздошной кишки, прямой кишки и др. | Пациент в некоторой степени контролирует процесс мочеиспускания; Существует возможность самостоятельного опорожнения резервуара. | Стома периодически закупоривается; Операция является технически сложной; Существует риск осложнений. |
| Отведение мочи в искусственный ортотопический артифициальный мочевой пузырь | Наиболее современный метод, позволяющий заменить пораженный орган искусственным – неоцистом. Внешний сфинктер удерживает мочу. | Процесс мочеиспускания схож с нормальным; Не требуется использование стомы; Обратный заброс мочи не происходит. | Длительное оперативное вмешательство; Несколько месяцев после процедуры пациент страдает от недержания; Контроль над мочеиспусканием восстанавливается от полугода до года; Периодически требуется использование катетера. |
Врач назначает методику мочеотведения, исходя из состояния пациента, поэтому не всегда преимущества являются основополагающими.
Отзывы пациентов разноплановые, но большинство пациентов, перенесших данную процедуру, привыкают к новым условиям и придерживаются нового жизненного ритма.
Какие осложнение возможны после операции?
Любое хирургическое вмешательство, даже менее серьезное, может сопровождаться осложнениями. Операция по удалению мочевого пузыря не исключение, причем риски их развития выше при радикальной цистэктомии.
У мужчин и женщин последствия хирургического вмешательства могут быть следующими:
- раковое заболевание невозможно вылечить при помощи только цистэктомии;
- длительное восстановление кишечника может потребовать временное использование назогастрального зонда;
- мужчина может утратить эректильную функцию, так как нередко во время операции удаляются необходимые для данного процесса нервы;
- семяизвержение у мужчин становится сухим, но способность ощущать оргазм сохраняется;
- у женщин размер влагалища уменьшается, что может затруднить процесс соития;
- при удалении органов и после сохраняется риск занесения инфекции в кишечную полость или рану;
- существует вероятность кровотечения.
Это наиболее распространенные возможные осложнения, также есть ряд специфических состояний, которые могут возникнуть во время или после операции. Их возникновение, чаще всего, связано с индивидуальными особенностями организма пациента. Например, при слабом сердце больного присутствует вероятность проблем с использованием анестезии и др.
Жизнь после.
Пациентов беспокоит не столько-то, что они окажутся на операционном столе, а в большей степени вопрос – как жить дальше без мочевого пузыря и насколько жизнь изменится?
Конечно, многое зависит от метода мочеотведения – при формировании нового мочевого пузыря операция не повлияет на образ жизни. В остальных случаях потребуется более тщательная гигиена и определенный уход за установленными приспособлениями.
Если у пациента процесс отведения мочи организован на кожу, то он может оформить инвалидность, данную категорию людей признают в качестве инвалидов первой группы и эта категория сохраняется пожизненно.
К исключениям можно отнести пациентов, исход недуга которых благоприятен и они имеют возможность осуществлять деятельность, но с соблюдением определенных условий.
Строгая диета после цистэктомии не требуется, однако, специалисты рекомендуют придерживаться правильного питания, чтобы избежать набора лишнего веса и снизить нагрузку с органов желудочно-кишечного тракта.
Желательно, чтобы питание было дробным, также не стоит употреблять продукты, богатые клетчаткой, соленые, острые и жареные блюда. Лучший способ приготовления пищи – на пару, без применения специй.
Прогноз результата операции в большей благоприятный, но в большей степени все зависит от развития заболевания, которое стало причиной хирургического вмешательства. Рак – коварное заболевание и после цистэктомии риски рецидива составляют порядка 25%.
Продолжительность жизни после удаления мочевого пузыря спрогнозировать сложно, так как опять же все зависит от развития онкологического заболевания, его стадии и применяемой противораковой терапии.
Цистэктомия – ни один из специалистов не будет назначать операцию без серьезных причин, ведь лишение организма органов влечет за собой определенные осложнения. Однако, в некоторых случаях это единственно верное решение, метод, способный сохранить пациенту жизнь.
Показания
Цистэктомию, частичную или полную, чаще всего назначают при наличии онкологических процессов.
- Деформация или «сморщивание» мочевого пузыря. Из-за множественных рубцовых изменений тканей, орган теряет эластичность, способность к растяжению. Такие изменения чреваты разрывами мочевого пузыря и последующими воспалительными явлениями (перитонит), угрожающими жизни.
- Злокачественные опухоли со 2 стадии включительно.
- Папилломатоз мочевого пузыря. Внутренняя, обширная форма болезни способна переродиться в онкологию.
- Кровотечения.
- При несостоятельности иных методов терапии при начальных стадиях рака.
- Подготовка к операции
Операция
Ниже перечислены существующие виды оперативного вмешательства:
Трансуретральная электрорезекция (ТУР)
Этот метод в настоящее время считается одним из самых популярных и является ”золотым“ стандартом при лечении поверхностных опухолей мочевого пузыря. Но следует отметить, что данным вид терапии приемлем при начальных стадиях заболевания, то есть неинвазивного рака и малого размера. Она также используется при биопсии опухолей большого размера или инвазивного рака. Трансуретральная резекция рака мочевого пузыря является наиболее консервативным хирургическим методом лечения. Данная операция проводится в условиях стационара под общей анестезией (введение препаратов внутривенно), используется резектоскоп, который вводится через мочеиспускательный канал в мочевой пузырь. По цистоскопу вводится проволочный инструмент, представляющий на конце петлю, и в виде лассо накидывается на ножку опухоли. При этом используется высокочастотный электрический ток, передающийся по проволоке, тем самым, сжигая и удаляя раковую опухоль. Затем удаляется опухоль через цистоскоп и отправляется на микроскопическое исследование. Трансуретральная резекция является эффективным лечением поверхностного рака. Однако, до 70 процентов у пациентов с поверхностным раком мочевого пузыря после оперативного вмешательства в течение 5 лет наблюдается новый рост опухоли. Таким образом, зачастую ТУР применяется не изолировано, а в составе комбинированного лечения, при котором после операции применяется, например, химиотерапия. Но кроме преимуществ существуют и недостатки. В послеоперационном периоде может наблюдаться гематурия (кровь в моче), которая очищается через 2-4 дня после выписки из стационара. Может также мочеиспускание сопровождаться раздражением и жжением. Среди относительно частых осложнений ТУР является перфорация стенки мочевого пузыря, кровотечение из поврежденных сосудов. Для предупреждения данных осложнений, ваш доктор должен обладать высокой квалификацией.
Радикальная цистэктомия
Обычно цистэктомия показана при лечении рака, который прорастает уже в мышечную оболочку стенки мочевого пузыря или при поверхностных опухолях, когда другие методы лечения оказались неэффективными. При этом удаляется не только весь мочевой пузырь, но и прилежащие органы и лимфатические узлы, в которые произошло метастазирование рака. Иногда удаление мочевого пузыря проводится для устранения выраженных симптомов рака. Как было сказано, удаляются и соседние органы, вовлеченные в опухолевый процесс:
- У мужчин это: предстательная железа и семенные пузырьки (маленькие трубки, по которым проходит семенная жидкость – сперма – от предстательной железы к половому члену). При этом происходит прекращение образования семенной жидкости, а также нарушается сексуальная функция. Однако, используя технику, сохраняющую нервные волокна, можно сохранить контроль над мочеиспусканием, половую функцию (эректильную функцию) у мужчин после оперативного вмешательства.
- У женщин это: матка, яичники и часть влагалища. Это способствует полному прекращению менструальной функции, тем самым женщина никогда больше не может забеременеть. Создается так называемая ”искусственная” менопауза со всеми вытекающими клиническими симптомами. Нарушается также сексуальная и мочевая функции.
Частичная или сегментарная цистэктомия
Происходит удаление части мочевого пузыря. Обычно выполняется при одиночных низкодифференцированных опухолях, которые характеризуются инвазивностью (прорастанием) стенки мочевого пузыря, но ограниченные небольшим участком мочевого пузыря. Полное удаление мочевого пузыря всегда сопровождается необходимостью создания нового пути для оттока и сбора мочи. Чаще всего для этого применяется несколько вариантов:
- Ношение вне организма специального мешочка (мочеприемника), в который накапливается моча. При этом ваш врач обучит, как сливать мочу по мере его наполнения. Как парвило, это временная мера до операции по:
- Создание искусственного мочевого пузыря из части кишечника.
Урологи и онкологи всегда работают совместно, чтобы найти наименее травматичный и наиболее эффективный способ лечения, чтобы избежать радикальной цистэктомии. Сочетание химиотерапии и лучевой терапии позволяет пациенту сохранить мочевой пузырь, но при этом выраженный токсический эффект имеет огромное значение для качества жизни пациентов. Если вы обратились к урологу с раком мочевого пузыря, и вам предлагается хирургический метод лечения рака, вы убедитесь, что понимаете о виде операции, ее последствиях и о качестве жизни. Зачастую, даже если врач считает, что все раковые клетки удалены хирургическим путем, многие пациенты после оперативного вмешательства подвергаются химиотерапии. Это называется комбинированная (адьювантная) терапия, которая направлена на гибель всех раковых клеток, оставшихся после операции, и увеличение шансов на выздоровление. Некоторые пациенты получают химиотерапию до радикальной цистэктомии. Это так называемая ”неоадьювантная” химиотерапия, которая рекомендуется вашим врачом и онкологом совместно. Она направлена на гибель любой, даже очень малого размера, раковой клетки, а также на сокращение в размере опухоли в мочевом пузыре до оперативного вмешательства.
Диагностика
В первую очередь, необходимо оценить состояние пациента, для чего проводят лабораторные и инструментальные виды обследований:
- Забор крови: общий и биохимический анализы; на определение уровня сахара; уровень тромбоцитов, скорость свёртывания (коагулограмма); на определение ВИЧ, гепатитов, сифилиса; определение группы крови и Rh-фактора.
- Моча: общий анализ; по Нечипоренко; определение атипичных клеток.
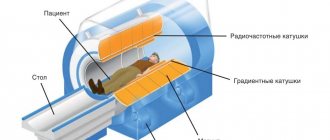
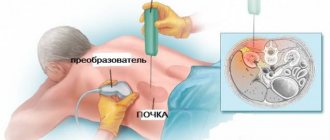
- Инструментальные исследования: УЗИ органов малого таза, рентген, цистоскопия, уроцистография с введением контрастного вещества, компьютерная или магнитно-резонансная томография, для определения размеров и локализации опухоли, наличия метастазов.
- Консультации: терапевта, кардиолога, анестезиолога.
В перечень предоперационного обследования могут быть включены дополнительные мероприятия, в зависимости от состояния пациента и диагноза.
Подготовка
После получения всех результатов анализов и обследований, специалист принимает решение о проведении хирургической операции. Пациенту рекомендуют:
- В зависимости от состояния пациента, могут быть назначены антибактериальные средства, и запрещены антикоагулянты или тромболитические препараты. Часть специалистов, с целью усилить иммунитет, рекомендуют за 5 дней до вмешательства принимать пробиотики и пребиотики.
- За 3-2 суток до непосредственного хирургического вмешательства, необходимо перейти на полужидкое питание. Разрешено: бульоны, соки, чай. Избегать продуктов, содержащих грубую клетчатку.
- За двое суток до операции пациента госпитализируют. Медперсонал, за сутки до вмешательства, проведёт очистительную клизму, для опорожнения кишечника. Врач назначит диуретические средства.
- Вечером, накануне проведения оперативного вмешательства, и утром, в день операции, пациенту необходимо отказаться от любых приёмов пищи и жидкостей.
- При очень сильной жажде можно ополаскивать полость рта прохладной водой, но, ни в коем случае, не сглатывать жидкость. Дело в том, что во время введения наркоза пациенту на «полный желудок», может начаться непроизвольная рвота. В этом случае, остатки рвотных масс попадают в дыхательные пути (трахея, бронхи) и вызывают удушье (асфиксию). Поэтому очень важно соблюдать этот пункт подготовки и идти на операцию с абсолютно пустым желудком.
- В день операции медработники проведут удаление волосяного покрова на животе, в паху. Это обеспечит чистое проведение операции и предотвратит риск воспалительных явлений, так как волосы, попавшие в рану, провоцируют загнивание и воспаление тканей.
Правильно проведённая предоперационная подготовка существенно увеличивает скорость восстановления и снижает риск возникновения осложнений, как во время вмешательства, так и после.
Реабилитация
После проведённого хирургического вмешательства, которое может продолжаться до 8 часов, пациента переводят в палату интенсивной терапии, где есть условия для полноценного наблюдения за его состоянием.
В первые сутки пациента подключают к аппаратуре жизнеобеспечения и наблюдения. Есть и пить запрещено. Необходимое питание доставляют с помощью внутривенно-капельного введения специальных препаратов. Разрешается смачивать губы пациента водой.
Мочевыделение происходит с помощью установленного дренажа, в специальный мочеприёмник. За пациентом необходим тщательный уход и постоянное наблюдение медицинских специалистов.
На вторые сутки необходимо начать вставать и двигаться. Ранний подъём с постели и хождение являются профилактической мерой, способной предотвратить такие тяжёлые послеоперационные осложнения как тромбофлебит и лёгочная тромбоэмболия.
Общее время пребывания в стационаре обычно не превышает 14 дней, с момента операции, но может варьироваться в зависимости от состояния пациента или необходимого дальнейшего лечения.
Общий срок реабилитации может затянуться до года. При установке искусственно созданного пузыря, пациенту необходимо вновь научиться самостоятельно опорожнять мочевой пузырь. Восстановление эректильного функционала может занять иногда от 6 до 12 месяцев.
На период восстановления рекомендуется ограничить физические нагрузки, занятия спортом, половую активность.
Диета
Приём пищи необходимо оговаривать с лечащим врачом, так как необходимо время для восстановления работы желудочно-кишечного тракта. Кроме того после операции на мочевом пузыре назначают определённый тип питания.
Диета после операции. На 3-4 сутки после оперативного вмешательства, рекомендовано употребление лёгких нежирных бульонов, с добавлением мяса, растёртого до состояния каши или пюре; обезжиренный творог. Порции должны быть небольшие, а питание частое (до 5 раз).
По истечении 5-6 суток с момента цистэктомии, вводят каши-размазни (жидкие разваренные каши), паровые котлеты из нежирного мяса, супы с кремообразной консистенцией.
В дальнейшем, рекомендовано употребление киселя, каш (овсянка, гречневая, пшённая). Необходимым компонентом диетического питания станет зелень, в частности петрушка, укроп, сельдерей. Диетическое питание рекомендовано соблюдать от 3 недель до 2 месяцев, точные сроки устанавливает лечащий врач.
Возврат к обычному типу еды должно быть постепенным и поэтапным. То есть, нужно вводить привычные продукты понемногу, небольшими порциями, стараясь ограничивать употребление жирных, жаренных продуктов и другой вредной еды. Употребление жидкостей в сутки, не должно превышать 1000 мл (1 литр).
Рекомендуется употребление фруктов, ягод, витаминных коктейлей. Однако, необходимо избегать излишне кислых фруктов и ягод.
Подробно об удалении мочевого пузыря: операция, последствия и осложнения
Удаление мочевого пузыря (цистэктомия) — опасная и тяжелая операция. Она требует большого профессионализма хирурга, тщательного предоперационного обследования пациента и длительного реабилитационного периода. Поскольку вмешательство подобного рода отличается большой травматичностью, проводится оно строго по показаниям, когда другого выхода нет. Это наиболее радикальный способ терапии. Согласно данным статистики, цистэктомия требуется не так часто, что лишний раз свидетельствует в пользу того, что операция по удалению мочевого пузыря – крайняя мера.
Строение мочевого пузыря
В медицинской практике выделяют два типа подобного вмешательства:
- Удаление мочевого пузыря, в ходе которого производится резекция органа.
- Тотальная или радикальная цистэктомия, когда у мужчины помимо самого органа удаляют регионарные лимфоузлы, семенные пузырьки и, в некоторых случаях, часть кишечника и простату.
Речь идет об инвалидизирующей манипуляции. Что же такое цистэктомия?
Показания к проведению операции
Поскольку речь идет о тяжелейшем вмешательстве, перечень показаний исчерпывающий и включает в себя:
- Неопластические процессы мочевого пузыря злокачественного характера на 3-4 стадиях (см. Рак мочевого пузыря). Удаление органа показано только в случае, когда отсутствуют метастазы в окружающие органы, но опухоль начала прорастание в близлежащие анатомические структуры. Это возможность спасти пациенту жизнь.
- Сморщивание мочевого пузыря (микроцист). В этом случае наблюдаются массивные фиброзные (рубцовые) изменения со стороны полого органа. В результате течения патологии мочевой пузырь оказывается неспособен растягиваться ввиду снижения эластичности. Это чревато его разрывом и развитием перитонита. Формируется недуг в результате течения интерстициального цистита или же туберкулеза.
- Развитый папилломатоз мочевого пузыря. Особенно диффузная его форма. Болезнь характеризуется развитием множества доброкачественных образований (папиллом), рассеянных по всей поверхности мочевого пузыря. Для внутреннего папилломатоза типичен высокий риск злокачественной трансформации новообразований.
- Злокачественные новообразования пузыря, имеющие единичные метастазы в регионарные лимфоузлы. В такой ситуации производится удаление органа вместе с пораженными лимфатическими структурами.
Противопоказания
Список противопоказаний, напротив, примерный. Поскольку речь идет о тяжелой и длительной операции, не все способны перенести подобной испытание.Проводить операцию нельзя:
- Лицам пожилого и старческого возраста по причине необходимости длительного наркоза.
- Людям в тяжелом состоянии.
- Пациентам с инфекционно-воспалительными заболеваниями мочевыделительного тракта в острой фазе. Велик риск становления сепсиса.
- Больным с низкой свертываемостью крови.
Первые два показания – абсолютные. Последующие – относительны и требуют коррекции состояния.
Предоперационная подготовка
Требуется тщательно обследовать пациента, дабы снизить риск летального исхода и послеоперационных осложнений. Мероприятия типичны для подготовки к любому оперативному вмешательству, однако есть своя специфика.
Исследования и анализы
Рекомендации о необходимых исследованиях, анализах и подготовке к операции дает только лечащий врач!
Общий и биохимический анализы крови. Они дают возможность выявить инфекционно-воспалительные процессы.
- Определение концентрации сахара (глюкозы) в капиллярной крови.
- УЗИ органов брюшной полости, рентгенография легких.
- Коагулограмма. Дает возможность оценить свертываемость крови.
- Цистоскопия. Показана для стадирования процесса и обозначения характера оперативного вмешательства.
- за две недели необходимо прекращение приема некоторых лекарственных средств: Аспирина и иных;
- за неделю до операции больного переводят на диету с низким содержанием клетчатки;
- за двое суток воспрещается принимать пищу и рекомендуется больше пить;
- в обязательном порядке проводится гигиеническая обработка паховой области;
- за сутки назначается очистительная клизма и прием диуретиков, дабы «выгнать» лишнюю жидкость из организма;
- за 12 часов запрещается курить, употреблять алкоголь;
- с вечера перед операцией нельзя пить жидкость.
Непосредственная подготовка
На этом подготовка не оканчивается. Почти за две недели врач назначает мужчине курс антибиотиков для предотвращения вторичного инфицирования и пребиотиков для нормализации микрофлоры кишечника. Кроме того, подобные меры необходимы, чтобы подготовить желудочно-кишечный тракт: возможно использование его части для отведения мочи.
Методики вмешательства
Наиболее распространенная методика цистэктомии заключается в следующем:
- Пациента помещают на операционный стол. Обрабатывают место предполагаемого разреза антисептическими растворами, обозначают линию иссечения. В мочевой пузырь вводится катетер для отвода мочи. У мужчин уретра длинная и узкая, присутствуют анатомические изгибы, препятствующие нормальному вхождению катетера. Потому специалист должен быть осторожен, чтобы не повредить стенки уретры.
- Далее проводится дуговой разрез тканей на два-три пальца выше лобка, чтобы обнажить орган.
- Пузырь иссекается, врач исследует полый орган.
- Стенки органа фиксируются, дополнительно производится фиксация предстательной железы (при радикальной операции).
- Врач осуществляет иссечение мочеточников, перевязывает семявыводящие протоки, мобилизует органы мочевыделительной системы, перерезая связки.
- Проводится вторичная катетеризация для отведения мочи.
- Удаляется сам мочевой пузырь.
- Через отверстие в брюшной полости хирург вводит особый резервуар для временного сбора мочи.
- Врач зашивает рану.
Методики отвода мочи весьма вариативны:
- Создание влажной стомы, когда мочевыделительный канал формируется из части подвздошной кишки (требуется постоянное ношение мочеприемника).
- Формирование стомы из иных отделов желудочно-кишечного тракта.
- Наконец, наиболее современный способ послеоперационного восстановления нормальной мочевыделительной функции заключается в протезировании – замене пузыря искусственным.
Осложнения после операции
Классические последствия включают в себя кровотечения и вторичное инфицирование раневой поверхности. Однако большую опасность представляют следующие состояния:
После операции может наблюдаться острая задержка мочи
острая задержка мочи по причине окклюзии мочеточников;
Это, тем не менее, решаемые проблемы.
Восстановление после вмешательства
Курс реабилитации длится от полугода до года. Требуется тщательное соблюдение диеты с низким содержанием клетчатки. Рацион должен быть достаточно витаминизированным (помогут овощи и фрукты, но не слишком кислотные). При этом количество потребляемой жидкости должно быть сокращено до литра в сутки. Показано снижение физической активности, в том числе и сексуальной. Пациент учится заново опорожнять мочевыделительные пути, при протезировании этот срок может растянуться до 12 месяцев.
Есть ли жизнь после цистэктомии?
Человек – существо, обладающее огромными адаптивными возможностями. При соблюдении всех рекомендаций специалиста пациент может долго и вполне качественно жить. Сексуальная активность также редко нарушается в той мере, когда половая функция утрачивается полностью. Необходимо преодолеть физический и психологический дискомфорт от использования мочеприемников или временного недержания при протезировании. При условии, что речь идет не о запущенной онкологии, срок жизни пациентов составляет десятки лет. Жизнь после цистэктомии есть. А ее качество зависит от психологического настроя самого человека.
Удаление мочевого пузыря – тяжелое вмешательство, призванное спасти больному жизнь. Проводится оно только по показаниям, но зачастую альтернатив цистэктомии попросту нет. В таком случае пациенту остается только научиться жить в новых условиях.
Источники: https://sochi-mebel.ru/prochee/udalenie-cistektomiya-mochevogo-puzyrya https://menquestions.ru/urologiya/mocheispuskanie/udalenie-mochevogo-puzyrya-u-muzhchin.html https://urohelp.guru/mochevoj-puzyr/cistocele.html
Последствия
Любое оперативное вмешательство может иметь негативные последствия, однако профессионализм врачей и тщательная предоперационная подготовка существенно снижают риски.
- Кровотечение, нагноение послеоперационной раны.
- Отсутствие или задержка мочи из-за окклюзии мочеточников (остро возникающая непроходимость мочеточников).
- Воспалительные заболевания почек (пиелонефрит), повышенный риск образования почечных камней; почечная недостаточность.
- При реконструкции мочевого пузыря, на протяжении 2-5 месяцев, может наблюдаться недержание мочи.
- Эректильная дисфункция (потеря потенции, мужской силы).
- Полное (радикальное) удаление мочевого пузыря может означать бесплодие. Так как удалены будут и репродуктивные органы.
Прогноз
Прогноз после удаления мочевого пузыря по поводу раковой опухоли, будет зависеть от степени развития заболевания и состояния организма пациента. В целом, прогноз благоприятный.
Процент выживаемости после вмешательства превышает 93%. Продолжительность жизни находится в прямой зависимости от своевременности выявления онкологии. Так при поверхностном раке и проведённой терапии, пятилетний рубеж выживаемости преодолевают 85% пациентов.
При диагностировании рака на 2-3 стадии развития, показатели снижаются, достигая 40-80%. Наиболее неблагоприятный прогноз при наличии 4 степени рака – не более 30%.
Показания и противопоказания
Врачи заинтересованы в максимальном сохранении органа, но чем более запущенная форма рака мочевого пузыря обнаруживается, тем меньше возможностей предлагает медицина. Показаниями к проведению операции являются:
- мышечно-инвазивная опухоль;
- рецидивирующая опухоль, лечение которой с помощью ТУР не приводит к длительной ремиссии;
- быстрорастущая опухоль размером более 4 см;
- множественные раковые очаги в мочевом пузыре;
- сморщенный мочевой пузырь;
- сильные кровотечения и боли;
- ІІІ-ІV степень рака мочевого пузыря.
Противопоказания к проведению операции по удалению мочевого пузыря:
- общее тяжелое состояние пациента;
- нарушения свертываемости крови;
- пожилой возраст больного;
- наличие воспалительных заболеваний, в том числе мочеполовой системы.