Присутствие в моче значительного количества крови обозначается в урологической практике термином «макрогематурия». Объёмная примесь крови окрашивает мочу в соответствующий цвет, иногда заметны сгустки или нити. Этот симптом свидетельствует о протекании в организме серьёзного патологического процесса, требующего немедленного врачебного вмешательства.
В отличие от микрогематурии, не определяемой невооруженным глазом, макрогематурия заметна покраснением мочи, иногда присутствием значительных вкраплений. Не следует путать это состояние с уретроррагией, при которой кровь истекает из мочеиспускательного канала независимо от акта мочеиспускания.
Код по МКБ 10 – N02 (устойчивая и рецидивирующая гематурия) или R31 (неспецифическая гематурия).
В урологической практике встречается состояние ложной гематурии, обусловленное употреблением содержащих красные красители продуктов или приёмом некоторых препаратов.
Разновидности макрогематурии
Выделяют три типа макрогематурии:
- инициальная;
- терминальная;
- тотальная.
Для инициальной гематурии характерно истечение крови из мочеиспускательного канала, как правило, в начале акта мочеиспускания. Такое явление наблюдается после повреждения уретры, в том числе во время проведения медицинских манипуляций, осуществляемых трансуретральным способом. Также инициальная макрогематурия наблюдается при онкологических заболеваниях мочеиспускательного канала.
Терминальная макрогематурия чаще всего является симптомом повреждений мочевого пузыря или заднего отдела уретры. Наблюдается при наличии конкрементов, опухолевых процессов, изъязвлений.
Если источник кровотечения локализован в почках, то речь идёт о тотальной макрогематурии. В таких случаях окрашивание мочи интенсивное, с наличием ярко-алых сгустков. Возникает при выраженных воспалительных процессах в разных отделах почек, гидронефрозе.
Причины
Кровь проникает в мочу из любого отдела мочевыводящих путей. Причинами макрогематурии могут выступать следующие патологии:
- воспалительные процессы в почках, например, гломерулонефрит;
- инфекционные поражения мочевых путей;
- нефролитиаз;
- уролитиаз;
- онкологические заболевания (злокачественные опухоли почек, мочевого пузыря, предстательной железы);
- калькулёзный простатит;
- заболевания, сопровождаемые нарушениями свёртываемости крови;
- отдельные паразитарные инвазии (мочеполовой шистосоматоз);
- сосудистые мальформации почек;
Травмы органов мочеполовой системы, в том числе нанесенные в ходе проведения медицинских манипуляций.
При беременности макрогематурия чаще свидетельствует об инфекционных поражениях органов мочеполовой системы. Также наблюдается при миграции конкрементов при мочекаменной болезни или развитии опухолевых процессов.
Все о геморрагическом цистите
Испытываете частые позывы к мочеиспусканию и замечаете следы крови в вашей моче. Все это симптомы острого первичного цистита.
Этот тип заболевания, а именно: геморрагический цистит, у женщин, мужчин и детей встречается с одинаковой частотой. Он может быть следствием других заболеваний, а также стать причиной серьезных дальнейших осложнений.
Как распознать болезнь на первых порах и своевременно провести лечение без тяжелых последствий для здоровья. Об этом мы поговорим далее.
Особенности заболевания
Что такое цистит и в чем особенности геморрагического вида этой болезни. Циститом называют воспаление мочевого пузыря. Принято считать, что этой болезни больше всего подвержены именно женщины в силу своих физиологических особенностей.
Но геморрагический, или же иначе геморроидальный цистит – одна из самых сложных форм заболевания, которое может начаться и у молодой беременной женщины, и у маленького ребенка, и у мужчины пожилого возраста.
Острый геморрагический цистит (код по МКБ 10 N30) – это сильное повреждение слизистой и глубинных тканей мочевого пузыря, которое вызывает расширение стенок сосудов и рост их проницаемости. В результате в мочу поступает кровь. В начале заболевания больной может не обратить внимание на розоватый окрас мочи.
Если болезнь не лечить, уже через несколько дней в моче при мочеиспускании будут видны сгустки крови, она приобретет темно-бурый оттенок и резкий неприятный запах.
По международной классификации болезней десятого пересмотра цистит и острый цистит (код по мкб N30) относят к болезням мочеполовой системы, которые вызывают бактериальные, вирусные и другие инфекционные агенты.
Причины развития заболевания
Существуют многие причины развития болезни. Этот вид цистита может иметь бактериальную или грибковую природу. Его возбудителем также может быть аденовирус. Иногда воспалительный процесс начинается по причинам, не имеющим инфекционного характера.
Рекомендуем ознакомиться:
- вирусный цистит;
- гранулярный цистит;
- кандидозный цистит.
Цистит может развиваться в таких случаях:
- Несвоевременное мочеиспускание, когда мочевой пузырь бывает переполнен длительное время. Привычка терпеть приводит к растяжению мышц мочевого пузыря и нарушению кровообращения в его стенках.
- Вследствие отечности, развития опухолей или анатомических особенностей в уретре на пути оттока урины возникает сужение.
- Опухолевые новообразования в уретре и мочевом пузыре могут стать причиной вторичного инфицирования других органов и, как следствие – цистита.
- Сократительные способности мышц мочевого пузыря – уменьшились.
- Причиной болезни может стать мочекаменная болезнь и камни, которые вышли из почек или возникли в мочевом пузыре и не смогли выйти через мочеполовой канал.
- Попадание в мочеполовую систему бактерий из прямой кишки. Такие нарушения элементарных правил гигиены – довольно распространенные причины болезни. В 80% случаев именно кишечная палочка является причиной развития геморрагического цистита.
Наиболее частые причины, влияющие на развитие геморрагического цистита
- Снижение иммунитета и стресс. Иногда такое воспаление является сигналом, который говорит о проблемах в эндокринной системе: нарушениях функции щитовидной железы и последствиях сахарного диабета.
- Лечение с введением в мочевой пузырь агрессивных растворов, которые вызывают воспалительный процесс.
- Заболевание может начаться после переохлаждения. Даже если вы слегка промочили ноги, это может стать началом воспалительного процесса.
- Застой крови в органах малого таза, вызванный сидячей работой и малоподвижным образом жизни.
- Постоянные запоры.
- Ношение чрезмерно тесного белья.
- Нездоровый образ жизни: вредные пищевые привычки и регулярное употребление алкогольных напитков.
- Цистит – это возможное проявление неправильного лечения венерических болезней, начала половой жизни или смены сексуального партнера.
- Беременность, при которой многие процессы в организме перестраиваются: меняется гормональный фон, растущий плод давит на мочевой пузырь, происходит застой мочи.
- Опущение мочевого пузыря. Этому подвержены пожилые люди и женщины, у которых было несколько родов.
- Лучевая терапия при лечении опухолей.
- Аденома простаты. Цистит у мужчин очень часто возникает как следствие этого заболевания.
Симптомы болезни
Для геморрагического цистита характерны все те же признаки, которые присутствуют при обычном цистите, но есть и свои особенности. Итак, основными признаками принято считать следующие:
- В начале развития болезни по завершении мочеиспускания в моче можно заметить следы крови. С развитием болезни цвет урины становится более насыщенным, до темно-бурого, появляются сгустки крови. Кроме крови, в моче можно наблюдать хлопья и слизь.
- Частые позывы к мочеиспусканию (30–50 раз за сутки, в том числе и ночью).
- Порция урины, которая выделяется в процессе мочеиспускания, очень маленькая, иногда до нескольких капель. Часто больной вообще не может совершить мочеиспускание, хотя чувствует сильный позыв к этому.
- Резкая боль и жжение при мочеиспускании.
- Острый геморрагический цистит у детей может вызвать сильные болевые ощущения в животе.
- У женщин симптомы болезни – это боли в органах малого таза. У мужчин могут быть болевые ощущения в паху. Но такие болевые ощущения возникают не всегда, поэтому являются второстепенным симптомом.
- Повышение температуры тела.
- Слабость, головокружение, общее недомогание и отсутствие аппетита.
Стоит отметить, что этот вид цистита является весьма коварным: больной может периодически ощущать и обострение симптоматики, и исчезновение большинства указанных симптомов.
Многие воспринимают подобные случаи ремиссии как выздоровление и не оканчивают курс лечения либо же вообще не предпринимают никаких мер к проведению лечения. В результате болезнь переходит в хроническую форму, которая чревата несколькими серьезными осложнениями.
Внимание! Симптомы и лечение заболевания зависят непосредственно от причин, которые спровоцировали воспалительный процесс.
Осложнения
Какими могут быть осложнения геморрагического цистита. Гангренозный цистит – это осложнение, при котором начинается гнойно-воспалительный процесс с отторжением слизистых тканей мочевого пузыря.
Заболевание протекает очень тяжело и сложно поддается лечению. После гангренозного цистита восстановить эластичность тканей мочевого пузыря практически невозможно.
Железодефицитная анемия – следствие сильной потери крови и дефицита железа. Уровень гемоглобина и эритроцитов в крови резко уменьшается, больной постоянно ощущает слабость и общее недомогание. Болезнь поддается длительному лечению железосодержащими препаратами.
Опухолевые новообразования. При геморрагическом цистите на стенках мочевого пузыря могут развиваться как доброкачественные, так и злокачественные опухоли, которые приводят к раку и саркомам.
Пиелонефрит. Как правило, развитие геморрагического вида цистита по условиям возникновения имеет инфекционный характер, поэтому одно из вероятных осложнений – заражение крови и, как следствие – воспаление почек – пиелонефрит. У этого заболевания тоже есть осложнение – почечная недостаточность.
Как видите, геморрагический цистит – это серьезное заболевание, которое может быть чревато тяжелыми осложнениями, а иногда и летальными исходами. Вывод отсюда один: эту болезнь обязательно необходимо лечить, обратившись к врачу незамедлительно, как только вы заметили первые признаки болезни.
Диагностика заболевания
Чтобы поставить правильный диагноз и исключить развитие других заболеваний, необходимо провести следующие анализы:
- Мочевые пробы;
- Цистоскопия;
Исследование мочевого пузыря у женщин и мужчин с помощью цистоскопа
- Общий и биохимический анализы крови;
- Общий, бактериологический и биохимический анализы мочи;
- УЗИ органов малого таза.
Кроме перечисленных приемов, для диагностики геморрагического цистита могут использоваться КТ, МРТ и рентген мочевыводящих путей, а также другие методы исследования.
Лечение
Ввиду серьезности заболевания и его возможных осложнений, лечение геморрагического цистита должно осуществляться в условиях стационара. Это тем более обязательно, если больной обратился за помощью несвоевременно и болезнь находится в прогрессирующем состоянии.
задача, которая стоит перед медиками в начале лечения – выявить и устранить причину возникновения воспалительного процесса.
В зависимости от причины, лечение может осуществляться с применением антибактериальной, противогрибковой или противовирусной терапии. Она включает внутривенное введение препаратов для дезинтоксикации, противовоспалительные препараты, а также жаропонижающее.
Рассмотрим приблизительную схему того, как лечить геморроидальный цистит:
Если болезнь имеет бактериальную природу – больной проходит 3-дневный курс антибиотиков, например – ципрофлоксацин, либо же единоразово назначают Монурал. Для более длительного лечения эффективны препараты растительного происхождения (Канефрон).
Антибиотики для лечения геморрагического цистита
Для устранения болевых ощущений больному назначаются спазмальгетики.
При геморрагическом цистите лечение предполагает курс сосудоукрепляющих и кровоостанавливающих препаратов, например – Дицинон.
Схема лечения включает иммуномодуляторы и витаминные добавки (витамины К и С).
Еще одно обязательное условие для того чтобы успешно и быстро вылечить болезнь – питьевой режим. Больному показано обильное питье, для этого подходит клюквенный морс, щелочная минеральная вода и березовый сок.
Лечить геморрагический цистит нужно с использованием препаратов железа, для предотвращения анемии, а также с промыванием мочевого пузыря антисептическими растворами, если произошло большое скопление кровяных сгустков.
Препараты при лечении геморрагического цистита у женщин и мужчин в целом одинаковы и зависят от природы болезни. Если циститом болен ребенок, для курса лечения препараты подбираются менее токсичные или с меньшей дозировкой.
Лечение может быть скорректировано с использованием менее токсичных медикаментов в том случае, если воспаление было вызвано лучевой или химиотерапией.
Внимание! Самолечение может привести к серьезным осложнениям вашего состояния. Обратиться за помощью к врачу необходимо незамедлительно, как только вы обнаружили хотя бы 1-2 из описанных выше симптомов.
В сети можно найти множество средств народной медицины и методов домашнего лечения. Тем не менее обращаем ваше внимание на то, что геморрагический цистит, особенно если речь идет о запущенном состоянии болезни, успешно поддается лечению только при своевременном обращении к специалисту.
Источник: https://MyCistit.ru/vid/gemorragicheskij
Сопутствующие симптомы
Клинические проявления зависят от того заболевания, которое спровоцировало макрогематурию. Среди распространённых симптомов можно отметить:
- боли в пораженной области;
- дизурические расстройства (затрудненное, болезненное мочеиспускание, учащение позывов, невозможность полностью опорожнить мочевой пузырь, чувство неудовлетворенности после микции);
- общее недомогание, выраженное снижение общего тонуса;
- перепады артериального давления;
- постоянная жажда.
При острых воспалительных процессах отмечается повышение температуры, лихорадочные явления, снижение аппетита, вялость.
Важное диагностическое значение имеет форма сгустков. Если в моче присутствуют вытянутые сгустки в виде нитей, то очаг кровотечения, скорее всего, локализован в верхних отделах мочевыделительной системы. Если сгустки округлые, бесформенные, то патологический процесс протекает в мочевом пузыре или мочеиспускательном канале.
Что такое микрогематурия и код по МКБ 10
Под гематурией подразумевают наличие крови в моче. Бывает макро- и микрогематурия.
Если у человека в организме отсутствуют патологические отклонения, можно обнаружить не больше 105 клеток эритроцитов в одной порции мочи.
Выделительная система остро реагирует на любые отклонения в организме. Почками выводится большая часть биологических и химических токсических соединений.
Особенности микрогематурии
Патологические процессы в организме способствуют увеличению мембранной проницаемости в клубочках почек. Именно поэтому в мочу просачиваются некоторые кровяные элементы. В зависимости от тяжести болезни, а также интенсивности патологического процесса, бывает макроскопическая и микроскопическая гематурия.
Макроскопическая гематурия диагностируется визуально, потому что в моче отчётливо видна кровь. Во втором случае диагностику проводят в лабораторных условиях под микроскопом. Микрогематурия не определяется визуально.
Если в моче присутствует кровь, то это свидетельствует о нарушении мочеполовой системы. Обследование нужно для определения опухоли в мочеиспускательном канале, мочевом пузыре, почках. По МКБ-10 гематурия с регулярными рецидивами расположена под номером N 02—02.9. Неспецифическая гематурия находится под номером R13. Макрогематурия МКБ — 10 R00-R99.
Когда определяется нарушение в организме
Микрогематурия является затруднительной по оценке и интерпретации. Чаще всего её диагностируют случайным образом, во время прохождения профилактического осмотра, когда пациенту исследуют не почечные заболевания. Эритроциты могут проникать в мочу и поступать в мочевыделительную систему по разным причинам.
Причина развития патологических процессов в организме связана с разными состояниями:
- Очень специфические. К этой группе относят заболевания почечной паренхимы. Патология делится на интерстициальную и гломерулярную. У пациентов могут наблюдаться злокачественные опухоли в мочеполовых органах, мочекаменная болезнь, обструктивная нефропатия. Кровь в мочу может проникать из-за прогрессирования гидркалиоза, уретрогидронефроза, гидронефроза.
- Условно специфические болезни. Сюда относится воспалительный процесс в предстательной железе, семенных пузырьках, внутренних органах малого таза. В эту группу входит патология соединительных тканей, васкулит малых артериальных сосудов, артериальная эссенциальная гипертензия.
- Менее выраженные заболевания. Микрогематурия может прогрессировать из-за разных метаболических нарушений. Это может быть подагра, сахарный диабет, осалоз. В группу риска входят пациенты, у которых изменено строение или расположение почек. Больные с гипопротеинемией (миеломного, паратуберкулезного, амилоидного типа), детерминированными генетическими патологиями почек должны регулярно проходить обследование.
Только при своевременной диагностике можно предотвратить развитие более серьёзных и опасных последствий. Врач сможет правильно поставить диагноз и назначить комплексное лечение для пациента.
Симптомы заболевания
Микрогематурия проявляет себя разными симптомами. Их интенсивность зависит от тяжести патологии. Некоторые пациенты испытывают дискомфорт во время мочеиспускания. Количество позывов может увеличиваться, возникает болезненность в пояснице.
Если во время мочеиспускания возникает острая боль, то такое состояние свидетельствует о воспалительном процессе простаты. Дополнительно резко увеличивается температура тела. Боль внизу живота, в боковой части чаще возникает, когда повреждён или деформирован мочеточник, почки.
Когда ребёнок или пациент жалуется на болезненность внутри живота, то такое состояние часто говорит о развитии злокачественной опухоли в почках, мочеточнике. При несвоевременном лечении существует высокий риск повреждения внутренних органов. Для микрогематурии характерны следующие симптомы:
- Стремительное усиление болезненности и дискомфортных ощущений (гломерулонефрит).
- В моче присутствуют сгустки крови, когда открывается кровотечение внутри почек.
- Во время диагностики определяются кровяные скопления внутри мочевого пузыря.
- Интенсивная боль в пояснице, в боку или под лопаткой (почечное травмирование или воспалительный процесс).
- Изменение оттенка кожи и склера на жёлто-зелёный цвет (нарушена работа жёлчного пузыря или печени).
- Жажда, головокружение, бледность кожных покровов, общее недомогание и слабость (интенсивные клинические симптомы микрогематурии).
- Выделение песка с мочой (мочекаменное заболевание).
- В моче есть большие сгустки крови (острое или хроническое кровотечение в мочевыделительной системе).
Когда болезнь протекает на протяжении длительного времени, то в мочеполовой системе начинают происходить необратимые последствия. Пациенту с острым или хроническим кровотечением нужно срочно начинать лечение в стационарных условиях.
Методы диагностики
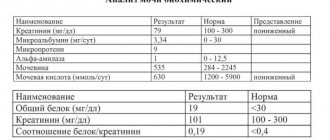
Чтобы определить причину, которая стала провоцирующим фактором развития микрогематурии, пациенту назначают прохождение комплексного обследования. На основании полученных результатов врач подбирает соответствующее лечение. Точный диагноз ставится на основании полученного результата анализа крови, мочи.
Дополнительно сдают биохимический анализ крови, чтобы определить свёртываемость. Больному нужно сдать мочу по Нечипоренко, бактериологический посев мочи, чтобы определить скрытые инфекции.
Но также проводят комплексное обследование, поэтому врач назначает исследование количество эритроцитов в моче, прохождение цистоскопии, ультразвукового исследования внутренних мочеполовых органов, внутривенной урографии, визуального осмотра проктолога или гинеколога.
По показаниям врача пациенту может потребоваться выполнение фазово-контрастной микроскопии. Для исследования берут осадок мочи. В лаборатории определяют степень поражения канальцев и клубочков.
К дифференцированному исследованию относят ультразвуковое исследование почек и внутренних органов малого таза.
Для подтверждения диагноза может потребоваться компьютерная томография, рентген, чтобы определить наличие инородных тел в организме.
Обследование детей
Если микрогематурия развивается у ребёнка, то детский педиатр назначает микроскопическое исследование мочи. Родители нередко замечают, что дети начинают чаще ходить на горшок, плачут во время мочеиспускания.
Важно своевременно заметить, когда развивается микрогематурия у детей. Причины патологии могут быть разными. Болезнь чаще прогрессирует при патологиях мочевыделительной системы.
При возникновении таких симптомов необходимо срочно записаться на приём к специалисту.
Первичное обследование ребёнка включает в себя:
- определение активированного частичного тромбопластинового времени;
- исследование протромбированного времени;
- взятие кожных проб вместе с очищенным туберкулином;
- исследование осадка, который есть в моче;
- ультразвуковое исследование почек и мочевого пузыря;
- проведение цистокопии.
Детям назначает лечение нефролог или уролог, который учтёт индивидуальные особенности ребёнка, полученные результаты обследования. После приёма врач решит целесообразность сдачи мочи на бактериологический посев. Именно полученные результаты помогут поставить точный диагноз.
Микрогематурия при беременности
Симптомы микрогематурии чаще проявляются во втором и третьем триместре беременности. Рост плода влияет на работу почек и может пережимать мочеточники маткой. Внутри лоханок почек может застаиваться моча, возникают камни. Они деформируют и повреждают эпителий, поэтому нередко возникает кровотечение.
Вероятность развития микрогематурии в период беременности возрастает, если у женщины в анамнезе есть хронические болезни почек. Это может быть воспаление органов малого таза, пиелонефрит, почечная недостаточность. Если беременная женщина замечает кровь, важно не перепутать кровотечение из матки или мочевыводящих путей.
В первом случае возникает серьёзная опасность для здоровья малыша и будущей матери. Беременность приводит к увеличению свёртываемости крови, поэтому для изменения этого процесса дополнительно назначают приём лекарственных препаратов. Кровотечение из почек может проявиться, если женщина пьёт антикоагулянты. Чтобы остановить процесс, необходимо отменить терапию такими медикаментами.
Лечение медикаментами
Микрогематурия лечится комплексно. При постановке диагноза врач учтёт наличие сопутствующих или основных заболеваний.
Чтобы остановить кровотечение, пациентам назначают приём Дицинона, Викасола, раствор 10% хлористого кальция, аминокапроновую кислоту. Эти препараты нельзя использовать самостоятельно, чтобы не навредить собственному здоровью.
Если кровотечения обильные, необходимо восполнить потерю крови при помощи инфузионной терапии.
Если в уретре или внутри мочеточника диагностировали конкременты, пациенту назначают прием спазмолитиков. Нужно прикладывать тёплую грелку на поясницу, чтобы помочь быстрому отхождению. Если такая терапия не приносит положительного результата, пациенту проводят хирургическое вмешательство или цистоскопию.
Когда микрогематурия прогрессирует на фоне протеинурии, целесообразно принимать кортикостероиды. Если в почках диагностировали сильные повреждения, есть разрывы мягких тканей, гематомы, необходимо срочно провести операцию. Такие меры помогают спасти жизнь пациенту. Препараты с содержанием большого количества железа и витамины группы В назначают для терапии хронической дисфункции почек.
Если во время диагностики врач не обнаружил серьёзных нарушений в почках, а микрогематурия протекает в лёгкой форме, пациенту нужно соблюдать строгий постельный режим, принимать антибиотики и кровоостанавливающие препараты. Антибиотические средства помогут снять воспалительный процесс в организме.
Вместе с медикаментозной терапией врач может порекомендовать пациентам использование средств народной медицины. Для снижения объёма эритроцитов в моче можно пить отвары или настои из крапивы, тысячелистника. На организм положительно воздействуют корни ежевики, шиповник, плоды можжевельника. Их заваривают в кипятке, пьют как самостоятельный напиток вместо чая 1—2 раза в день по чашке.
При обнаружении подозрительных симптомов необходимо обращаться за помощью к врачу. Если микрогематурия развивается как самостоятельное заболевание, существует риск образования злокачественной опухоли. При своевременном обращении к врачу можно вылечиться и сохранить здоровье.
Источник: https://nebolel.com/analizyi/mikrogematuriya-i-kod-po-mkb-10
Диагностика
Макрогематурия – терминальное состояние, поэтому врачебная помощь должна быть оказана как можно быстрее. Врач проводит осмотр пациента, по возможности собирает анамнез. Для постановки диагноза необходимо выяснить, были ли травмирующие воздействия, какие препараты принимает человек, какие ещё симптомы присутствуют.
Проводятся следующие диагностические мероприятия:
- общий анализ крови;
- общий анализ мочи;
- двухстаканная проба мочи;
- анализ мочи по Нечипоренко;
- УЗИ органов малого таза и брюшной полости;
- урография;
- цистоскопия.
Даже среди отдельных врачей распространено мнение об опасности цистоскопического исследования при макрогематурии. Во многих случаях без этого метода не обойтись, так как он позволяет установить точную локализацию источника кровотечения и при необходимости провести экстренную операцию.