- Здоровье ребёнка от А до Я
Родители очень пугаются, если замечают, что моча малыша приобрела какой-то необычный цвет. Есть ли поводы для волнения? Вы знаете, от чего зависит цвет мочи малыша? Он зависит от концентрации в ней воды — чем выше концентрация, тем насыщеннее и темнее будет моча. Её оттенок может варьироваться от соломенного(почти прозрачного), до темно-янтарного, и всё это является нормой. Но почему иногда моча ребенка окрашивается в розовый цвет? Начнем с самых маленьких.
Розовая моча у ребенка – безопасные факторы
Нормальный цвет мочи у новорожденного – красный, насыщенный розовый. В урине присутствует много уратов – солей мочевой кислоты. В молозиве содержится мало воды, поэтому в организм малыша поступает мало жидкости, соли не выводятся.
Но спустя несколько суток моча светлеет, а к 7-12 дню жизни приобретает светло-желтый, соломенный цвет.
Если вы заметили на подгузнике розовые пятнышки, не спешите паниковать. Часто подобная реакция возникает при контакте мочи с материалами, которые поглощают жидкость.
Для успокоения соберите урину в стерильную посуду, чтобы оценить настоящий оттенок. Если моча действительно розового цвета, обратитесь к педиатру.
Каковы причины появления мочи фиолетового цвета?
В норме моча должны иметь слабо-желтый или соломенный цвет, с прозрачной консистенцией. По запаху, она немного напоминает аммиак. Если при мочеиспускании, моча меняет свой окрас, речь может идти о наличии патологического процесса в организме. Очень распространенное явление выхода красной или темной урины, это возникает при заболеваниях мочеполовой системы, и врачи знают, где искать причины. Но что делать, если она окрашена в довольно непривычный цвет, которого никак не мог ожидать, ни больной, ни врач.
Иногда, в очень редких ситуациях, при походе в туалет человек замечает выход фиолетовой мочи, это довольно странно и на первый взгляд непонятно. Причин объясняющих такой феномен очень мало, но вот некоторые из них:
Могут ли продукты окрасить мочу
Изменение окраса урины у ребенка может быть вызвано продуктами, которые употребляет он или мама во время грудного вскармливания.
Какие продукты окрашивают мочу в красный и розовый цвет:
- свекла;
- сок и ягоды черноплодной рябины;
- виноград красного, синего цвета;
- красные, фиолетовые ягоды;
- краснокочанная капуста;
- корни ревеня;
- фиолетовый базилик.
Придают моче розовый оттенок напитки, которые содержат антоцианы. На упаковке они обозначены как E-163. В отличие от других добавок с буквой E, антоцианы не относятся к вредным и опасным. И даже наоборот, они обладают выраженным антиоксидантным действием.
Еще одна причина появления розовой урины у детей и подростков – чрезмерные физические нагрузки.
При употреблении специфических продуктов моча становится розовой, но при этом остается прозрачной.
Почему моча розовая – заболевания
Розовая моча у ребенка – следствие проникновения в урину крови или эритроцитов. Подобная проблема преимущественно возникает при патологиях органов мочевыводящей системы.
Почему у ребенка розовая моча – возможные болезни:
- цистит – при воспалении мочевого пузыря в урине присутствует слизь, иногда даже гной;
- васкулит;
- почечные патологии – пиелонефрит, гломерулонефрит;
- травмирование органов малого таза;
- тромбоцитопения – генетическая болезнь, при которой тромбоциты выполняют свои функции не в полной мере;
- мочекаменная болезнь;
- сильное обезвоживание;
- наличие образований в выделительной системе;
- геморрагический диатез;
- отравление ртутью;
- некоторые инфекции – грипп, скарлатина, ангина, фарингит;
- сильная рвота и понос, высокая температура – в урине увеличивается концентрация аморфных солей.
Спровоцировать появление розовой или красной мочи у ребенка могут некоторые лекарственные средства.
На цвет урины влияет Ибупрофен, Рифампицин, производные салициловой кислоты, слабительные на основе фенолфталеина.
Фиолетовый оттенок мочи: стоит ли бить тревогу?
Почему возникает?
Посредством мочи человеческий организм выводит продукты распада, отработанные вещества. Внешний вид биожидкости зависит от правильности происходящих внутри процессов. Цвет, степень мутности/прозрачности, запах, состав — определяющие факторы, что позволяют заподозрить конкретную патологию. Фиолетовый оттенок урина приобретает на фоне нарушения обмена аминокислот, а именно — триптофана. Чтобы биожидкость стала фиолетовой, потребуется одновременное влияние на организм нескольких факторов.
Патологические факторы
Единственным провокатором считается синдром фиолетового мешка. Возникает состояние на фоне потребления с едой триптофана. Эта аминокислота принимает участие в образовании гормона серотонина. Проникая в желудок вместе с продуктами питания, триптофан срабатывается неполностью. Его метаболиты переходят в кишечник, где преобразуется в индол после обработки специфическими кишечной микрофлорой, и поступает в печень. При взаимодействии с аминокислотами образует индикан.
Вещество вместе с кровотоком попадает в почки в виде отработанных продуктов метаболизма. Если в парном органе есть инфекция, индикан преобразуется под воздействием бактерии в индоксил, который расщепляется на индиго с голубым оттенком и индирубином с красным. Когда смешивается синяя составляющая и красная моча получает фиолетовый оттенок.
Другие факторы
Биожидкость окрашивается в сине-фиолетовый при приеме некоторых медикаментов:
- некоторые антибиотики;
- препараты-индикаторы, используемые для диагностики;
- противовирусные по типу «Циклоферона».
Вернуться к оглавлению
Кто подвержен изменению цвета мочи?
Часто изменения оттенка урины на фиолетовый наблюдается у женщины, так как эта группа пациентов больше подвержена бактериальной инфекции в силу строения мочеполовой системы, предполагающей близкое расположение органов малого таза. Это способствует быстрому проникновению инфекции внутрь. В группе риска также находятся:
- дети, которые имеют слабую иммунную систему;
- люди с хроническими запорами;
- пациенты, которые долгое время находятся на катетеризации мочевого пузыря;
- люди пожилого возраста.
Любители экзотических сыров, миндаля, определенных видов рыбы и ее икры, мяса, свеклы, бобовых подвержены риску появления синдрома фиолетового мешка.
Розовая моча у ребенка – что делать
Если изменение цвета мочи вызвано продуктами, просто исключите их из меню ребенка. Если в течение нескольких дней урина приобрела нормальный оттенок, поводов для беспокойства нет.
Внимательно вспомните все лекарства, которые вы давали ребенку в течение последних нескольких дней. Изучите побочные реакции в инструкции. Обычно ситуация также нормализуется в течение 2-3 дней.
Если же вы исключили все провоцирующие факторы, то следует проконсультироваться с педиатром. После осмотра и первичной диагностики он выпишет направление к узкому специалисту – нефрологу, инфекционисту.
Розовая моча у ребенка – когда нужно срочно обратиться к врачу:
- повышение температуры;
- малыш беспокойно ведет себя во время мочеиспускания – плачет, поджимает ножки;
- ребенок постарше может пожаловаться на дискомфорт во время мочеиспускания, боль в нижней части живота, в пояснице;
- уменьшение или увеличение суточного количества мочеиспусканий;
- сильная отечность в области глаз;
- кровоточивость десен, присутствие крови в каловых массах, покраснение белков глаз, подкожные кровоизлияния;
- признаки интоксикации – плохой сон и аппетит, повышенная капризность, слабость, сонливость.
При появлении хотя бы одного их этих симптомов в сочетании с мочой розового цвета нужно пройти полное обследование.
Что делать родителям
Если родители заметили, что при попытке мочиться у ребенка выходит моча розового или красного цвета, стоит сразу обратиться к врачу и пройти ряд анализов, чтобы поставить точный диагноз. Многие родители допускают ошибку, когда не обращаются к врачу, если видят, что малыша ничего не беспокоит. В таких случаях они думают, что изменение цвета урины вызвано продуктами питания, забывая о том, что многие болезни, в том числе и тяжелые, смертельные, могут не иметь выраженной симптоматики на ранних стадиях.
Диагностика
При изменении цвета мочи у ребенка, с целью определения причины патологии, проводится комплексное обследование. Диагностика включает сдачу лабораторных анализов и прохождение инструментальных методов диагностики – УЗИ, рентген, реже МРТ.
Сдача анализов
Для определения фактора, или заболевания, что привело к появлению розовой мочи, сдается общий и развернутый анализ крови, проводится лабораторное обследование урины. При наличии воспалений проводится бактериологический посев урины на определение вида болезнетворного возбудителя.
Расшифровка результатов анализов
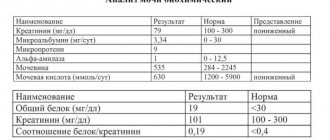
Анализ крови включает исследование следующих параметров:
| Показатель | Норма | Патология |
| цвет | янтарный, светло соломенный | темный цвет: заболевания желчного пузыря; розовый цвет: повышенное содержание эритроцитов |
| запах | не резкий, специфический | гнилостный, с примесями аммиака: сахарный диабет, инфекции |
| уровень кислотности | до 7 | свыше 7: инфекции, диабет, обезвоживание на фоне продолжительной рвоты |
| вес | 1.006 – 1.024 | ниже 1000: хронические заболевания органов мочевыделительной системы. |
| Количество эритроцитов | от 2 до 3 | свыше нормы: воспалительные процессы. |
Лечение
Терапия подбирается в зависимости от причин появления розовой мочи:
- Геморрагический диатез: прием витаминов С и К, препаратов, с высоким содержанием железа.
- Детская тромбоцитопения: регулярный прием витамина С, аскорбиновой кислоты, АИФ, кальция глюконата. Принимать лекарства придется всю жизнь.
- Инфекционные воспаления: диета с низким содержанием белка и соли, антибиотики.
Во время лечения воспалений необходимо снижать количество потребляемой жидкости, чтобы снизить оказываемую на почки нагрузку.
Методы диагностики
Самостоятельно распознать причину появления розовой мочи невозможно. Единственное что вы можете сделать в домашних условиях, оценить внешний вид урины. Если она мутная – это признак присутствия примесей крови.
Какие анализы нужно сдать:
- биохимический и клинический анализ крови;
- общий анализ мочи – в норме уровень кислотности не более 7, количество эритроцитов 2-3, уровень клеточного эпителия 0-10;
- бакпосев урины для определения вида патогенных микроорганизмов;
- УЗИ органов мочевыводящей системы.
Кровь нужно сдавать на голодный желудок. Мочу собирать утром в стерильный контейнер, для анализов нужна средняя порция.
До получения результатов анализов и назначения лечения давайте ребенку больше жидкости. Обычная вода, отвар шиповника, клюквенный морс.
Лечение
Выбор препаратов зависит от вида заболевания, возраста ребенка. Не старайтесь подобрать лекарства самостоятельно – это может быть очень опасно. Без правильной терапии многие болезни у детей быстро переходят в хроническую форму.
Группы препаратов:
- противовоспалительные, жаропонижающие препараты;
- антибиотики и противовирусные средства;
- глюкокортикостероиды;
- при геморрагическом диатезе, тромбоцитопении назначают витамин C, K, препараты железа.
Лечение детей проходит в условиях стационара. Это позволяет постоянно контролировать состояние пациента, отслеживать динамику, корректировать медикаментозную терапию.
Обязательно назначают диету с низким содержанием соли и белковых продуктов.
Народные средства
Методы нетрадиционной медицины можно использовать в качестве вспомогательных средств. Они помогут устранить неприятные симптомы заболеваний, воспалительные процессы, укрепляют иммунитет.
Лучшим средством для борьбы с воспалительными процессами в органах мочеполовой системы остается настой шиповника. Измельчите 2 ст. л. сухих или свежих ягод, залейте 500 мл кипятка, оставьте на 7 часов, тщательно процедите. Дозировка – 50-70 мл. Этот напиток устраняет неприятные симптомы, укрепляет иммунитет, но его нельзя пить перед сном.
Хорошее антибактериальное, антисептическое и противовоспалительное средство – настой ромашки. Залейте 220 мл кипятка 10-15 г сухих соцветий, оставьте в закрытой посуде не 30 минут. Принимать по 15 мл 4-5 раз в день.
Эффективно справляется с болезнями мочеполовой системы брусника. Залейте 200 мл кипятка 1 ст. л. измельченных листьев, оставьте для настаивания на полчаса. Процеженный напиток давайте ребенку по 70 мл трижды в сутки.
Непатологические причины
Единственной патологической причиной, которая может вызвать беспокойство как у врача, так и у пациента – является «синдром фиолетового мешка». Данное явление изучают с 1976 года и продолжают изучать в наши дни. Синдром получил название потому – что вовремя катетеризации мочевого пузыря мешок, в который происходит сбор урины, становился фиолетовым.
Такая окраска мочи может сохраняться на протяжении нескольких часов и даже суток, после извлечения мочевого катетера. Многие ученые считают, что синдром встречается у 10% пациентов, но многие считают по-другому. На сегодняшний день этот синдром считается единственной патологической причиной появления фиолетовой мочи.
- Употребление продуктов и напитков, способных окрасить урину. В основном желудочная кислота обесцвечивает все красители, попавшие в желудок. Однако, около 15% людей часто замечают, что изменение оттенка мочи связано с употреблением каких – то продуктов и напитков. В фиолетовый цвет способны окрасить урину некоторые виды мяса, рыбы, сыра, икра, бобы и некоторые напитки. Связано это с тем, что в продуктах содержится большое количество красящих веществ, которое не успевает переработать желудок. Далее это отфильтровывается в почках и попадает в урину. Из – за того, что желудочная кислота не смогла переработать большое количество красителя – моча окрашивается в необычный цвет. Чтобы данное явление прошло, требуется прекратить употребление продуктов, содержащих красители. Если же окрашивание происходит регулярно, то требуется консультация специалиста.
- Некоторые лекарственные препараты способны менять оттенок урины. Особенно это касается антибактериальных и противовирусных средств. Ярким примером является препарат Циклоферон. Это противовирусный препарат, обладающий широким спектром действия. Препарат успешно применяется в ветеринарии и в обычной врачебной практике. Выпускается в разных формах. Если таблетки никак не проявляют себя, то после инъекций Циклоферона моча может приобрести фиолетовый оттенок. Однако, это расценивается как побочное действие и указано в инструкции к препарату. Еще одним таким медикаментом является Генцианвиолет. Кроме того, окрашиванию могут способствовать лекарственные средства, введенные в организм для различных методов диагностики.
Методы профилактики
Чтобы избежать развития заболеваний органов мочевыводящей системы, придерживайтесь простых правил.
Профилактика:
- Не допускайте общего переохлаждения организма, особенно ног.
- Не разрешайте детям сидеть на холодной земле, бетонных, мраморных поверхностях.
- Укрепляйте иммунитет – закаливание, правильное питание, соблюдение режима дня, умеренные физические нагрузки, прием витаминных комплексов.
- Следите за соблюдением питьевого режима – детям нужно пить 1,5 л жидкости в сутки.
Регулярно проходите профилактические осмотры, сдавайте кровь и мочу на анализы раз в полгода.