Обнаружение лейкоцитов в моче нередкое событие в лабораторной практике. Выбрать единственно нормальную среду обитания для этих клеток сложно. Уж очень серьезную задачу выполняют они в организме. Распространяясь по кровеносным сосудам, лейкоциты «патрулируют» все тело человека. Они первыми встречаются с инородными веществами (агентами, аллергенами, микроорганизмами), распространяют информацию и вызывают ответную реакцию.
Лейкоцитоз в крови показывает выраженность защитных свойств (напряженность иммунитета). Снижение количества защитных клеток рассматривается, как плохой прогностический признак. Наличие лейкоцитов в моче допускается в норме лишь в ограниченном количестве, в виде единичных клеток.
Их способность проникать в ткани и организовывать местную реакцию известна врачам. Но, судить о характере скопления клеток лейкоцитов в моче, определить, что это значит для конкретного человека, приходится с учетом другого диагностического значения – они всегда являются вестниками воспаления.
Как лейкоциты попадают в мочу?
Когда «дозорные» замечают признаки чужеродных агентов, они передают информацию другим клеткам, и в сторону очага устремляется масса лейкоцитов. Они проникают во внутренние органы, кожу, мышечную ткань, оболочки. В мочевыводящих путях могут располагаться на любом уровне — от чашечек и лоханок до уретры.
Потоком мочи вымываются наружу. Так, мы обнаруживаем лейкоциты в анализе мочи. По количеству и внешнему виду клеток опытные специалисты умеют определять из какого места предположительно поступили лейкоциты. Дополнительные виды исследования позволяют уточнить, почему они скапливаются в органах мочевыделения.
Ошибочно утверждать, что это означает повышенную проницаемость клеточной мембраны клубочкового аппарата. Подобный механизм возможен только при гломерулонефрите, когда часть лейкоцитов проникает из-за нарушенной фильтрационной способности сквозь мембрану в первичную мочу вместе с эритроцитами и белком. При этой патологии лейкоцитурия, повышенное выделение лейкоцитов с мочой, не играет главной роли и обычно незначительна.
Цель анализа
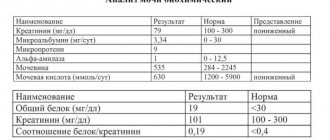
Урина является видом биологической жидкости, который выделяется почками. Вместе с мочой из человеческого организма выходят многие продукты вещественного обмена, а потому по ее характеристике косвенно судят и о кровяном составе, а, кроме того, о состоянии мочевыводящих каналов и почек. Моча включает вещества в виде мочевины, мочевой кислоты, кетоновых тел, аминокислот, креатинина, глюкозы, белка, хлоридов, сульфатов и фосфатов. Анализ микробиологического и химического состава мочи имеет значение при диагностике.
Дело в том, что любое отклонение от нормы указывает на неправильные обменные процессы в организме пациента. Когда назначают общий анализ мочи? Такое исследование людям необходимо при любом заболевании эндокринной и мочеполовой системы. Также целесообразно его проведение при отклонении в работе сердечной, сосудистой и иммунной системы и в случае подозрения на диабет. К тому же общий анализ мочи назначают больным, которые перенесли стрептококковую инфекцию. Кроме этого, его проводят в профилактических целях и непосредственно для наблюдения за динамикой патологии.
Расшифровка микроскопии осадка мочи представлена ниже.
Когда лейкоциты в моче считаются нормой?
Норма лейкоцитов в моче всегда приближается к нулю. Однако существует объяснение появления нескольких клеток в поле зрения без подозрения на патологию:
- очень небольшое количество может проникать сквозь стенку кровеносного сосуда и мигрировать в мочу;
- выявленные клетки входят в состав «дозора», они в случае угрозы призывают на помощь распространением определенных веществ.
У малышей грудничкового возраста почки неспособны сразу самостоятельно выполнять полную нагрузку. Поэтому количество лейкоцитов в моче может быть 1–8 клеток в поле зрения. Аналогичный уровень отмечается в период прорезывания зубов, как реакция на воспаление десневой лунки.
У старших детей и взрослых отмечается небольшое различие в нормативах в зависимости от пола. Анатомическое строение уретры девочек и женщин таково, что из-за близости к анальному отверстию, широкой и короткой формы более способствует попаданию инфекции из кишечника.
При анализе по Нечипоренко одновременно проводится подсчет эритроцитов и цилиндров
Число лейкоцитов у женщин считается нормальным при уровне до шести, а у мужчин — трех в поле зрения. Если общий анализ мочи на лейкоциты проводится не с помощью микроскопии, а подсчетом в 1 мл (по Нечипоренко), то за норму принимают для женщин показатель 4000, для мужчин — 2000. Все, что выше, относится к патологии и требует выяснения причины.
Сбор урины
Для общеклинического анализа используется утренняя урина, накопившаяся за ночь в мочевом пузыре. После сбора в специальную ёмкость, биоматериал должен быть доставлен в лабораторию в течение полутора часов.
В ходе исследования оцениваются визуально и при помощи лабораторного оборудования общие свойства мочи, химический состав и компоненты осадка:
- Цвет. Данный показатель зависит от присутствия пигментов и может меняться в зависимости от количества выпитой жидкости и качества съеденной пищи. В то же время изменение цвета урины обычно свидетельствует об определённых патологиях.
- Прозрачность. Нормальная моча не должна быть мутной. Наличие мути и осадка говорит о наличии патологических включений (солей, клеток крови, эпителия. белка, избытка слизи). Выявить конкретное заболевание и его причины помогает микроскопия осадка.
- Запах. Урина имеет специфический запах, но в норме он не является зловонным. О патологиях может свидетельствовать резкий, гнилостный либо аммиачный запах мочи.
- Плотность. Зависит от количества и состава компонентов урины и тем выше, чем интенсивнее цвет биоматериала.
- Реакция. Её определяют при помощи лакмуса. Красная бумага – меняет цвет на синий в щелочной среде и не изменяет цвета в кислой. Синяя – краснеет в кислой среде и не меняет цвета в щелочной. В норме у обычного человека урина имеет кислую среду, а у вегетарианцев — щелочную.
- Белок. Для определения наличия белка, в мочу в количестве трёх-четырёх миллилитров добавляется реактив, содержащий в составе 20% сульфосалициловую кислоту. При наличии белка моча мутнеет, т. е. говорят о альбуминории.
- Сахар в урине. В норме глюкозы в моче быть не должно. Исследование проводится при помощи специальных тест-полосок, а результат подсчитывается на анализаторах автоматически.
- Исследование осадка. Предварительно мочу отстаивают 2 часа, а затем центрифугируют 5-7 минут.
Подготовке к сбору материала для анализа мочи предшествует проведение интимной гигиены, чтобы предотвратить попадание бактерий. Берется утренняя урина, полученная после просыпания. Промежуток времени, отведенный для доставки материала в лабораторию, минимально сокращают. Собирают урину в стерильный контейнер, а потом помещается в пробирку с консервантом.
От чистоты мочи зависит точность исследования
Микроскопическое исследование физических показателей урины включает: цвет, прозрачность, запах, плотность мочи.
Урина содержит пигменты, придающие ей желтую окраску, отличающуюся по степени насыщенности. Цвет могут изменить:
- заболевания;
- пищевые продукты;
- медицинские препараты.
Заболевания, сопровождающиеся желтухой, придают моче темный оттенок желтого цвета. При попадании крови проявляется красноватый оттенок. Если в питании присутствует чрезмерное количество моркови, урина приобретет оранжевый цвет, свеклы — красноватый.
В норме урина прозрачна, после отстаивания становится мутной: соли выпадают в осадок. Усиление запаха происходит при доступе к моче воздуха. При сахарном диабете чувствуется фруктовый оттенок. Из продуктов питания изменяют запах: лук, чеснок, хрен. Медицинские препараты обладают этой же способностью.
Плотность
В разное время суток плотность мочи неодинаковая. При фильтрации крови почки выделяют первичную урину. Когда происходит обратное всасывание отделяемого, она снова попадает в кровоток. Образуется вторичная моча с более высокой концентрацией.
pH – это соотношение ионов водорода и гидроксид-ионов. Если их количества равны, это нейтральный раствор. В случае дисбаланса раствор будет кислым или щелочным. Нормальная урина характеризуется слабокислой реакцией. Сдвиги реакции мочи в одну или другую сторону опасны образованием камней.
Сдвиг в кислую сторону происходит:
- если употребляется избыточное количество белка;
- при явлениях лихорадки;
- если организм подвергается сильной нагрузке;
- при всякого видах голоданиях;
- если организм поражен диабетом.
В щелочную сторону:
- при отказе от белков животного происхождения;
- при частых рвотах;
- при патологии мочевыводящей системы.
При нормальных показателях белок в моче отсутствует, вернее, находится в таком количестве, что обнаружить его можно, применяя особые методы исследования, что практически нецелесообразно.
Белок в моче свидетельствует о присутствии заболевания
Для установления наличия белка, мочу необходимо смешать с нужным реактивом. Присутствие белка определяют по наличию реакции: если реакция произошла – белок присутствует в моче. Присутствие белка в моче получило название протеинурия.
Возникновение функциональной протеинурии происходит в следующих случаях:
- если организм подвергается физическим нагрузкам;
- в случае нервных расстройств;
- при преобладании белковой пищи;
- при лихорадочных явлениях.
Глюкоза
В норме глюкозы в урине не должно быть. Иногда микроскопический анализ отмечает кратковременное появление при лечении глюкозой или другом усиленном поглощении сахара организмом. Чаще всего глюкоза обнаруживается при сахарном диабете.
Присутствие глюкозы в моче получило название глюкозурия. Существуют методы обнаружения глюкозурии. С этой целью применяют тест-системы – полоски для нанесения капелек мочи для наблюдения за изменением цвета. Сопоставляя изменения со шкалой оценки, можно дать заключение о количестве глюкозы в моче.
Кетоновые тела
Обнаружение кетоновых тел в моче считается отклонением от нормы, причиной такого явления служат нарушения в обмене жиров и углеводов. Если организму приходится получать энергию из жировых запасов, при расщеплении жира образуются кетоновые тела, которые выходят с организма вместе с мочой. В данном случае имеет место кетонурия.
Кетоновые тела в моче свидетельствуют о нарушении обмена углеводов и жиров
Возникновению кетонурии способствуют:
- сильные физические нагрузки;
- нервные расстройства;
- болезни, сопровождающиеся лихорадкой;
- диета, исключающая углеводы;
- повторяющаяся рвота.
Определяется кетонурия при помощи тест-полоски с нанесенными каплями мочи подобно выявлению глюкозурии.
Желчные пигменты
Билирубин, уробилин, желчные кислоты при нормальных показателях не должны присутствовать в моче. Если они появились, значит, в крови уровень билирубина повышенный. При этом место имеет появление связанного билирубина, что характерно для гепатита и механической желтухи.
При использовании данных методов получают более точные сведения относительно элементов, входящих в мочевой осадок, оказывается помощь в диагностировании скрытой пиурии. Методика количественного исследования с микроскопией дает возможность подсчитать количество элементов в определенное время в конкретном объеме.
Следует отметить, что у детей при наличии показаний исследуются образцы мочи так же, как и у взрослых. Расшифровка результатов проводится с учетом возрастных норм. Часто для проведения исследования мочевого осадка используют методику Нечипоренко, при которой ручная цифровая обработка заменяется быстрым и точным подсчетом по заданному алгоритму выполнения.
Методика Нечипоренко – эффективный способ исследования мочи
Последовательность проведения микроскопии урины по Нечипоренко:
- Подготовленную урину переносят в центрифужную пробирку.
- Урина центрифужно обрабатывается со скоростью 1500-2000 оборотов в минуту в продолжение четверти часа.
- Урину отделяют от осадка так, чтобы в пробирке осталось 1 мл осадочной урины.
- Берется слайд-планшет, и его камеру заполняют каплей урины с осадком.
- Слайд-планшет размещается на столике микроскопа, и при его помощи подсчитывается количество форменных элементов.
- Используя специальную формулу, устанавливают их количество в 1 мл урины.
После получения результатов для диагностического вывода используют атлас микроскопии мочевого осадка.
Как считают лейкоциты?
Наиболее распространенный способ определения лейкоцитов в моче — микроскопия осадка. Взятую на анализ жидкость переливают в пробирку и центрифугируют. После чего помещают под специальное покровное стекло камеры Горяева одну каплю и рассматривают при достаточном увеличении.
Камера позволяет разбить поле зрения на равные квадраты, подсчитать клетки нужно в трех из них
Лаборанты используют небольшие ручные счетные машинки, глядя в микроскоп, нажимают пальцем на единицу.
В расшифровке анализа медицинские работники пользуются терминами, указывающими насколько исследуемые клетки покрывают поле наблюдения. О резко увеличенном количестве говорят такие заключения, как:
- «лейкоциты сплошь»;
- «занимают все поле зрения».
Если число клеток незначительно, то приводится их число или в заключении они называются «единичными».
В анализе по Нечипоренко подсчет проводится аналогичным методом, но на объем в 1 мл.
К дополнительным методам лабораторного исследования относятся:
- проба Каковского-Аддиса — материал на анализ берется из суточного объема мочи;
- Амбюрже — расчет производится на выделение за одну минуту.
Метод цветовых полосок позволяет быстро выявить лейкоцитурию. Он основан на активности фермента эстеразы гранулоцитарных клеток. Вполне подходит при массовых медицинских осмотрах. Однако он не дает точного количества и должен подтверждаться микроскопическим исследованием.
Наиболее приемлемым и современным способом считается использование анализатора, который, являясь автоматом, позволяет более точно оценить результат.
Когда назначается данное исследование?
Микроскопию осадка назначают в следующих случаях:
- В рамках комплексного обследования и мониторинга пациентов разного профиля.
- При выполнении профилактического обследования.
- При симптоматике патологии мочевыделительной системы (при изменении цвета и запаха мочи, частом или редком мочеиспускании, увеличении или уменьшении суточного объема урины, болях в нижнем районе живота, повышении температуры и отеках).
- Во время терапевтического курса лечения болезней почек и мочевыводящих каналов.
- На фоне употребления нефротоксичных медицинских препаратов.
Далее выясним, о чем сообщает такой критерий исследования мочи как лейкоциты.
Какие отличительные признаки лейкоцитов используют с диагностической целью?
Для выяснения причины и уровня воспаления применяются более подробные исследования, чем обычная микроскопия. Любые изменения внешнего вида, состава клеток называются морфологическими.
В диагностике важно непросто обнаружить повышенный уровень лейкоцитов в моче, но и решить какие клетки из пяти видов преобладают. Установлено, что:
- лимфоциты – указывают на гломерулонефрит;
- нейтрофилы – на пиелонефрит;
- эозинофилы – превалируют при аллергическом типе воспаления (важный сигнал на начальную реакцию отторжения при пересадке почки).
Чтобы отличить нейтрофилы и лейкоциты практикуют предварительное окрашивание по методике Романовского-Гимзы.
В клинических условиях проводят специальное окрашивание для выявления клеток Штернгеймера-Мальбина и активных лейкоцитов. Первые выявляются у половины пациентов с острым пиелонефритом, а вторые – у 88%.
Использование дополнительных тестов помогает в дифференциальной диагностике и на ранних малосимптомных стадиях воспаления.
Для чего используется данное исследование?
Такое исследование проводится в следующих целях:
- Для выполнения комплексного обследования человеческого организма.
- Для дифференциальной диагностики патологий почек и мочевыводящих каналов.
- Чтобы оценить эффективность терапии заболеваний органов системы мочевыделения.
- Для проведения диагностики патологий обмена веществ, а, кроме того, нарушений водного и электролитного баланса.
- Для диагностики патологий системы пищеварения.
- Для диагностирования у пациента инфекционных и воспалительных патологий.
- Для оценивания и мониторинга клинического самочувствия пациента во время терапевтического либо хирургического лечения.
Какие изменения в моче сопровождают лейкоцитурию?
Мы уже определили, что содержание лейкоцитов в моче изолированно не может служить достоверным диагностическим признаком. При патологии мочевыделительного тракта в урине (моче) обнаруживаются и другие не менее важные элементы воспаления. Они не указывают на иммунитет, а являются только проявлением заболевания.
К такому содержимому относятся:
- бактерии;
- кристаллы солей;
- почечный эпителий;
- эритроциты;
- слизь;
- белок.
Лейкоциты и бактерии в моче могут служить показателем загрязнения и нарушенного сбора анализа, когда при мочеиспускании в емкость попадают микроорганизмы из половых органов, анального отверстия.
Чаще всего вместе с лейкоцитами обнаруживается кишечная палочка, этот вид бактерий вызывает лейкоцитарную реакцию
Число бактерий учитывается также, как лейкоциты. Подсчет ведется по отношению к полю зрения, но достоверное заключение дает только метод специальной окраски и бак посев на среды. Для диагностики заболеваний мочевыделительных органов имеет значение бактериурия в 100 КОЕ (колониеобразующих единиц) в мл и более. Бактериальное загрязнение при нарушенных правилах забора мочи и подготовки пациента исключается с помощью контрольного (повторного) анализа.
Наиболее часто выявляемые кристаллы солей — это фосфаты, оксалаты, ураты. Они обозначаются по кислотному остатку в своем составе. Определение в осадке вместе с лейкоцитами говорит о возможности застойных явлений, как причины воспаления.
Что еще следует знать о микроскопии осадка?
На данном этапе общего анализа мочи с микроскопией осадка исследуют неорганизованный и организованный осадок, цилиндрурию. В общей сложности микроскопия осадка мочи дает возможность определить приблизительно десяток компонентов исследуемой жидкости. Проведение исследования организованного осадка дает представление о присутствии четырех компонентов в моче:
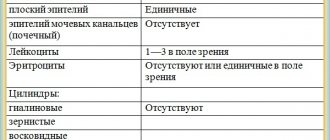
- Плоский эпителий в норме присутствуют в количестве нескольких единиц в исследуемом поле. На фоне отклонения плоский эпителий увеличивается и выступает свидетельством вероятного развития цистита, различных форм нефропатии.
- Цилиндрический эпителий в норме должен отсутствовать.
- Эритроциты должны в норме присутствовать в поле зрения в количестве до трех. Если же их количество превышено, то это говорит об инфекциях или воспалении почек, кроме того, может указывать на травматическое поражение органов, простату, злокачественное образование и тому подобное.
- Лейкоциты в норме не должны превышать пяти единиц. Любое их превышение свидетельствует о воспалительных процессах.
Правильная расшифровка анализа мочи с микроскопией осадка очень важна.
Исследование неорганизованного варианта осадка направляется на изучение солей и ионов в урине. В общей сложности они встречаются в количестве до десяти. Но зачастую в моче обнаруживают ураты (что бывает проявлением лейкоза, подагры, гепатита или диатеза). Также могут быть найдены фосфаты (тогда речь заходит о цистите) и оксалаты (это свидетельствует о диабете или пиелонефрите). Кроме этого, в неорганизованном осадке выделяют мочекислый аммоний наряду с мочевой кислотой, трипельфосфатами, но четкой спецификацией они не обладают.
Под термином цилиндрурии понимают исследование белкового слепка, который формируется в мочевыводящих каналах. Классифицируются цилиндры по области их происхождения и по внешнему виду:
- Гиалиновые цилиндры формируются в почечных канальцах, свидетельствуя о повышении мочевой кислотности, протеинурии, нефропатии, отравлении солями, интоксикации и так далее.
- Зернистые цилиндры образуются в том же районе, где и гиалиновые. Они выступают проявлением проблем пиелонефрита, почечных канальцев, нефротического синдрома.
- Эритроцитарные цилиндры могут быть обнаружены в урине при наличии инфаркта почек, тромбоза почечной вены, гломерулонефрита и тому подобное.
Также могут встречаться цилиндры эпителиальной, восковидной, пигментной и лейкоцитарной разновидности, но они обычно проявляются реже. Теперь выясним, как специалисты расшифровывают состояние мочи у детей.
Также отдельно проводится расшифровка исследования мочи с микроскопией осадка у маленьких пациентов.
Когда лейкоциты в моче подтверждают патологию?
Причиной лейкоцитурии чаще всего является воспаление. Инфицирование (проникновение микроорганизма-вредителя) происходит из отдаленных хронических очагов (тонзиллит, гайморит, отит) или из соседних (аднексит, простатит, уретрит).
Подробнее узнать о причинах повышения лейкоцитов можно из этой статьи.
Инфекция может распространяться как по крови, так и восходящим путем из уретры в мочевой пузырь и далее. Огромное значение имеет срыв иммунитета. Полное бессилие собственного организма для организации защиты наблюдается у больных:
Кишечная палочка в моче у ребенка
- после перенесенных оперативных вмешательств;
- с сахарным диабетом;
- с болезнями крови;
- состоянием, вызванным лечением опухолей методом лучевой терапии.
Частичное снижение защитных сил наблюдается:
- при беременности;
- на фоне перенесенного стресса, травм;
- у людей с обострениями хронических заболеваний.
Значительно способствует лейкоцитурии застой мочи или задержка оттока в связи с:
- врожденными пороками развития (сужение мочеточников, неправильное расположение, удвоение);
- мочекаменной болезнью;
- опущением почки;
- опухолью.
Именно в подобных группах риска развиваются воспалительные болезни мочевыделительных органов:
- пиелонефрит — чашечно-лоханочных структур одной или обеих почек, в том числе
- при беременности;
- цистит — стенки мочевого пузыря;
- уретрит — поражение уретры, способствует последующему инфицированию выше расположенных органов, возникает при простатите, аденоме у мужчин, раке,
- гинекологической патологии у женщин;
- специфическое воспаление туберкулезной этиологии.
Изучение лейкоцитурии требует исследования в однократной порции, из суточного количества или выделенной за 3 часа
Какие клинические признаки возможны при лейкоцитурии?
Люди, которые следят за своим здоровьем, могут заметить:
- повышение мутности мочи;
- образование хлопьев и нитей;
- более рыхлый осадок;
- неприятный запах от нижнего белья.
Болевые ощущения развиваются в проекции воспаленного органа:
- при цистите – над лобком, в паху;
- при пиелонефрите – в пояснице, с распространением в живот, подреберье.
Воспалению могут предшествовать приступы почечной колики.
У пациентов появляются:
- непонятная температура,
- озноб,
- общая слабость,
- головная боль.
Дизурия – учащенное и болезненное мочеиспускание – признак поражения мочевого пузыря. Некоторые ощущают недержание мочи из-за выраженных позывов.