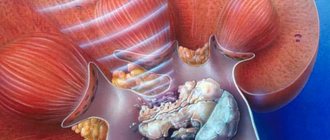
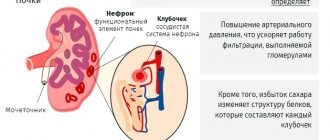
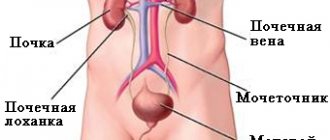
Уродинамика (с греч. uron — моча, dynamikos — силовой) в буквальном смысле означает «движение мочи». Под данным термином понимают процесс выделения урины благодаря работе почечных чашечек, лоханок, мочеточников, мочеиспускательного канала и мочевого пузыря.
Большинство урологических методов позволяют выявить только серьезные нарушения мочеполовой системы. Известны случаи, когда исследования показывают отсутствие патологии, а пациенту необходимо лечение.
Однако существуют уродиномические исследования, позволяющие выявить нарушения мочевыводящих путей, которые не способны обнаружить другие методы диагностики.
Цели и показания к проведению диагностики
К основным целям уродинамических процедур относятся:
- анализ чувствительности мочевого пузыря;
- выявление неожиданных позывов к мочеиспусканию;
- оценка состояния уретры при полном мочевом пузыре;
- анализ состояния детрузора во время посещения туалета;
- обнаружение патологий мочевыводящей системы;
- замеры остаточной мочи;
- корректировка выбора лечения.
Эту методику стоит применять, когда у пациента присутствуют следующие проблемы:
- недержание во время смеха, кашля, занятий спортом и физических нагрузок;
- редко мочится, а мочеиспускание проходит с дискомфортом и болью;
- трудно сходить в туалет, выделяется мало мочи;
- не чувствует, заполнен мочевик или нет;
- очень частое или редкое посещение туалета;
- имеются воспалительные процессы.
Также стоит провести это исследование, когда:
- человека готовят к операции по устранению недержания урины;
- неудачно пролечили, и требуется больше данных для проведения дальнейшей терапии;
- перенесено оперативное вмешательство по устранению проблем недержания и у него произошел рецидив;
- имеется неврологическое заболевание в анемнезе.
Симптоматика заболевания
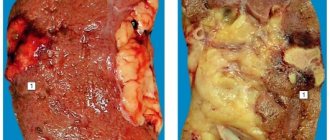
Нефролитиаз на протяжении долгих лет может протекать бессимптомно. Эта стадия болезни называется латентной (скрытой). Состояние длится до тех пор, пока конкремент не начнет мешать оттоку мочи. Как только возникает препятствие для мочевыделения, развивается яркая клиника почечной колики.
Почечная колика – это острое состояние, которое характеризуется нестерпимой болью в поясничной или в подрёберной области. Возникает это состояние при движении мелких камней по мочевыделительной системе. При передвижении камня раздражаются болевые рецепторы почки, травматизация слизистых стенки мочеточника и острое нарушение уродинамики. Боль возникает внезапно среди полного благополучия и не даёт покоя. Больной не может найти себе места, стремится занять наиболее удобное положение тела, но боли не стихают. Болевой синдром сочетается с тошнотой, однократной рвотой и диспептическими явлениями (метеоризм).
Боль в 85% случаев отдаёт в подвздошную область. При конкрементах нижней трети мочеточника клиника отличается: боль распространяется на паховую и надлобковую области, наружные половые органы и на внутреннюю поверхность бедра. Присоединяются дизурические явления: учащение мочеиспускания, боли и дискомфорт при посещении туалета.
Изменяется и качественный состав мочи:
- появляется макрогематурия (большое количество крови в моче в виде сгустков), моча имеет красный цвет;
- возможна лейкоцитурия и пиурия (лейкоциты и гной в моче);
- обнаруживаются цилиндры и клетки эпителия.
Очень редко может возникать анурия (полное отсутствие мочи), но при условии наличия у больного только одной функционирующей почки. Это состояние является жизнеугрожающим, потому что высок шанс развития острой почечной недостаточности. Почечная колика является экстренным показанием к госпитализации в урологическое или хирургическое отделение больницы.
Если камни не мешают уродинамике, то заболевание протекает совсем иначе. Процесс приобретает затяжное течение. Боли носят тупой, периодический характер. Интенсивность и локализация болевого синдрома зависит от местонахождения конкремента и степени обструктивного процесса. Болевой синдром усиливается при физической нагрузке или езде на транспорте.
Виды исследований
Исследования разделяются на виды.
Стационарная уродинамика
В область мочевик вводится катетер, который измеряет в нем давление. Затем орган заполняют специальной жидкостью, со скоростью введения 10-100 мл/мин.
Амбулаторная уродинамика
Функции органов мочевыделительной системы исследуют при их естественном наполнении и опорожнении. Объём наполнения для взрослых — 400–500 мл, для детей рассчитывается по формуле 30+30n, где n — возраст пациента в годах.
Возможные осложнения мочекаменной болезни
При несвоевременном обращении к врачу или при несоблюдении его предписаний повышается риск возникновения различных осложнений.
К ним относятся:
– острые или хронические инфекционно-воспалительные процессы почек и мочевыводящих путей из-за нарушения кровоснабжения и уродинамики (пиелонефрит, цистит);
– как осложнение пиелонефрита возникает паранефрит, абсцесс или карбункул почки;
– некроз почечной паренхимы на фоне воспаления, как результат – развитие генерализованной реакции на организма – сепсиса;
– пионефроз – полное гнойное расплавление почечной стромы и паренхимы;
– хроническая болезнь почек (хроническая почечная недостаточность);
– вторичная анемия различной степени тяжести возникает из-за частой гематурии и нарушения кроветворения почками (выработка эритропоэтина).
Методы исследования уродинамики мочевого пузыря
Уродинамические исследования можно разделить на два вида:
- Неинвазивные. Начинается с ведения дневника мочеиспускания. Затем урофлоуметром оценивают скорость мочеиспускания. По УЗИ смотрят объем остаточной мочи.
- Инвазивные.
С помощью инвазивного способа диагностики оценивается работа мочевыделительных органов. К нему относят:
- цистометрию;
- урофлоуметрию;
- цистоскопию;
- исследование «давление-поток»;
- видеоуродинамику;
- электромиографию.
Дневник мочеиспускания
С помощью данных дневника врач сможет определить более точный диагноз. В дневнике указывается:
- сколько выпито за сутки (включая супы);
- присутствовали ли нестерпимые позывы к мочеиспусканию;
- сколько выпущено мочи;
- было ли недержание мочи, если было то в связи с чем (кашель, смех и т. д.);
- частота мочеиспускания.
Ведут записи не меньше трех суток. Урину собирают в мерную емкость и указывают ее объем в миллилитрах.
Цистометрия
Цистометрия помогает установить различные проблемы в функционировании мочевого пузыря. Показания к проведению процедуры:
- недержание мочи;
- невозможность до конца опорожнить мочевик;
- учащение или задержка мочеиспускания;
- частое посещение туалета с малым выделением мочи;
- боли в области мочевика.
Подготовка к процедуре:
- Принимать антибиотики в течение трех-пяти дней до, и после процедуры.
- Очистить кишечник с помощью клизмы.
- Обследование больного для выявления противопоказаний.
Цистоскопия
С помощью цистоскопии изучают внутреннее строение мочевика. Ее проводят, используя цистоскоп. Цистоскоп выявляет образования разных размеров и дает возможность установить их доброкачественность или злокачественность.
Цистоскопия показана при :
- интерстициальном и хроническом цистите;
- обнаружении в моче крови;
- недержании мочи;
- обнаружении в моче атипичных клеточных структур;
- выборе схем лечения камнеобразования.
Противопоказания:
- Воспаление мочевого пузыря в острой форме.
- Мочеполовые пути заражены инфекцией.
- Обострение орхита и простатита.
- Лихорадка, связанная с болезнями мочевика.
- Плохая свертываемость крови.
Методом цистоскопии не только проводят диагностику, но и осуществляют лечение (удаление новообразований, измельчение и удаление камней и т. д.).
Общие рекомендации к подготовке выглядят так:
- Если цистоскопия проходит под наркозом, то нельзя ни есть, ни пить. Время голодовки сообщит врач.
- Подготовить удобную и свободную одежду, желательно без завязок и пуговиц.
- Заранее подготовить необходимые документы.
При проведении процедуры трубку прибора вводят в урерту. В зависимости от вида трубки выделяют два вида цистоскопии:
- Жесткий тип. Используется стандартный прибор. Он позволит более детально исследовать мочевик. Однако такая процедура болезненная, поэтому пациенту дают обезболивающее средство.
- Гибкий тип. Используют гибкую трубку. Процедура не такая болезненная, но и данные не такие точные.
Детям данную процедуру проводят под общим наркозом. Мужчинам также рекомендуется применять анестезию, так как урерта у них длиннее, чем у женщин.
Урофлоуметрия
Урофлоуметрия – измерение скорости потока мочи и ее количества. Это обследование абсолютно безболезненное и может быть назначено всем группам пациентов. Данная процедура позволяет:
- установить затруднение мочеиспускания;
- установить функциональность мочевых каналов и запирательных сфинктеров;
- определить сократительную способность мочевика.
Для проведения процедуры используется писсуар со встроенным измерительным прибором. Мочиться в него следует, как в обычных условиях. Прибор измерит объем и скорость потока мочи. За полчаса или час перед процедурой необходимо выпить 1 литр воды.
Исследование «давление-поток»
Устанавливается взаимосвязь между скоростью потока мочи и давлением в мочевике. Для их установления данные регистрируют, когда человек мочится. Обычно его применяют в качестве продолжения цистометрии.
Определение объема остаточной мочи
Остаточная моча – это объем мочи, который остался в мочевике после похода в туалет. В норме ее может быть не больше 50 мл. Объем урины измеряют ультразвуковым исследованием. Перед процедурой пациенту нельзя мочиться 3 часа.
Сначала врач устанавливает объем жидкости в мочевике, используя специальные формулы. Затем проводят повторное УЗИ после посещения пациентом туалета. Если устанавливается, что объем остаточной мочи, превышает норму, проводят дополнительные исследования.
Стресс-тест
Применяется для установления причины недержания мочи. Сначала пациент выпивает стакан воды. Затем он ложится на кушетку, а врач поднимает шейку мочевика и просит его покашлять. Таки образом доктор определяет, является ли мочеиспускание произвольным или проблема в мочеиспускательном канале.
Электромиография
Исследование проводится для оценки активности сокращения мышечных тканей мочевика, наружных и внутренних сфинктеров урерты. Процедуру проводят электромиографом. Для регистрации импульсов, в кожу промежности устанавливают электрод. Пациент должен находиться в покое, при этом его просят произвести акт мочеиспускания.
Видеоуродинамика
Это современный метод исследования в настоящем времени. Он является дорогостоящим, круг специалистов, проводящий данную процедуру, сужается. Показания:
- Неврологическое расстройство, которое вызвало недержание;
- Развитие онкологических заболевания мочеполовых органов;
- Подтверждение или опровержение неясного диагноза.
Для процедуры используют специальную видеоаппаратуру. Через урерту устанавливается специальный датчик, который передает изображение на экран.
Функциональная обструкция
Функциональная обструкция (детрузорно–сфинктерная диссинергия) при цистите определяется у 25% больных и проявляется гипертонусом сфинктерного аппарата. Возможно сочетание органической обструкции с детрузорно-сфинктерной диссинергией. При детрузорно-сфинктерной диссинергии нужно назначать транквилизаторы с миорелаксирующим действием – реланиум, феназепам, баклофен.
При хроническом цистите примерно у 70% больных отмечается нарушение эвакуаторной функции мочевого пузыря при урофлоуметрии, а в 30% случаев имеются признаки нестабильности детрузора при цистометрии. Медикаментозное лечение направлено на уменьшение сократительной активности детрузора и увеличение емкости мочевого пузыря. Атропин и атропиноподобные агенты способны подавить нормальные и непроизвольные сокращения детрузора различной этиологии. В результате происходит увеличение цистометрического обьема, уменьшается амплитуда непроизвольных сокращений. С этой целью применяют дриптан (оксибутинин хлорид) по 5 мг 3 раза в сутки, детрузитол по 2 мг 2 раза в сутки, спазмекс (троспиум хлорид) по 5 мг 3 раза в сутки. Курс лечения 3 –6 месяцев.
При гипертонусе уретрального сфинктера и шейки мочевого пузыря следует назначать альфа-адреноблокаторы: сетегис 2-5 мг на ночь, корнам 2- 5 мг перед сном. Альфа-адреноблокаторы устраняют гипертонус гладкой мускулатуры. В эксперименте доказано улучшение кровоснабжения мочевого пузыря на фоне лечения альфа-адреноблокаторами приводит к улучшению биоэнергетики детрузора и восстановлению его сократительной способности. Для коррекции гиперрефлексии детрузора и ургентного недержания мочи у больных хроническим циститом применяют препараты, тормозящие детрузор (дитропан, гексапреналин).
В большинстве случаев инфекция нижних мочевых путей обусловлена или сочетается с нейромышечными нарушениями гладкомышечных элементов мочевыводящего тракта и органов малого таза (чаще по гиперспастическому типу). Этому способствуют травмы и операции в анамнезе, занятия определенными видами спорта, патологические изменения в нижних конечностях, повышенная нагрузка на нижнюю часть спины (хождение женщин в туфлях на шпильке). Перечисленные выше причины могут нарушать иннервацию мочевого пузыря и вызывать его дисфункцию.
Дисфункция мочевого пузыря может быть причиной рецидива цистита. Поэтому в комплексную терапию необходимо включение миорелаксантов и спазмолитиков.
Методика проведения
Как правило, оценку работы мочевыводящей системы проводят с применением нескольких процедур. Она проходит следующим образом:
- В мочевик и прямую кишку устанавливают датчики. Они показывают данные о внутрибрюшном и пузырном давлении.
- Мочевой пузырь наполняют специальной стерильной жидкостью. Одновременно фиксируется давление в мочевом пузыре.
- Затем пациента просят помочиться в специальный аппарат, который оценивает объем и скорость мочеиспускания.
При мочеиспускании оценивается сократительная функция пузыря и наличие препятствий току урины.