Общая информация о заболевании
Гломерулонефрит — заболевание почек, возникающее в результате чрезмерной иммунной реакции на инфекции, либо же на собственные клетки.
Болезнь приводит к нарушению производства первичной мочи, вследствие чего в организме задерживается вода и продукты обмена. На фоне этого развивается гипертензия и почечная недостаточность.
Развитию острой формы гломерулонефрита предшествует инфекционное заболевание, вызванное бактериями из рода стрептококков. Это может быть тонзиллит, ангина, скарлатина, пиодермия.
Причинами болезни могут стать отравление алкоголем, наркотиками, химическими растворителями и красителями, а также некоторыми лекарствами.
Симптомами болезни является повышение температуры тела, уменьшение мочеиспускания. Моча больного может стать темно-коричневой или чёрной, что является свидетельством присутствия в ней крови.
Характерный признак болезни — отечность лица, которая к концу дня уменьшается. Видимых отеков может и не быть. В таком случае о наличии болезни говорит уплотнение подкожной клетчатки.
Вследствие задержки жидкости развивается гипертония.
Необходимость, цель и задачи диеты при гломерулонефрите
При гломерулонефрите происходит поражение почечных клубочков. Они фильтруют через себя кровь, продуцируя сначала первичную, а затем вторичную мочу. Последняя представляет собой конечный продукт выделения с определённым биохимическим составом, который непременно нарушается при клубочковом нефрите.
Гломерулонефрит любой формы и степени опасен, поскольку он всегда поражает функциональные почечные клетки и ставит вопрос о дальнейшей работоспособности сразу двух почек
Гломерулонефрит развивается вследствие инфекционно-воспалительного либо аутоиммунного процесса в организме. В первом случае человек переносит бактериальное или вирусное заболевание, отравление токсинами (ртутью, алкоголем, наркотиками, некоторыми лекарствами). Второй вариант предполагает поражение почек, в патогенезе которого иммунные клетки атакуют собственные ткани организма, в том числе фильтрационные клубочки больного (при узелковом периартериите, амилоидозе, васкулите и пр.).
Лечебное питание необходимо вне зависимости от причины и особенностей течения недуга.
При аутоиммунном гломерулонефрите диета составляется лечащим врачом с учётом заболевания, на фоне которого он протекает.
Цель диеты при гломерулонефрите заключается в том, чтобы сохранить работоспособность почек и предотвратить развитие почечной недостаточности.
Задачи диетического питания:
- Создать условия для нормальной работы желудочно-кишечного тракта. Если пищеварение нарушено, у человека возникает запор или жидкий стул. Токсины всасываются из кишечника в кровь. Чтобы вывести их из организма, почки работают в усиленном режиме. Важно, чтобы при гломерулонефрите органы пищеварения справлялись адекватно с токсической нагрузкой, которая на них приходится.
- Профилактировать повышение артериального давления (АД). У многих больных клубочковым нефритом присутствует гипертонический синдром, при котором АД значительно и стойко повышается. Некоторые продукты — сладкое, солёное, алкоголь, способствуют сужению просвета сосудов, попутно ухудшая движение крови по ним за счёт её сгущения. Кроме того, бесконтрольное употребление жидкости приводит к увеличению объёма циркулирующей крови, что также ведёт к повышению цифр АД.
- Снизить нагрузку на нефроны — функциональные клетки почек. Это значит, что нельзя употреблять еду, заставляющую почки очищать кровь более активно. Пища с обилием химически синтезированных соединений (колбаса, чипсы, фастфуд, искусственные приправы) способствует разрушению сосудистых сплетений нефронов.
- Избегать аллергенного воздействия. Считается, что гломерулонефрит является инфекционно-аллергическим заболеванием. Продукты, обладающие свойствами аллергенов, усугубляют почечные недуги, особенно если больной склонен к аллергиям либо страдает вторичным клубочковым нефритом (на фоне аутоиммунных процессов).
- Обеспечить поступление в организм необходимых питательных веществ. При любой диете важно, чтобы в организм поступали необходимые для его работы элементы — витамины, минералы, аминокислоты, липиды, углеводы. В противном случае снижается активность человека и повышается риск возникновения всевозможных недугов.
Показания к диете
Больным гломерулонефритом прописывают диету №7. Показаниями к диетическому питанию являются:
- нефропатия беременных;
- обострение нефрита;
- лишний вес;
- нарушения обмена веществ;
- гипертония.
Существует 4 подвида этой диеты, которые назначаются в следующих случаях:
- Диету № 7А прописывают при ухудшении течения гломерулонефрита, остром нефрите, больным с почечной недостаточностью.
- Диету №7Б — при начальных стадиях и обострениях гломерулонефрита.
- Диету №7В — при невротическом синдроме, хронических патологиях почек.
- Диету №7Г — при невыполнении почкой своих функций.
Какие минусы и плюсы диеты
При хроническом гломерулонефрите назначается диета. Детальное меню можно уточнить у врача. Среди основных достоинств диеты выделяют:
- еда не утяжеляет функционирование почек;
- выводит вредные вещества из организма;
- ослабляет признаки артериальной гипертензии;
- снимает отеки.
Минусы диеты заключаются в следующем:
- имеются ограничения по питанию;
- необходимо постоянно подсчитывать калории;
- строгое меню.
Несмотря на эти недостатки, необходимо учитывать тот факт, что здоровье играет важную роль, поэтому следует тщательно выполнять все рекомендации врача. Диета при хроническом гломерулонефрите почек не имеет противопоказаний, но она показана только в том случае, если присутствует конкретное заболевание у пациента. Только врач должен назначать диету в зависимости от тяжести недуга, индивидуальных и физиологических особенностей организма.
Необходимые продукты
Больным советуют употреблять овощные и фруктовые супы, можно с крупой. Разрешается заправлять их сметаной в небольшом количестве, добавлять зелень или пассированный лук.
При диетическом питании №7 разрешается употребление мяса кролика, телятины, птицы и рыбы. Оно должно быть отварным, после чего его можно запечь или поджарить. После перехода на стол №7Б в рацион добавляется 50г мяса.
Можно кушать бессолевой хлеб, дрожжевую выпечку. Больным рекомендуются употреблять побольше свежих овощей и фруктов, нельзя только лук. Фрукты должны быть запеченными или сушеными. Ограничивать употребление круп и макаронных изделий не требуется.
Больным, придерживающимся диеты №7А, советуют добавить в меню молоко, сливки, сметану, простоквашу. Максимальное количество употребляемых молочных продуктов составляет 60г. Яйца противопоказаны, можно только желток в умеренном количестве. После перехода на стол №7Б в ежедневный рацион входит 1 яйцо, 200мл кефира или 100г творога.
Из сладкого можно варенье, компот, кисель, мёд, конфеты без шоколада, желе, сахар.
Из специй допускается ваниль, корица и лимонная кислота. Соусы для больных готовят на основе овощных бульонов, либо молочные и томатные.
Рекомендуется пить отвар из отрубей, шиповника, зеленый чай, соки. В небольшом количестве можно кофе с молоком.
Вкусные и здоровые рецепты
Диетическое питание при заболеваниях почек обычно предполагается как однообразное и безвкусное. Но это совсем не так. Можно найти множество рецептов, которые помогут из ограниченного набора продуктов приготовить вкусные, питательные блюда, учесть все пристрастия и насытить организм необходимыми веществами. Важно соблюдать применение только разрешенных составляющих и способов их термической обработки и тогда питание будет разнообразны, вкусным и полезным.
Для приготовления при гломерулонефрите овощного супа-пюре следует взять цветную капусту, цуккини, немного молока, муки и сливочного масла. Растительные ингредиенты измельчают на тёрке, заливают водой, варят. Муку слегка обжаривают на сухой сковороде, добавляют сливки нежирные. Смесь льют к готовым овощам и всё взбивают при помощи блендера.
Овощные котлеты для диетического питания готовят из разных продуктов: кабачков, моркови, картофеля, капусты. 300 г овощей моют, измельчают, добавляют яйцо, молотые сухари. Из фарша формируют биточки и тушат в небольшом количестве воды или приготавливают на пару.
Тефтели при гломерулонефрите делают из курицы, индейки, телятины. Мясо дважды пропускают через мясорубку, смешивают со слегка отваренным рисом. Чтобы больше выразить вкус, можно добавить немного пряных трав или проваренного в воде лука. Вбить одно яйцо, хорошо перемешать, скатать шарики, положить в кастрюльку с небольшим количеством воды и протушить под крышкой. Подавать можно с нежирной сметаной.
В диету при заболеваниях почек можно включать нежирную рыбу. Для приготовления пудинга филе перемолоть вместе с замоченным в молоке кусочком хлеба. Лучше протереть через сито, тогда блюдо будет более воздушным, добавить взбитый белок. Форму смазать маслом и посыпать сухарями, выложить в неё получившуюся массу. В кастрюлю влить немного воды, опустить пудинг и варить под крышкой до готовности на медленном огне 50 минут.
Для приготовления вегетарианского борща чистят и шинкуют соломкой свеклу, добавляют воду с лимонным соком и тушат 10 минут, затем льют немного растительного масла и доводят до полуготовности. Тертую морковь, помидор помещают в ту же сковороду и продолжают готовить. Далее настаёт черед капусты, картофеля. Доливают воду и варят до тех пор, пока овощи не станут мягкими, дать немного постоять. Можно подавать с нежирной сметаной.
Что нужно ограничить
При гломерулонефрите из рациона исключают следующие продукты:
- выпечка с добавлением соли;
- мясные и рыбные бульоны;
- продукты из бобовых;
- консервы;
- изделия из слоеного и сдобного теста;
- икру;
- сыры;
- копчености;
- грибы, грибные бульоны;
- чеснок;
- щавель и шпинат;
- сырой лук;
- редис;
- соленые овощи;
- маринованные продукты;
- какао;
- мороженое;
- шоколад;
- алкоголь;
- газированные воды.
Соблюдая диету №7А, запрещено употреблять мясо и рыбу, творог, десерты из молока, а также цветную капусту.
Полностью или частично ограниченные продукты
- Соль, соленая пища. Нельзя употреблять обычный хлеб, все мучные и кондитерские изделия с солью, любой сыр.
- Продукты, содержащие искусственные компоненты.
- Несезонные овощи с содержанием нитратов.
- Наваристые бульоны и отвары бобовых.
- Жирные виды мяса и птицы (свинина, утка, гусь, баранина), колбаса, копчености, консервы, тушеное или запеченное мясо без предварительного отваривания.
- Животные жиры, сало, сливки, сметана.
- Копченая и соленая рыба, икра рыб, рыбные консервы.
- Ограничиваются молочные супы и каши с молоком
- Бобовые, свежий лук, чеснок, шпинат, щавель, грибы, редька и редис.
- Любые квашеные, соленые и маринованные овощи.
- Острые приправы, острые блюда, перец, хрен, майонез, горчица.
- Крепкий кофе и чай, какао, бикарбонатно-натриевые минеральные воды.
Таблица запрещенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| овощи бобовые | 9,1 | 1,6 | 27,0 | 168 |
| капуста квашеная | 1,8 | 0,1 | 4,4 | 19 |
| лук зеленый | 1,3 | 0,0 | 4,6 | 19 |
| лук репчатый | 1,4 | 0,0 | 10,4 | 41 |
| огурцы консервированные | 2,8 | 0,0 | 1,3 | 16 |
| огурцы соленые | 0,8 | 0,1 | 1,7 | 11 |
| редис | 1,2 | 0,1 | 3,4 | 19 |
| редька белая | 1,4 | 0,0 | 4,1 | 21 |
| репа | 1,5 | 0,1 | 6,2 | 30 |
| сельдерей | 0,9 | 0,1 | 2,1 | 12 |
| помидоры консервированные | 1,1 | 0,1 | 3,5 | 20 |
| хрен | 3,2 | 0,4 | 10,5 | 56 |
| чеснок | 6,5 | 0,5 | 29,9 | 143 |
| шпинат | 2,9 | 0,3 | 2,0 | 22 |
| щавель | 1,5 | 0,3 | 2,9 | 19 |
Грибы | ||||
| грибы | 3,5 | 2,0 | 2,5 | 30 |
| грибы маринованные | 2,2 | 0,4 | 0,0 | 20 |
Шоколад | ||||
| шоколад | 5,4 | 35,3 | 56,5 | 544 |
Сырье и приправы | ||||
| горчица | 5,7 | 6,4 | 22,0 | 162 |
| имбирь | 1,8 | 0,8 | 15,8 | 80 |
| кетчуп | 1,8 | 1,0 | 22,2 | 93 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
| перец черный молотый | 10,4 | 3,3 | 38,7 | 251 |
Мясные продукты | ||||
| свинина | 16,0 | 21,6 | 0,0 | 259 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
Птица | ||||
| курица копченая | 27,5 | 8,2 | 0,0 | 184 |
| утка | 16,5 | 61,2 | 0,0 | 346 |
| утка копченая | 19,0 | 28,4 | 0,0 | 337 |
| гусь | 16,1 | 33,3 | 0,0 | 364 |
Рыба и морепродукты | ||||
| рыба вяленая | 17,5 | 4,6 | 0,0 | 139 |
| рыба копченая | 26,8 | 9,9 | 0,0 | 196 |
| икра черная | 28,0 | 9,7 | 0,0 | 203 |
| икра лососевая зернистая | 32,0 | 15,0 | 0,0 | 263 |
| рыбные консервы | 17,5 | 2,0 | 0,0 | 88 |
Масла и жиры | ||||
| жир животный | 0,0 | 99,7 | 0,0 | 897 |
| жир кулинарный | 0,0 | 99,7 | 0,0 | 897 |
Напитки алкогольные | ||||
| водка | 0,0 | 0,0 | 0,1 | 235 |
| пиво | 0,3 | 0,0 | 4,6 | 42 |
| * данные указаны на 100 г продукта | ||||
Примеры питания
При гломерулонефрите назначают лечебную диету № 7.
Соблюдение диеты № 7 помогает уменьшить отечность, поддерживать артериальное давление. Она способствует выведению продуктов обмена из организма. Для лечения гломерулонефрита назначают стол №7А и 7Б.
Приблизительное меню на день
Допустимое меню у стола №7А и 7Б отличается, первая является более строгой.
Способ 1:
- завтрак – гречневая каша с морковной котлетой, чай;
- второй завтрак – тертая с сахаром морковь;
- обед – свекольный или вегетарианский суп, запеканка из овощей или соте, ягодный мусс;
- полдник – салат из фруктов;
- ужин – запеканка из картофеля со сметанным соусом, зелёный чай с джемом;
- перед сном – отвар шиповника.
Способ 2:
- завтрак – молочная овсяная каша, чай с лимоном;
- второй завтрак – печеная тыква;
- обед – вермишелевый овощной суп, драники с овощами или каша из саго и фруктов, абрикосовый кисель;
- полдник – бессолевое печенье с чаем;
- ужин – плов с изюмом и кусочками фруктов, отвар шиповника;
- перед сном – сок из слив.
Меню для диеты №7Б не такое лояльное, вот несколько вариантов.
Вариант 1:
- завтрак – пудинг рисовый с яблоком, чай с молоком;
- второй завтрак – свежие фрукты;
- обед – овощной рисовый суп, гречневая каша с отварной рыбой, клубничный пудинг;
- полдник – фруктовый пудинг, узвар;
- ужин – рис с мясными фрикадельками, зелёный чай;
- перед сном – отвар шиповника.
Вариант 2:
- завтрак – омлет на пару, пюре из яблок, чай с джемом;
- второй завтрак – сухофрукты;
- обед – суп на фруктовом бульоне, картофель с мясными фрикадельками под томатным соусом, вишневое желе;
- полдник – салат из фруктов, кисель из клюквы;
- ужин – омлет из белка, зелёный чай;
- перед сном – отвар из пшеничных отрубей.
Характеристика патологии
Гломерулонефрит – это воспалительная патология почек, при которой происходит поражение клубочков органов инфекционными агентами. В результате развития болезни на эпителии клубочков происходит оседание чужеродных для человеческого организма клеток. При незначительном скоплении антигенов иммунная система начинает вырабатывать антитела.
В результате таких процессов защитные силы организма ослабевают и ведут борьбу с собственными клетками. На месте осаждения антител и антигенов начинает развиваться воспаление, а со временем паренхимы почки замещается фиброзной тканью. Таким образом, гломерулонефрит приводит к снижению работоспособности почек, а впоследствии к полному прекращению их функционирования.
Полезная информация
При соблюдении диеты №7 необходимо ограничить количество употребляемого белка, поскольку он повреждает почки. В рационе может быть только нежирное мясо, количество которого регламентирует врач.
Еда при почечной недостаточности должна быть калорийной, поскольку недостаток калорий приводит к изменению обмена веществ. В организме начинают выделяться токсины.
Необходимо употреблять минимум 3500 ккал в сутки, разделив их на 4-6 приемов пищи.
При соблюдении диеты №7 следует отказаться от соли. Допускается только 2–3 г в сутки. Пациентам с высоким артериальным давлением категорически запрещено добавлять соль.
Нельзя злоупотреблять фосфором и калием. Допустимое количество этих микроэлементов регулирует врач.
Важность питания при заболеваниях почек
Заболевание почек влечёт за собой нарушение водно-электролитного и кислотно-щелочного балансов в организме. По этой причине развиваются проблемы в работе всех органов и систем человека. Соблюдение рекомендованной диеты помогает устранить такой дисбаланс и быстрее справиться с заболеванием.
Важно согласовать питание с лечащим врачом. От степени поражения почек, длительности течения и сопутствующих патологий зависит потребность в питательных веществах.
Отличия в зависимости от вида болезни
Диета при остром и хроническом гломерулонефрите отличается. Нужно строго соблюдать эти различия.
При острой стадии
При остром гломерулонефрите необходимо отказаться от солёной пищи.
Первые 3 дня рекомендуется придерживаться безнатриевой диеты с большим количеством фруктов (при отсутствии противопоказаний).
Разрешается употреблять:
- яблоки;
- виноград;
- арбуз;
- картофель в мундире;
- кефир.
По окончанию трёх дней больному назначают питание на основе молока и растительной пищи, при которой можно употреблять не больше 70 г белка, 80 г жиров и 360 г углеводов.
Если болезнь проходит тяжело, 1-2 раза в неделю следует устраивать разгрузочные дни.
Постепенно количество белковой пищи можно увеличить на 10–15 г, а углеводов– на 50 г.
Рекомендуют употреблять:
- молоко;
- творог;
- блюда из рыбы;
- яичные белки.
После выздоровления больного можно переходить на мясные блюда, но количество потребляемого белка не должно превышать 90 г в сутки.
Соль и простые углеводы следует ограничить минимум на 3 месяца.
Снизить уровень натрия помогут следующие продукты:
- арбуз;
- тыква;
- картофель;
- апельсины.
При хронической форме
При хроническом протекании болезни пищу необходимо принимать небольшими порциями 5-6 раз в сутки.
В рационе больного должны присутствовать:
- фрукты;
- овощи;
- растительные масла;
- сливочное масло;
- рыба;
- кисломолочные продукты;
- мясо;
- молоко;
- морсы, чай, компоты, соки, отвары;
- яйца, сваренные всмятку;
- каши;
- хлеб.
Особенности для детей
Для ребёнка, пребывающего на диете № 7, следует учитывать калорийность блюд исходя из его возраста и физических параметров.
При острой форме заболевания назначают стол № 7а, после чего ребёнок переходит на диету 7б до полного выздоровления.
Общие правила
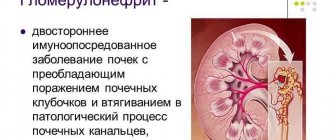
Гломерулонефрит — двустороннее диффузное воспаление почек с поражением клубочкового аппарата. Наиболее частый (70–80% от общего числа) механизм развития заболевания — иммунокомплексный. Непосредственного поражения почек возбудителем нет, а заболевание обусловлено иммунологической реакцией на различные инфекционные агенты и их антигены. Поэтому при «классическом» течении, например, острого постстрептококкового гломерулонефрита признаки заболевания отмечаются через 2 недели после перенесенной ангины — за это время происходит сенсибилизация к антигенам стрептококка.
Нефритогенные штаммы возбудителя вырабатывают белки, которые имеют сродство к почечным клубочкам. Током крови эти белки приносятся в почки и связываются с участками клубочков, формируя иммунные комплексы. Это в свою очередь приводит к повреждению капилляров клубочков, в них развиваются экссудативные и пролиферативные процессы с развитием локального внутрисосудистого свертывания (образуются микротромбозы капилляров клубочков). Поражение капилляров приводит к повышению их проницаемости, в результате чего эритроциты проникают в полость клубочка и канальцев почек — у больного появляются эритроциты в моче (гематурия различной степени). При значительном поражении снижается скорость клубочковой фильтрации, что проявляется олигурией (уменьшение количества выделяемой мочи).
Вследствие задержки натрия и воды у 80-90% больных возникают отеки и преимущественная их локализация — лицо. Они наиболее выражены утром, а днем могут спадать. У некоторых больных формируется характерный внешний вид: бледность кожи, отеки лица и набухшие шейные вены.
У 80% больных отмечается повышение артериального давления. Это обусловлено увеличением циркулирующей крови, повышением сердечного выброса и периферического сопротивления. Стойкое повышение давления рассматривается как неблагоприятный признак и может свидетельствовать о застойной сердечной недостаточности. Довольно часто заболевание протекает бессимптомно, и диагноз устанавливается уже на стадии хронического заболевания и ХПН.
Лечение больных проводят в стационаре. В остром периоде обязательно соблюдение постельного режима, создание покоя, что способствует улучшению кровообращения в почках. По мере исчезновения отеков и нормализации давления проводят расширение режима.
Помимо лечения повлиять на все эти изменения может специальная диета. Питание при этом заболевании организуется в пределах лечебного Стола №7 (или его разновидностей) с проведением разгрузочных углеводных дней в острую стадию. Диета обеспечивает щажение почек и направлена на уменьшение отеков и давления (пища готовится без соли), способствует улучшению выведения азотистых шлаков путем ограничения белка в рационе.
В острый период болезни резко ограничивается потребление соли и воды. При олигурии суточное количество жидкости рассчитывают по формуле: количество выделенной мочи за предыдущие сутки + 400 мл. В дальнейшем количество жидкости увеличивается в соответствии с увеличением диуреза.
В первую неделю заболевания рекомендуется бессолевой стол. У большинства больных даже при отсутствии лечения это приводит к быстрому исчезновению отечного синдрома и нормализации давления. При их сохранении бессолевую диету продлевают на более длительный срок.
После стойкой нормализации АД разрешено добавление соли в количестве 0,5-1,0 г/сут. При благоприятном течении с 4-5 недели потребление соли восстанавливается — 50 мг на кг (например, при весе 70 кг — 3,5 г соли в сутки).
При остром гломерулонефрите необходимо снизить энергетическую ценность рациона. При легкой и средней тяжести с 1-го дня болезни назначают разгрузочные углеводные дни на 1-2 дня (арбузный, компотный, виноградный, рисовый, овощной, яблочный, картофельный) с переходом на Диету №7 с исключением соли. Питание обогащается витаминами.
При тяжелом течении и нарушении выделительной функции почек (накопление азотистых шлаков) больного переводят на Стол №7А или №7Б. Увеличение в диете калия (по разрешению врача, после определения уровня калия в крови) достигается за счет употребления овощей, плодов, круп, картофеля в кожуре. Для улучшения вкуса используют томатный и лимонный сок, слабый яблочный уксус, пряные овощи и вываренный лук. Овощи можно употреблять в тушеном, сыром, вареном и слегка поджаренном виде.
Таким образом, диета при гломерулонефрите почек имеет следующие основные принципы:
- Ограничение соли — пищу не солят, а в зависимости от состояния больного определенное ее количество добавляют в готовые блюда. Ориентировочное количество приведено выше, но для каждого больного оно рассчитывается индивидуально согласно рекомендациям врача.
- Уменьшение количества белка 0,9 г на кг веса (или меньше при почечной недостаточности). Как более легкоусвояемые рекомендуются молочные белки и белок яйца, а также растительные белки хотя они имеют меньшую пищевую ценность.
- Мясо и рыба нежирных сортов. Не разрешается их употребление без предварительного отваривания. Подготовленные таким образом, они могут запекаться, тушиться или слегка обжариваться. Такой прием уменьшает нагрузку на почки белком.
- Исключение продуктов с эфирными маслами: сельдерей, свежие укроп, редис, редька, базилик, петрушка, чеснок и лук в свежем виде.
- Ограничение количества жидкости.
- Пятиразовое питание.
- Исключение острых и соленых закусок, крепких бульонов и соусов, алкогольных напитков, квашеных овощей, крепкого чая и кофе, пряностей и специй, какао и шоколада.
При хроническом гломерулонефрите в стадии ремиссии и без нарушения азотовыделительной функции назначается Диета №7 с ограничением соли до 8 г и белка до 60-65 г (половину из них должны составлять белки животного происхождения). Ограничение белка предупреждает наступление почечной недостаточности. Ограничиваются животные жиры и источники простых углеводов с заменой растительными маслами и овощами. Это связано с нарушениями жирового и углеводного обменов, которые наблюдаются при хроническом гломерулонефрите. При артериальной гипертензии увеличивается количество продуктов, содержащих калий (абрикосы, курага, изюм, картофель в кожуре, бананы, виноград).
Количество белка в рационе меняется и зависит от выраженности почечной недостаточности, поэтому диета имеет несколько разновидностей. Стол №7А предусматривает полное исключение соли и значительное ограничение белка — до 20 г. Это преимущественно растительная диета, которая назначается при остром или хроническом нефрите с выраженной почечной недостаточностью.
При снижении азотемии больным назначается Диета7Б, в которой увеличивается количество белка до 40 г При нефротическом синдроме (имеет место потеря белка с мочой) рекомендован Стол7В с повышенным содержанием белка до 125 г, что восполняет его потери. Как и в предыдущих разновидностях, ограничено количество жидкости и соли. Больным на гемодиализе показан Стол №7Г (содержит 60 г белка, 0,7 л жидкости и 2-3 г соли).
При обострении хронического гломерулонефрита на несколько дней назначается углеводная разгрузочная диета, с последующим переходом на Стол №7. Таким образом, индивидуальное составление диеты при гломерулонефритах должно проводиться диетологами или лечащим врачом.
В период обратного развития острого нефрита восстанавливается выделение мочи, исчезают отеки и нормализуется давление и только через 2 месяца приходят в норму показатели мочи. Однако полное выздоровление (обратное развитие морфологических изменений в почках) отмечается через 1-2 года. Такой длительный период восстановления диктует и длительные сроки соблюдения диеты. Если отдельные симптомы сохраняются более полугода, это говорит о затяжном течении острого заболевания, а длительность симптоматики более 1 года — переход в хроническую форму.
При том или ином воздействии на организм дети любого возраста имеют риск повреждения почек. У детей выявляется четкая связь между инфекцией и возникновением гломерунефрита. Инфекционный фактор является триггером, который запускает развитие иммунокомплексных или аутоиммунных заболеваний. Ведущая роль в его развитии принадлежит стрептококку, и острый постстрептококковый гломерулонефрит наиболее изученная и распространенная форма. Не маловажное значение имеет и вирусная инфекция. В подавляющем большинстве обнаруживаются ассоциации гломерунефрита, особенно при остром его течении, с вирусом гепатита B и вирусом простого герпеса I типа, который выделяется из крови, мочи и из слюны.
У детей изолированная микрогематурия иногда сохраняется больше 1 года после острого гломерулонефрита, но без хронизации процесса.
Общие принципы питания ребенка не отличается от таковых у взрослых. При тяжелых формах в первые дни назначается бессолевая фруктово-сахарная диета. Ребенок должен съедать 300-800 г фруктов и сахара из расчета 8-10 г на 1 кг веса. В дальнейшем рекомендуется молочно-растительная диета. Поскольку убедительных доказательств влияния малобелковой диеты на течение острой формы заболевания не получено, то принято ограничивать белок только из расчета 1,0 г на кг веса. Потребление животных белков ограничивается в течение первых 2-3 недель.
Рацион восполняется преимущественно за счет растительного белка. Энергетическая ценность должна соответствовать потребностям больного ребенка. При нетяжелых формах сразу назначают молочно-растительную диету без предварительного разгрузочного питания. Пищу дают в отварном или тушеном виде — печеный картофель, картофельное пюре, молочные каши, свежие фрукты, пюре из свежих фруктов, свежие овощи в виде салатов, бессолевой хлеб, молоко, кефир, соки, несдобное печенье, ватрушки, блинчики, чай с сахаром, чай с молоком, печеные яблоки, соки, каши, макароны, супы овощные картофельные, молочные, овощные запеканки, голубцы, компоты, муссы, кисели, настой шиповника. Если ребенок принимает мочегонные препараты, диету необходимо обогащать продуктами, богатыми калием (курага, печеный в кожуре картофель, чернослив, изюм).
Для детей в возрасте 7-13 лет суточный набор продуктов состоит из одного яйца, 400 мл молока, 20 г сметаны, 300 г бессолевого хлеба, 300-500 г картофеля, 60-90 г крупы, 80 г сахара, 60 г сливочного масла, 10 г растительного масла, по 250 г овощей и свежих фруктов, 200 мл сока, 10 г сухофруктов.
Противопоказаны острые блюда, копчености, экстрактивные вещества (бульоны, тушеное мясо и рыба), аллергены (земляника, цитрусовые, шоколад, кофе, какао шоколадные конфеты), соленые, маринованные продукты.
Прогноз острого гломерулонефрита у детей благоприятный и 90% выздоравливают. У взрослых риск хронизации острого заболевания с исходом в ХПН в 10 раз чаще, чем у детей.
Прогноз и профилактика
При правильном лечении гломерулонефрита почечная недостаточность не развивается. Имеются данные о полном выздоровлении пациента.
Развитие гломерулонефрита можно предотвратить, если проходить своевременное лечение антибиотиками стрептококковых инфекций. Если же болезни не удалось избежать, нужно не допустить ее перехода в хроническую стадию.
Для этого в период отсутствия обострения, необходимо контролировать анализы больного. Избежать обострения болезни можно, если придерживаться следующих правил:
- ограничение физических нагрузок;
- поддержка нормального психоэмоционального состояния;
- соблюдение постельного режима;
- препятствие переохлаждению организма;
- ограничение соли;
- периодическое санаторно-курортное лечение.
Чем полезен зеленый чай?
Благодаря алкалоидам, минералам и полефенолам, которые присутствуют в составе зеленого чая, улучшается общее состояние здоровья пациента. С помощью кофеина, который присутствует в составе чая, можно избавиться от слабости и быстрой утомляемости. Такое вещество активизирует физическую деятельность. Цинк повышает иммунитет и предотвращает выпадение волос. Не рекомендовано пить в день больше 4 чашек напитка. Полифенолы положительно влияют на функционирование всего организма и предотвращают развитие сердечно-сосудистых и онкологических заболеваний. Следует знать, что целебный напиток может понизить давление, поэтому его не рекомендовано пить тем людям, у которых пониженное давление.
При хроническом гломерулонефрите назначается диета, во время которой можно пить зеленый чай. Рекомендовано вместо сахара добавлять в него немного меда. В таком случае будет не только вкуснее, но и полезнее. Благодаря такому напитку можно повысить иммунитет. Следует знать, что продукт пчеловодства часто провоцирует развитие аллергической реакции, поэтому не рекомендовано кушать его тем людям, которые склонны к аллергии.