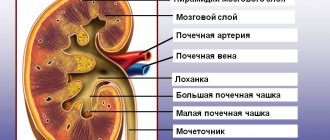
Острая почечная недостаточность или острое повреждение почек (ОПП) – нарушение функции почек, которое развивается за несколько недель или месяцев. Органы теряют способность в достаточной мере фильтровать кровь от продуктов жизнедеятельности, поддерживать водный, солевой, кислотно-щелочной баланс в организме. В результате происходит самоотравление больного продуктами метаболического обмена (уремия), при тяжелом развитии болезни – нарушение работы всех систем организма.
Симптомы ОПП – отеки, общая слабость, тошнота, рвота, одышка, малое количество выделяемой мочи или полное прекращение мочеиспускания. В дальнейшем может развиться сердечная недостаточность и уремическая кома. Это значит, что острое повреждение почек – опасная болезнь, требующая немедленного врачебного вмешательства.
ОПП считается потенциально обратимым состоянием. Это значит, что при своевременном врачебном вмешательстве работа почек нередко восстанавливается в полном объеме. Однако при длительно протекающем процессе у пациента могут развиться необратимые поражения почек, и возникнуть хроническая почечная недостаточность.
Нюансы и категории
Спровоцировать ОПП может травма, перенесенное хирургическое вмешательство или патология. Известны случаи, когда функционирование органа слабело в силу генетических предпосылок, переданных по наследству болезней. Разработана объединяющая в себе все известные случаи острого почечного повреждения классификация. Основной признак для деления случаев на группы – механизм формирования патологического состояния.
Если состояние объясняется нарушением кровотока в почках, диагностируют преренальное ОПП. При проблемах оттока урины, объясняющихся патологией, устанавливают постренальное ОПП. Наконец, ренальное – это такой тип патологии, который объясняется повреждениями ткани почек. Спровоцировать их могут очаги воспаления или иные агрессивные факторы. В медицине ренальное повреждение известно под альтернативным термином «паренхиматозное». Это наименование отражает суть явления – страдает почечная паренхима, ее структура нарушается под влиянием внешних явлений.
Что провоцирует патологию?
Известно несколько причин, способных привести к ОПП. При определении конкретных, свойственных случаю, их обязательно фиксируют в личной карте пациента, в истории болезни. Острое почечное повреждение преренального типа, как установили врачи, обычно формируется при недостаточности кровотока в почках. Привести к этому могут различные патологические состояния, включая понижение объема крови, единовременно находящейся в сосудистой системе. Такое вероятно на фоне острой потери крови или при сильной рвоте, инфекционном поражении кишечника с диареей – эти состояния могут привести к утере жидких фракций крови. Определенные риски сопряжены с употреблением мочегонных. Если пациент неправильно применяет препараты, через почки возможна потеря некоторого объема крови. Спровоцировать такую проблему может неадекватная работа надпочечниковой коры или перитонит, травма, сильный ожог, панкреатит в острой форме – на фоне таких состояний нарушается отток жидкостей.
Закодированное шифром N17 в МКБ-10 острое почечное повреждение может наблюдаться, если нарушается работа сердечной мышцы. При резком угнетении ее способности сокращаться страдает кровеносная система, что может стать причиной преренального ОПП. Патология сопровождается уменьшением объемов выбрасываемой за один сократительный акт крови. Нередко это наблюдается на фоне инфаркта, клапанного заболевания, миокардита. Спровоцировать ОПП может аритмия в тяжелой форме или легочная тромбоэмболия.
Причины развития патологии
ОПН развивается на фоне поражения почечной ткани и заболеваний других органов. Отрицательное воздействие на бобовидные органы оказывают яды и токсины, некоторые лекарства, суррогатный алкоголь.
Причины преренальной формы ОПН:
- аритмия;
- сердечная недостаточность;
- активная кровопотеря;
- диарея;
- закупорка артерий, снабжающих почки кислородом и питательными веществами;
- ярко-выраженное обезвоживание;
- накопление жидкости в околосердечной сумке либо брюшной полости;
- резкое снижение показателей АД при анафилактическом шоке либо высоком уровне токсинов при бактериальной инфекции;
- тяжелая стадия ожогов;
- резкое снижение сердечного выброса.
Причины ренальной ОПН:
- длительное либо бесконтрольное употребление препаратов, оказывающих негативное воздействие на паренхиму почек: цитостатики, сульфаниламиды, отдельные виды антибиотиков;
- отравление ядовитыми грибами, удобрениями, солями тяжелых металлов;
- поражение паренхимы почек при патологических процессах после приема препаратов, не провоцировавших ранее отрицательную симптоматику;
- введение рентгенконтрастных веществ во время исследований, например, урографии либо цистоскопии;
- воспалительные процессы в бобовидных органах (реже);
- повышенное содержание в крови гемоглобина и миоглобина. Причины: алкогольная и наркотическая кома, травмирование тканей, синдром сдавления, переливание крови, несовместимой по разным признакам.
Узнайте о том, как проводится урография почек с применением контрастного вещества.
Эффективные методы лечения цистита народными средствами описаны на этой странице.
Причины постренальной ОПН:
- опухолевый процесс в мочеточнике, предстательной железе, мочевом пузыре, прямой кишке;
- двухсторонняя обструкция крупными конкрементами (солевыми образованиями, камнями) мочевыводящих путей.
На заметку! Острая почечная недостаточность код по МКБ – 10 – N17. Пациенты, в анамнезе которых есть патологии бобовидных органов, мочевого пузыря, перенесенные операции по удалению камней из мочеточника или других отделов, должны внимательно следить за состоянием организма. При первых (неспецифических) признаках ОПН людям из группы риска важно обратиться к нефрологу для предупреждения дальнейшего развития патологического процесса.
Факторы и причины: продолжая тему
Возможно острое почечное повреждение по причине снижения сосудистого тонуса в этом органе. Спровоцировать явление может заражение крови, наркоз или излишне активное употребление препаратов для снижения давления. В ряде случаев ОПП объясняется патологическими артериальными сокращениями, объясняющимися избыточностью содержания кальция в организме. Есть риск развития ОПП на фоне употребления лекарственных средств из группы циклоспоринов, а также препаратов, содержащих норадреналин, лекарств «Такролимус», «Амфотерицин В».
Известны случаи, когда острое почечное повреждение развивалось из-за печеночного цирроза, приведшего к гепаторенальному синдрому. В некоторых случаях причина состояния – сбои проходимости в сосудистой системе почек. Это может провоцироваться венозной, артериальной окклюзией. Такие риски свойственны больным атеросклерозом, васкулитом в системной форме. Повышен риск ОПП на фоне эмболии, тромбоза, сосудистой аневризмы. При выявлении первопричины состояния следует рассмотреть возможность внешнего давления на сосуд.
Известны случаи, когда причиной ОПП становился слишком высокий уровень вязкости жидкости в кровеносной системе. Это возможно при патологиях крови: миеломе, заболевании Вальденстрема, полицитемии.
Симптомы
Существует 4 степени острой почечной недостаточности. Клиника отличается в зависимости от стадии.
Начальная фаза
Симптомы острой почечной недостаточности на начальном этапе размыты. Симптоматический комплекс зависит от этиологии. При отравлении признаки почечной недостаточности такие:
- тошнота;
- рвота;
- слабость;
- сонливость;
- отсутствие аппетита.
Типичные проявления заболевания отсутствуют.
Олигаонурическая фаза
На данной стадии становятся заметными признаки почечной недостаточности. Значительно сокращается количество выделяемой мочи на фоне обильного питья. Диурез может снижаться более, чем на 75%.
Если количество мочи составляет 200-300 мл, то речь идет об олигурии, до 50 мл – ставится диагноз анурия.
Признаки:
- закисление крови;
- тахикардия;
- аритмия;
- нехватка кислорода;
- частое дыхание;
- сухость кожи;
- появление отеков из-за задержки жидкости в организме;
- повышение артериального давления;
- головная боль, мигрень;
- сонливость;
- дезориентация в пространстве.
Данная стадия острой почечной недостаточности самая опасная, поскольку нарушения могут привести к смерти пациента. Из-за большого объема скопленной жидкости может развиться отек легких или повыситься внутричерепное давление. Высока вероятность пневмонии и сепсиса.
Длительность данной фазы – 10-14 дней.
Диуретическая фаза
Продолжительность данной стадии – 2 недели. Суточный объем выделяемой мочи составляет 0,4-2 л, иногда может повышаться до 5 л.
Постепенно восстанавливается водно-электролитный баланс, но остаются патологические изменения канальциевого эпителия и незначительная гипокалиемия.
Фаза выздоровления
Восстановление функционирования почек может занимать 6-12 месяцев.
Без лечения ОПН переходит в хроническую форму, которая проявляется постепенным уменьшением функций почек.
Этиология: ренальная форма
Эта разновидность острого почечного повреждения у детей и взрослых может сформироваться по причине патологического состояния клубочков почек и небольших артерий, находящихся в органе. Из синдромов, способных спровоцировать ОПП, стоит упомянуть васкулит, гломерулонефрит, преэклампсию. Повышены риски у лиц, страдающих красной волчанкой. В определенном проценте случаев ОПП можно связать со склеродермией. Почечная паренхима может пострадать при диссеминированном свертывании крови внутри сосудов, при росте холестериновой концентрации, сопровождающейся формированием кристаллов. Эти элементы наносят вред структурам почек.
Преренальное острое почечное повреждение может со временем привести к ренальному. К примеру, нередко такое наблюдается при продолжительных сбоях кровотока в почках, не корректируемых медикаментозными методами. Это приводит к перфузии. Аналогичное явление могут вызвать токсические эффекты различных соединений: циклоспорина, веществ, используемых для рентгеновских исследований, антибиотиков. Повышен риск ОПП при применении препаратов химиотерапии для лечения злокачественного новообразования. В ряде случаев отравляющий эффект наблюдается со стороны соединений, формирующихся в человеческом организме в ходе нормальных реакций: белковых структур, миоглобина и некоторых других. С опасностями связаны случаи, когда нарушаются процессы метаболизма или вывода из организма опасных веществ, что приводит к росту концентрации.
Острое почечное повреждение: симптомы, диагностика, лечение
- Преренальная азотемия может обуславливаться различными причинами сниженной почечной перфузии, такими как гиповолемия, кровотечение, сепсис, выход жидкости из сосудов (как при тяжелом панкреатите), повышенный диурез или другими причинами сниженной почечной перфузии, такими как сердечная недостаточность. Гепаторенальный синдром, форма преренальной азотемии, не поддающаяся инфузионной терапии, наблюдается в случае тяжелого заболевания печени. Также следует рассматривать вазоренальное заболевание, особенно при недавнем добавлении ингибитора АПФ пациенту с двусторонним стенозом почечной артерии, поскольку оно иногда приводит к острому тубулярному некрозу (ОТН).
- Паренхиматозная почечная недостаточность может быть многофакторной. ОТН, быстро прогрессирующий гломерулонефрит и интерстициальный нефрит являются наиболее частыми этиологиями. Также потенциальными причинами являются сосудистые заболевания, в том числе гемолитико-уремический синдром, тромботическая тромбоцитопеническая пурпура, склеродермический почечный криз, атероэмболизм и тромбоз. Тяжелое ишемическое поражение может приводить к кортикальному некрозу.
- Постренальное поражение возникает в результате механической обструкции мочевыводящих путей. Ретроперитонеальный фиброз, лимфома, опухоль, гиперплазия предстательной железы, стриктуры, почечные камни, восходящая инфекция мочевых путей (в том числе пиелонефрит) и задержка мочеиспускания являются распространенными причинами.
Патофизиология
Преренальная азотемия возникает в результате нарушенной почечной перфузии, а наблюдающиеся изменения являются адекватной физиологической реакцией. Реакция почек на сниженное перфузионное давление – повышение уровня реабсорбции натрия и воды. Барорецепторы в сонной артерии и в дуге аорты отвечают на снижение артериального давления симпатической стимуляцией. Это, а также вазоконстрикция выносящей клубочковой артериолы и дилатация приносящей артериолы, направлено на поддержание клубочковой фильтрации в относительно узком диапазоне. Снижение перфузии вызывает активацию ренин-ангиотензин-альдостероновой системы. Ангиотензин II, сильный вазоконстриктор, стимулирует секрецию альдостерона, активируя резорбцию натрия и воды в собирающем протоке. Низкий объем циркулирующей крови также является стимулом для гипоталамуса, который активирует выделение антидиуретического гормона и повышение канальцевой реабсорбции воды, что концентрирует мочу.
Острый тубулярный некроз (ОТН), возникающий из-за продолжительной или тяжелой ишемии, является наиболее распространенной формой ОПП, которой предшествуют сниженная почечная перфузия и тканевая гипоксемия, вызывающие прямое микрососудистое эндотелиальное поражение и тубулярную ишемию, которая обычно наиболее тяжелая в начальных отделах проксимального канальца и во внешних медуллярных сегментах. Гипоксемия приводит к повышению уровня активных форм кислорода, снижению уровня доступного аденозинтрифосфата и клеточной дисфункции и гибели. Кроме того, изучались и могут иметь свой вклад активация системы комплемента, прямая активация нейтрофилов, активация мембраноатакующего комплекса, цитокины, хемокины и вазоактивные гормоны. ОТН также может быть результатом воздействия лекарственных препаратов, эндотоксинов или радиоконтрастных веществ. Животные модели указывают на прямые цитотоксические эффекты контрастного вещества, а также почечной вазоконстрикции, которые приводят к нарушению медуллярного кровотока, повышенной вязкости крови и гипоксемии. Однако связь с воздействием радиоконтрастных веществ неоднозначна, поскольку популяционные исследования не воссоздают риск.
Связанное с обструкцией поражение почек является результатом повышенного интратубулярного давления, способствующего возникновению ишемии и атрофии. Есть доказательства, указывающие на то, что поражение является результатом миграции моноцитов и макрофагов. Выделяются цитокины, свободные радикалы, протеазы и фактор некроза опухоли-бета, что приводит к необратимому поражению канальцев и к фиброзу при хронической обструкции.
Есть предварительное доказательство существования генетической предрасположенности к ОПП, особенно при наличии генов аполипопротеина Е (APO-E). Общегеномные исследования обнаружили другие защитные факторы, но для подтверждения этих данных требуется гораздо больше данных.
Диагностика
ОПП диагностируют при остром нарастании мочевины и креатинина или при устойчивой олигурии в соответствии с такими утвержденными критериями, как определение «Болезни почек: улучшение глобальных результатов лечения» (KDIGO). Критерии KDIGO объединяют характеристики RIFLE (риск, повреждение, недостаточность, потеря почечной функции и конечная стадия почечной недостаточности) и критерии «Острого поражения почек» (AKIN) в единое стандартизованное определение.
ОПП диагностируют при наличии любого из следующих критериев:
- Повышение сывороточного уровня креатинина на ≥26,5 мкмоль/л (≥0,3 мг/дл) в течение 48 часов; или
- Повышение уровня креатинина сыворотки в ≥1,5 раза от исходного значения, которое, как известно или предположительно, произошло в течение предыдущих 7 дней; или
- Объем мочи < 0,5 мл/кг/час за 6 часов.
ОПП потом должно быть стадировано согласно критериям тяжести с использованием классификаций KDIGO, RIFLE и AKIN.
Заболевание часто протекает бессимптомно, его диагностируют только с помощью лабораторных исследований. Ключевые симптомы могут включать тошноту или рвоту. Могут возникать уремия и нарушение психического состояния, но они чаще встречаются при запущенной ОПП или при запущенном хроническом заболевании почек.
В анамнезе могут быть травма или предрасполагающее заболевание (например, застойная сердечная недостаточность, хроническое заболевание почек, диабет, заболевание периферических сосудов и такие заболевания соединительной ткани, как системная красная волчанка, склеродермия и васкулит). Некоторые группы опубликовали шкалы риска для ОПП, они были вариабельно утверждены при последующих исследованиях.
Преренальная недостаточность в анамнезе
У пациентов в анамнезе может быть чрезмерная потеря жидкости из-за кровотечения, из желудочно-кишечного тракта (ЖКТ) (рвота, диарея) либо по причине обильного потоотделения. У госпитализированных пациентов может наблюдаться недостаточное замещение жидкостей, не покрывающее текущие и неощутимые потери, особенно если есть ограничение энтерального поступления жидкостей.
В анамнезе есть указания на сепсис, ожоги, оперативные вмешательства на ЖКТ или панкреатит. У пациентов могут наблюдаться симптомы гиповолемии: жажда, головокружение, тахикардия, олигурия или анурия. Ортопноэ и пароксизмальная ночная одышка могут наблюдаться при выраженной сердечной недостаточности.
Наличие паренхиматозной почечной недостаточности в анамнезе
Обычно у пациентов наблюдается острый тубулярный некроз (ОТН), являющий результатом тяжелой инфекции, воздействия нефротоксического лекарственного препарата или обширного оперативного вмешательства. У пациента в анамнезе может быть сыпь, гематурия или отек с гипертензией, указывающие на нефритический синдром и острый гломерулонефрит либо почечный васкулит. В анамнезе может быть предшествующее ОТН недавнее оперативное вмешательство на сосудах, которое вызывает холестериновые эмболы либо контрастиндуцированное поражение. Наличие в анамнезе такого миелопролиферативного заболевания как миеломная болезнь может предшествовать ОТН, особенно у пациентов с дегидратацией.
Нужно собрать анамнез применения всех текущих лекарств и любых недавних радиологических исследований для установления любого воздействия потенциальных нефротоксинов. Ацикловир, метотрексат, триамтерен, индинавир или сульфаниламиды могут вызывать тубулярную обструкцию путем формирования кристаллов. Такие безрецептурные препараты как НПВП и симпатомиметики часто упускают из виду, пациентов следует конкретно расспросить об их использовании. У пациентов с анамнезом использования НПВП или недавнего введения таких новых препаратов как бета-лактамные антибиотики могут подозревать аллергический интерстициальный нефрит. К другим субстанциям, на которые нужно обращать внимание, относят галлюциногены и «соли для ванн».
Пигмент-индуцированное ОПП, связанное с рабдомиолизом, стоит подозревать у пациентов, у которых наблюдается болезненность мышц, судороги, злоупотребление лекарственными препаратами или алкоголем, чрезмерные физические нагрузки или ишемия конечностей (например, вследствие синдрома длительного сдавления).
Постренальная недостаточность в анамнезе
Постренальная недостаточность чаще встречается у пожилых мужчин с обструкцией простаты. У них в анамнезе часто указаны императивные позывы к мочеиспусканию, учащенное мочеиспускание и затрудненное начало мочеиспускания.
Злокачественные новообразования, простатизм, мочекаменная болезнь или предыдущие оперативные вмешательства в анамнезе могут перекликаться с диагнозом обструкции. Обструкция, вызванная почечными камнями или папиллярным некрозом, проявляется болью в боку и гематурией.
Физикальное обследование
Могут наблюдаться гипотензия, гипертензия, отек легких или периферический отек. Могут отмечать астериксис или изменение психического состояния если наблюдается уремия. У пациентов с дегидратацией, сепсисом или панкреатитом может наблюдаться гипотензия наряду с другими признаками сосудистой недостаточности.
У пациентов с гломерулярным заболеванием обычно наблюдаются гипертензия и отек, протеинурия и микрогематурия (нефритический синдром).
Наличие сыпи, петехий или экхимозов может указывать на такое фоновое системное заболевание, как васкулит, тромботическая микроангиопатия или гломерулонефрит.
ОТН у пациентов может развиться вследствие кровопотери, сепсиса, передозировки лекарственными средствами, операции, остановки сердца или других состояний, сопровождающихся гипотонией и длительной почечной ишемией.
Фоновый сосудистый шум в области живота может указывать на реноваскулярное заболевание. У пациентов с обструкцией предстательной железы может наблюдаться вздутие живота из-за переполненного мочевого пузыря.
Начальные исследования
Первоначальное клиническое обследование должно включать базовый биохимический анализ крови (в том числе мочевину и креатинин), анализ газов венозной крови, общий анализ крови, общий анализ мочи и бактериологическое исследование мочи, биохимию мочи (фракционную экскрецию натрия и мочевины), ультразвуковое исследование почек (если это уместно после изучения анамнеза или обследования), рентгенограмму грудной клетки и ЭКГ. Осмоляльность мочи исследуют редко, но если она высокая, можно предположить наличие преренальной азотемии (при отсутствии контрастных веществ). Подсчет количества эозинофилов в моче имеет низкую чувствительность и специфичность для острого интерстициального нефрита, но может принести некоторую пользу пациентами с пиурией.
Рентгенография ОГК может выявить отек легких или кардиомегалию.
На ЭКГ могут наблюдаться аритмии при наличии гиперкалиемии.
Катетеризация мочевого пузыря рекомендована во всех случаях ОПП если подозревают обструкцию выходного отверстия мочевого пузыря, но при этом она не может быть быстро исключена с помощью ультразвукового исследования. Ее проводят в диагностических и терапевтических целях при обструкции шейки мочевого пузыря в дополнение к обеспечению оценивания остаточной мочи и образца для анализа.
Соотношение мочевины сыворотки и креатинина ≥20:1 поддерживает диагноз преренальной азотемии, но нужно исключить другие причины повышенного уровня мочевины (например, повышения, вызванные лекарственными препаратами, или кровотечение из ЖКТ).
Фракционная экскреция натрия (FENa) <1% поддерживает диагноз преренальной азотемии, но также может наблюдаться при гломерулонефрите, гепаторенальном синдроме, некоторых случаях обструкции и даже ОТН, пока функция канальцев остается. FENa рассчитывают следующим образом: (натрий мочи x креатинин сыворотки)/(натрий сыворотки x креатинин мочи) × 100%.
Фракционная экскреция мочевины <35% поддерживает диагноз преренальной азотемии и ее определение полезно, если пациент принимал диуретики. Фракционную экскрецию мочевины рассчитывают следующим образом: (мочевина мочи × креатинин сыворотки)/(мочевина сыворотки × креатинин мочи) × 100%. [Фракционная экскреция мочевины: калькулятор]
Может быть введена провокационная доза инфузионного кристаллоидного или коллоидного раствора (но не растворов гидроксиэтилкрохмала), которая имеет диагностическое и терапевтическое значение при подозрении на преренальную азотемию, если функция почек быстро улучшается.
Высокая осмоляльность мочи (или повышенный удельный вес мочи), наблюдаемая при преренальной азотемии, указывает на поддержание нормальной функции канальцев и ответ на антидиуретический гормон в случае гиповолемии. Концентрация натрия в моче <20 ммоль/ л (20 мэкв/л) указывает на патологическое удержание натрия и наблюдается при почечной гипоперфузии/преренальной азотемии. Высокое содержание натрия в моче часто наблюдается при ОПП, но не является исключением для диагноза. Осмоляльность мочи может быть очень высокой из-за воздействия радиоконтрастных веществ и маннитола.
Количество эозинофилов в моче более 5–7% поддерживает диагноз интерстициального нефрита, но не является для него диагностически значимым.
Если причина ОПП не была определена, ультразвуковое исследование почек назначают в начале клинического обследования с целью исследования обструктивных причин, а также архитектуры и размеров почек. Это исследование также целесообразно для диагностики фоновой хронической болезни почек.
Последующие исследования
Компьютерная томография или магнитно-резонансная томография могут потребоваться для дальнейшего оценивания случаев обструкции, которая предполагается по результатам ультразвукового исследования (например, возможное наличие новообразований или камней).
Радиоизотопное сканирование потока мочи может оценить перфузию и функцию почек, а также может быть модифицировано с использованием каптоприла для оценивания стеноза почечной артерии или фуросемида для оценивания обструкции в случае легкого гидронефроза, если очевидная механическая обструкция не определена.
Дальнейшие диагностические тесты могут определятся подозреваемой причиной ОПП, например, цистоскопия для случаев подозреваемого стеноза мочеточника или серологическое оценивание (например, антистрептолизин О, скорость оседания эритроцитов, антиядерные антитела, анти-ДНК, комплемент, антитела к базальной мембране гломерулярного аппарата, антинейтрофильные цитоплазматические антитела, профиль острого гепатита, тест на ВИЧ и криоглобулины), если анамнез предполагает аутоиммунное заболевание, васкулит, инфекцию либо иммунокомплексное заболевание, а также в случае подозрения на гломерулонефрит. Новые биомаркеры сыворотки крови и мочи эффективны в качестве индикаторов для диагностики ОПП, а также в качестве прогностических факторов смертности после ОПП; однако для определения их клинической ценности необходимы дальнейшие исследования.
Биопсия почек может быть выполнена для дальнейшего оценивания ОПП, когда анамнез, физикальный осмотр и другие исследования предполагают наличие системного заболевания как этиологической причины или когда диагноз неясен. Биопсии могут подтвердить острый тубулярный некроз, но при этом заболевании выполняются редко.
Факторы риска
- Пожилой возраст Преклонный возраст связан с хронической болезнью почек, фоновым заболеванием почек сосудистого генеза и другими сопутствующими заболеваниями, которые предрасполагают к развитию ОПП.
- Обусловлено повышенной восприимчивостью к ОПП, а особенно к контраст-индуцированной ОПП. Риски увеличиваются с повышением тяжести хронического заболевания почек.
- Злокачественная гипертензия может вызывать ОПП.
- Есть данные относительно показателя частоты ОПП в диапазоне 9–38% у пациентов с диабетом и хронической болезнью почек, которым вводили контрастный препарат.
- Интратубулярная преципитация легких цепей во время сокращения объема связана с повреждением почек, особенно в случаях воздействия контрастного вещества с уменьшением объема у пациентов с миеломой. Гиперкальциемия предрасполагает к преренальной азотемии.
- Могут проявляться при ОПП (например, системная красная волчанка, склеродермия, гломерулонефрит, связанный с антинейтрофильными цитоплазматическими антителами, синдром Гудпасчера).
- Связаны с хроническим заболеванием почек, но могут проявляться при ОПП.
- Воздействие может привести к ОПП. Однако связь неоднозначна, поскольку популяционные исследования не воссоздают риск.
- Может возникать снижение почечной перфузии, вызывающее преренальную азотемию, рабдомиолиз, предрасполагающий к пигмент-индуированному повреждению, либо ишемию, вызывающую острый тубулярный некроз.
- Результирующее нарушение почечной перфузии поддерживает преренальную азотемию как причину ОПП либо ишемию, приводящую к острому тубулярному некрозу.
- Может приводить к острому тубулярному некрозу, инфекционному гломерулонефриту, преренальной азотемии из-за гипотензии либо индуцированному лекарственными препаратами поражению из-за лекарств, использующихся в лечении. Наивысший риск при бактериемии.
- Из-за кровотечения, рвоты, диареи или потливости; пациентам, находящимся на лечении в стационаре, может быть назначен недостаточный объем заместительной инфузионной терапии.
Дифференциальная диагностика
| Заболевание | Дифференциальные признаки/симптомы | Дифференциальные обследования |
|
|
|
|
|
|
Диагностические критерии
Болезни почек: (KDIGO) – критерии тяжести
- Стадия 1 Креатинин сыворотки 1,5–1,9 раза от исходного уровня; или
- Повышение ≥26,5 мкмоль/л (≥0,3 мг/дл) креатинина сыворотки; или
- Диурез <0,5 мл/кг/час массы тела за 6–12 часов
- Креатинин увеличен в 2,0–2,9 раза; или
- Креатинин увеличен в 3,0 раза; или
Единые критерии RIFLE
- Означает риск: Креатинин сыворотки увеличен в 1,5 раза; или
- Мочеотделение <0,5 мл/кг массы тела за 6 часов.
- Уровень креатинина повышен в 2,0 раза; или
- Креатинин увеличен в 3,0 раза; или
- Постоянное ОПП в течение более 4-х недель; полная потеря почечной функции.
- КСПН (потеря >3 месяцев).
Лечение
Подходы к лечению ОПП варьируют согласно типу поражения. Фоновое заболевание требует лечения.
Общая терапия состоит из корректирования отклонений электролитного и кислотно-основного балансов и оптимизации объема циркулирующей жидкости с помощью восстановления объема жидкости у пациентов с уменьшением объема циркулирующей жидкости или с помощью отвода жидкости (диурез или заместительная почечная терапия) у пациентов с объемной перегрузкой.
Обычно требуется ограничение употребления соли и жидкости, а также калия и фосфора.
Корректирование дозы лекарственных препаратов, вероятно, потребуется во всех случаях и ее не следует упускать из виду. Пациентам с ОПП не следует назначать потенциально нефротоксичные препараты, за исключением отсутствия альтернативы. Электролитный и кислотно-основный баланс нужно контролировать и оптимизировать. Полезным может быть ранее вовлечение нефролога; однако автоматизированные электронные извещения для выявления ОПП не улучшили исходы.
Преренальная почечная недостаточность
Преренальную азотемию лечат с помощью методов, улучшающих гемодинамический статус пациента.
Пациенты с уменьшением объема циркулирующей жидкости нуждаются в увеличении объема жидкости с помощью кристаллоидов или коллоидов (но не гидроксиэтилкрахмала [ГЭК]) для восстановления нормоволемии.
Вводят кристаллоидные (изотонический раствор натрия хлорида или лактат Рингера) либо коллоидные (рассматриваются в случаях значительной гипоальбуминемии) жидкости, а также эритроцитарная масса при значительной анемии. Использование частично синтетического ГЭК не рекомендовано, поскольку это, по-видимому, повышает смертность.
Растворы ГЭК для инфузий запрещены в Европейском союзе и противопоказаны критически больным пациентам и пациентам с сепсисом и нарушением функции почек (в том числе пациентам, которые находятся на заместительной почечной терапии). Эти меры были введены для защиты пациентов от повышенного риска развития поражения почек и смертности, связанной с использованием ГЭК. Ограничения последовали за пересмотром Комитета по оцениванию фармаконадзорных рисков Европейского агентства по лекарственным препаратам в январе 2020 года; комитет порекомендовал изъять ГЭК из рынка, поскольку, несмотря на первоначальные предупреждения, ГЭК продолжали использовать в этих популяциях пациентов с высоким риском.
Вся регидратация должна проводиться клиницистом с опытом в этой области, сопровождаясь пристальным контролем пациента.
Вазопрессоры рекомендованы при тяжелой гипотензии для повышения артериального давления при оптимизации объема циркулирующей жидкости в организме пациента. Общей целью применения вазопрессоров при таких условиях является поддержание среднего артериального давления (САД) > 60 мм рт. ст. (САД – это диастолическое артериальное давление плюс одна треть пульсового давления, а пульсовое давление – это систолическое давление минус диастолическое давление.)
Если почечная гипоперфузия является результатом нарушенной функции сердца, возникшей изза слабой систолической функции левого желудочка, то лечение часто сложное. Оно требует оптимизации сердечного выброса и объема циркулирующей жидкости с помощью инотропных препаратов, диуретиков или почечной заместительной терапии, как указано в клиническом сценарии, а также пристального наблюдения за функцией почек и продукцией мочи во время терапии.
Вазопрессоры и инотропные препараты должны использоваться только при действующем адекватном гемодинамическом мониторинге.
Почечная заместительная терапия может потребоваться, если наблюдаются серьезные кислотно-основные, электролитные или уремические осложнения при лечении фонового заболевания сердца или нарушения объема циркулирующей жидкости. Использование диуретиков может быть полезным при лечении нарушения объема циркулирующей жидкости у пациентов с неэффективным циркулирующим объемом и преренальной ОПП. Нереагирующая на диуретики объемная перегрузка, повышенный уровень калия, тяжелый метаболический ацидоз или уремические симптомы являются показаниям к началу почечной заместительной терапии посредством диализа или фильтрации.
Ренальная недостаточность
Лечение внутренней почечной недостаточности варьирует в зависимости от этиологии.
Увеличение объема циркулирующей жидкости требуется тогда, когда наблюдаются сопутствующая преренальная азотемия. Неясно, улучшает ли внутривенное введение щадящей жидкости с хлоридами результаты критически больных пациентов. Для изменения практики остаются необходимыми более масштабные рандомизированные исследования.
Как правило, пациентам с объемной перегрузкой требуется ограничение употребления натрия. Степень ограничения употребления натрия зависит от клинической ситуации. Объемную перегрузку можно лечить диуретиками, если они эффективны.
Прекращение приема причинного препарата, если это возможно, необходимо в случаях интерстициального нефрита либо индуцированного лекарственными препаратами ОПП. Лечение острого гломерулонефрита и васкулита также может требовать назначения кортикостероидов, цитотоксических препаратов или других иммуномодулирующих препаратов зависимо от конкретного диагноза, часто определенного биопсией почек и серологическими исследованиями.
Лечение острого гломерулонефрита требует консультации нефролога, особенно что касается использования цитотоксических, а также иммуномодулирующих препаратов. Дозы и протоколы для многих используемых препаратов разнятся в зависимости от центра.
Специфической терапии острого тубулярного нефрита нет, кроме поддержания водного баланса, контроля электролитов и нарушений кислотно-щелочного равновесия. От нефротоксинов следует избавиться или минимизировать их количество. Заместительная почечная терапия обычно требуется в случае тяжелого ацидоза, объемной перегрузки, не поддающейся лечению диуретиками, гиперкалиемии или уремии.
Обструктивная почечная недостаточность
Установление катетера мочевого пузыря следует проводить во всех случаях ОПП, если обструкция выходного отверстия мочевого пузыря не может быть быстро исключена с помощью ультразвукового исследования.
Может понадобиться урологическая или хирургическая помощь в стентировании мочеточника, отведении мочи, циторедукции либо других вмешательствах, требуемых для конкретного случая.
Заместительная почечная терапия обычно требуется в случае тяжелого ацидоза, объемной перегрузки, не поддающейся лечению диуретиками, либо электролитных или уремических осложнений во время решения вопроса с фоновым обструктивным заболеванием.
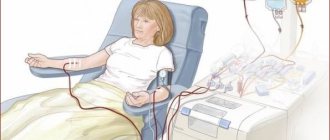
Заместительная почечная терапия
Заместительная почечная терапия показана при резистентной тяжелой гиперкалиемии, ацидозе, объемной перегрузке или уремии.
Обычный гемодиализ часто используют при возникновении показаний к диализу. Другие способы заместительной почечной терапии включают медленный низкоэффективный диализ (МНЭД), продленный ежедневный диализ (ПЕД) или непрерывную заместительную почечную терапию (НЗПТ). Могут использоваться артериовенозные и вено-венозные методы, хотя наиболее часто применяют непрерывный вено-венозный доступ для проведения лечения через большой двухпросветный катетер, размещенный в центральной венозной системе (например, через внутреннюю яремную или бедренную вену). Основные часто используемые способы включают непрерывную вено-венозную гемофильтрацию (НВВГФ), непрерывный вено-венозный гемодиализ (НВВГД) и непрерывную вено-венозную гемодиафильтрацию (НВВГДФ).
НЗПТ чаще используют у пациентов с нестабильной гемодинамикой или пациентов, которым противопоказана интенсивная ультрафильтрация в течение стандартной 4–6-часовой процедуры гемодиализа. К ним относят пациентов с сепсисом, которым требуются вазопрессоры, или тяжелой сердечной недостаточностью с объемной перегрузкой и артериальным давлением, которое не поддерживается в случае проведения обычной процедуры гемодиализа. Несмотря на улучшенную гемодинамическую стабильность, исследования показали, что НЗПТ или более интенсивный/частый диализ у критически больных пациентов с ОПП не обеспечивает повышенной пользы по отношению к другим осложнениям и смертности.
В одном небольшом одноцентровом исследовании критически больных пациентов с ОПП ранний диализ, по всей вероятности, снижал смертность по сравнению с отсроченной стратегией, но более масштабное исследование и метаанализ не обнаружили никакой пользы, связанной с ранним началом почечной заместительной терапии. Перитонеальный диализ обычно считался неэффективным при ОПП и гиперкатаболических состояниях, хотя некоторые исследования указывают на сопоставимую эффективность у определенных пациентов. В развивающихся странах высокообъемный перитонеальный диализ (ВПД) предоставляет альтернативную форму лечения в отдельных случаях.
Инфекции и патологии
Проведение КТ почек при подозрении на ОПП наверняка поможет подтвердить этот диагноз или опровергнуть, а также уточнить, по какой причине нарушение сформировалось. Известно, что в ряде случаев к нему приводят очаги воспаления. Повышена опасность ОПП при пиелонефрите в острой форме, заражении грибками из рода Кандида, а также при инфицировании цитомегаловирусом. Возможно влияние аллергического ответа организма. Чаще это наблюдается при приеме пациентом антимикробных препаратов бета-лактамного типа, диуретиков, «Каптоприла», «Рифампицина». Опасности связаны с терапевтическим курсом нестероидных противовоспалительных медикаментов, «Триметоприма» и лекарств из группы сульфаниламидов.
При подозрении на ОПП необходимо срочно обратиться к доктору. Первая мера – вызов врача-уролога на дом. Специалист соберет анамнез и определит, необходима ли госпитализация. Предположить, что симптомы указывают на ОПП, можно, если у пациента ранее был установлен саркоидоз – он может стать причиной формирования гранулем в почечной паренхиме, что провоцирует ОПП. Еще одна возможная предпосылка – инфильтрация атипичными структурами почечных тканей при лимфоме, лейкемии.
Редкие случаи: нюансы ОПП
Известны такие ситуации, когда причину острого почечного повреждения выявить не удавалось. При этом в карте пациента указывают идиопатическую форму патологического состояния. Даже проводимое с применением самых современных аппаратов КТ почек не дает точного представления о спровоцировавших паренхиматозное ОПП явлениях. Нюансы корректировки состояния при этом определяют исходя из особенностей развития патологии.
Известны случаи, когда требовался вызов врача-уролога на дом по причине сбоев в работе почек на фоне использования «Метотрексата», «Индинавира». Госпитализация и исследование состояния пациента могут подтвердить ОПП, вызванное формированием в канальцах почек кристаллов. Соединения, поступающие с упомянутыми лекарственными средствами, изредка могут переходить в твердую форму. Такие риски сопряжены и с использованием сульфаниламидных антимикробных препаратов, щавелевой кислоты. В некоторой степени опасно парентеральное применение «Ацикловира».
Также к числу редко встречающихся факторов относятся некротические кортикальные процессы, нефропатия на фоне употребления низкокачественных медикаментов и пищевых добавок. Изредка острое почечное повреждение наблюдается на фоне нефропатии, вызванной препаратами с варфарином, фосфатами. ОПП возможно:
- если у пациента удалили единственную почку;
- при отторжении трансплантированного органа.
Лечение
Цель лечения больных с ОПП многозадачная:
- устранение обменных и объемных нарушений;
- сохранение или восстановление почечной функции;
- предупреждение развития хронической почечной недостаточности.
Лечебная тактика определяется формой недуга, но в любом случае подразумевают полную отмену любых нефротоксических препаратов: калийсберегающих диуретиков, нефротоксических антибиотиков, нестероидных анальгетиков и прочего.
Преренальное ОПП
Причиной недуга является нарушения в кровоснабжении, поэтому главной целью терапии здесь выступает восстановление нормального кровоснабжения органа. Для этого в организм надо ввести достаточное количество жидкости, чтобы восполнить утерянный объем крови. Используется для этого несколько методов заместительной терапии.
Жидкость вводится через капельницу. Ее состав определяется составом выводимой жидкости. Так, при гиперволемии на фоне нестабильной гемодинамики вводят раствор с эритроцитарной массой. Если гемодинамика стабильная, то достаточно обычного физиологического раствора. Уровень креатинина и мочевины в крови и моче у больного контролируется не менее 1 р в стуки. На основе этих данных состав растворов меняется.
Коллоидные растворы используют с большой осторожностью, так как они могут выполнять роль нефротоксичного препарата. Кристаллоидные растворы являются вариантом более безопасным.
Гемодиализ – назначается 1 р в сутки или в 2 дня при отсутствии эффекта или в экстренных случаях.. Проводится гемофильрация и гемодиафильтрация. Последние используются реже, так как занимают от12 до 36 часов.
Основой лечения выступает консервативная терапия. Но в острых случаях, назначают экстренный гемодиализ. Показания к процедуре таковы:
- лабораторное подтверждение дисфункции почки – скорость клубочковой фильтрации ниже 20–25 мл/мин;
- нарушения концентрации натрии в крови – либо меньше 115, либо больше 165 ммоль/л;
- содержание мочевины в крови более 25–36 ммоль/л;
- перикардит – тампонады или высокий риск кровотечения;
- гиперкалиемия при неэффективности лекарственных препаратов;
- метаболический ацидоз на фоне олигоурии;
- прогрессирующая перегрузка жидкостью.
Главной составляющей лечения преренальной ОПП является лечение основного заболевания. Актуально это и для детей, и для взрослых. Лекарственные препараты назначаются с учетом этого недуга, поэтому общие рекомендации по этому поводу отсутствуют. Препараты вводят с учетом показателей калия, кальция, натрия, фосфата и так далее с тем, чтобы восстановить и поддерживать электролитический баланс.
Так, при гиперкалиемии вводят глюкозу и инсулин в требуемом соотношении, хлорид кальция внутривенно, гидрокарбонат натрия при декомпенсированном ацидозе и так далее. При резком снижении уровня калия – менее 7 ммоль/л, вводят фуросемид, если нет гиповолемии или почечной обструкции. Пи гипергидратации и отеке легких также вводят фуросемид.
Ренальное ОПП
На сегодня не существует какай-либо эффективной терапии для ренальной ОПП. Общие рекомендации сходны с приемами, используемыми при лечении преренальной формы – поддержка электролитического баланса, восполнение объема жидкости, если наблюдается гиповолемия, отмена нефротоксических препаратов.
Для восстановления почечной функции применяют ряд препаратов.
Однако эффект не столь значителен, как ожидается, особенно при остром тубулярном некрозе ишемического или нефротического происхождения:
- Главной задачей большинства методов остается перевод больного из стадии олигоурии в неолигоурическую, поскольку это снижает смертность. Для этого назначают фуросемид – петлевой диуретик в дозах не более 600 мг/сут. В то же время низкие его дозы неэффективны. Как правило, фуросемид вводят внутривенно, очень медленно. Как показывают современные исследования, лечебного эффекта диуретик не оказывает, а лишь восстанавливает диурез.
- Допамин – использовался довольно активно, но для тяжелых больных является потенциально токсичным, вызывает тахикардию, ишемию миокарда.
- Предсердный натрийуретический пептид – увеличивает скорость клубочковой фильтрации, замедляет реабсорбцию натрия. Однако его синтетический аналог такого влияния не оказывает.
- Диализная терапия не влияет на длительность недуга и скорость выздоровления. На сегодня диализ выступает средством поддержки и восстановления электролитического баланса.
- При лечении большое значение имеет поддерживающая терапия, то есть ограничения в диете, препятствующие попаданию определенных веществ, и введение недостающих веществ искусственным путем.
Устойчивого благоприятного влияния ни один из современных подходов не обеспечивает.
Постренальное ОПП
Целью лечения в этом случае является максимально быстрое устранение нарушений в оттоке мочи с тем, чтобы минимизировать повреждение почки.
Методы зависят от уровня обструкции:
- Если отток нарушен на уровне шейки мочевого пузыря или уретры, то достаточно установки трансуретрального катетера.
- Если уровень нарушений выше, то требуется нефростомия – введение в почку искусственной дренажной системы.
Как правило, эти меры позволят предупредить нарушения в почке и приводят к полному восстановлению ее функции.
Лечение детей
Существенным образом лечение ОПП у маленьких детей не отличается от терапевтических методов, применяемых к взрослым.
На первом месте оказывается поддержка и восполнение внутрисосудистого объема. Инфузионная программа является самым безопасным, безотказным приемом и во многих случаях позволяет предварить переход преренального ОПП в тубулярный некроз.
Первоначально вводят до 400 мл/кв. м. при нормальной температуре, или больше при лихорадке. Затем объем восполнения рассчитывается исходя из показателей состояния ребенка и анализа крови и мочи.
Для больных с острым снижением объема крови этого может оказаться недостаточно:
- Применение диуретиков для лечения на сегодня не считается действенным приемом. Однако препараты используются, назначаются при необходимости поддержать или восстановить диурез.
- При олиго/анурической недостаточности или ОТН не рекомендуется назначать препараты калия или натрия, если у пациентов не выявлено гипокалиемии или гипофосфатемии. При полиурии восполнение веществ необходимо.
- Гиперкалиемия требует срочной терапии – введение глюконат кальция, гидрокарбоната натрия, применение сорбентов и так далее.
- При недействительности медикаментозных методов в курс включается гемодиализ и перитониальный диализ.
Этиология: постренальное ОПП
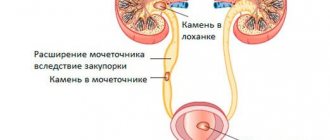
На эту причину могут указывать нефротические отеки, а также иные патологические состояния, позволяющие заподозрить неправильный отток урины. Спровоцировать ОПП могут почечные патологии, в частности, формирование камней в мочеточнике. Причина явления, состав камней от случая к случаю варьируются достаточно сильно. Кроме камней, замедлить продвижение урины и заблокировать отток жидкости может сгусток крови, наружное давление со стороны опухоли или фиброзное перерождение тканей. Определенные риски связаны с неправильными действиями хирурга, если при операции мочеточник перевязали или пересекли без необходимости к этому.
В ряде случаев ОПП объясняется нейрогенным мочевым пузырем. При таком состоянии наблюдаются сбои в работе нервной системы, ответственной за сокращения, расслабление стенок пузыря. Знать, к какому врачу обращаться с почками (к урологу), необходимо, если установлено заболевание предстательной железы – оно с определенной степенью вероятности может спровоцировать ОПП, требующее срочной квалифицированной помощи. Чаще всего к такому исходу приводит доброкачественное разрастание органа, хотя в ряде случаев патология связана со злокачественной опухолью.
Диагностика
Следует выполнить в наиболее ранние сроки такие мероприятия:
- Рентгенография легких;
- ЭКГ;
- УЗИ почек (может быть отложено);
- Общий анализ крови, мочи;
- Креатинин, мочевина крови;
- Калий, натрий крови;
- Газы и pH артериальной крови;
- Креатинин, мочевина мочи;
- Натрий мочи.
Забор крови и мочи для анализов нужно осуществить одновременно, до начала введения жидкости и диуретиков. Не рекомендуется использовать с диагностической целью экскреторную урографию – практически все внутривенные рентгеноконтрастные препараты обладают выраженной нефротоксичностью.
Мониторинг
- ЭКГ-мониторинг;
- Учет принимаемых жидкостей;
- Пульсоксиметрия;
- Контроль диуреза, лучше почасовой.
Внимание! При выявлении ОПП, олигурии или анурии, медикам советуют убедиться в нормальном функционировании катетера, который введен в мочевой пузырь. Это особенно важно при выделении мочи в количестве меньше 100 мл/сут (анурия), так как почечные нарушения в редких случаях начинаются с анурии (отсутствии выделения мочи).
Проявления и нюансы
Несмотря на столь большое разнообразие причин, клиническая картина в большинстве случаев сходная. Признаки, симптомы болезней почек у женщин и мужчин, безусловно, отличаются, что в определенной степени влияет на проявления ОПП. В общем случае пациент ощущает себя слабым, его тошнит и рвет, ослабевает аппетит, ухудшается работоспособность. Наблюдается состояние общего отравления организма. В некоторых случаях путается сознание. Сокращаются объемы выделяемой урины вплоть до полного отсутствия жидкости. Олигурия во многом зависит от патогенеза случая. Так, из статистики известно, что при преренальной форме олигурия наблюдается в каждом втором случае.
Основной признак, симптом болезней почек у женщин, мужчин, провоцирующие постренальное ОПП – анурия. Наиболее типично это случаям, когда нарушение мочевого передвижения произошло в нижней части системы вывода урины из организма. Диурез отсутствует полностью. При ренальной форме при сходной первопричине объемы урины сохраняются на прежнем уровне или увеличиваются.
Варианты течения ОПП и прогноз
Течение острого повреждения почек может быть циклическим, рецидивирующим и необратимым. При циклическом варианте течения ОПП выделяют:
- Начальную (первичную) стадию – во время нее происходит повреждение почек. Длительность этого периода зависит от причины, и может варьировать широких пределах;
- Олигурическую или анурическую стадию – ее продолжительность от 2-4 дней, до 2-3 недель;
- Стадия восстановления диуреза (полиурическая) – от нескольких дней, до 2-4 недель.
Рецидивирующее течение типично для хронических обструктивных заболеваний почек (подагра, нефролитиаз, хронический некротический папиллит). К необратимому варианту течения могут привести самые различные болезни, которые вызывают тотальный кортикальный или папиллярный некроз (злокачественная гипертония, гипотензия, отравления и т.д.).
Прогноз лучше для преренальном и постренальном остром повреждении почек, чем при ренальном. Уровень смертности широко варьирует, но при ренальном ОПП достигает 50-70% при политравме, 30-40% при отравлениях.
Уточнение состояния
В первую очередь врач осмотрит пациента и опросит на предмет симптомов, а также оценит информацию из истории болезни. Далее наступает этап лабораторных, инструментальных исследований. Сперва берут образцы крови для биохимического изучения, урину. Заподозрить ОПП можно при повышении креатининового уровня и концентрации мочевины. Возможны проявления ацидоза или повышенное содержание калия. Учитывают, что скорость фильтрации через почечные клубочки не дает точного представления о тяжести патологического состояния. Чтобы определить динамику состояния, необходимо регулярно проверять креатининовый уровень и диурез.
Снижение диуреза при ООП приводит к повышению концентрации калия до 6,5 ммоль/л и более. При превышении указанного параметра избыток калия становится опасным для жизни человека. Вместе с этим наблюдается выше уровня содержание фосфата при сниженных показателях кальция. Это указывает на рабдомиолиз, то есть нарушение функционирования мышечных тканей. Если анализ позволяет уточнить рост миоглобина, КФК, можно с уверенностью говорить о нарушении работы мышечных тканей. Такие показатели указывают на продолжительное сдавление почек.
При хронической недостаточности работы почек возможна анемия. Если при ОПП анализы подтверждают такой синдром, можно предположить острую кровопотерю.
Прогноз
Важными определяющими прогноза являются длительность течения острой почечной недостаточности, тяжести заболевания, которое стало причиной синдрома и возможности ликвидации этой болезни. У половины пациентов при рациональной терапии удается достичь полного выздоровления. Если ОПН является ренальной, то достижение хронической формы заболевания достигает 30% и таким пациентам будет необходим гемодиализ.
Всем пациентам, имевшим синдром острой почечной недостаточности, необходимо проходить регулярные обследования в течении трех месяцев на предмет нормализации функций почек. Наблюдение позволит избежать повторного развития синдрома и ухудшения состояния по основному заболеванию.
После выписки из стационара следует избегать переохлаждений, стрессов и физической нагрузки. Необходимо соблюдение диеты и диспансерное наблюдение в течение 5 лет, которое включает в первый год ежемесячный, а затем ежеквартальный контроль артериального давления, показателей мочи и крови. При рецидиве синдрома требуется немедленная госпитализация.
Изучение урины
К критериям острого почечного повреждения относится высокий удельный вес урины: параметр превышает 1,025 г/мл в случае преренальной формы. При ренальной чаще диагностируется изостенурия. В урине можно выявить протеиновые фракции, объясняющиеся воспалительными процессами. Такое особенно типично для картины гломерулонефрита. В осадке урины возможно обнаружение аномальных элементов. Их специфика нередко помогает установить, что именно стало причиной ОПП в конкретном случае.
В посвященных диагностике острого почечного повреждения рекомендациях можно увидеть информацию о правилах трактовки наличия канальцевых клеток в урине: это позволяет предположить ренальный тип патологии. Наличие эритроцитов, клеточных цилиндров указывает на гломерулонефрит. Содержание лейкоцитов позволяет заподозрить острый пиелонефрит. На постренальное патологическое состояние указывают свежие эритроциты в выделениях.
Осложнения
Если компенсация острой почечной недостаточности осуществлена в недостаточной мере, то накопление азотистых оснований приведет к нарушению деятельности мозга: головным болям, нарушению сна и памяти, заторможенности.
Высокий уровень калия может стать причиной остановки сердца. Поэтому важна его коррекция. Общая задержка жидкости сказывается на работе сердца, которое не способно перекачивать такие объемы.
Самым грозным осложнением является переход острой почечной недостаточности в хроническую стадию, не поддающейся лечению. Помимо этого, синдром может стать причиной хронического пиелонефрита.
Что делать?
Основная задача терапевтического курса – максимально быстрое исключение фактора, спровоцировавшего ОПП. Во внушительном проценте случаев только избавление от агрессивного явления уже становится достаточной мерой для выздоровления. Это свойственно, в частности, ОПП на фоне нефротоксических препаратов.
При остром почечном повреждении клинические рекомендации включают контроль водного баланса. Важно отслеживать потребляемые объемы жидкости и проверять вес. Не реже раза в сутки выявляют креатининовый уровень и иные значимые параметры крови. При тяжелом течении требуется заместительная терапия: необходимо очищать кровеносную систему от продуктов обменных реакций.
Основная задача доктора – обеспечить пациенту все условия для нормализации почечной функциональности. Если больной следует указаниям доктора, вероятность полного излечения оценивается в 95%. В то же время важно помнить о риске летального исхода. Это в большей степени свойственно случаю, когда ОПП формируется на фоне тяжелого заболевания, а также у человека в преклонном возрасте. Для детей выше среднего оценивается вероятность осложнений.
Профилактика
При несвоевременной инфузионно-трансфузионной терапии шока часто возникает острая почечная недостаточность. Клинические рекомендации по профилактике болезни:
- быстрое восполнение потерь крови и жидкостей путем переливания крови или инфузией плазмы;
- применение осмодиуретиков (Маннитол);
- поддержание нормального водно-электролитного баланса, артериального давления в пределах нормы, а также допустимого объема крови после оперативного вмешательства;
- своевременная коррекция метаболизма;
- регулярное наблюдение у врача при пиелонефрите, гломерулонефрите или врожденных аномалиях почек;
- своевременное лечение ЖКБ;
- применение медикаментов только под контролем врача.
При изменении суточного количества мочи одновременно с ухудшением общего самочувствия нужно обратиться в больницу.
Острая почечная недостаточность приводит к тяжелым осложнениям, которые угрожают жизни пациента. Самолечение не допускается даже на начальной стадии.
Автор: Оксана Белокур, врач, специально для Nefrologiya.pro
Предупреждение ОПП
Первая и основная мера предупреждения ОПП – выявление и адекватная корректировка любой почечной патологии, которая может стать причиной острого почечного повреждения. Необходимо уделять внимание всем состояниям, заболеваниям, по причине которых может снизиться объем крови в кровеносной системе.
При повышенной вероятности развития ОПП важно контролировать диурез, снимать показатели раз в 24 часа или чаще. Следует проверять качество крови на предмет концентрации продуктов метаболизма. При необходимости использовать токсичные для почек лекарственные препараты их назначают особенно аккуратно, только в условиях, когда можно постоянно отслеживать состояние больного. Если есть более безопасная альтернатива, необходимо прибегнуть к ней.
Артериальная гипертония и ее лечение
В первую очередь следует исключить перегрузку объемом. При нарушении азотовыделительной функции почек назначается петлевой диуретик и (или) блокатор кальциевых каналов.
Обычно медики используют фуросемид (другие диуретики в подавляющем большинстве случаев неэффективны) в сочетании с антагонистами кальция – дилтиазем, верапамил, амлодипин (кроме нифедипина короткого). Также можно использовать центральные альфа-адреностимуляторы: клонидин, метилдофа.
Нюансы состояния
Одна из основных особенностей ОПП – продолжительность терапевтического курса. Только лишь заместительная терапия – зачастую недостаточный подход для стабилизации и улучшения итогов лечения. При ОПП важно уделять внимание корректировке баланса электролитов, поддержанию иммунитета, а также правильному питанию больного в период выздоровления. Из медицинской статистики известно, что ОПП особенно часто встречается среди пациентов интенсивной терапии, а также поступивших в реанимацию лиц. Для этой категории особенно высока вероятность летального исхода. По некоторым оценкам, для указанных групп уровень смертности при ОПП достигает 60%. Чтобы минимизировать такой исход, важно правильно подобрать момент начала лечения, дозировку препаратов, выбор метода контроля свертываемости крови.
Как считают ученые, в последнее время нет существенных прорывов в изучении ОПП и разработке методов борьбы с этим состоянием. Очищение крови, поддержка состояния больного питательными компонентами, корректировка баланса электролитов, патофизиология синдрома и применение допплерометрии требуют более детального и глубокого изучения. Предположительно, именно разработка этих аспектов позволит в будущем добиться серьезного прогресса в лечении ОПП.
Эпидемиология
Согласно медицинской статье «Острая почечная недостаточность: причины, исходы, методы заместительной почечной терапии» от 2012 года под авторством Светланы Сергеевной Буновой и коллег, эпидемиология заболевания до конца не изучена и различается в общей популяции населения. Частота преренальной ОПН составляет 46 человек на 1 000 000 населения, обструктивной — 23 человека на 1 000 000 населения. Летальный исход фиксируется в 20-30% случаев после поступления больного в отделение интенсивной терапии.
В учебнике по урологии Б.К. Комякова представлены данные о том, что распространенность синдрома составляет около 150-200 человек на 1 000 000 населения, причем в половине случаев пациентам необходим гемодиализ. Также острая почечная недостаточность в 5 раз чаще развивается у лиц пожилого возраста.
ОПП: очищение крови как залог успешности терапии
Разработка новой концепции очищения крови, как предполагают специалисты, поможет добиться серьезного прогресса в лечении ОПП. Теории, доказавшие свою истинность, объясняют, что именно через эффективный подход к очистке крови можно снизить экспрессию медиаторов воспаления. При этом проработка результативных методик восстановления гомеостаза гарантирует наилучшие исходы случаю. Воспалительные процессы объединяют огромное количество медиаторов, и модулирование посредством работы с отдельными компонентами в настоящее время не показывает желаемого итога. Заместительная терапия с исключением медиаторов воспаления, в том числе токсинов микробов, считается наиболее перспективным методом лечения ОПП.
Важные шаги в исследовании этой темы сделаны в последние полтора десятилетия. Работы в указанном направлении не останавливаются, что позволяет надеяться на формирование принципиально новых и эффективных подходов к корректировке ОПП. Стоит отметить: исследования в этом направлении одновременно ведут несколько крупных медицинских институтов в разных странах мира, что позволяет надеяться на скорое достижение результатов.