Почечная недостаточность
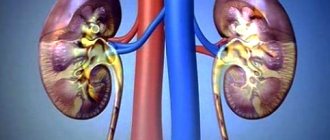
— хроническое или острое заболевание почек, которое приводит к нарушениям мочеобразования, синтеза гормонов (эритропоэтина, кальцитриола) и водно-солевого баланса.
В раннем возрасте патология встречается редко и характеризуется общим недомоганием, ознобом и тошнотой. Объем мочи отличается от нормы. Во время диагностики отмечается бледно-желтый цвет кожных покровов.
При несвоевременном лечении развивается стойкая интоксикация, приводящая к судорогам. В редких случаях ребенок начинает быстро худеть, возникает анемия. Кости становятся хрупкими. В конечном итоге пораженная почка отказывает и некротизируется, приводя к летальному исходу.
Причины
Почечная недостаточность (ПН) у детей возникает редко. Данное заболевание в большей степени присущее взрослым. Оно может быть приобретенным или врожденным. Первая форма ПН чаще встречается у старших детей. Врожденные патологии приводят к нарушению функционирования почек у новорожденных.
Почечная недостаточность диагностируется у 3 детей из 1 млн. населения, 1/3 больных находится в возрасте меньше года.
Причины почечной недостаточности у новорожденных
В неонатальном периоде при воздействии предрасполагающих факторов вероятность почечной недостаточности велика. Ее развитию способствуют физиологические особенности почек (особое строение, низкая скорость клубочковой фильтрации, олигурия в первые дни после рождения).
В норме выведение мочи у младенца нормализуется уже на 3 день после родов. Если этого не происходит, ребенок мочится менее 5 раз в сутки, нужно немедленно обращаться к врачам.
Основные причины почечной недостаточности у новорожденных детей:
- внутриутробные инфекции;
- интенсивные кровопотери;
- обезвоживание;
- сепсис;
- гипоксия;
- шоковое состояние;
- кишечная непроходимость;
- острая сердечная или печеночная недостаточность;
- стеноз или тромбоз почечной артерии;
- врожденные аномалии почек (поликистоз, нефротический синдром, дисплазия, агенегия, дистопия, гидронефроз или удвоение почки);
- нефрит, пиелонефрит.
К предрасполагающим факторам развития почечной недостаточности у грудничка принадлежат недоношенность, рождение с маленьким весом, перенесенная операция на сердце, асфиксия, переохлаждение, инфекционные заболевания матери, нездоровый образ жизни женщины во время беременности.
Причины почечной недостаточности у детей постарше
Почечная недостаточность у детей старшего возраста может появиться по таким причинам:
- инфекции мочевых путей;
- заболевания мочевыделительной системы (интерстициальный нефрит, гнойный пиелонефрит, гломерулонефрит, некроз или абсцесс почки, почечно- или мочекаменная болезнь);
- тромбоз почечной или печеночной артерии;
- гемолитико-уремический синдром;
- отравление организма;
- сепсис;
- перитонит;
- неконтролируемый прием лекарственных препаратов;
- тяжелые болезни печени и сердечно-сосудистой системы.
Диагностические процедуры
Вначале проводится физический осмотр ребенка и собирается анамнез. Ультразвуковые исследования почек и остальных мочевых путей вместе с лабораторными анализами предоставляют информацию о форме, тяжести и возможных причинах ОПН. Чтобы определить, насколько хорошо работают почки, обычно проводятся урологические тесты. Важные значения включают скорость клубочковой фильтрации (СКФ), уровень и клиренс креатинина.
В случае нечетких результатов рекомендуется провести дальнейшие процедуры диагностики (рентгенография, допплерография, компьютерная томография, ангиография). В некоторых случаях только образцы тканей из почек ребенка позволяют поставить правильный диагноз.
Симптомы
Симптомы почечной недостаточности у детей следующие:
- снижение суточного объема выделяемой мочи;
- отечность лица и конечностей;
- общие признаки интоксикации (вялость, повышение температуры тела, тошнота, рвота);
- желтушность кожного покрова.
Симптоматика отличается в зависимости от течения болезни. ПН бывает острой и хронической.
Симптомы острой почечной недостаточности у детей
Острая почечная недостаточность у детей является крайне тяжелым состоянием. Это неспецифический синдром, который без неотложной медицинской помощи заканчивается летальным исходом. Симптоматика нарастает в течение 2 суток. Из-за нарушения функционирования почек в крови моментально повышается концентрация креатинина. Уровень данного вещества напрямую зависит от степени ОПН.
Одновременно с этим возникают такие нарушения:
- снижается диурез (выделение мочи) или он вовсе отсутствует;
- изменяется водно-электролитный и кислотно-щелочной баланс;
- в крови повышается уровень азотистых веществ, которые в норме должны выводиться почками вместе с мочой.
Но все данные процессы обратимы, как и сама почечная недостаточность.
Острое нарушение функциональности почек проявляется внезапно, поскольку чаще является осложнением другой болезни. Симптоматика напоминает отравление. Появляется слабость, тошнота, рвота, фебрилитет. Из-за нарушения выделительной функции почек в моче повышается мочевина, олигурия постепенно нарастает в течение 2–14 дней.
Состояние ребенка начинает еще больше ухудшаться. Появляются такие признаки почечной недостаточности у детей:
- снижение двигательной активности;
- бледный или желтоватый оттенок кожного покрова;
- геморрагические высыпания на теле;
- отечность;
- асцит брюшной полости (скопление жидкости);
- ацетонемический синдром (повышение уровня ацетона);
- запах аммиака изо рта ребенка;
- одышка;
- тахикардия;
- повышение артериального давления;
- судороги;
- уремический колит.
Коррекция данного состояния проводится только с помощью диализа. Без него повышается риск летального исхода, присоединения бактериальной инфекции и развития других осложнений.
Олигурия может сменяться стадией «клинического выздоровления». На данном этапе восстанавливается диурез, симптомы интоксикации снижаются. Но ребенок по-прежнему ослаблен, поэтому есть вероятность рецидива.
Симптомы хронической почечной недостаточности у детей
Если своевременно не лечить острую форму, то развивается хроническая почечная недостаточность. Еще одной причиной ее появления являются недолеченные инфекции органов мочевыделительной системы.
Симптомы хронической почечной недостаточности как у грудничков, так и у детей постарше зависят от стадии болезни:
- латентная – симптоматика отсутствует;
- азотемическая – есть симптомы интоксикации организма, нарушения со стороны пищеварительной и сердечно-сосудистой систем;
- декомпенсационная – появляется отечность и нарушение мочеиспускания;
- терминальная – возникают опасные для жизни осложнения, функционирование почек прекращается, ребенок нуждается в пересадке органа или диализе.
Какие же симптомы характерны для ХПН? На начальной стадии, когда функция почек нарушена незначительно, ребенок может ощущать слабость, головную боль, есть отставания в развитии и росте, появляется полиурия. По мере прогрессирования болезни отмечается бледность кожного покрова, диагностируется анемия, уремия, снижается клубочковая фильтрация.
Фото с сайта detkiportal.ru
ХПН у детей раннего возраста опасна тем, что по мере роста ребенка почки не достигают нужных размеров, их диаметр остается неизменным.
Симптомы терминальной стадии почечной недостаточности у детей:
- специфический запах изо рта, который очень напоминает мочу;
- сонливость и вялость малыша;
- кровотечения.
Стадии недуга
Для детской недостаточности почек характерны вполне типичные симптомы, выраженность которых зависит от тяжести протекания патологии:
На первой стадии признаки зависят от первопричины нарушений в функционировании почек. Чаще всего это уменьшение объема выделяемой мочи, которое можно и не заметить, так как начальный этап длится не более суток. Следующая стадия – олигоанурическая, для которой характерно большее количество симптомов. В данном случае болезнь поражает почти все органы и системы, поэтому у ребенка наблюдаются отеки, хрипы в легких, снижение давления, кишечные расстройства и сокращение объема мочи. Эта стадия длится от одного дня до трех недель, благодаря чему врач может определить причину проблем и подобрать схему лечения.
Восстановительный этап занимает от пяти до пятнадцати дней. Возможна быстрая нормализация мочевыделительной функции или постепенное увеличение количества мочи. Об абсолютном выздоровлении можно говорить только спустя год после острой фазы. Дети легче адаптируются к новым условиям и восстанавливаются после болезни, поэтому шансы на успех очень высоки. Особенно это касается грудничков, которые способны без особых последствий перенести большинство опасных ситуаций. Тем не менее, осложнения вполне возможно. После острой болезни у детей может развиться хроническая недостаточность почек.
Отличие почечной недостаточности от других урологических заболеваний
Поскольку при ПН важно своевременное лечение, то необходимо знать особенности болезни:
- беспричинная усталость, головная боль и головокружение;
- повышение температуры тела;
- изменение характера мочеиспускания (снижение или повышение объема мочи);
- отечность;
- боль в пояснице;
- металлический привкус во рту и неприятный запах;
- снижение массы тела.
Это верные признаки почечной недостаточности. Как правило, при других урологических болезнях отсутствует отечность и запах изо рта.
Проявления у детей разного возраста
Выделяют несколько групп заболеваний, которым подвержены дети той или иной возрастной категории.
Так, например, у новорожденных причинами почечной недостаточности часто становятся тромбоз почечных вен, врожденный поликистоз, агенезия, аномалии развития.
У грудничков могут диагностировать экстраренальную почечную недостаточность, некроз почек, врожденный нефроз, который чаще всего развивается в первый год жизни малыша.
Хронический пиелонефрит нередко развивается у детей с самого раннего возраста. Детский ночной энурез – это сигнал о возможной проблеме для детей старше 5 лет.
Если до 8 лет случаи недержания во время сна не всегда являются аномалией, то в подростковом возрасте – это явный признак сбоев в работе почек. При скрытом течении некоторых болезней к 10 годам у ребенка могут диагностировать нефронофтиз. Все это свидетельствует о необходимости оказания неотложной помощи.
Неотложная помощь
При острой почечной недостаточности у детей неотложная помощь выглядит так:
- Вызвать скорую помощь.
- До приезда медиков действия родителей зависят от тяжести состояния ребенка. При сильной рвоте поддерживать малыша в вертикальном положении, для профилактики обезвоживания поить водой небольшими порциями.
- С целью снижения симптомов интоксикации сделать очистительную клизму, дать сорбент (Смекту, активированный уголь).
- При нарушении оттока мочи можно произвести катетеризацию мочевого пузыря (если есть навыки).
- По приезду медики для выведения ребенка из шокового состояния могут произвести дегидратационную терапию (раствор глюкозы и натрия хлорида), делается инъекция Эуфиллина для восстановления кровообращения, а также Но-шпы или Папаверина (уменьшают спазм).
Дальнейшее лечение проводится в стационаре.
Рецепты народной медицины для здоровья почек
Здесь стоит привести несколько популярных методик приготовления натуральных лекарственных средств:
- общеукрепляющий напиток. Потребуется смешать в равных долях веточки малины, раздробленные ягоды шиповника и мелко порубленные листья черной смородины. Теперь 1 столовую ложку этой смеси залить кипятком (около 500 мл). Это средство ребенку надлежит принимать ежедневно небольшими порциями;
- свежий гранатовый сок. Этот напиток способствует стабилизации водно-солевого баланса. Ребенку сок предпочтительнее принимать в разбавленном водой виде. Регулярное употребление сока в течение двух месяцев станет и общеукрепляющей мерой;
- отвар из кожицы граната и плодов шиповника. Оба ингредиента следует измельчить и смешать в равных долях. Затем залить кипятком и варить в течение 5 минут. Дать отвару остыть и процедить. Можно ускорить процесс приготовления, заменив кипячение настаиванием в закрытом термосе. Пить полученное природное лекарство нужно небольшими порциями в течение дня.
Сбои в функционировании почек – это серьезное нарушение, способное привести к летальному исходу или необходимости трансплантации. Однако, намного более опасна тенденция игнорировать имеющиеся у ребенка симптомы. Следует помнить, что своевременное обращение к врачу может обеспечить диагностику, лечение и минимум последствий для организма малыша. Важным является и выполнение рекомендаций педиатра при лечении острых инфекции детской мочеполовой сферы, которые часто становятся причиной почечной недостаточности.
Лечение
Терапия может быть консервативной и оперативной. При неэффективности медикаментозного лечения прибегают к гемодиализу или перитонеальному диализу. С помощью этих процедур кровь очищается от токсических веществ, соответственно состояние ребенка улучшается.
Гемодиализ назначается пожизненно при хронической почечной недостаточности, а также в критический период при остром течении болезни.
Консервативное лечение почечной недостаточности у детей
Медикаментозное лечение направлено на снижение интоксикации организма, улучшение периферического кровообращения, ликвидацию ацидоза и нормализацию уродинамики.
Терапия выглядит так:
- дегидратация организма – физраствор и глюкоза;
- дезинтоксикационная терапия – Сорбилакт, Реосорбилакт;
- коррекция метаболических нарушений – раствор глюконата кальция, натрия бикарбоната;
- спазмолитики – Но-шпа, Папаверин;
- средства, улучшающие кровоток – Дофамин, Эуфиллин;
- диуретики – Фуросемид;
- противосудорожные препараты – Диазепам;
- средства, снижающие артериальное давление – Диазоксид;
- антиоксиданты – витамины А, Е, В6.
Медикаменты подбираются исходя из состояния малыша. Например, при отеке легких вводится Пентамин, при анурии – Дигоксин. Анемия лечится с использованием препаратов железа (Глобирон, Гемофер, Феррум лек). При гипоальбуминемии вводится раствор Альбумина.
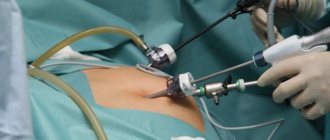
Хирургическое лечение почечной недостаточности у детей
На последней стадии хронической почечной недостаточности у детей или при неэффективности консервативной терапии назначается операция по удалению больной и трансплантации здоровой почки.
Методы терапии
Лечение направлено на восстановление работы почек и на замедление развития заболевания. В каждом случае курс терапии подбирается индивидуально. Сначала устраняют первопричину, которая стала провокатором патологии. При лечении ХПН применяется антибиотикотерапия, это препараты пенициллинового ряда или группы цефалоспоринов. Дополнительно назначаются процедуры по очистке и восстановлению циркуляции крови. В зависимости от клинической картины и формы болезни применяется медикаментозное или активное лечение.
Консервативные методы
Общая терапия включает в себя:
- соблюдение бессолевой, низкобелковой диеты;
- назначаются мочегонные средства для усиления диуреза;
- применяют гормональные препараты, с целью снижения активности аутоиммунных процессов в организме;
- прием стимуляторов эритропоэза для лечения анемии у детей;
- регуляция артериального давления для предупреждения развития сердечных заболеваний;
- используются антациды для уменьшения кислотности желудка;
- регулярный прием кальция и витамина D для предотвращения появления почечной остеодистрофии.
Активные методы лечения у детей
Когда медикаменты не помогают, больному назначается аппаратная терапия, которая позволяет поддерживать жизнедеятельность и предотвращает рецидивы.
Гемодиализ
Уникальная процедура для очистки крови, которая проводится с помощью аппарата «искусственная почка». Цель гемодиализной терапии внепочечное очищение крови, удаление из организма токсических продуктов обмена веществ, восстановление водно-солевого баланса. Гемодиализ позволяет продлить жизнь ребенка, но больной должен постоянно посещать диализный центр.
Перитонеальный диализ
Процедура заключается в искусственной очистке крови и коррекции водно-солевого баланса благодаря фильтрации веществ через брюшную полость. Преимущество методики – очищение крови и нормализация солевого баланса в домашних условиях. Для перитонеального диализа применяют портативный прибор, который носят на себе. При хронической недостаточности этим аппаратом пользуются до тех пор, пока не будет пересажен донорский орган.
Пересадка почки
Сегодня трансплантация донорской почки у детей — распространенная операция, выживаемость после хирургического вмешательства составляет 80%. Врачи подтверждают, что пересадка почки не только улучшает качество жизни пациента с ХПН, но и увеличивает ее продолжительность. Трудности связаны с нехваткой донорских органов, поэтому многим больным с хронической недостаточностью не удается дожить до трансплантации.
Осложнения
Поскольку почки не выполняют свои функции, в организме ребенка накапливаются нефротоксины (токсические вещества). Повышается вероятность таких осложнений:
- обменные нарушения – гипонатриемия, гипокальциемия, гиперкалиемия;
- ацидоз;
- отек головного мозга, легких;
- пневмония, плеврит;
- асцит;
- сердечно-сосудистые нарушения – перикардит, инсульт, инфаркт, гипертония, артериальная гипертензия, гипертонический криз, ишемия;
- судороги;
- некроз почек;
- кровотечения.
Наиболее опасные последствия ПН – кома и смерть.
При почечной недостаточности у новорожденных прогноз крайне неблагоприятный. Летальность составляет 50–90%. Выжившим малышам также приходится нелегко, в 80% случаев диагностируется хроническая почечная недостаточность.
Патогенез
Острая недостаточность почек прогрессирует согласно следующим стадиям:
- Преданурическая. На ткани почек начинают воздействовать патогенные факторы, органы утрачивают основные функции.
- Анурическая. В организме задерживаются шлаки и продукты обмена, минеральные соли, вода. Кислотно-щелочной баланс смещается в сторону окисления (ацидоз). Возникает острое отравление организма аммиаком и прочими метаболитами.
- Полиурическая. Диурез постепенно налаживается, но развивается полиурия – повышение количества выделяемой мочи.
- Восстановительная. Сосуды почек восстанавливают свою работу, проницаемость капилляров клубочков нормализуется.
Хроническая почечная недостаточность, в независимости от причины, обусловлена снижением числа активных нефронов (клеток почек). Они с течением болезни заменяются соединительной тканью. Нагрузка на оставшиеся нефроны возрастает – включается механизм адаптации. Это вызывает гипертрофию нефронов, нарушение их структуры и дальнейшее прогрессирование ХПН. В результате патологически меняются многие виды обмена веществ, организм пребывает в состоянии интоксикации.
Профилактика
Специфические профилактические мероприятия отсутствуют. Основу профилактики составляет своевременное и правильное лечение болезней почек и других органов мочевой системы. Для предупреждения ПН у младенцев необходимо в первый месяц жизни делать УЗИ, чтобы исключить врожденные патологии.
Прогноз при почечной недостаточности у детей неблагоприятный. Даже после выздоровления восстановление довольно продолжительное, от 6 месяцев до года. Из-за снижения иммунитета возрастает риск болезней мочевыделительной системы и появления рецидива.
Автор: Елена Медведева, врач, специально для Nefrologiya.pro
Диагностика
Для постановки точного диагноза проводят:
- внешний осмотр и анамнез заболевания;
- лабораторные исследования (общий и химический анализы крови и мочи, пробы Зимницкого, Реберга);
- УЗИ, ЭКГ – изучается структура почек.
- пункционная биопсия – помогает оценить степень поражения тканей органа и определить варианты течения патологии.
К комплексной диагностике относятся пробы с водной нагрузкой и применением сосудорасширяющих препаратов. Цель подобного исследования состоит в том, чтобы отличить истинное заболевание от других патологий. Также используется магнитно-резонансная и компьютерная томография.
Общие сведения о заболевании
С точки физиологии, недостаточность почек – это частичная либо полная утрата способности почек образовывать мочу и выделять её, что вызывает нарушение водно-солевого обмена и осмотического равновесия организма. В тяжёлых случаях это приводит к вторичному угнетению всех систем, вызывает впадение в кому и летальный исход.
Состояния, которые могут возникнуть вследствие полного отказа почек:
- шок;
- обезвоживание организма;
- гемолиз (деструкция клеток крови);
- острая интоксикация;
- остановка дыхания вследствие отёка мозга;
- мердечно-сосудистая недостаточность;
- кровотечения.
Острая почечная недостаточность требует немедленной терапии в условиях стационара. В тяжёлых случаях проводится гемодиализ и подключение к аппарату «искусственная почка», который осуществляет фильтрацию жидкостей организма вместо почек.
Хроническая дисфункция почек в раннем детском возрасте может привести: к отставанию в развитии, деформациям костной ткани (по типу рахита), метаболическому ацидозу, дизурическим расстройствам и малокровию (анемии).
Все эти состояния опасны сами по себе, а в комбинации значительно снижают качество жизни ребёнка. Дети с врожденной почечной дисфункцией вынуждены значительную часть жизни проводить в больницах и подвергаться сложному симптоматическому лечению. Во многих случаях радикальное решение проблемы возможно только по достижению ребёнком окончания периода интенсивного роста организма.