Некротический нефроз
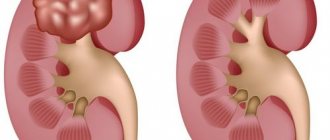
Некротический нефроз (некронефроз) — острое шокогенное, инфекционное или токсическое поражение почек, сопровождающееся нарушением кровоснабжения, ишемией почек с последующим некрозом эпителия почечных канальцев и развитием острой почечной недостаточности — уремии. Развивается так называемая шоковая почка, при которой нарушения кровообращения и уменьшение фильтрации воды в почечных канальцах обуславливают олигурию и анурию и последующую уремию.
Сулемовый некронефроз — токсическое поражение почек, приводящее к острой почечной недостаточности (острой уремии). Является разновидностью некротического нефроза, но имеет некоторые клинические особенности.
Посттрансфузионный некронефроз — осложнение инфузионно-трансфузионной терапии, возникающее в процессе переливания несовместимой крови, в результате чего развивается шоковая почка и острая почечная недостаточность. Является разновидностью некротического нефроза, поэтому имеет общие с ним клинические симптомы, наряду с которыми отмечаются и некоторые особенности.
К этиологическим факторам некротического нефроза относятся все виды шока; интоксикации солями тяжелых металлов (свинец, висмут, ртуть, уран, хром, золото и др.), этиленгликолем (антифриз), тормозной жидкостью, четыреххлористым углеродом, крепкими органическими и неорганическими кислотами (щавелевая, серная, соляная, уксусная и др.).
Особую группу составляют некронефрозы, вызванные острым внутрисосудистым гемолизом в результате переливания несовместимой крови и др. Причиной возникновения шоковой почки могут явиться тяжелые травмы, ожоги, непроходимость кишечника, септическое состояние после родов или абортов, а также такие тяжелые инфекционные заболевания, как холера, токсическая дизентерия, малярия, лептоспироз, дифтерия и др;
В патогенезе некротического нефроза важную роль играет острое нарушение почечного кровообращения с возникновением аноксемии и повреждения токсическими веществами почечного нефрона. При этом глубина дегенеративных изменений канальцевого эпителия зависит от непосредственного действия на последний различных токсических веществ и токсинов бактериального происхождения, вызывающих коагуляцию тканей. Вследствие тубулярной реабсорбции концентрация токсических веществ А бактериальных токсинов в просвете канальцев резко возрастает, и при контакте их с канальцевым эпителием в нем возникает избирательное поражение канальцев при некронефрозе.
Характерное для некротического нефроза падение мочеотделения (полиурия, анурия) обусловлено нарушением почечного кровообращения, а также закупоркой просвета клубочков слущенным эпителием и продуктами распада эритроцитов при гемолизе. В период выздоровления олигурия вызывается нарушением канальцевого всасывания. Для некронефроза, независимо от вызвавшей его причины, характерно развитие острой почечной недостаточности.
Если Вам понравился материал, поделитесь им с друзьями!
Причины
Этиология нефронекроза разнообразна, но чаще всего это заболевание вызывают отравления и инфекции. Интоксикация способна вызвать быстрое прогрессирование поражения почек.
Непосредственными причинами некротического нефроза может стать попадание в организм в больших количествах таких веществ, как:
- Уран;
- Хром;
- Ртуть;
- Свинец;
- Золото;
- Висмут азотнокислый;
- Органические кислоты (серная, соляная и т.д.);
- Наркотики;
- Хлороформ;
- Антифриз;
- Уксус;
- Барбитураты;
- Этиленгликоль;
- Мышьяк и другие яды;
- Некоторые лекарства (сульфаниламиды и т.д.).
Из инфекционных патологий вызвать нефронекроз способны малярия, паратиф, острый гастроэнтерит, дифтерия, дизентерия, лептоспироз и прочие, особенно, с тяжелым течением. В редких случаях патология возникает в ходе осложненных сепсисом родов или аборта.
Нарушить кровообращение в почках могут и тяжелые травмы, которые часто сопровождаются полиорганной недостаточностью, острая дегидратация организма, обширные ожоги, тяжелая непроходимость кишечника. Отдельной строкой стоит некронефроз по причине острого внутрисосудистого гемолиза на фоне переливания несовместимой крови.
Клиническая картина
В острый период на фоне прогрессирующей почечной недостаточности и ацидоза у больного могут присутствовать такие симптомы, как тяжелая рвота, слабость, ступор и апатия. Появляются отеки на теле и лице, у некоторых повышается давление крови. Падает температура тела, нарушается работа сердца. Дыхательные циклы становятся неравномерными (глубокий вдох, усиленный выдох). Нередко возникают плеврит, перикардит.
При гиперкалиемии на фоне задержки калия в организме развиваются характерные симптомы, причина которых – интоксикация нервной системы и сердца:
- Парестезии.
- Снижение рефлексов сухожилий.
- Параличи, парезы.
- Аритмия.
- Брадикардия.
Период выздоровления может затягиваться на много месяцев, и в этот период все признаки постепенно уменьшают выраженность. Если некротический нефроз протекает тяжело, возможна смерть от острой почечной недостаточности.
Лечение
Раннее начало лечения – залог успеха в выздоровлении больного. Основной целью является как можно более скорое устранение причин, которые привели к развитию заболевания. Чтобы вывести из организма яды и токсины, срочно производится промывание ЖКТ, введение солевых растворов, слабительных, сорбентов. Например, при отравлении ртутью или свинцом вводят специальные антидоты.
При развитии острой почечной недостаточности задачей терапии является поддержка функции почек и устранение шлаков и азотистых соединений из крови. Для этого рекомендуется гемодиализ и внутрибрюшинный диализ, а также гемосорбция и обменное переливание крови. При массивной потере крови экстренно производят вливание эритроцитарной массы, коллоидных растворов, заменителей крови.
Для борьбы с шоком больному ставят растворы наркотических анальгетиков, седативных средств, вводят препараты против артериальной гипертензии, при необходимости — антиагреганты. Обязательно следят за поддержанием электролитного баланса.
В питании сокращают или полностью исключают продукты с содержанием животного белка, уменьшают объем соли. Под наблюдением врача в стационаре больные с острым некротическим нефрозом могут находиться в течение нескольких недель или месяцев.
Патогенез
Токсины ядов, бактерий или другие факторы способны непосредственно воздействовать на эпителий почечных канальцев и приводить к явлениям коагуляционного некроза. Поскольку внутренний слой канальцев обладает реабсорбционной способностью, то при проникновении токсинов их концентрация в почках многократно возрастает. Это становится причиной острого нарушения кровообращения и ишемии почек. Глубина повреждения почечных нефронов сильно зависит от вида токсического вещества, его объема и длительности воздействия. Различные изменения со стороны выделительной функции почек обусловлены закупоркой клубочкового просвета слущенным эпителием, а также продуктами распада клеток крови. По этой причине для некронефроза характерно быстрое развитие острой почечной недостаточности.
В течении патологии выделяют несколько стадий:
- Начальная (до 1-2 суток). Преобладают признаки шока, отравления и интоксикации.
- Олигоанурическая (до 6 суток). Количество выделяемой мочи резко падает до 400 мл/сутки, в дальнейшем возникает анурия (прекращение выделения мочи). Присоединяется миоглобинурийный, протеинурийный синдром (белок в моче). Нарастает почечная недостаточность, кровь зашлаковывается азотистыми веществами, развивается ацидоз, гиперкалиемия.
- Полиурическая (до 2 недель). Количество выделяемой мочи возрастает до 3 л/сутки, моча отличается низкой плотностью, светлая. При отсутствии осложнений функция почек начинает постепенно восстанавливаться, нормализуется состав крови.
- Реабилитационная (3-12 месяцев). Больной выздоравливает, почки вновь начинают работать без сбоев.
Стадии развития некротического нефроза
Прогноз
Прогноз будет зависеть от тяжести причины, повлекшей за собой явления нефроза, а также от скорости и качества оказанной медицинской помощи. Проведение гемодиализа значительно облегчает прогноз. Летальный исход чаще наступает на стадии шока или на стадии анурии от острой уремии. Часто даже тяжелое течение заболевания оканчивается полным выздоровлением. Переход болезни на хроническую стадию практически не наблюдается, но нарушения функции почек могут быть довольно продолжительными.
источник
Диагностика
В ходе выяснения анамнеза и с учетом характерной клинической картины диагноз «некротический нефрит» обычно ставится без труда. Обязательно осуществляются общий анализ крови, общий анализ мочи, проба Зимницкого, Нечипоренко. На олигоанурической стадии в моче отмечается повышение белка, гиалиновых и зернистых цилиндров, небольшое количество эритроцитов, лейкоциты отсутствуют или единичные. В крови может зашкаливать содержание азотистых соединений, наблюдается задержка выведения калия, растет СОЭ. При полиурии моча может содержать малое количество белка, в крови снижается СОЭ.
Дополнительно для оценки состояния почек и анализа возникших осложнений выполняются такие виды диагностики, как:
- Копрограмма.
- Биохимия крови.
- Проба Реберга-Тараева для определения уровня клубочковой фильтрации.
- УЗИ или МРТ почек.
- ЭКГ.
- Инструментальные исследования сердца, глазного дна, легких и т.д. (по показаниям).
Особенности диагностики и лечения заболевания
При проведении диагностических обследований чаще всего пользуются общим и биохимическим анализом крови и мочи
Если своевременно обнаружить наличие заболевания, то можно избежать большинство проблем, например осложнений некронефроза. При этом удастся практически полностью восстановить функционирование органа. При проведении диагностических обследований чаще всего пользуются общим и биохимическим анализом крови и мочи. Плюс ко всему, популярным методом исследования является проба Реберга, также диагностика по технологии Нечипоренко и Зимницкого.
Внимание! Выявить наличие недуга реально по расчету количества выпитой жидкости и ее выведения за сутки.
Стоит отметить, что такой вариант диагностики рационально использовать несколько дней подряд, для определения точного значения. При этом используют проверенные методики, например, проводят УЗИ, ЭКГ и другие инструментальные технологии. После подтверждения диагноза назначается оптимальный вариант лечения.
Основные методы терапии направляются на очаги поражения организма, а точнее на причины их формирования. Если человек перенасыщен токсичными веществами, то первое, что делают – это очищают организм от них. К таким процедурам относят промывку желудка, при которых вводят абсорбенты и слабительные препараты.