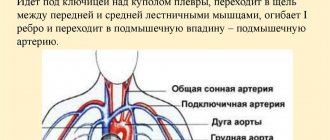
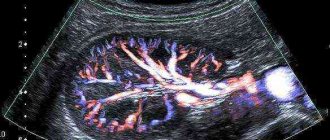
Кортико-медуллярная дисплазия почек
или дисплазия почки смешанная — это порок почки из группы наиболее частых пороков, который выражен в аномалии структуры почечной паренхимы, проще говоря, в неправильном развитии тканей почки.
Если вторая почка здорова, человек может полноценно жить и узнать о том, что у него дисплазия, только при обследовании. Если же больны обе почки, без гемодиализа или трансплантации почки, скорее всего, не обойтись.
Любая дисплазия характеризуется нарушением структуры почечной ткани. В ткани почки появляются эмбриональные структуры, кисты. Возникает патология и всех мочевыводящих путей.Кортикальная дисплазия приводит даже к удвоению почек,аномалии их формы и мочеточников. Знаю девушку,которая с поликистозом почек вела очень даже активную жизнь. А лечение — только гемодиализ или пересадка. Знаю, что заболевание наследственное, лучше наверное не рожать. А проявляется болезнь болями в пояснице, отеками, повышенным АД и,как следствие, головные боли. Т.Е. с такими жалобами знакомая обратилась к врачам, поставили диагноз.
Пиелонефрит — это всегда поражение канальцевого эпителия (явление туболостаза) на фоне инфекционного или токсического воздействия.
- нарушение кортико-медуллярной дифференцировки почек
- возможно локальное или диффузное утолщение паренхимы
- мозаичное накопление контрастирующего вещества во все фазы
Острый пиелонефрит проявляется нарушением кортико-медуллярной дифференциации, появлением в почечной ткани локальных зон повышенной интенсивности сигнала на Т2-взвешенных изображениях и пониженной интенсивности на Т1, увеличением почек в размерах, иногда – скоплением небольших количеств жидкости под собственной капсулой почки.
МРТ с контрастированием более информативно, очаги острого воспаления, за счет активного накопления контрастного препарата в неизмененной паренхиме и сниженного накопления в очагах, диагностируются более четко.
КТ специфических признаков не существует, однако отмечается тяжистость в паранефральной клетчатке, очаги или полосы гиподенсной структуры в паренхиме почек и отёк почки с увеличением её размеров. Проводится КТ только в экстренных ситуациях. Почка увеличена в размерах, подвижность ее ограничена. После метода усиления длительное время удерживается паренхиматозная фаза (при венозном застое — контраст сбрасывается, минуя клубочки по венам Труэта в полостную систему).
При хроническом пиелонефрите по данным МРТ также могут быть выявлены изменения в почках в виде уменьшения их в размерах, неровности контура, нечеткой кортико-медуллярной дифференциации, рубцовых изменений, расширению чашечно-лоханочной системы. Хронический пиелонефрит.
В КТ диагностике самостоятельного значения не имеет (при первичном). При вторичном — главное распознать основное заболевание (уролетиаз, кисты).
Ксантогранулематозный пиелонефрит. На КТ — почки увеличены в размерах, определяются низкоплотные участки почечной паренхимы, за счет безсосудистых зон (отличие от опухолей) — отсутствует увеличение диаметра почечной артерии.
Выявляется в виде участка деструкции, структура абсцесса варьирует. Часто имеет слоистое строение. Отмечается равномерное снижение плотности от периферии к центру, плотность составляет 0-10 HU, в остальных случаях негомогенность с плотностным разбросом до 20 HU.
МР-признаки абсцесса почки:
Уровень заболеваемости в последнее время возрос. Картина КТ сходна с кистами: размеры почек увеличены, могут иметь неправильную форму. В толще паренхимы кистозные полости округлой или многоугольной формы, не выходят за пределы почки. Контуры полостей четкие, в паренхиме иногда мелкие и крупные кальцинаты. При усилении контрастное вещество в туберкулёзных полостях не накапливается. Чаще всего поражается чашечно-лоханочный сегмент, лоханка увеличена в размерах на урограммах, поэтому легко диагностируется.
Температура, локальная болезненность, отёчность, протеинурия, лейкоцитоз в моче и крови, повышение СОЭ.
Когда назначают УЗИ почек, расшифровка его результатов вызывает интерес у многих пациентов. Заболевания почек на сегодняшний день остаются актуальной проблемой. Если доверять данным медицинской статистки, то людей с этой проблемой с каждым годом становится все больше и больше. Патология почек считается коварным заболеванием и поражать здоровую почку может еще в самом детстве, а потом способна проявить себя на стадии почечной недостаточности. То есть, когда заболевание лечению уже не поддается.
Для обследования почки врачи зачастую прибегают к УЗИ, так как оно считается самым достоверным и безопасным видом диагностики. Боли пациент никакой не ощущает, а самое приятное – то, что никаких противопоказаний для проведения ультразвуковое исследование не имеет. Если заболевание почек выявить на ранних сроках, то у пациента появится шанс на полное выздоровление.
За какие-то полчаса врач сможет оценить орган визуально: изучить его структуру, эхогенность, узнать имеются ли отклонения от нормы.
Данная процедура позволит диагностировать наличие новообразований, кисты, изменение размеров почки.
Нужно запомнить, что если врач вас направил на такой метод обследования, то необходимо идти, так как благодаря ему можно установить или заподозрить такие заболевания, как пиелонефрит, гломерулонефрит, гидронефроз, поликистоз почки, амилоидоз и другие.
Дуплексное допплеровское сканирование почек у детей
УЗИ сканер RS80
Эталон новых стандартов!
Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Ультразвуковое исследование (УЗИ) ренальных структур и ренального кровотока у детей позволяет выявить разнообразные уро-нефрологические заболевания на ранних этапах развития. Неинвазивность и безвредность метода дают возможность проводить мониторинг состояния почек. Совершенствование технических возможностей УЗИ, в частности, внедрение допплеровских технологий в широкую клиническую практику открывает принципиально новые возможности [1-3, 6, 8, 10, 12]. Параллельно возникают определенные проблемы, связанные с отсутствием достаточного опыта исследования, а также — с особенностями проведения допплеровских исследований у детей, особенно — раннего возраста. Кроме того, имеющиеся в литературе методические рекомендации по проведению дуплексного сканирования почек у детей не охватывают некоторые группы больных, в частности, детей с политравмой, пациентов, находящихся в коматозном состоянии, больных с декомпенсированной сердечной недостаточностью, находящихся на искусственной вентиляции легких, в судорожной готовности, в вынужденном положении и т.п.
Значительный личный опыт в проведении допплеровских исследований у тяжелого контингента педиатрических, хирургических и реанимационных больных раннего возраста позволяет высказать собственную точку зрения относительно тактики, принципов проведения и интерпретации результатов дуплексного допплеровского сканирования интраренального сосудистого рисунка у детей.
Интраренальный сосудистый рисунок здорового ребенка
В норме у ребенка четко может быть прослежена магистральная почечная артерия, ее сегментарные ветви (в проекции почечного синуса), интерлобарные ветви (между пирамидами), дуговые артерии (огибают основания пирамид) и более мелкие сосуды кортикального слоя почки (интерлобулярные артерии и их ветви). При этом дуговые ветви лучше визуализируются при косом сканировании, вследствие совпадения плоскости трансдьюсера с плоскостью прохождения сосудов при сканировании со спины. Этот же физический принцип определяет ослабление интраренального сосудистого рисунка в проекции полюсов почки при сканировании со спины (рис. 1), что в ряде случаев может стать причиной диагностических ошибок. Для улучшения визуализации сосудистого рисунка в полюсах почки максимально эффективным приходится признать применение полипозиционного сканирования (в частности, латеральные доступы), которое позволяет оценить кровоток в этих областях.
Рис. 1.
Зависимость визуализации интраренального сосудистого рисунка в разных фрагментах почки от направления ультразвукового луча.
Также мы рекомендуем использовать латеральные доступы сканирования при проведении дуплексного допплеровского сканирования у тяжелого контингента больных, когда изменение положения тела больного практически невозможно (политравма, искусственная вентиляция легких, тяжелая сердечная недостаточность, дренажи после операции и пр.). Визуализация сосудистой ножки при этом легче достигается при поперечном положении датчика, а оценка интраренального сосудистого рисунка, особенно в кортикальном слое, — при продольном.
Попытки одномоментно четко визуализировать артерии всех уровней вряд ли можно считать целесообразными, поскольку имеет место значительная разница скоростей в магистральной почечной артерии и сосудах кортикального слоя почки. При установке значения фильтра на достаточно низкие скоростные параметры (0,1-0,05 м/с) интраренальный сосудистый рисунок у здорового ребенка прослеживается достоверно вплоть до субкапсулярной зоны паренхимы почки включительно. При этом магистральная почечная артерия и сегментарные артерии видны нечетко из-за колебаний их стенок, уловимых при столь чувствительной настройке фильтра, и в проекции крупных интраренальных сосудов образуется единое не дифференцируемое цветовое пятно (рис. 2). Поэтому чувствительные параметры фильтра мы используем для оценки сосудистого рисунка почки в целом, т.е. его сохранения вплоть до субкапсулярного уровня, его интенсивности, наличия или отсутствия аваскулярных зон в кортикальном слое почки и пр., а также при проведении допплерографии мелких сосудов почки. Если же целью исследования является визуализация сосудистой ножки почки и основных ветвей магистральной почечной артерией (а также — проведение допплерографии на уровне этих сосудов), то целесообразно устанавливать значение фильтра на параметрах 0,2-0,4 м/с в зависимости от скоростных характеристик потока крови в магистральной почечной артерии у конкретного больного.
Рис. 2.
Зависимость визуализации интраренального сосудистого рисунка от технических параметров сканирования. Условно здоровый ребенок, 8 лет, продольное сканирование со спины. Значение фильтра: а — 0,1 м/с; б — 0,2 м/с; в — 0,3 м/с; г — 0,6 м/с.
У детей с выраженной подкожно-жировой клетчаткой (в том числе — с синдромом Кушинга) визуализация интраренального сосудистого рисунка затруднена, при этом даже у 4-5-летних детей проследить кровоток в субкапсулярной зоне паренхимы почек практически невозможно. У подростков, размеры тела которых приближаются к размерам взрослого человека, оценка сосудистого рисунка почек не может быть выполнена по «детской» схеме. Интерлобарные, дуговые и некоторое количество интралобулярных сосудов — вот зачастую и все, что возможно визуализировать. Соответственно у подростков и детей с ожире нием выносить эхографическое заключение о состоянии ренального кровотока на основании визуализации интраренального сосудистого рисунка представляется некорректным [1, рис. 56, стр. 200].
У здорового ребенка сосудистый рисунок почки значительно интенсивнее, чем соседних паренхиматозных органов (печени и селезенки), что отражает интенсивность обменных процессов. Сравнение интенсивности сосудистого рисунка в почках и соседних органах может быть целесообразно при диффузном обеднении ренального кровотока (при острой печеночной недостаточности, состояниях после острой печеночной недостаточности, тяжелых пороках развития). При сравнении интенсивности сосудистого рисунка в почке и соседнем органе лучше использовать чувствительные параметры фильтра (0,1-0,05 м/с), чтобы визуализировать и оценить интраренальный сосудистый рисунок целиком. Использование более жестких параметров фильтра не позволяет обьективно оценить ни интенсивность ренального кровотока, ни даже визуализировать кровоток в периферических отделах паренхимы печени или селезенки (рис. 3).
Рис. 3.
Сравнение интенсивности сосудистого рисунка в почке и соседнем фрагменте правой доли печени. Латеральное продольное сканирование.
а)
Условно-здоровый ребенок, 8 лет. Значение фильтра — 0,1 м/с. Достоверно определяются сосудистый рисунок в проекции кортикального слоя паренхимы почки, единичные сигналы от сосудов печени.
б)
Тот же ребенок. Значение фильтра — 0,3 м/с. Сосудистый рисунок в кортикальном слое паренхимы почки и печени не определяется.
в)
Нефросклероз, ребенок, 11 лет. Значение фильтра — 0,05 м/с. Интраренальный сосудистый рисунок определяется в виде единичных эхосигналов в проекции медуллярного слоя паренхимы почки, сосудистый рисунок в проекции кортикального слоя паренхимы почки не определяется. Интенсивный сосудистый рисунок соседнего фрагмента правой доли печени.
Необходимо отметить, что интраренальный сосудистый рисунок у здорового ребенка просматривается на протяжении всего сердечного цикла, что связано с низким периферическим сопротивлением и сохранением постоянного ренопетального артериального кровотока. В диастолу сосудистый рисунок лишь несколько ослаблен из-за снижения скорости артериального кровотока. Соответственно покадровая оценка интраренального сосудистого рисунка уже позволяет приблизительно оценить резистивные характеристики артериального ренального кровотока (рис. 4).
Рис. 4.
Визуализация интраренального сосудистого рисунка в зависимости от фаз сердечного цикла.
а)
Условно-здоровый ребенок, 5 лет. Латеральное продольное сканирование. Систолическая фаза сердечного цикла. Сосудистый рисунок в проекции кортикального слоя паренхимы почки прослеживается до капсулы почки.
б)
Тот же ребенок. Диастолическая фаза сердечного цикла. Интенсивность интраренального сосудистого рисунка несколько ниже.
в)
Тот же ребенок. Импульсная допплерография на уровне сегментарной артерии. Определяется антеградный ток крови на протяжении всего сердечного цикла, диастолическая скорость кровотока меньше систолической, что обусловливает обеднение интраренального сосудистого рисунка в диастолу.
г)
Ребенок, 4 года, с острой почечной недостаточностью. Латеральное продольное сканирование. Систолическая фаза сердечного цикла. Сосудистый рисунок в проекции кортикального слоя паренхимы почки не прослеживается, определяются единичные интерлобарные артерии.
д)
Тот же ребенок. Диастолическая фаза сердечного цикла. Артериальный интраренальный сосудистый рисунок не прослеживается. Определяется кровоток во фрагменте венозного сосуда.
е)
Тот же ребенок. Импульсная допплерография на уровне сегментарной артерии. Определяется антеградный ток крови только на протяжении систолической фазы сердечного цикла, диастолической составляющей антеградного артериального кровотока нет, что обусловливает отсутствие интраренального артериального сосудистого рисунка в диастолу.
Достаточно часто выявляются множественные стволы почечной артерии, когда дополнительные артерии идут к нижнему или верхнему фрагменту почки (см. рис. 5).
Рис. 5.
Добавочные артерии почки.
а)
Условно-здоровый ребенок, 8 лет, продольное сканирование со спины. Добавочная артерия к верхнему фрагменту почки.
б)
Условно-здоровый ребенок, 9 лет, продольное сканирование со спины. Добавочная артерия к нижнему фрагменту почки.
в)
Условно-здоровый ребенок, 11 лет, продольное сканирование со спины. Добавочные артерии к нижнему фрагменту почки.
г)
Добавочные артериальные стволы к левой почке у условно-здорового новорожденного. Продольное сканирование из латерального доступа: 1 — левая почка; 2 — основной ствол левой почечной артерии; 3 — магистральная почечная вена слева; 4 — дополнительная артерия, идущая к среднему фрагменту почки от брюшной аорты; 5 — дополнительный артериальный ствол к нижнему полюсу почки, идущий от левой общей подвздошной артерии; 6 — левая общая подвздошная артерия; 7 — правая общая подвздошная артерия; 8 — брюшная аорта; 9 — правая магистральная почечная артерия.
Однако необходимо признать, что возможности допплеровского исследования в оценке ангиоархитектоники почки ограничены, не всегда можно четко определить место отхождения артериальных стволов.
Аномалии интраренального сосудистого рисунка, выявляемые при дуплексном допплеровском сканировании
К патологическим изменениям сосудистого рисунка, выявляемым при дуплексном допплеровском сканировании, относятся 3 основных варианта обеднения ренального кровотока:
- локальное обеднение кровотока;
- диффузное обеднение кровотока;
- парциальное обеднение кровотока.
Локальное обеднение интраренального сосудистого рисунка
. При проведении дуплексного допплеровского сканирования определяется зона обеднения интраренального сосудистого рисунка, связанная с локальным воспалительным, инфильтративным, склеротическим процессом или травматическим повреждением, что обусловливает выраженное локальное нарушение кровообращения (см. рис. 6). Наиболее часто очаги обеднения интраренального сосудистого рисунка в почке выявляются при острых воспалительных процессах (инфильтративная форма пиелонефрита). Так же локальное обеднение кровотока встречается при ушибах почки или после ятрогенной травмы (состояние после биопсии почки). Очаговое обеднение сосудистого рисунка возможно и при неопластических процессах, когда собственно опухоль является гиповаскуляризированной по отношению к паренхиме почки. При наличии деструктивного процесса в почке (у детей наиболее часто встречается деструктивная форма острого пиелонефрита), при разрыве органа сосудистый рисунок в зоне поражения почечной паренхимы не прослеживается (аваскулярная зона).
Рис. 6.
Локальное обеднение интраренального сосудистого рисунка. Дуплексное допплеровское сканирование в режиме энергетического допплера.
а)
Острый пиелонефрит, инфильтративная фаза у ребенка, 4 мес (левая почка). Косопродольное сканирование из латерального доступа. Определяется зона выраженного обеднения интраренального сосудистого рисунка в нижнем фрагменте почки.
б)
Опухоль Вильмса у ребенка, 14 мес (правая почка). Косопродольное сканирование из латерального доступа. Определяется зона выраженного обеднения интраренального сосудистого рисунка в области объемного образования в нижнем фрагменте почки.
в)
Разрыв верхнего фрагмента почки у ребенка, 10 лет. Продольное сканирование из латерального доступа. Фрагмент. Определяется аваскулярная зона в верхнем фрагменте почки.
г)
Рубцовая деформация почки у девочки, 12 лет, после хирургического лечения карбункула почки. Продольное сканирование со спины. Определяется зона резкого обеднения интраренального сосудистого рисунка в среднем фрагменте почки.
Для оценки очагового обеднения интраренального сосудистого рисунка целесообразно использовать режим энергетического допплера, максимально чувствительный к низкоскоростным потокам [4, 5, 7, 9, 11].
При подозрении на нарушение кровоснабжения в зоне полюса почки (например ушиб) необходимо помнить об особенности визуализации сосудов этой зоны. На рис. 7 показано, что продольное сканирование со спины выявляет значительную зону ишемии в нижнем фрагменте почки (девочка, 6 лет, с ушибом нижнего фрагмента правой почки). Исследование, выполненное из латерального доступа (продольное сканирование), выявляет невыраженное обеднение сосудистого рисунка в зоне ушиба. Таким образом, стандартно выполненное сканирование по традиционно рекомендуемым методикам привело бы к гипердиагностике поражения органа. Пренебрежение полипозиционным сканированием в таком случае приводит к гипердиагностике ишемических нарушений почки [1, рис. 82, стр. 210].
Рис. 7.
Особенности интраренального сосудистого рисунка при полипозиционном сканировании.
а)
Ушиб нижнего фрагмента правой почки у девочки, 11 лет. Продольное сканирование со спины. Определяется значительных размеров аваскулярная зона в нижнем фрагменте почки;
б)
Тот же ребенок. Латеральное продольное сканирование. Интраренальный сосудистый рисунок в нижнем фрагменте почки сохранен, незначительно обеднен;
в)
Разрыв верхнего фрагмента почки у мальчика 10 лет. Латеральное продольное сканирование в В-режиме. Определяется дефект паренхимы почки, параренальная гематома;
г)
Тот же ребенок. Продольное сканирование со спины в режиме дуплексного допплеровского сканирования. Определяется значительных размеров аваскулярная зона в верхнем фрагменте почки;
д)
Тот же ребенок. Дуплексное допплеровское сканирование из латерального доступа. Аваскулярная зона небольших размеров в верхнем фрагменте почки.
Диффузное обеднение интраренального сосудистого рисунка
. Данное состояние, определяемое при дуплексном допплеровском сканировании, имеет место при различных диффузных поражениях почечной паренхимы (острой печеночной недостаточность, состояние после перенесенной острой печеночной недостаточности, рефлюкс-нефропатия, гипоплазия почки и пр.). Выявление диффузного обеднения интраренального сосудистого рисунка при двустороннем поражении почек требует от врача УЗИ значительного личного опыта работы с подобным контингентом больных, поскольку при данном патологическом состоянии невозможно сравнить пораженную почку со здоровой контралатеральной или пораженный фрагмент почки с интактным. Врач, проводящий исследование, должен помнить как выглядит сосудистый рисунок почки у здорового ребенка аналогичного возраста и телосложения на конкретных технических характеристиках допплеровского сканирования, выполняемого на конкретном аппарате.
На рис. 8 представлено дуплексное допплеровское сканирование почки ребенка с нефропатией после гемолитикоуремического синдрома в сравнении с дуплексным допплеровским сканированием почки здорового ребенка того же возраста и телосложения. Обращает на себя внимание значительно выраженное диффузное обеднение интраренального сосудистого рисунка пораженной почки.
Рис. 8.
Диффузное обеднение интраренального сосудистого рисунка.
а)
Ребенок, 12 лет, с нефропатией после острой печеночной недостаточности. Латеральное продольное сканирование. Интраренальный сосудистый рисунок резко обеднен;
б)
Условно-здоровый ребенок, 10 лет. Латеральное продольное сканирование. Интраренальный сосудистый рисунок прослеживается до кортикального слоя паренхимы почки включительно.
Обеднение сосудистого рисунка может быть разной степени выраженности вплоть до ситуаций, когда достоверно определить интраренальный сосудистый рисунок не представляется возможным. Такой выраженной степени обеднение кровотока достигает при end-stage ренальных заболеваний различной этиологии (рис. 9). Во всех случаях использовались максимально чувствительные параметры допплеровского сканирования, чему соответствует интенсивный сосудистый рисунок в прилежащих фрагментах правой доли печени.
Рис. 9.
End-stаge ренальных заболеваний. Обеднение интраренального сосудистого рисунка крайней степени выраженности.
а)
Ребенок, 10 лет, с терминальной хронической почечной недостаточностью. Продольное сканирование из латерального доступа, В-режим. Эхографическая картина нефросклероза на фоне кистозной дисплазии почки.
б)
Тот же ребенок, продольное сканирование из латерального доступа, дуплексное допплеровское сканирование. Интраренальный сосудистый рисунок не прослеживается.
в)
Ребенок, 8 лет, с терминальной хронической почечной недостаточностью на фоне гипоплазии почек. Продольное сканирование из латерального доступа, В-режим.
г)
Тот же ребенок, продольное сканирование из латерального доступа, дуплексное допплеровское сканирование. Единичные, сомнительные допплеровские эхосигналы. Достоверно интраренальный сосудистый рисунок не прослеживается.
д)
Ребенок, 3 года. Вторично-сморщенная почка на фоне ее уретерогидронефротической трансформации. Продольное сканирование из латерального доступа, В-режим.
е)
Тот же ребенок, продольное сканирование из латерального доступа, дуплексное допплеровское сканирование. Интраренальный сосудистый рисунок не прослеживается.
При острой печеночной недостаточности возможны ситуации, когда артериальный интраренальный сосудистый рисунок визуализируется только в систолическую фазу сердечного цикла. Этому соответствует значение резистивного индекса RI = 1,0. В диастолическую фазу сердечного цикла артериальный сосудистый рисунок не прослеживается, но возможно визуализировать венозный отток из почки (см. рис. 10).
Рис. 10.
Диффузное обеднение интраренального сосудистого рисунка при гемолитико-уремическом синдроме у детей.
а)
Ребенок, 2 года (левая почка). Продольное сканирование из латерального доступа. Систолическая фаза сердечного цикла. Определяются интерлобарные артерии (красный цвет) и вены (синий цвет).
б)
Тот же ребенок. Продольное сканирование из латерального доступа. Диастолическая фаза сердечного цикла. Интраренальный артериальный сосудистый рисунок не прослеживается, определяются только интерлобарные вены (синий цвет).
в)
Ребенок, 16 мес (правая почка). Продольное сканирование из латерального доступа. Систолическая фаза сердечного цикла. Определяются интерлобарные артерии (красный цвет).
г)
Тот же ребенок. Продольное сканирование из латерального доступа. Диастолическая фаза сердечного цикла. Интраренальный сосудистый рисунок не прослеживается.
Парциальное обеднение интраренального сосудистого рисунка
. Подобным термином представляется целесообразным определить ситуацию, когда при дуплексном допплеровском сканировании выявляется резко выраженное обеднение сосудистого рисунка в кортикальном слое паренхимы почки при его сохранении в медуллярном слое паренхимы почки. Диффузный характер обеднения кортикального сосудистого рисунка не позволяет использовать термин «очаговое» для обозначения этого варианта обеднения интраренального сосудистого рисунка.
Этот вариант ишемического поражения почечной паренхимы может быть дифференцирован преимущественно у детей до 7-10-летнего возраста (иногда у подростков с невыраженной подкожно-жировой клетчаткой), поскольку требуется разрешающая способность, позволяющая отчетливо визуализировать кортикальный кровоток. Парциальное обеднение интраренального сосудистого рисунка особенно четко определяется у детей с гемолитикоуремическим синдромом в фазу «глаукомы» почки, когда на фоне значительного увеличения органа в размерах и резко выраженного повышения эхогенности кортикального слоя паренхимы интраренальный сосудистый рисунок выявляется только в проекции медуллярного слоя паренхимы. В кортикальном слое сосудистый рисунок не прослеживается. Такой же характер сосудистого рисунка может иметь место при острой печеночной недостаточности другого генеза, в частности, на фоне гломерулонефрита, нефрита, при острой печеночной недостаточности на фоне гемолиза, болезни Мошковиц и пр. (рис. 11).
Рис. 11.
Парциальное обеднение интраренального сосудистого рисунка при гемолитико-уремическом синдроме.
а)
Ребенок, 2 года, с гемолитикоуремическим синдромом. Эхографическая стадия «глаукомы» почки. Исследование в В-режиме (правая почка). Поперечное сканирование из латерального доступа.
б)
Тот же ребенок. Дуплексное допплеровское сканирование. Поперечное сканирование из латерального доступа. Определяется сосудистый рисунок только в проекции медуллярного слоя паренхимы почки. В кортикальном слое сосудистый рисунок не определяется.
в)
Ребенок, 2,5 года, с гемолитикоуремическим синдромом. Эхографическая стадия репарации (правая почка). Продольное сканирование из латерального доступа в режиме дуплексного допплеровского сканирования. Определяется значительное обеднение интраренального сосудистого рисунка в кортикальном слое паренхимы почки.
г)
Тот же ребенок. Дуплексное допплеровское сканирование. Продольное сканирование со спины, фрагмент. Ишемия — кортикального слоя паренхимы почки.
Более часто встречаются эхографические ситуации, когда при дуплексном допплеровском сканировании определяется диффузное обеднение ренального кровотока при преимущественном обеднении его кортикального компонента. Это часто имеет место при нефропатиях после гемолитикоуремического синдрома, при рефлюкс-нефропатии, при атрофическом хроническом пиелонефрите на фоне урологических заболеваний и пр.
В редких случаях у детей с пузырно-мочеточниковым рефлюксом во время проведения дуплексного допплеровского сканирования почки удается зафиксировать интралоханочный рефлюкс мочи. Отчетливо дифференцируется заброс мочи в лоханку, турбулентное движение мочи в лоханке и эвакуация ее из лоханки. В течение некоторого времени движение жидкости в лоханке не определяется, соответственно прослеживается только интраренальный сосудистый рисунок, в динамике исследования удается зафиксировать повторные эпизоды рефлюкса мочи (рис. 12).
Рис. 12.
Дуплексное допплеровское сканирование у ребенка, 11 лет, с пузырно-лоханочным рефлюксом. Продольное сканирование со спины.
а)
Исследование в В-режиме. Диффузные изменения паренхимы почки без проявлений воспалительной деструкции, эхопризнаки дренажа, отека слизистой лоханки.
б)
Дуплексное допплеровское сканирование. Диффузное, неравномерное обеднение интраренального сосудистого рисунка.
в)
Дуплексное допплеровское сканирование. Определяется заброс мочи в лоханку.
г)
Дуплексное допплеровское сканирование. Турбулентное движение мочи в просвете лоханки.
д)
Дуплексное допплеровское сканирование. Эвакуация мочи из лоханки.
Таким образом, корректное использование методики дуплексного допплеровского сканирования в режимах цветового и энергетического допплера позволяет объективно оценить интраренальный сосудистый рисунок, его сохранность в различных отделах паренхимы, очаги ишемии почечной паренхимы. Возможность проследить сохранность интраренального сосудистого рисунка на протяжении всего сердечного цикла позволяет косвенно оценить величину периферического сопротивления. Исчезновение сосудистого рисунка в диастолическую фазу свидетельствует о резком повышении периферического сопротивления артериального ренального кровотока. Сравнение интенсивности интраренального сосудистого рисунка с сосудистым рисунком фрагментов соседних паренхиматозных органов позволяет косвенно судить о сохранности почечного кровотока, о его скоростных характеристиках. Представляется необходимым подчеркнуть важность полипозиционного сканирования, которое позволяет избежать вызванного физическими причинами эффекта ослабления сосудистого рисунка в полюсах почек. Это, в свою очередь, не допускает гипердиагностики ишемических нарушений почек. Важно отметить, что оценка результатов дуплексного допплеровского сканирования почек у детей требует определенного личного опыта врача ультразвуковой диагностики, поскольку даже у здоровых детей интраренальный сосудистый рисунок выглядит по-разному в связи с индивидуальными анатомическими особенностями.
Литература
- Клиническое руководство по ультразвуковой диагностике в педиатрии / Под ред. М.И. Пыкова, К.В. Ватолина — М.: Видар.- 1998.
- Шиховцова С.В., Ижутова Т.В., Меркулова Л.М. Возможности триплексного сканирования в оценке состояния почек при различной патологии // Материалы 4 съезда врачей ультразвуковой диагностики в перинатологии и гинекологии. — Нижний Новгород, 15-16 окт., 1997.
- Agostiniani R. Renal eco Doppler in pediatrics // Pediatr Med Chir.-1997.-V.19.-N.5.-P.355-359.
- Bude RO, Rubin JM, Adler RS. Power versus conventional color Doppler sonography: comparison in the depiction of normal intrarenal vasculature.// Radiology.-1994.-V.192.- N.3.- P.777-780.
- Chen P, Maklad N, Redwine M. Color and power Doppler imaging of the kidneys // World J Urol.1998.-V.16.-N.1.-P.41-45.
- Deeg KH, Woerle K, Schonau E. Color-coded Doppler sonography of renal vessels in childhood. I. Method and normal values // Monatsschr Kinderheilkd.- 1990.- V. 138.- N.5.- P.256-267 .
- Nilsson A, Loren I, Persson NH, Nilsson P. Color Doppler energy: detection of hypoperfused areas in renal transplants // J Ultrasound Med .-1998.-V.17.N.3.-P.153- 155.
- Patriquin H. Doppler examination of the kidney in infants and children // Urol Radiol.- 1991.- V.12 .N.4.- P.220-227.
- Pening M., Dubbins P.A. Doppler and color Doppler imaging in acute transplant failure // J. Clin. Ultrasound.-1992.- Vol. 20.- P. 507-512.
- Taylor K.J.W., Burns P.N., Wells P.N.T. Clinical applications of doppler ultrasound // Raven Press.New York.-1995.- P.150-198.
- Winters WD. Power Doppler sonographic evaluation of acute pyelonephritis in children // J Ultrasound Med .-1996.-V.15.-N.2.-P.91-96.
- Siegel V.J. Pediatric sonography.-Lippincott-Raven.Philadelphia.- New York.-1996.- P.357 — 436.
УЗИ сканер RS80
Эталон новых стандартов!
Беспрецедентная четкость, разрешение, сверхбыстрая обработка данных, а также исчерпывающий набор современных ультразвуковых технологий для решения самых сложных задач диагностики.
Показания для ультразвукового обследования почек
Такую диагностику желательно проходить всем людям один раз в год, даже в том случае если вас ничего не беспокоит.
Внеплановое ультразвуковое обследование проводят в следующих случаях:
- Болевые ощущения в поясничной части тела.
- Если в результате анализа мочи нашли повышенные или пониженные показатели.
- Когда у человека наблюдается недержание мочи.
- Приступы почечной колики.
- У человека отсутствует мочеиспускательная функция.
- Во время мочеиспускания возникает боль.
- Когда у врача возникают подозрения по поводу образований в органе.
- Наличие воспалительного процесса в нижней части тела.
- Если имеется воспалительный процесс половых органов.
- После получения травм в нижней части спины.
- При изменении цвета мочи.
- Если ваша почка становится донором.
- При нахождении на учете по заболеванию почек.
- Во время профилактических осмотров.
- Можно проводить комплексный осмотр, когда пациента направляют для выявления другого рода заболевания.
Симптомы
Как уже упоминалось выше, медуллярная почка длительное время никак не дает о себе знать, и обычно первые симптомы аномалии ее развития возникают в возрасте от 20 до 40 лет. По наблюдениям специалистов чаще видоизменяются ткани обеих почек. Провоцируют возникновение таких изменений процессы камнеобразования в кистозных полостях и инфекции мочевыделительных органов. Общие симптомы медуллярной почки таковы:
- боли в области поясницы: тупые или острые (при колике);
- интенсивность болевых ощущений обычно слабая или средней выраженности, а при коликах боли сильные и нестерпимые;
- возможна иррадиация боли в характерные для многих почечных патологий места: гениталии (у мужчин – в пенис, у женщин – в большие половые губы), промежность;
- болевой синдром, характеризующийся как постоянный и длительный или внезапно возникающий и острый;
- нарушения в выделении мочи: возникающая из-за выталкивания конкремента или песка боль во время начала мочеиспускания (чаще), рефлекторная дизурия (затруднения в оттоке мочи из-за присутствующих болей) или осложненный присутствием содержимого кист (скоплений отмерших клеток, песка, камней) отток мочи;
- микро- или макрогематурия;
- лейкоцитурия или пиурия;
- протеинурия;
- кальциурия;
- признаки отложения солей кальция в паренхиме (обнаруживаются у 50-60 % пациентов);
- признаки гнойного расплавления паренхимы (в редких и тяжелых случаях).
Проявления почечной колики при медуллярной почке провоцируются передвижением небольших конкрементов из кист в полости чашечки и лоханки. Из-за попадания образований в эти части органа развивается воспаление, которое приводит к лихорадке и нарушениям в мочеиспускании.
Иногда из-за тяжелого течения мочекаменной болезни у больного начинается гнойное расплавление ткани органа, которое приводит к некрозу. Такое течение патологии вызывает развитие хронической почечной недостаточности. Это состояние проявляется следующими симптомами:
- прогрессирующее снижение толерантности к нагрузкам и работоспособности;
- апатичность и вялость;
- постоянное ухудшение аппетита.
Подготовка к ультразвуковому исследованию почек
Особо четкой подготовки к такому методу диагностики нет, но все же, есть пара правил, которых необходимо придерживаться для получения правильной информации:
- Во-первых, если вы страдаете метеоризмом, то за три дня до ультразвукового исследования исключите продукты, которые вызывают обильное газообразование.
- Во-вторых, бывают такие моменты, что врачу, кроме почек, для точности картины необходимо посмотреть мочевой пузырь, при этом он в обязательном порядке должен быть заполнен жидкостью. Вот поэтому на всякий случай за один час до ультразвукового исследования выпейте несколько стаканов воды.
- В-третьих, возьмите с собой полотенце, чтобы вытереть остатки геля.
Как расшифровываются результаты?
Как выполняется расшифровка УЗИ почек? Многие, наверное, делали разные варианты диагностики и всем хорошо известно, что после процедуры на руки пациенту выдается лист, где написано много непонятных слов и в конце заключение. Правда, не всех устраивает такой вариант, ведь хочется знать, что именно там написано.
Количество почек. У всех здоровых людей их две. Но, правда, такой показатель не всегда можно встретить, так как многие живут всю жизнь с одной и даже не знают об этом. Почка – это такой орган, который может отсутствовать с рождения или быть недоразвитой. Нельзя исключать и тот вариант, что ее могут удалить хирургическим путем. Но есть еще и уникальные люди, у которых их больше двух. Такие аномалии почек иногда встречаются, но зачастую дополнительные органы не функционируют.
Как подобраться к почкам
Из-за непростого расположения почек, могут возникнуть сложности с их диагностикой, или диагностикой сосудов. Ведь чтобы увидеть почечные сосуды и их стволы, необходимо выбрать оптимальное место для сканирования. Из-за близкого расположения кишечника к почкам, процесс визуализации может быть затруднен. По этому, чтобы определить лучшее место просмотра и сканирования, необходимо регулярно перемешать датчик аппарата УЗИ, для выбора подходящего места. Иными словами, используется полипозиционный метод исследования, в процессе которого происходит изменение положение тела больного, для получения оптимальной проекции органа.
В исследовании почек очень хорошо зарекомендовала себя боковая позиция. Пока пациент лежит на одном боку, специалистом исследуется второй. Надавливание датчиком и регулировка дыхания пациента, помогает добиться хороших результатов при исследовании.
Почечные стандарты
Почка взрослых людей имеет определенные стандарты, возможны незначительные отклонения, которые будут считаться нормой. Если эти отклонения значительны, то можно утверждать о патологических изменениях, которые происходят в почках.
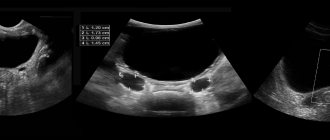
Длина почки колеблется от 10 до 12 см, ширина от 5,0 до 6,0 см, а толщина от 4,0 до 5,0 см. Паренхима почки имеет толщину 1,5 — 2,5 см. Она имеет свойство истончаться, данное изменение напрямую зависит от возраста. Чем больше возраст человека, тем меньше плотность паренхимы. У лиц, чей возраст больше 61 года она способна достигать 1 см.
Расположение почки
Сама почка располагается во внутренней части капсулы, во время проведения ультразвукового исследования, она будет отображаться как сверхплотная линия, проходящей по границе паранефральной клетчатки и коркового вещества. Как правило, если почка здорова, у нее ровная поверхность, при этом возможно присутствие волнообразного контура. При условии, если эмбриональная дольчатость паренхимы сохранена.
Аппарат может различить плотность синуса почки или паренхимы, которая его окружает. В которой может наблюдаться присутствие мозгового и коркового вещества.
Плотность коркового вещества немного меньше печени или селезенки. При норме может быть кортико-медуллярная дифференциация. Плотность ткани пирамид будет ниже плотности самого коркового вещества, особенно у лиц молодого возраста. Они выглядят как отдельные структуры треугольной формы с уменьшенной плотностью ткани, которые располагаются началом в сторону к корковому слою.
При использовании ультразвукового метода с иодсодержащим веществом, если кровоток сосудов нормальный и не нарушен, на данном месте исключают развитие отклонений.
Чтобы оценить структуру, вычисляют соотношение размеров паренхимы к центральной уплотненности. Этот процесс в медицине получил название индекс паренхимо-пиелический . В норме данный индекс должен быть два к одному.
Лечение
Иногда медуллярная губчатая почка никак не проявляется на протяжении всей жизни. В таких случаях эта аномалия не нуждается в лечении. При благоприятном течении патологии пациенту назначается диспансерное наблюдение у специалиста и даются рекомендации по профилактике осложнений, которые могут провоцировать прогрессирование существующей аномалии, приводящей к ухудшению функций органа.
При возникновении проявлений медуллярной почки больному назначаются лекарственные средства для терапии инфекций мочевыводящей системы и препараты, позволяющие устранять обменные нарушения, проявляющиеся в отложении солей кальция в сформировавшихся кистозных полостях. Кроме этого, пациенту рекомендуется диета и обильное питье. Для профилактики возможных вторичных инфекций мочевыделительной системы больным не рекомендуется выполнение инструментальных исследований. Они могут проводиться только по исключительным показаниям.
Консервативная терапия позволяет существенно замедлять патологические изменения в медуллярной почке. Хирургическое лечение назначается в тех случаях, когда приема медикаментов недостаточно для предупреждения осложнений. В таких клинических случаях больному проводится наложение нефростомы (нефростомия). При этом вмешательстве хирург создает канал между лоханкой и поверхностью тела. Он представляет собой дренажную трубку, по которой моча выводится в стерильный мочеприемник.
Если при обследовании пациента обнаруживается очаговая кистозная деформация, которая распространяется на отдельный сегмент органа, то проводится его резекция. Такое вмешательство подразумевает частичное удаление почки. Полное удаление органа (нефрэктомия) проводится в редких случаях и только при поражении одного органа.
При миграции мелких камней, которые нарушают нормальное выведение мочи, могут выполняться следующие вмешательства:
- пиелолитотомия – удаление конкрементов путем рассечения почечной лоханки открытым способом (через разрез длиной 10 см в области поясницы);
- нефролитотомия – удаление конкрементов из паренхимы органа, операция выполняется по классической методике (доступ осуществляется через разрез как при пиелолитотомии) или лапароскопическим способом;
- контактная нефролитотрипсия – операция выполняется при помощи нефроскопа и литотриптера, которым конкремент разрушается путем непосредственного воздействия на него;
- дистанционная нефролитотрипсия – такое вмешательство проводится без проникновения в почку, камень дробится при помощи ударно-волнового воздействия.
Возрастные изменения
С возрастом организм претерпевает ряд изменений, которые не могут ни сказаться на функциональных способностях органов. По причине хронического заболевания артерий, возникшего из-за нарушения обмена липидов и сопровождающегося отложением холестериновых бляшек по внутренней стенке сосудов, могут спровоцировать изменения в паренхиме. Может происходить необратимый процесс их истончения. Также это может возникнуть из-за развития воспалительных заболеваний.
В случае если у пациента в момент проведения ультразвукового исследования наблюдается увеличение мочи, это поможет четче визуализировать чашечно-лоханочную систему. По этому, пациенту могут рекомендовать пройти УЗИ исследование на полный мочевой пузырь, для получения точной информации.
Современная медицина предлагает довольно удобный метод диагностики органов мочевыделительной системы — ультразвуковую диагностику. С его помощью оценивается и кортико-медуллярная дифференциация почек.
Сегодня практически не осталось таких людей, которые хотя бы раз не испробовали на себе принцип действия ультразвуковой аппаратуры в кабинете у врача. Метод является безопасным и при этом довольно достоверным. С его помощью можно выявить ряд опасных патологий.
Во время исследования обязательно уделяется внимание кортико-медуллярной дифференциации (КМД). Это рисунок двух слове почек — мозгового и коркового. Данная зона занимает ⅔ всего почечного рисунка.
Если у человека есть жалобы на какие-либо патологии органов мочевыделительной системы, тогда ему назначают УЗИ. Для получения правильной картины человек должен лечь так, чтобы специалист смог подробно рассмотреть почки.
Поэтому врач будет просить пациента менять положение тела, пока не найдется такое, при котором достаточно хороший обзор. Обычно останавливаются на боковой позе, поскольку так доступны сосуды и каждая сторона почки.
Редактор
Дата обновления: 21.07.2018, дата следующего обновления: 21.07.2021
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Ультразвуковое исследование, это классический метод диагностики разного рода заболеваний. Немаловажную роль он играет и в урологии, ведь благодаря УЗИ почек, можно выявить большое количество патологических процессов. Именно его чаще всего назначают, для подтверждения или опровержения почечных патологий. Для того, чтобы врач смог оценить степень развития заболевания, необходимо получить качественное ультразвуковое изображение.
Патологии
Бывают и такие болезни, при которых КМД не изменена.
- воспаление почечных тканей(нефрит);
- аллергические васкулиты;
- лейкоз;
- некроз(тубулярный острый);
- гломерунефрит хронической формы;
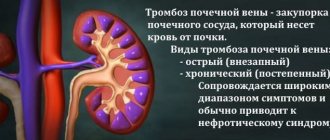
- тромбоз вен почек с одной или с двух сторон;
- почечная недостаточность;
- закупорка канальцев;
- красная волчанка, при которой поражаются почки.
Если на УЗИ врач не видит кортико-медуллярную дифференциацию, значит на то ест свои причины. Вот они:
- кисты, имеющие нечеткие границы;
- кисты круглых форм;
- кисты, у которых очень толстые стенки;
- перегородки, находящиеся в кистах;
- кистозные включения;
- новообразование разного характера.
Почему кортико-медуллярная дифференциация почек сглажена. Иногда такую запись можно увидеть в результатах обследования. Причины сглаживания различны. Нередко так бывает из-за поликистоза. Для уточнения диагноза проводят рентгенографию, компьютерную томографию, магнитно-резонансную томографию.
Если кортико-медуллярная дифференциация сохранена, тогда оболочки почек имеют неровные контуры. Так бывает в случае нефросклерозах.
КМД снижается у подростков, что будет видно при проведении ультразвукового исследования. Если никаких других жалоб нет, значит это особенности развития организма.
Современные методы исследования помогают неинвазивным способом определить наличие заболеваний почек и других внутренних органов. Особенно достоверным и безвредным является метод УЗИ-диагностики, который помогает выявить любые патологические процессы.
В ходе инструментального исследования оценивается кортико-медуллярная дифференциация. Она представляет собой рисунок коркового и мозгового слоев почки. В эту зону входит две трети почечного рисунка.
Возможные осложнения
На фоне губчатой почки нередко развивается пиелонефрит.
Наиболее частыми последствиями губчатой почки являются следующие состояния:
- формирование камней в кистозных полостях;
- острая задержка мочи;
- пиелонефрит;
- хроническая почечная недостаточность;
- почечная энцефалопатия;
- почечная кома.
Норма исследований почек
У взрослого пациента почки имеют строгие размеры. Обычно длина органа составляет 10-12 см, ширина — 5-7 см, а толщина — 4-5см. Иногда имеются незначительные отклонения в пределах 1-1,5 см для каждого параметра, и это является нормой, если иных патологий не обнаруживается.
В пределах допустимого паренхима органа у взрослого человека достигает в толщину не более 2,5 см. С возрастом этот показатель снижается из-за старения органов. У пациентов после 60 лет толщина оболочки может составлять 1 см.
Кисты почек нетубулярного происхождения на УЗИ
Кисты синусов почек (киста ворот в пределах липоматоза синуса, окололоханочная киста лимфатического происхождения) встречается у взрослых и редко у детей. Паранефральные лимфангиомы достаточно редкая патология и встречаются у пациентов с туберозным склерозом.
Субкапсулярная и паранефральная уриномы (псевдокисты мочевыводящих путей) являются обычно вторичными обструктивными уропатиями, либо в следствие аномалий развития (задний клапан уретры, обструкция лоханочно-мочеточникового соустья, обструкция уретро-везикального соустья), либо приобретенные (конкременты мочеточника, травма). Чашечно-лоханочные кисты и дивертикулы развиваются вероятнее всего вследствие аномалий развития, и подразделяются на два типа. Тип I, более распространенный, связан обычно с малой чашечкой и расположен обычно в полюсе почке (особенно верхнем). Тип II представляет собой дивертикул большой чашечки или лоханки.
Чашечно-лоханочные кисты возникают спорадически, встречаются во всех возрастных группах, и, как правило, являются односторонними. При внутривенной урографии, они обнаруживаются в 0,5% случаев. Они имеют клинические проявления, когда осложняются почечнокаменной болезнью, инфекцией или воспалением. В последнем случае, киста заметно увеличивается по отношению к блокированной шейке дивертикула. Частота формирования конкрементов в дивертикулах почечных чашечек находится между 10% и 40%.
Берегите себя, Ваш Диагностер!
Метки: жемчуг лекции почки УЗИ
Как располагается почка: что видно на мониторе?
Во время проведения ультразвуковой диагностики на экране компьютера орган отображаются в виде достаточно плотной линии, которая пересекает корковое вещество. Если орган здоров —отмечается его волнообразная структура.
По медицинским данным плотность коркового и мозгового вещества в мочевыделительных органах выше, чем у селезенки и печени, соответственно, в результате исследования может быть прописано, что кортико-медуллярная дифференциация в норме. Также при обследовании отчетливо видны пирамидки почек, плотность которых ниже плотности коркового вещества у пациента молодого возраста.
Традиционно первая почка располагается в районе 2-12 поясничных позвонков, а левая — 1-11 позвонков. Встречаются и показатели, сильно отклоняющиеся от нормы. Возможно повышение локализации органа или его опущение в малый таз.
В УЗИ-обследование обязательно включают осмотр почечных сосудов, если они визуализируются нормально, имеют четкие границы, это говорит об отсутствии отклонений в работе органа.
Оценивание структуры органа проводят путем сравнения параметров центральной уплотненности и паренхимы. С медицинской точки зрения норма показателей должна быть 1:2.
Шейные лимфоузлы и щитовидная железа
В человеческом теле расположено от 400 до 1000 лимфоузлов, каждый из которых отвечает за фильтрацию лимфы. Наиболее важные узлы располагаются около магистральных вен и принимают лимфу от определенного органа или областей тела. Такие лимфоузлы называют регионарными (региональными), их около 150 групп.
Важнейшие лимфоузлы располагаются между глоткой и полостью рта, под челюстью, у подбородка, на затылке, на шее, в области ушей, ключиц, подмышек, груди, на локтевом сгибе, в селезенке, под коленями, в области паха, бедер, брюшной полости, в подвздошной области.
Региональные лимфоузлы щитовидной железы – это образования, расположенные в непосредственной близости от органа и принимающие от него лимфу. К ним относятся лимфоузлы под подбородком, в области ушей, подчелюстные, затылочные и шейные поверхностные.
Если размеры и консистенция узлов изменяются, это может указывать на заболевания щитовидной железы.
Заболевания, при которых КМД не изменяется
Существуют патологии почек и мочевыводящей системы, когда границы кортико-медуллярной дифференциации не изменяются. Сюда относят:
- Нефрит (поражение тканей почек)
- Васкулиты аллергического характера (проявляющиеся на фоне инфекционного поражения, интоксикации организма, приема лекарственных препаратов с выраженным побочным действием)
- Лейкемия.
- Острый тубулярный некроз.
- Хронический гломерунефрит.
- Тромбоз почечных вен (односторонний и двухсторонний)
- Закупорка почечных канальцев и почечная недостаточность.
- Поражение почек после красной волчанки.
Прогноз
Лимфатические узлы увеличиваются по многим причинам, большинство из которых относительно безвредны. Тем не менее, врач может определить, есть ли у человека серьезная инфекция, которая требует лечения, а также оценить другие потенциальные причины возникновения реактивных лимфоузлов.
Иногда лимфатические узлы остаются увеличенными долгое время после исчезновения инфекции. Если лимфатический узел не изменяется и не становится твердым, это обычно не должно вызывать беспокойство.
Научная статья по теме: Ученые создают «искусственный лимфатический узел» для борьбы с раком.