tiamo
Вот что я нашла в инете: Можно ли женщинам с одной почкой рожать детей? Еще недавно на этот вопрос отвечали отрицательно. И только 5 лет назад российские исследователи показали, что это возможно. Прогноз для женщины и плода в большинстве случаев благоприятен — конечно, при условии регулярного наблюдения у врача. Единственная почка может быть следствием врожденного дефекта развития или остаться после удаления второй почки по поводу какого-либо заболевания: пиелонефрита, почечнокаменной болезни, опухоли, травмы и др.
Беременность и роды при одной почке прямо зависят от того, насколько страдает организм после удаления этого парного органа. Клиническая практика показывает, что утрата одного из парных внутренних органов человека обычно не препятствует благополучному течению беременности и родов — настолько велики компенсаторные возможности оставшегося органа. Это относится к легким, надпочечникам, яичникам. В равной мере это относится и к почкам.
Во время беременности в организме женщины значительно увеличивается объем жидкости, в том числе объем плазмы (жидкой части крови), от количества которой зависит количество мочи. В этих условиях почки работают с большим напряжением. Может ли единственная почка справиться с такой нагрузкой? Оказалось, что может. Беременность посильна большинству женщин с одной почкой.
Когда можно планировать беременность? С первого дня после удаления больной почки (операция называется нефрэктомией) оставшаяся почка мобилизует свои резервные силы, причем прежде всего происходит ее приспособление к выведению воды и хлорида натрия (поваренной соли).
Резервные возможности почки достаточно велики. В норме одновременно функционирует лишь 1/4 почечной ткани. После нефрэктомии кровоснабжение оставшейся почки увеличивается на 30—50%, постепенно начинает функционировать почти вся почечная ткань, и функциональная способность ее приближается к нормальному уровню, существовавшему при двух почках. Процесс компенсации функций утраченной почки длительный. Он завершается лишь через 1—1,5 года после операции.
С сокращением наполовину почечной ткани в результате ликвидации одной почки оставшаяся почка работает с двойной нагрузкой, ее напряженная деятельность постепенно приводит к некоторому функциональному истощению. Поэтому нельзя считать лиц, перенесших нефрэктомию, абсолютно здоровыми даже тогда, когда у них отсутствуют признаки поражения оставшейся почки. Практически это люди с определенным ограничением резервов функциональной активности. При повышенной нагрузке единственная почка все-таки не полностью компенсирует функцию двух почек. Поскольку резервные возможности одной почки ограничены, она чутко реагирует на различные воздействия, такие, как беременность, инфекция и проч.
Поскольку повышенная функция единственной оставшейся почки не полностью компенсирует функцию двух здоровых почек, возможно постепенное развитие скрытой стадии хронической почечной недостаточности, несмотря на существенное увеличение размеров органа.
Наиболее благоприятное для возникновения беременности время — от 2 до 4 лет после нефрэктомии, когда завершена функциональная перестройка органа. Физиологические функции оставшейся почки во время беременности обычно нормальны, мочевыделение не нарушается. Белок в моче у беременных после нефрэктомии такой же незначительный, как у здоровых. Несущественно и то, какая почка удалена: левая или правая.
Особенности беременности и родов У женщин, перенесших нефрэктомию, во время беременности часто возникает инфекция мочевыводящих путей. Это осложнение встречается более чем у половины беременных. Однако работа почки страдает мало: она существенно не ухудшается ни во время беременности, ни после родов.
Гестоз (осложнение беременности, затрагивающее все системы и органы женщины, проявляющееся повышением артериального давления, появлением отеков, белка в моче) развивается чаще, чем у женщин с двумя почками. Обычно гестоз протекает в наиболее легкой форме — в виде водянки беременных. Частота самопроизвольных абортов значительно не увеличивается. Дети почти у половины женщин родятся здоровыми, с нормальными массой и длиной тела. У остальных диагностируют внутриутробное инфицирование или недостаточную массу тела, требующие лечения. Смертность плода и новорожденного повышена незначительно.
Отсутствие одной почки не влияет на продолжительность беременности, не является причиной преждевременных родов или невынашивания беременности. Послеродовой период в большинстве случаев протекает благополучно: акушерские осложнения (метроэндометрит — воспаление матки, мастит — воспаление молочной железы) и ухудшение состояния органов мочевыделения наблюдаются редко и не обусловлены предшествовавшей нефрэктомией.
Для прогноза беременности и родов определенное значение имеет причина удаления или отсутствия почки.
Такова же тактика и в отношении туберкулеза единственной почки. Туберкулез занимает третье место среди причин нефрэктомии. После удаления почки по поводу туберкулеза во второй почке или в мочевом пузыре могут сохраниться остаточные явления, вызванные интоксикацией (влиянием возбудителя туберкулеза на организм, проявляющиеся повышением температуры, слабостью, потливостью). После удаления почки наибольшее число осложнений раньше наблюдалось в первые 6 месяцев. В последние десятилетия нефрэктомию производят на фоне интенсивной противотуберкулезной терапии, в связи с этим неблагоприятные исходы стали редкостью. Однако, решая вопрос о сроке разрешения беременности после нефрэктомии, учитывают возможность послеоперационных осложнений. Если в течение нескольких лет после операции бактериологическое исследование мочи дает отрицательные результаты, туберкулезный процесс не выявляется, женщина не нуждается в лечении по поводу туберкулеза (снята с учета в противотуберкулезном диспансере), то беременность и роды у нее протекают благополучно. У женщин, перенесших нефрэктомию по поводу туберкулеза, должны быть учтены не только функция оставшейся почки и инфицированность мочевых путей, но и возможность внепочечного поражения туберкулезом (легких, суставов и других органов). В таких случаях необходимы тщательное обследование и заключение врача-фтизиатра противотуберкулезного диспансера.
Беременность у женщин после нефрэктомии по поводу почечнокаменной болезни обычно протекает нормально. Однако состояние женщин во время беременности может ухудшиться при наличии камней или пиелонефрита единственной почки.
В последние годы контингент женщин, перенесших нефрэктомию, пополнился больными, у которых почка удалена по поводу реноваскулярной гипертонии (если переводить дословно — почечно-сосудистое повышение артериального давления). Причиной повышения артериального давления при этом заболевании является поражение почечной артерии в результате врожденных особенностей развития сосудов или различных заболеваний. Единственным радикальным методом лечения таких больных является хирургическое вмешательство — нефрэктомия. После операции стабильно высокое артериальное давление довольно быстро нормализуется, и женщины приобретают возможность родить здорового ребенка, нередко неоднократно. В то же время у неоперированных больных беременность, как правило, заканчивается неблагополучно.
Нефрэктомия по поводу кисты почки (полости внутри почки) производится не часто, только при очень крупных кистах, приводящих к резко выраженной атрофии ткани почки, развитию тяжелых форм артериальной гипертонии. Вопрос о допустимости беременности у женщин, перенесших удаление почки по поводу кисты, решается индивидуально.
Единственная группа женщин, у которых беременность после нефрэктомии нежелательна, — это перенесшие удаление почки по поводу ее опухоли. Этим женщинам необходимо обсудить вопрос о перспективах беременности с онкологом, поскольку возможны различные варианты, зависящие от особенностей опухоли, времени, прошедшего после операции, возраста больной. Некоторым женщинам беременность может быть разрешена, другим — запрещена, третьим рекомендуют выждать определенный срок.
Медицинская «тактика» Чем бы ни была вызвана нефрэктомия, возможность сохранения беременности зависит прежде всего от состояния оставшейся почки. Функция почки и здоровье женщины в целом должны быть тщательно изучены. Лучше, если это будет сделано в урологическом или нефрологическом отделении, где возможности для такого обследования большие, чем в женской консультации или в родильном доме.
Очень важно выявить наличие инфекции мочевых путей. Пиелонефрит значительно ухудшает прогноз заболевания и течения беременности. Если почка была удалена по поводу туберкулеза, следует обязательно проверить мочу на наличие бактерий туберкулеза.
Таким образом, большинству женщин с одной почкой, сохранившейся после нефрэктомии вследствие различных заболеваний, можно беременеть и рожать без ущерба для их здоровья. Повторные роды в этих случаях не ухудшают состояния. Беременность противопоказана, если функция почки резко снижена, особенно при наличии почечной недостаточности и артериальной гипертонии.
Лечение инфекции мочевыводящих путей у женщин с одной почкой производится по тем же принципам, что и лечение пиелонефрита у женщин с двумя почками. При отсутствии пиелонефрита беременные, перенесшие нефрэктомию, обычно в лечении не нуждаются.
При врожденном наличии одной почки прогноз несколько хуже, чем у женщин сединственной почкой, оставшейся после удаления другой по поводу болезни. Единственная врожденная почка может быть неправильной формы, расположена в нетипичном месте, иметь изменения структуры. Она может сочетается с другими врожденными нарушениями мочеполовой системы (мочеточники, мочевой пузырь, в[email protected]#$%&, матка).
Врожденная единственная почка, расположенная в нетипичном месте, хуже справляется со своими функциями и сильнее реагирует на те или иные влияния, чем нормально расположенная почка, сохранившаяся после удаления больной почки.
Следует добавить, что врожденное отсутствие одной почки сопровождается обычно увеличением имеющегося органа. На эхограмме или рентгенограмме одна из почек отсутствует, а другая гораздо больших размеров. При нормальной ее работе почечная недостаточность не развивается.
Единственная врожденная почка более подвержена различным заболеваниям, чем каждая из двух нормальных почек. Инфекция этой единственной почки проявляется болями в поясничной области, лихорадкой, появлением в моче гноя и крови. Может развиться почечная недостаточность. У некоторых больных с врожденной единственной почкой беременность наступает редко.
Женщины с врожденным отсутствием одной почки, достигшие взрослого возраста, обычно не ощущают существенных неудобств. Однако во время беременности у них нередко возникает инфекция мочевых путей, повышается риск смертности плода и новорожденного и рождения незрелых детей.
Роды у женщин с врожденным отсутствием почки не имеют каких-либо особенностей. Исключение составляет нетипичное расположение почки в малом тазу, что часто приводит к ненормальному расположению плода и может препятствовать самопроизвольным родам. Тогда становится неизбежным кесарево сечение. Другой причиной, с которой связана большая частота кесаревых сечений, служат те или иные нарушения развития матки.
Таким образом, женщины с одной почкой в состоянии доносить беременность и родить ребенка, но они нуждаются в наблюдении, а порою и в лечении не только у врача акушера-гинеколога, но и у врача-уролога или терапевта на протяжении всей беременности.
Мне Г сначала наотрез отказала!!! а потом заставила принести разрешения терапевта и уролога. Теперь мы пробуем, но правда пока …
Описание патологии
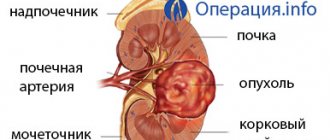
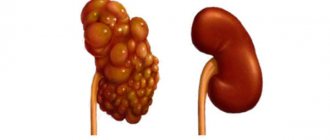
При почечно-клеточном раке происходит разрастание ткани органа. Возникает такое состояния, как на одной почке, так и сразу на двух. Очень часто поставив такой диагноз, врачи обнаруживают метастазы в других органах, как ближних, так и отдаленных.
Зачастую происходит разрастание почечных канальцах, так как через них проходит фильтрованная кровь. В общем виде злокачественная опухоль на почке – это клеточная масса, которая бесконтрольно делится, также она теряет свою способность к специализации, то есть не исполняет возложенные на нее задачи.
Важно! Чаще такой тип злокачественной опухоли диагностируют у жителей больших городов. Связывают это с неблагоприятной экологической ситуацией.
Терапия традиционными методами
Лечение может быть разным, все зависит от стадии, на которой выявили опухоль. Самые распространенные методики:
- Хирургическое вмешательство. Данный тип считается самым эффективным. Методика определяется в зависимости от стадии. Могут быть такие варианты – резекция или нефрэктомия. В первом случае происходит удаления только части больного органа, там где обнаружена опухоль. Во втором случае происходит удаление почки полностью.
- Гормонотерапия.
- Химиотерапия.
- Лучевая терапия.
- Иммунотерапия.
Классификация рака почек
По морфологическим и цитогенетическим признакам выделяют такие типы рака:
- Типичный, его еще называют светлоклеточным. Такой обнаруживают у 80% больных с раком почек. В процессе диагностики определяется патология 3 пары хромосом.
- Хромофобный. В данном случае разрастание ткани происходит в клетках кортикального слоя. Обнаруживается у 4-5% пациентов.
- Хромофильный папиллярный. В таком случае определяется утрата половой хромосомы определяющей мужской пол и трисомия. Обнаруживается у 7-14% больных.
- Рак собирательных трубочек. Самый редкостный тип, определяется в 1-2%.
- Неклассифицированный. Приходится в 2-5% случаев.
- Гипернефроидный – развивается из эпителиального слоя паренхимы органа. Могут быть разной величины, круглые или узловатые.
- Медуллярный.
Обратите внимание! Код болезни по МКБ 10 подразделяется на С64 и С65.
Стадии и степени
За счет проработанной системы определения стадии и степени развития рака почки удается с точностью узнать все о течении болезни, строении новообразования, степени развития. А это значит разработать правильную схему лечения. Часто используется международная классификация TNM, у этой аббревиатуры есть расшифровка. Конкретней:
- M – выявляет в организме метастатические признаки.
- N – позволяет дать оценку состоянию лимфоузлов больного.
- T – дает специалисту возможность узнать, где расположен первичный очаг разрастания новообразования.
Для выражения степени тяжести также используется обозначение G. К букве прибавляется цифровой индекс, чем он выше, тем хуже прогноз. Конкретней:
- G1 – клетки опухоли похожи на здоровые.
- G2 – степень изменения оценивается, как средняя.
- G3 – низкодифференцированные клетки.
- G4 – ткань недифференцированная, внешне она сильно отличается от здоровых клеток.
- Gх – степень дифференциации определить невозможно.
Также существует разделение по стадиям согласно классификации Робсона. В этом случае заболевание делят на 4 стадии.
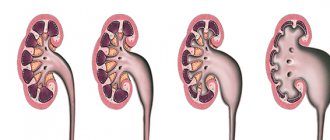
1 стадия
Развивается незаметно для больного. Опухоль в этом случае не бывает больше 2,5 см в диаметре. За края почки она не выходит, поэтому при пальпации ее обнаружить невозможно. Определение заболевания на этой стадии имеет положительный прогноз выздоровления в 90% случаев. Человек сможет вернуться к нормальному ритму жизни после удаления.
Причины развития
Причинами развития подобной патологии называют:
- Лишний вес.
- Курение. Оно увеличивает риск развития патологии на 50%.
- Стабильно повышенное артериальное давление.
- Работа с химикатами или в других вредных условиях.
- Поликистоз.
- Сахарный диабет.
- Вирусные инфекции.
- Длительный гемодиализ почек.
- Генетическая предрасположенность.
- Редкостные болезни.
Также выделяют следующие факторы риска:
- Мужской пол.
- Возраст. Чем старше человек, тем чаще диагностируется рак почки.
- Травмирование почки. Любое механическое воздействие повышает риск образования опухоли.
- Прием лекарств. Многие выводятся именно через почки, что приводит к химической интоксикации органа.
- Хронические болезни органа.
- Активное использование мочегонных препаратов.
- Расовая принадлежность. У чернокожих людей риск развития такой патологии выше.
Обратите внимание! Даже наличие всех этих факторов не гарантирует, что опухоль почек точно разовьется.
Внимание диете
Во время лечения рака почек важно соблюдать определенные правила питания. Диета исключает:
- Копченые, маринованные, соленые продукты.
- Газировки.
- Крепкий чай и кофе.
- Выпечка с кремом.
- Рыба и мясо в виде консервов.
- Все бобовые.
- Бульоны на мясе и рыбе.
- Сосиски, колбасы.
- Сало, жирное мясо.
- Следует полностью отказаться от алкогольных напитков.
Меню следует наполнить такими продуктами:
- Крупы.
- Яйца.
- Молоко и кисломолочные продукты.
- Пророщеные злаки.
- Любая растительная пища.
- Фрукты.
Можно есть, но в небольшом количестве вареное нежирное мясо и рыбу, сливочное масло, соль, специи.
Потреблять пищу следует небольшими порциями за 4-6 приемов в день. Вся еда употребляемая за день не должна весить более 3 кг. Количество выпиваемой води, сокращается до 1 л в сутки.
Методики диагностики
На ранних стадиях рак почки обнаруживается случайно, так как ни в состоянии больного, ни в его анализах, ни в самом органе явных изменений еще нет. Когда больной поступает с характерными жалобами, ему назначается комплекс исследований и анализов. Варианты обследований:
- УЗД – это самая доступная методика.
- КТ с введением контраста. Это позволяет определить точное местоположение опухоли, ее размеры, клиническую стадию, прорастания в соседние органы.
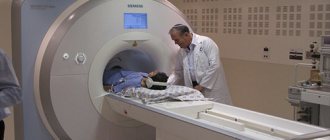
- МРТ. Данный метод используется реже, зачастую вместо КТ, если к поведению этой манипуляции есть противопоказания.
- Биописия. Она проводится с целью подтвердить наличие опухоли и помогает определиться с тактикой лечения.
- Рентген назначается, если есть опасность метастаз.
Также назначаются лабораторные анализы, среди них:
- Анализ мочи на определение примесей крови.
- Общий анализ крови, который помогает определить: малокровие, повышение уровня щелочной фосфатазы, мочевина в крови.
- Цитология.
- Общий анализ мочи.
Все эти диагностические мероприятия необходимы и важны для определения дальнейшей тактики лечения больного.
Явные симптомы
Симптоматика проявляется только со 2, 3, 4 стадии. На первой обнаружить заболевание сложно. Среди специфических симптомов:
- Боль в области поясницы, в месте проекции почек. Иногда припухлость.
- Примеси крови в моче.
- Возможно появление почечных колик.
- Боль при мочеиспускании.
- Отеки ног.
- Дисфункция печени.
- Тромбоз глубоких вен.
- Почка увеличивается в размерах.
Среди неспецифических симптомов:
- Повышенная утомляемость.
- Общая слабость, вялость.
- Потеря веса.
- Потеря аппетита.
- Повышение температуры тела.
Если от органа пошли метастазы, то симптоматика будет касаться еще и органов, куда они направлены. Конкретней:
- Мозг – боли, развитие невралгии.
- Легкие – кашель, кровохарканье.
- Печень – желтуха, боль в правом подреберье, горький привкус во рту.
- Кости – учащенные переломы, боль при движении конечностями.
Обратите внимание! Особая опасность этого заболевания в том, что диагностируется оно, зачастую, когда пошли метастазы в другие органы. Это очень усложняет лечение, живут с такими поражениями не долго.
Метастазы
Рак почек может дать метастазы в разные органы. Стоит помнить, что у 40-60% больных после постановки диагноза «рак почки» метастазы обнаруживаются. Они затрагивают разные органы. Чаще всего они определяются в: костях, легких, печени, надпочечниках, мозге, позвоночнике, реберно-ключичном пространстве.
У некоторых больных метастазы обнаруживают даже спустя 10 лет после проявления рака на первых стадиях и его лечения. Поэтому свое состояние, даже после курса лечения нужно постоянно контролировать.