03.08.2017
Дефлорационный цистит — это заболевание, которое связано с повреждением девственной плевы во время сексуального контакта и попадание патогенных микробов в мочеполовую систему.
Заражение инфекцией происходит, через сосуды лимфатической системы девственной плевы. Симптомы дефлорационного цистита наступают, через пару дней после дефлорации.
Что представляет собой заболевание?
После первой брачной ночи или интимной близости многие женщины жалуются на неприятные ощущения при мочеиспускании. Они начинают беспокоить уже через несколько часов или проявляются лишь через пару дней. Болезненные симптомы без грамотной терапии только нарастают:
- боли при половом контакте;
- частые позывы к мочеиспусканию;
- тяжесть в паху;
- жжение и зуд в уретре;
- гнойные или кровянистые выделения в моче;
- повышение температуры тела.
Женщина чувствует слабость, снижается работоспособность, постоянно тянет в туалет, но моча практически не отходит. Стенка мочевого пузыря и мочевые каналы воспаляются и начинают сокращаться. Создается ощущение, что мочевой пузырь полон, и его пора опорожнить. Это изматывающее состояние, признаки которого не дают нормально отдыхать ночью и вести привычный образ жизни днем.
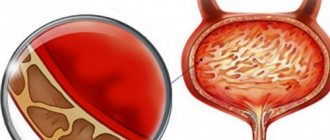
Возбудителями заболевания могут быть разные патогенные микробы. В зависимости от этого меняется цвет мочи, она может приобретать отталкивающий запах, мутнеть, выходить с песком или осадком. Грозный симптом – это наличие кровянистых сгустков. Это свидетельство того, что начали разрушаться стенки сосудов. В кровяное русло попадает урина, которая отравляет организм.
В первые часы больные жалуются на гипертермию. Показатели на градуснике порой показывают до 39 и выше. В таких ситуациях при появлении острой симптоматики нужно незамедлительно обращаться к врачу, который назначит правильное лечение дефлорационного цистита и порекомендует, какие меры предпринимать для профилактики рецидивов.
Как проявляется заболевание и что можно предпринять
Прослеживается четкая связь между появлением жалоб и половым актом. У женщины при посткоитальном цистите появляются жалобы на рези при частом мочеиспускании, боль, тяжесть внизу живота. Иногда может подняться температура до субфебрильных цифр. Нередко можно увидеть примесь крови в моче (гематурия).
Через несколько дней после полового покоя и приема уросептиков или антибиотиков явления воспаления купируются. После попытки возобновить половую жизнь, все повторяется.
Что предпринять?
Необходимо пройти обследование, это важно потому, что иногда за подобными симптомами может скрываться заболевание, передающееся половым путем, или еще какая-нибудь патология. Женщина должна осознавать, что на фоне постоянной инфекции мочевыводящих путей может наступить беременность, пролонгирование которой будет поставлено под угрозу.
С чего начать?
Запишитесь на прием к гинекологу и урологу. Иногда причина выявляется при физикальном осмотре на гинекологическом кресле и представляет собой неполный разрыв девственной плевы.
Эрозия шейки матки, которая также может провоцировать воспаление, может встречаться даже у девственниц, и развиваться по причине гормональных нарушений.
Кандидоз влагалища вовсе необязательно появляется при инфицировании во время секса, при ослабленном иммунитете достаточно курса антибиотиков, чтобы развилась молочница.
Юные женщины в погоне за модой иногда буквально изнуряют себя диетами, результатом такого поведения является дефицит массы тела. Юная леди сама ставит организм в условия выживания. Но природа достаточно мудра, в первую очередь, она выключает «ненужные» для выживания организма системы. При длительном голодании «ненужной» оказывается репродуктивная функция. В крови снижается уровень половых гормонов, уменьшается количество продуцируемой смазки, ослабевает иммунная защита.
Вышеперечисленное, безусловно, приводит к персистирующей инфекции мочевыводящих путей. Определить, нормальная ли у вас масса тела, можно по специальной таблице.
Диагностика заболевания
Сразу после обращения к врачу назначается диагностическое обследование, причем не только женщины, но и ее партнера:
- Мазок из уретры мужчины – необходим для выявления возбудителя. Его сдают утром после гигиенических процедур. Если анализ покажет инфекцию, то лечение придется проходить обоим молодоженам.
- Бакпосев мочи – берется у женщины для определения типа возбудителя и назначения правильной терапии.
- Влагалищный мазок показывает, инфицирован ли только мочеточник или еще и половые органы. В последнем случае начинают лечить и вагинальную инфекцию.
При тяжелом течении болезни проводится трансректальное, трансвагинальное, трансабдомиальное УЗИ, а также цистоскопия.
Инфекции, которые вызывают дефлорационный цистит у женщины
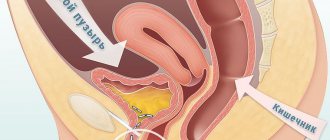
Главным фактором, от которого начинается заболевание дефлорационный цистит, является попадание бактерий в канал уретры. Это последствия разрыва девственной плевы при первом сексуальном акте. В женском организме, патогенные бактерии уже находятся, и они есть частью микрофлоры в органах половой системы. Только при первом сексуальном контакте, они начинают размножаться и распространяться по всем органам малого таза, и это приводит к воспалению в этих органах и в главном органе мочевой системы.
Дефлорационный цистит развивается вследствие попадания в канал уретры следующих патогенных микроорганизмов:
- бактерия трихомонада;
- грибок кандида;
- бактерии хламидии.
Не каждая женщина после первого сексуального контакта с мужчиной, болеет дефлорационном циститом. Прежде всего, это зависит от нормальной работы иммунной системы, которая включает защитные свойства организма на попадание патогенных бактерий, а также влияет на возможность размножения данных патогенных бактерий, благоприятные условия, которые создаются. К факторам, которые способны создать условия для благоприятного размножения патогенных микроорганизмов в мочевой системе и в системе половых органов, относятся:
- микротравмы и повреждение головки уретры — это следствие слишком страстного сексуального контакта. Даже не большие микротравмы на слизистой оболочке уретры, создают условия для распространения патогенных бактерий;
- не соблюдение правил интимной гигиены;
- если у женщины есть гинекологические заболевания, тогда это повод для распространения инфекций по органам, которые провоцируют эти болезни;
- наличие заболевания вагиноз — это заболевание, является инфекционным, но не вызывает воспаления в половых внутренних и наружных органах и проявляется в уменьшении лакто флоры в женском влагалище;
- наличие гинекологического заболевания кольпит — это инфекционное воспалительное заболевание половых органов, которое вызвано патогенными микроорганизмами: трихомонадами, бактериями стрептококка и хламидиями;
- наличие грибкового гинекологического заболевания кандидоз — это заболевание, следствие размножения во влагалище, грибка кандида;
- довольно часто, дефлорационный цистит развивается у тех женщин, у которых в организме есть патологии, связанные с почками. Патологии в органах малого таза и в почках, нарушает мочеиспускательный процесс, что приводит к застою урины в главном органе мочевой системы и является благоприятной средой для распространения патогенных бактерий;
- употребление алкоголя, жирной и острой еды.
Если женщина накануне перенесла нервное перевозбуждение или стресс, например свадебная церемония, тогда вероятность заражения мочевого пузыря дефлорационном циститом при сексуальном первом контакте возрастает.
Можно ли вести половую жизнь во время болезни?
На этапе лечения серьезной патологии важно, чтобы на мочеполовую систему не оказывалось дополнительное давление, и не произошло повторное инфицирование уретры. Врачи рекомендуют полностью отказаться от интима в период терапии. Если пара не прислушивается к советам медиков, то стоит придерживаться хотя бы следующих правил:
- Подмываться после интима с детским мылом.
- Принять душ.
- Не стимулировать клитор и уретру руками.
- Использовать презервативы.
- Отказаться от анального секса.
- Отдавать предпочтение позам, не оказывающим давления на мочевой пузырь.
Эти советы помогают на практике остановить воспалительный процесс, возникающий после дефлорации.
Какие факторы способствуют развитию патологии
Факторов, которые провоцируют развитие инфекции в мочевом пузыре, несколько:
• Слишком интенсивная половая жизнь,
• Травматизация (нарушение целостности) девственной плевы, разрыв, • Снижение иммунитета, • Наличие сопутствующей патологии мочеполовых органов, • Аномалии расположения мочеиспускательного канала (низкое расположение уретры способствует микроразрывам, натиранию тканей во время интенсивных движений пениса во влагалище), • Урогенитальный кандидоз, • Недостаточность женских половых гормонов в крови, и, как следствие, сухость влагалища из-за отсутствия достаточного количества смазки, • Низкая масса тела, • Неправильные гигиенические привычки, • Инфекции, передающиеся половым путем, • Использование спермицидов и других агрессивных веществ, • Прием гормональных контрацептивов.
Традиционное лечение медикаментами
Стандартная терапия цистита медового месяца включает антибиотики широкого спектра действия, обезболивающие, спазмолитики, противовоспалительные препараты. Облегчают течение патологии некоторые мочегонные средства, фитопрепараты и иммуномодуляторы.
После бактериального посева и определения типа возбудителя назначается антибактериальная терапия. Для ее проведения используют:
- Фуразолидон;
- Фурадонин;
- Рулид;
- Палин;
- Нормакс;
- Нолицин;
- Офлоксин;
- Ципрофлоксацин;
- Монурал.
Эти препараты убивают разнотипную патогенную микрофлору. Их дозировку, продолжительность лечения устанавливает врач, учитывая все имеющиеся хронические заболевания, запущенность патологии и возраст пациента.
Для облегчения состояния необходимы противовоспалительные средства, снимающие отечность тканей, спазмы, болевые ощущения:
- Диклофенак.
- Кетопрофен.
- Ибупрофен.
- Аспирин.
Из спазмолитиков назначают Баралгин, Но-Шпу, Папаверин, Дротаверин. Они устраняют спазмы стенок мочевых каналов и пузыря, рези, ощущение жжения, нормализуют отток мочи. При сильно выраженном болевом синдроме прописывают анальгетики — Нурофен.
Среди мочегонных препаратов врачи используют:
- Урегит;
- Лазикс;
- Гипотиазид;
- Маннитол;
- Фуросемид.
В период восстановления полезно пить травяные препараты, например, Цистон, Канефрон и Фитолизин, а для повышения иммунитета – Циклоферон или Анаферон, Лавомакс или Ликопид. Последние препараты укрепляют организм, предотвращают рецидив и нейтрализуют негативное влияние сильных антибиотиков. Улучшает клиническую картину противогрибковый препарат Флюконазол, а также витамины С и А.
Симптомы
Первые проявления болезни могут появиться сразу после окончания полового акта или спустя несколько дней, но началом болезни считается период дефлорации.
Появившиеся после секса неприятные ощущения девушки часто связывают с первым половым опытом и не считают опасными, поэтому не спешат обращаться к врачу.
Цистит у девственниц сопровождают такие же клинические признаки, как и при других формах заболевания:
- болевые ощущения и рези в нижней части живота;
- жжение при мочеиспускании;
- изменение запаха мочи;
- ощущение неполного опорожнения мочевого пузыря;
- частое мочеиспускание;
- помутнение мочи и примесь крови.
Если через некоторое время самочувствие улучшилось, это не является показателем выздоровления, а может свидетельствовать о переходе болезни в хроническую форму, при которой рецидивы могут сопровождать каждый половой акт.
Поэтому женщине, чтобы не допустить развития осложнений, необходимо пройти обследование с целью выявления причины данной патологии.
Народные средства для устранения дефлорационного цистита
Отвары и настойки целебных трав издревле использовались для купирования инфекционного процесса в мочеполовой системе. Это:
- Шишки хмеля.
- Полевой хвощ.
- Листья толокнянки.
- Зверобой.
- Розмарин.
- Клюква.
- Брусника.
- Корень лобистока.
Эти полезные растения обладают противовоспалительным и мочегонным действием, улучшают кровоснабжение органов малого таза, укрепляют весь иммунитет.
Облегчить боль и снять спазмы помогает аптечная ромашка, которую заваривают с чаем или отдельно. Ею также разрешено спринцевать влагалище. Во время терапии полезен чай с шиповником и медом.
Очищают мочеполовую систему мочегонные сборы, которые в широком ассортименте представлены в аптеках, например, алтайский или монастырский сбор. Народные целители рекомендуют принимать по стакану брусничного или клюквенного морса. Такие напитки восстанавливают силы и иммунные реакции организма.
Видео: цистит медового месяца.
Лечение
Способы лечения дефлорационного цистита зависят от его причины, тяжести течения, возраста пациента и сопутствующих воспалительных заболеваний.
После проведенной диагностики уролог назначает необходимый курс терапии. Основными лекарственными препаратами при цистите являются антибиотики, способствующие подавлению роста бактерий и приводящие к их гибели.
В период приема антибиотиков необходим одновременный прием препаратов, восстанавливающих микрофлору кишечника.
Незаменимыми помощниками в борьбе с циститом являются противовоспалительные и спазмолитические препараты, которые помогают уменьшить отечность слизистой оболочки мочевого пузыря, снять воспаление, купировать спазм уретры, что облегчает отток мочи и устраняет болевые ощущения.
При осложненном течении дефлорационного цистита для промывания мочевого пузыря используют антибактериальные растворы.
Рекомендуется применение уросептиков на основе лекарственных растений, обладающих антисептическим и противомикробным действием, в сочетании с другими средствами при комплексном лечении.
Они помогают устранить воспалительный процесс, снизить влияние болезнетворных микроорганизмов и улучшить работу мочевого пузыря и мочевыводящих путей.
Даже при исчезновении симптомов заболевания необходимо принимать все назначенные препараты в течение срока, предписанного врачом.
В период обострения заболевания необходимо отказаться от употребления острых и соленых блюд, увеличить количество выпиваемой жидкости до 2 л в день, что позволит улучшить отток мочи и предупредить застой в мочевом пузыре.
Самостоятельное лечение цистита недопустимо, так как недолеченное заболевание опасно возникновением пиелонефрита и других осложнений.
Профилактика воспаления мочевого пузыря
От дефлорационного воспаления легко уберечься и предотвратить его рецидивы, если соблюдать следующие правила:
- Перед первым половым актом следует отказаться от обильной еды и спиртного.
- Движения во время соития должны быть мягкими и плавными.
- Болевые ощущения при дефлорации уменьшит подушка или валик, подложенный под поясницу женщины.
- Необходимы длительные ласки, чтобы партнерша полностью расслабилась, и появилось достаточно вагинальной смазки.
- Во время секса лучше использовать контрацептивы – презервативы, надежно защищающие от инфекции.
Механическое повреждение уретры и вагины предотвратит дополнительная смазка. После полового акта специалисты рекомендуют помочиться и подмыть половые органы теплой водой с мылом. Важно ежедневно соблюдать интимную гигиену, не допускать переохлаждения и частых смен половых партнеров.
Профилактические меры болезни цистит
Во избежание повторного заражения циститом, необходимо выполнять некоторые профилактические правила:
- одеваться теплее и не переохлаждать организм;
- соблюдать диету, которая не раздражает мочевую систему;
- пить жидкость в достаточном количестве, до 3 литров, что поможет вымыванию бактерий из организма;
- своевременно опорожнять мочевой пузырь, застой мочи в нем способствует размножению микроорганизмов;
- ее носить синтетическое и тесное белье, такое белье препятствует нормальной циркуляции крови и нарушает воздухообмен в органах малого таза;
- утром и перед сном проводить гигиенические процедуры, это позволит смывать часть бактерий, которые выходят наружу при мочеиспускании и влагалищных выделений;
- после сексуального контакта необходимо принять душ — чужая микрофлора вызывает заболевания в мочевыводящей системе, в том числе и цистит;
- использовать в критические дни прокладки — тампоны задерживают кровь в организме, а это благоприятная среда для размножения микробов;
- правильно подтирать анус, после посещения туалета — необходимо проводить данную процедуру так, чтобы бактерии с ануса, не попали в уретру и влагалище;
- не заниматься незащищенным и беспорядочным сексом, что может спровоцировать не только цистит, но и станет поводом заражения половыми инфекциями и венерическими болезнями;
- не совмещать вместе анальный и вагинальный секс — это очень опасно для женского организма.
Своевременное диагностирование и лечение болезни цистит, позволяет предотвратить переход болезни в хроническую форму, а также уберечь от разрушительных осложнений цистита и от заболевания почек — пиелонефрита.
Хирургическое лечение ПЦ
Операция при посткоитальном цистите проводится лишь при выявлении четкой зависимости проявления признаков болезни от полового акта. Выбор методики и объем хирургического вмешательства проводится врачом на основании оценки показаний – сложности патологического процесса и возможного развития серьезных осложнений.
- Хирургическое вмешательство – это пластика по транспозиции дистальной (наружной) части уретры. В ходе операции, эта часть уретры с наружным ее отверстием, перемещается поближе к пещеристому телу клитора, где и фиксируется хирургическим швом рассасывающимися нитками.
- Если патология обусловлена образованием патологических тяжей, проводится операция по их резекции.
Такая хирургическая пластика устраняет дефекты, провоцирующие перемещение уретры в вагину при сексуальном контакте. Операцию проводят с применением анестезии (общей, местной или спинальной). Продолжительность процедуры – не более часа. Для эффективности процесса заживления в полость мочевого резервуара устанавливается специальный катетер, который удаляют спустя пару дней после операции.
Лечение в стационаре длится до 4-х дней. После хирургического вмешательства пациентки на протяжении 3–4-х недель не должны подвергаться физическим нагрузкам. На это время рекомендуется вовсе исключить сексуальные отношения.
Состояние беременности не является препятствием для проведения хирургической коррекции. И ее планирование желательно лишь спустя 3 месяца после операции. Сегодня, женщинам с признаками влагалищной дистопии, пластическая транспозиция рекомендована и при отсутствии клинической симптоматики. Это обусловлено профилактикой развития инфекций рецидивирующего характера и воспалительных процессов в шеечном отделе моче пузырного органа.
Что может стать причиной заболевания
Развитие заболевания может быть эпизодическим и проходить самостоятельно, но почти в 30% проявлений всех форм цистита у пациенток, воспалительный процесс в стенках МП рецидивирует, проявляясь характерной клиникой после каждого полового контакта – практически всегда.
Тщательное изучение проблемы показало, что основной провоцирующий показатель развития цистита медового месяца – сексуальная активность пациенток, существенно влияющая на их выделительную систему, и нарушение ими элементарных правил сексуального общения (в особенности – грубый нетрадиционный секс). Вообще, провокационных причин немало.
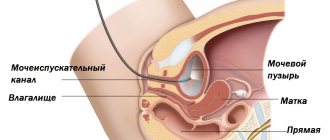
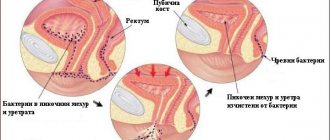
Лидирующее место в генезисе болезни занимает особое строение и расположение женской уретры.
По своему строению она имеет малую протяженность и достаточно прямую конфигурацию – без изгибов и сужений, что изначально предрасполагает к свободному проникновению инфекции через уретру в полость пузырного резервуара. Дополнительный источник инфекции – близкое расположение ануса к уретре. Нарушение самых элементарных норм гигиены способствует беспрепятственному проникновению в МП различных штаммов кишечной палочки и иных возбудителей болезни.
Анатомическое строение уретры и мочевого пузыря у женщин.
Совсем не просто предотвратить развитие воспалительных процессов в тканевых структурах моче пузырного органа, при наличии сопутствующих приобретенных или врожденных анатомических дефектов, обусловленных повышенной подвижностью и низким расположением дистальной зоны урины (когда ее вход расположен слишком близко к влагалищу).
Такая «посадка» уретры может быть следствием:
- Врожденного анатомического дефекта, называемого вагинальной или влагалищной дистопией.
- Либо приобретенной аномалии, развивающейся вследствие формирования тяжей (гимено — уретральные спайки) из обрывочных частей девственной плевы.
В период коитуса (сексуального контакта) член мужчины посредством возвратно-поступательных движений (фрикций), смещает наружную уретральную часть во влагалище. «Поршневые» движения мужского органа буквально загоняют микрофлору вагины в уретральный канал. Продвигаясь по восходящей она заселяется в полость пузыря, вызывая в его слизистой «выстилке» развитие воспалительных реакций.
Это и есть основная причина проявления посткоитальной формы цистита у женщин. Но кроме основного фактора, есть немало способствующих моментов, провоцирующих инфицирование МП в период интимной близости. Если их вовремя не выявить, чтобы минимизировать в ближайшее время, любое лечение будет безрезультативным или принесет только временное облегчение.
Не стоит надеяться на то, что если патология не проявилась после первого сексуального опыта, она не проявится вообще. Спровоцировать заболевание может обычный осмотр гинекологом на определение беременности, либо развиться даже в период менопаузы или после нее.
Способствующие факторы обусловлены:
- Частой сменой сексуальных партнеров.
- Не надлежащим уходом за секс-игрушками, применяемыми в процессе сексуальных контактов.
- Наличием воспалительных патологий гинекологического характера, неправильным их лечением, либо полным его отсутствием.
- Постоянным использованием химических средств контрацепции (спермицидов).
- Злоупотреблением горячих ванн с использованием агрессивно воздействующих средств интимной гигиены, что может нарушить природный баланс вагинальной флоры.
- Отсутствием применения вагинальных лубрикантов, необходимых при недостатке секреции естественной смазки.
- Постоянным использованием стрингов и белья из синтетики, несоответствующего размера.
- Длительным использованием гигиенических прокладок или несвоевременной сменой тампонов.
Все перечисленные факторы многократно усиливают свое влияние у женщин с проблемами обменного и гормонального характера. Поэтому повышенное внимание к перечисленным факторам должны уделять тучные женщины и пациентки с эндокринными патологиями. Скорость развития посткоитального цистита и вероятность рецидивов зависит от длительности интимных отношений их «стажа» и частоты.
Рецидивы болезни могут проявляться не только вследствие половой активности женщины, но и после нарушения рациона питания (жареное, острое, копченое), злоупотребления алкоголем, либо вследствие переохлаждения.
Продукты, которые следует исключить из своего рациона питания.