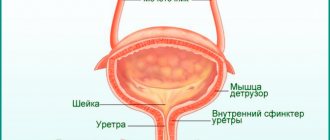
Вирусный цистит – форма воспаления мочевого пузыря, развивающаяся при нарушениях в иммунной системе.
Они могут быть связаны с заболеваниями (ВИЧ) или приемом препаратов, угнетающих иммунитет.
Некоторые вирусы способны вызвать воспаление даже в случае незначительного нарушения работы иммунной системы.
Рецидивирующие инфекции нижних мочевыделительных путей – частая проблема среди пациентов женского пола.
Этой патологией страдает до 30% женщин в возрасте 25-35 лет.
Среди мужчин этой же возрастной категории распространенность заболевания лишь 0,75%.
Основные проблемы, возникающие при рецидивирующем цистите:
- боль
- нейровегетативные расстройства
- сексуальные нарушения
Чаще всего цистит вызывает грамотрицательная бактериальная флора, в основном это кишечная палочка.
Это может быть также хламидия, грибок кандида, уреаплазма.
Иногда цистит вызывают вирусы.
Чаще всего это герпес или папилломавирус 16 и 18 типов.
Ранее считалось, что вирусная этиология рецидивирующего цистита характерна только для женщин с иммунодефицитом.
Но сегодня эти патологии встречаются гораздо чаще.
Потому что они могут быть вызваны ятрогенными (медицинскими) факторами.
Причиной становится:
- прием глюкокортикоидов, цитостатиков
- бесконтрольная антибиотикотерапия
- иммуносупрессивное лечение
Наиболее тяжелые вирусные циститы развиваются после трансплантации костного мозга.
В этом случае они могут быть вызваны:
- аденовирусом
- цитомегаловирусом
- паломавирусом
- герпесом 1, 2 и 6 типа
Развиваются тяжелые геморрагические циститы.
Это неблагоприятный прогностический фактор, так как вирусы поражают и другие органы.
Среди людей, у которых развился геморрагический цистит после трансплантации стволовых клеток, однолетняя выживаемость составляет лишь 16%.
У пациентов без значительного иммунодефицита острый цистит могут вызывать герпетическая и папилломавирусная инфекции.
Какие бактерии вызывают заболевание?
Воспалительный процесс на стенках (слизистой оболочке) мочевого пузыря характеризует бактериальный цистит. Диагностировать данное заболевание несложно, потому что симптоматика ярко выраженная.
Бактерии на стенке мочевого пузыря
Любые бактерии могут быть возбудителями бактериальной формы заболевания. Условно-патогенные микроорганизмы, составляющие микрофлору, не могут провоцировать инфекционно-воспалительные процессы.
Но, например, при слабом иммунитете, тяжелых формах заболеваний, травмах, вирусных болезнях условно-патогенная микрофлора может стать патогенной и вызвать заболевание. Патогенные микроорганизмы не являются частью нормальной микрофлоры и всегда становятся основной причиной бактериального цистита.
Условно-патогенные бактерии, вызывающие бактериальный цистит:
- стафилококки;
- гонококки;
- грибы Кандида;
- микоплазмы;
- стрептококки;
- кишечная палочка;
- уреаплазмы;
- синегнойная палочка.
Патогенные микроорганизмы, вызывающие бактериальный цистит:
- клебсиеллы;
- вирусы;
- колиформные микробы;
- листерии;
- бледная трепонема;
- протей;
- хламидии;
- трихомонады.
Каждая из бактерий вызывает заболевание мочеполовой системы с определенными характерными особенностями.
Наиболее распространенная причина воспалительного процесса – кишечная палочка. Этот микроорганизм присутствует в кишечнике, где бифидобактерии не позволяют ему размножаться, и не вызывает патологии.
При каких-либо воспалениях в мочеполовой системе, снижении уровня иммунитета, недостатке минералов и витаминов, кишечная палочка может попасть на слизистую оболочку (внутреннюю стенку) мочевого пузыря и спровоцировать воспалительный процесс.
В первую очередь необходимо заботиться о своей иммунной системе.
Диагностика и лечение
Прежде чем приступить к лечению, потребуется провести диагностику. Сбор анамнеза, осмотр и анализ общей клинической картины недуга дополняется следующими диагностическими процедурами:
Общий анализ мочи. Данный вид обследования очень информативен. Врач оценивает состав мочи, обращает внимание на степень ее помутнения. Наличие осадка, крови, гноя дает полную информацию о причине заболевания.- Общий анализ крови покажет, имеются ли воспалительные процессы в организме. Анализ поможет определить, на фоне каких заболеваний и инфекций развился цистит.
- Цистоскопия. Процедура проводится с использованием цистоскопа. Этот аппарат представляет собой тонкую трубку, снабженную видеокамерой и подсветкой, которую вводят в мочевой пузырь через мочеиспускательный канал. Таким образом изучают проблему изнутри. Врач осматривает имеющиеся патологии и характер воспаления.
- К дополнительным методам исследования можно отнести УЗИ, биопсию . Они могут назначаться на поздних стадиях недуга.
От разновидности вируса, вызвавшего воспаление в мочеполовой системе, зависит курс лечения. Антибактериальная терапия в данном случае не принесет желаемого результата. Вирусы не погибают под действием этих препаратов.
Лечение вирусного цистита ведется по двум основным направлениям:
- Укрепление иммунитета и защитных функций организма.
- Подавление вируса, вызывавшего болезнь.
К наиболее эффективным препаратам для повышения защитных функций человеческого организма относят:
- Виферон – средство, на основе интерферона животных. Лекарство борется с вирусами. Виферон выпускают в форме свечей, которые два раза в сутки с интервалом в 12 часов вводят в прямую кишку;
- Гелон – новый современный препарат, который, кроме того что уничтожает вирусы, еще и способствует регенерации тканей мочевого пузыря;
- Уро-гиал назначают по особым указаниям врача, приобрести этот препарат можно только по рецепту;
- Ацикловир и Ганцикловир являются эффективными препаратами против вирусов.
Острую боль снимают спазмолитиками – облегчить болевые ощущения помогает Но-Шпа и Папаверин. Спазмолитики расслабляют стенки мочевого пузыря, таким образом, при их растяжении во время мочеиспускания боль становится менее ощутимой.
Лечение вирусного цистита должно быть комплексным. Недуг лечат до устранения всех симптомов воспаления в мочевом пузыре. В ходе лечения требуется употреблять как можно больше жидкости.
Классификация возбудителей
Как отмечалось ранее, каждый микроорганизм-возбудитель вызывает свою характерную воспалительную реакцию.
По этой реакции цистит можно разделить на две группы:
- специфический – это воспаление, которое вызвано специфическими патогенными бактериями (половыми инфекциями): хламидиоз, трихомонады и т. д. Также к этой группе можно отнести цистит, вызванный инфекцией туберкулезного происхождения. Микробы, спровоцировавшие воспалительный процесс с отличительными чертами, присущими именно этому заражению и возбудителю, называют специфическими;
- неспецифический – это заболевание, которое проходит без каких-либо специфических симптомов и особенностей, возбудителями заболевания являются условно-патогенные бактерии, спровоцированные определенными условиями.
Бактерии, которые вызывают неспецифический цистит:
Симптомы заболевания:
- боль и дискомфорт внизу живота;
- зуд и покалывания;
- у женщин – выделения из влагалища, у мужчин – выделения из уретры;
- частое мочеиспускание;
- возможно появление противоестественных наростов на наружных половых органах.
В случае развития специфической инфекции обычно обнаруживаются:
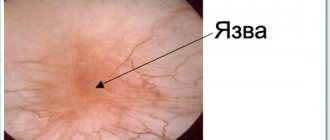
- язвы с плотными краями;
- увеличение лимфоузлов (при сифилисе);
- гной в моче.
Цистит, причиной которого стал вирус, часто сопровождается появлением ранок, кондилом, пузырьков и т. п. Неспецифический имеет инфекционный характер, поэтому хорошо поддается антибактериальной терапии.
Важно помнить, что вовремя начатое лечение цистита значительно ускорит выздоровление.
Домашние методы лечения и профилактики болезни
Облегчить симптомы заболевания можно с помощью домашних методов. Так, например, для облегчения боли можно воспользоваться грелкой. Ее располагают в нижней части живота.
Очень полезны сидячие теплые ванны. Они снизят боль и дискомфорт у женщин. В ванночки можно добавлять травяные настои. Так, отвар ромашки обладает обезболивающим свойством, восстановить слизистые оболочки, пораженные воспалительными процессами, помогут зверобой, кора дуба, сосна. Такие процедуры будут эффективны у женщин.
Пути передачи инфекций
Можно выделить несколько распространенных путей передачи болезни:
- гематогенный. Может возникнуть при переливании крови, наличии ран и порезов на теле. Например, при хирургических операциях или удалении зубов;
- лимфогенный. Данный путь передачи болезни предполагает распространение инфекции по лимфатическим сосудам. Через лимфу цистит часто передается при недостаточной чистоплотности;
- нисходящий. Проникнуть в мочевой пузырь могут бактерии, расположенные в мочеточниках и почках. Инфекция из воспаленных почек опускается и локализуется в мочевом пузыре;
- восходящий. Самый распространенный вариант. Инфекция поднимается по организму из воспаленной уретры и заражает мочевой пузырь;
- контактный. Часто возникает при игнорировании мер безопасности во время проведения цитологического обследования женщины, катетеризации или цистоскопии (обследование внутренней стенки мочевого пузыря).
Одним из путей заражения является мочеиспускательный канал. Неправильный уход за половыми органами и несоблюдение гигиены могут спровоцировать заболевание циститом.
Респираторные вирусы
При наличии запущенной вирусной инфекции в организме развивается геморрагическая форма цистита. Это когда инфекция через кровь вторгается в мочевой пузырь.
Вирусный цистит вызывают такие вирусы: простой герпес, ветряная оспа, опоясывающий лишай, цитомегаловирус, аденовирус.
При тяжело протекающей вирусной инфекции может развиваться геморрагический цистит. В данном случае инфицирование происходит через кровь и вызывает воспаление аденовирус, вирус гриппа, герпеса, парагриппа. В основном такой тип цистита проходит сам собой за несколько недель, без медикаментозного лечения. Однако, именно на фоне вирусных воспалений может развиться бактериальный цистит.
Вот вы и ознакомились с тем, какие бактерии вызывают цистит, той или иной формы.
Другие причины заболевания
Существует тесная взаимосвязь всех воспалительных процессов в организме. Именно поэтому заболевание одного органа способствует попаданию инфекции в другие органы. Образно выражаясь, идет заражение изнутри.
Цистит часто становится следствием следующих болезней:
- бронхит;
- кариес;
- ангина;
- отит;
- пиелонефрит;
- вагинит;
- кандидоз;
- герпес;
- хроническая форма тонзиллита;
- хламидиоз;
- трихомонадный кольпит;
- уретрит и т.д.
Цистит, возникший вследствие другого заболевания, называется вторичным. Однако само воспаление мочевого пузыря тоже может способствовать развитию другого заболевания. Самый распространенный случай, когда цистит переходит в пиелонефрит (воспаление почек).
Симптомы
Цистит — заболевание, характеризующееся неприятными выматывающими болями внизу живота, частыми позывами к мочеиспусканию, общим дискомфортом. На острых стадиях течения болезни может подниматься температура.
Независимо от природы возникновения недуга, всем его разновидностям присущи некоторые одинаковые признаки проявления:
- тянущие боли внизу живота;
- постоянные позывы к мочеиспусканию;
- ощущение неполного опорожнения мочевого пузыря;
- острая резь в пузыре или уретре при мочеиспускании;
- при запущенной стадии в моче может появиться кровь.
Симптомы, присущие определенным видам воспалений мочевого пузыря имеют, кроме вышеуказанных, некоторые индивидуальные черты проявления.
Наиболее распространенная форма заболевания — бактериальная. Вызывается чаще всего кишечной палочкой, стафилококком и стрептококком, остальные возбудители имеют ничтожный процент по статистике диагностического учета. Бактериальная разновидность в большинстве своем чаще прочих переходит в хроническую форму.
Вторая часто встречающаяся группа — воспалительные осложнения, имеющие под собой инфекционную основу. Причинами его возникновения являются вирусы гриппа, аденовирусы, вирусы герпеса I и II стадий, цитомегаловирус. Развивается недомогание при угнетенном иммунитете.
Риск возникновение вирусного цистита как вторичной инфекции особенно велик при массовых пандемиях гриппа, парагиппа. Симптомы вирусного цистита, в числе общих для всех проявлений воспаления мочевых путей, включают в себя появление геморрагического синдрома.
Третья по частоте возникновения форма обострения — грибковая. Кандидоз мочевого пузыря часто бывает осложнен уретральным или вагинальным воспалением, что делает этот вид недуга особо неприятной, болезненной. Приобрести эту разновидность заболевания можно при сбитом иммунитете либо при близком непосредственном контакте с носителем микоза.
Видео по теме
Коротко и внятно о причинах возникновения, симптомах и способах лечения цистита в телепередаче «Жить здорово!» с Еленой Малышевой:
Для диагностики цистита используют специальный и общий анализ мочи, мазок из влагалища, уретры, прямой кишки. Лечение проводится консервативным методом, с использованием фитопрепаратов, уроантисептиков и антибиотиков, при необходимости применяют обезболивающие лекарственные препараты. Здоровый образ жизни, постоянная поддержка высокого уровня иммунитета, достаточный гигиенический уход и умеренная половая жизнь станут залогом предотвращения появления цистита.
В прямой зависимости от того, какие инфекции вызывают цистит, находится назначаемая для борьбы с этим заболеванием схема лечения. Очень часто в этой ситуации допускаются серьезные ошибки: например, цистит вирусного происхождения лечится при помощи противовирусных препаратов, а заболевания бактериального генеза – при помощи антибактериальных средств. Поэтому грамотное лечение невозможно без проведения тщательного диагностического обследования пациента.
Как проводится диагностика?
Диагностические мероприятия направлены не только на идентификацию самого заболевания, но и на определение причин. Будет ли это бактериальный или небактериальный цистит, зависит дальнейший комплекс лечения. Диагностика включает следующие процедуры:
- Анализ мочи. Это общее исследование, а также дополнительные, включая бакпосев.
- Анализ крови.
- УЗИ. Обследуется не только мочевик, но и другие органы малого таза.
- Цистография или рентген с контрастным веществом.
- МРТ и КТ, если есть подозрения на нейрогенную причину заболевания.
- Для женщин может быть назначен мазок на флору.
Комплексное обследование дает информацию о стадии поражения мочевика, провоцирующих факторов, что и станет основой для дальнейшего терапевтического курса.
Для подтверждения диагноза при характерной клинической картине нужно сдать анализ мочи. Дополнительно врач может назначить инструментальные варианты исследования – цистоскопию, рентген, УЗИ. Бактериологического анализа достаточно, чтобы выявить возбудителя и назначить лечение.
Какие типы микроорганизмов могут вызвать воспаление?
Воспалительный процесс в стенках мочевого пузыря могут вызывать разные виды болезнетворных микроорганизмов: бактерии (условно-патогенные, патогенные и специфические), вирусы и грибки.
Когда причина болезни бактерии
При наличии предрасполагающих факторов воспаление мочевого пузыря может вызвать и условно-патогенная микрофлора, которая постоянно присутствует в организме человека. При этом пусковым механизмом для развития воспаления может стать:
- Грубое пренебрежение основными правилами личной гигиены, в частности, неправильное выполнение туалета половых органов, которое может привести к попаданию микроорганизмов, обитающих в прямой кишке, в просвет мочеиспускательного канала, а оттуда – в мочевой пузырь. Кишечная флора – самый частый возбудитель бактериального цистита.
- Проведение инструментальных лечебных или диагностических манипуляций. Очень часто цистит развивается после катетеризации мочевого пузыря, бужирования уретры или цистоскопии.
- Сопутствующее воспаление простаты у мужчин, которое приводит к повышению местной температуры тела и созданию условий, благоприятных для развития болезнетворной флоры.
- Сахарный диабет, приводящий к изменению химического состава мочи и снижению барьерной функции эпителиальной ткани.
- Беременность. Развитию цистита может способствовать как сдавление мочевого пузыря беременной маткой, так и изменение химических свойств мочи вследствие нарушения выделительной функции почек.
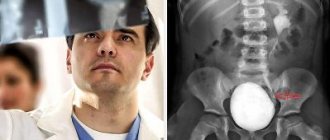
- Мочекаменная болезнь. Механическое перекрытие мочевыводящих путей способствует застою мочи и созданию условий, благоприятных для активизации условно-патогенной флоры.
- Заболевания верхних мочевыводящих путей и мочеиспускательного канала. Они повышают риск проникновения инфекции в полость мочевого пузыря.
Наиболее часто воспаление мочевого пузыря вызывают бактерии типа кишечной палочки, стафилококка, стрептококка, клебсиеллы, энтерококка и протеи.
Бактериальные циститы не принято относить к разряду инфекционных, так как в этом случае не происходит передачи возбудителя инфекции от одного больного человека к другому. Поэтому часто уролог при обнаружении в моче условно-патогенной флоры выносит диагноз неинфекционный цистит.
Если инфекция попала извне
Бактериальный цистит могут вызвать и бактерии, передающиеся половым путем. Такой цистит называется инфекционным. Наиболее часто воспаление мочевого пузыря вызывают следующие виды микроорганизмов:
- Гонококк. Чаще всего гонококковый цистит встречается у пациентов женского пола, с низким уровнем иммунной системы, страдающих воспалением мочеиспускательного канала, наружных половых органов и влагалища.
- Хламидии. Этот вид микроорганизмов вызывает снижение защитных свойств слизистой оболочки мочевого пузыря и активизацию условно-патогенной микрофлоры. Поэтому при хламидиозе чаще имеет место неинфекционный цистит, однако причиной его послужило вторжение хламидий.
- Уреаплазма и микоплазма. Эти внутриклеточные паразиты часто обнаруживаются у пациентов, страдающих длительно текущим хроническим воспалением мочевого пузыря.
Воспалительный процесс могут вызывать и простейшие, в частности, трихомонада. Однако существование трихомонадного цистита отрицается многими специалистами.
Циститы, вызванные микроорганизмами, передающимися половым путем, имеют наиболее злокачественное течение и могут приводить к развитию хронического воспаления и поражению половых органов. Часто такие воспалительные процессы принимают бессимптомное течение, приводя к развитию серьезных изменений в стенках мочевого пузыря.
Передается ли цистит половым путем при незащищенных контактах?
16.04.2017
8.3 тыс.
5.5 тыс.
7 мин.
Время чтения: 7 мин.
Цистит (воспаление слизистой мочевого пузыря) – одна из самых распространенных патологий мочеполовой системы, особенно среди женщин. С теми или иными проявлениями цистита хотя бы раз в жизни сталкивалась каждая женщина, независимо от ее возраста.
Ежегодно в России регистрируется до 35 миллионов случаев данного заболевания, причем женщины встречаются с симптомами цистита в несколько раз чаще, чем мужчины.
В связи с широким распространением этой болезни, часто имеющей хроническое рецидивирующее течение, актуальной для пациента является информация о путях передачи инфекции при цистите. Самые популярные вопросы на приеме у врача: “Передается ли цистит половым путем? Заразен ли цистит для полового партнера?”
Ответ на этот, казалось бы, простой вопрос неоднозначен, ведь все зависит вида цистита, его основного возбудителя. Некоторые виды цистита действительно могут передаваться при половом контакте.
Клинические проявления воспаления слизистой мочевого пузыря достаточно специфичны. Наиболее частыми симптомами болезни являются:
- 1Боли и жжение внизу живота, усиливающиеся при мочеиспускании;
- 2Частые ложные позывы к опорожнению мочевого пузыря;
- 3Выделение мочи частыми малыми порциями;
- 4Внешне моча может выглядеть мутной и содержать различные патологические примеси – слизь, хлопья, а в тяжелых случаях кровь;
- 5Иногда может повышаться температура тела до субфебрильных цифр, хотя для неосложненного цистита это не характерно. Наличие повышение температуры всегда говорит о тяжести болезни и неблагоприятном прогнозе для пациента.
Основные клинические симптомы патологии проявляются быстро (острое начало), достигают пика своей выраженности к концу первых суток заболевании и могут сохраняться до 6-7 дней; на 2-3 дня больные могут утрачивать трудоспособность.
Подтвердить диагноз можно лабораторно. Так, при рутинном исследовании общего анализа мочи можно обнаружить повышение уровня лейкоцитов, протеинурию и бактериурию.
Виды уропатогенов
При рассмотрении проблемы передачи цистита при половом контакте важно выделить две большие группы циститов, в основе которых лежат два принципиально разных инфекционных процесса:
- 1Неспецифические – вызванные разнообразной неспецифической патогенной и условно-патогенной микрофлорой;
- 2Специфические – вызванные половыми инфекциями.
Отдельно следует выделить посткоитальный цистит – это особый вид цистита, обычно обусловленный неспецифической микрофлорой и связанный с врожденными или приобретенными анатомическими особенностями женщин (дефекты расположения наружного уретрального отверстия, его гиперподвижность при половом контакте).
Резюмируя вышесказанное, ответ на вопрос о половой передаче цистита кроется именно в изначальной причине его вызвавшей. Рассмотрим это подробнее.
Неспецифический цистит
Данный вид воспаления пузырной слизистой обусловлен неспецифической патогенной и условно-патогенной микрофлорой (частью нормальной микрофлоры кожи и слизистых человека).
Наиболее типичными возбудителями неспецифического цистита являются:
- 1Кишечная палочка (70-80%);
- 2Протей (8%);
- 3Клебсиелы (3,7%);
- 4Стафилококки и стрептококки (2-4%).
Большое значение имеют также микоплазмы (M. hominis) и уреаплазмы (Ureaplasma urealyticum). Их не относят к возбудителям ЗППП, однако, эти условно-патогенные микроорганизмы являются частой причиной хронических рецидивирующих циститов.
Самый частый возбудитель инфекций мочевыводящих путей (далее ИМП) – кишечная палочка – является нормальным представителем кишечной микрофлоры и не относится к абсолютным патогенам.
Иногда, в силу анатомических причин, при пренебрежении правилами личной гигиены, она попадает в просвет уретры, где восходящим путем проникает непосредственно в мочевой пузырь, провоцируя симптомы воспаления.
Способствовать проникновению кишечной палочки в мочевой пузырь могут:
- 1Изменение нормальной микрофлоры влагалища, снижение количества вагинальных лактобацилл, влагалищный дисбиоз, разрастание дрожжевой флоры;
- 2Нарушение гормонального фона, прием гормональных препаратов, наличие заболеваний эндокринной системы;
- 3Частые переохлаждения, в том числе локальные;
- 4Диета богатая углеводами, насыщенными жирами и бедная овощами, фруктами, пищевыми волокнами;
- 5Ношение тесного белья и одежды, что нарушает процессы кровоснабжения малого таза;
- 6Наличие постоянного очага инфекции в организме, склонность к нарушениям стула и дисбиозу кишечника;
- 7Нарушение правил здоровой интимной гигиены, регулярное использование ежедневных прокладок;
- 8Недостаточно частая смена тампонов и гигиенических прокладок в период менструаций;
- 9Сидячая работа и малоподвижный образ жизни (застойные явления в органах малого таза);
- 10Использование нетрадиционных видов половых контактов (оральный, анальный).
Самым частым путем проникновкения патогенных микроорганизмов в просвет мочевого пузыря является именно восходящий подъем инфекции из уретры, однако возбудитель цистита может проникнуть в слизистую лимфогенным и гематогенным путем (с током лимфы и крови).
Неспецифический цистит относится к наиболее распространенным видам ИМП и составляет около 60-80% всех случаев заболевания. При правильно подобранном лечении он достаточно быстро купируется и не наносит существенного вреда организму.
Данный вид цистита не является заразным и не передается партнеру при половом контакте. Иными словами, им невозможно заразиться половым путем.
Почему женщины страдают ИМП чаще?
Согласно статистике, заболеваемость циститом среди женщин примерно в 6-8 раз выше по сравнению с мужчинами. В основном, это связано с особенностями женской анатомии.
Женская уретра анатомически отличается от мужской. Она несколько короче и значительно шире, а также не имеет физиологических изгибов и сужений. Наружное отверстие уретры у женщин расположено рядом с входом во влагалище и анусом, что способствует заносу инфекции в уретру, откуда она восходящим путем попадает в полость мочевого пузыря, провоцируя воспаление его слизистой.
Как уже было сказано выше, заболеваемость циститом среди мужчин достаточно низка и составляет всего 4-5 случаев на 100 тысяч населения. Так как мужская уретра узкая, извитая, имеет большую протяженность по сравнению с женской, то возникновение симптомов цистита у мужчин под влиянием условно-патогенной флоры (кишечная палочка) наблюдается редко.
Условно-патогенная флора у мужчин обычно задерживается в просвете уретры, поэтому чаще наблюдаются клинические проявления уретрита.
Поэтому появление у мужчин симптомов воспаления слизистой мочевого пузыря должно насторожить врача и пациента в отношении специфической его природы.
Неспецифический цистит у мужчин более вероятен при снижении иммунитета, наличии грубой сопутствующей патологии, дефектах строения уретры и т.д.
Понятие о специфической инфекции
Специфическим называют цистит, который вызван патогенными микроорганизмами, отнесенными в группу возбудителей половых инфекций (ЗППП).
Если цистит является специфическим, то передача его при половом контакте происходит более, чем в 80% случаев.
Основными инфекциями с половым путем заражения, способными приводить к воспалению слизистой мочевого пузыря, являются:
- Хламидиоз – возбудитель Chlamydia trachomatis. Одно из самых распространённых ЗППП. Часто протекает малосимптомно и не имеет специфических клинических признаков, особенно у женщин. Возможно появление неприятных выделений из влагалища, уретры, генитального зуда. У генетически предрасположенных лиц симптомами болезни, помимо явлений уретрита или цистита, могут являться увеит и несимметричный артрит (триада Рейтера).
- Гонорея – возбудитель грамотрицательный диплококк Neisseria gonorrhoeae. Специфическими признаками, позволяющими заподозрить гонорею являются густые гнойные выделения из уретры, влагалища, генитальный зуд, боли и жжение при половых контактах;
- Трихомониаз – возбудитель Trichomonas vaginalis. Отличительными симптомами служит появление у женщин обильных водянистых или пенистых выделений из влагалища, имеющих желтоватый цвет. Мужчины могут отмечать выделения из уретры. Больных беспокоит генитальный зуд, а также склонность к образованию язв на слизистых оболочках половых органов;
- Микоплазмоз – возбудитель Mycoplasma genitalium.
Как отличить цистит, вызванный половой инфекцией?
Важно запомнить: Определить природу воспалительного процесса можно только на приеме у врача, однако существует ряд признаков, способных насторожить в плане половой инфекции.
Основные отличия цистита, вызванного ИППП:
- 1Специфический цистит у женщин ВСЕГДА сопровождается вагинитом, влагалищными выделениями, а иногда генитальным зудом и диспареунией.
- 2У мужчин при длительном течении половой инфекции возможно развитие простатита и бесплодия.
- 3Начинается специфический цистит, как правило, с явлений уретрита.
- 4При осмотре можно выявить покраснение и патологические выделения из мочеиспускательного канала.
- 5Цистит на фоне ЗППП устойчив к стандартной терапии и имеет затяжной прогрессирующий характер.
- 6Часто развивается после смены полового партнера или после незащищенного сексуального контакта.
- 7Следует отметить, что цистит у мужчин всегда требует их обследования на половые инфекции.
Посткоитальный цистит
Также стоит упомянуть посткоитальный цистит, который возникает у женщин непосредственно после полового контакта.
Обычно он обусловлен неспецифической микрофлорой, однако в четкой хронологической связи с интимной близостью, поэтому многие женщины считают, что он имеет половой путь передачи. Это распространенное заблуждение.
Проникновению неспецифической микрофлоры в полость мочевого пузыря при половом контакте, помимо анатомических особенностей женской уретры, может способствовать такая врожденная аномалия развития как гипермобильность наружного уретрального отверстия и перенос его непосредственно на границу с эпителием влагалища.
При такой аномалии во время полового акта флора из влагалища забрасывается в уретру, что впоследствии может приводить к возникновению уретрита или цистита.
Дебютирует такой цистит, как правило, с началом половой жизни, имеет хронический вялотекущий характер и плохо поддается терапии.
Встречается посткоитальный цистит исключительно у женщин. Основным отличием, позволяющим дифференцировать данный вид цистита от специфического, является отсутствие симптомов воспаления половых органов.
Меры профилактики посткоитального цистита:
- 1Ношение нижнего белья из экологичных и пропускающих воздух материалов.
- 2Соблюдение правил здоровой интимной гигиены, ежедневные подмывания теплой водой без использования агрессивных моющих средств, а также подмывания до и после полового контакта.
- 3Принудительное мочеиспускание после половой близости.
- 4Отказ от использования спермицидов, нарушающих влагалищную микрофлору.
- 5Использование дополнительной смазки при половом акте.
- 6Отказ от спринцеваний.
- 7Профилактика переохлаждений.
- 8Соблюдение питьевого режима.
Осуществлять профилактику посткоитального цистита можно и нужно всем женщинам, склонным к данной проблеме. При отсутствии эффекта от профилактических мероприятий обязательно следует обратиться к врачу для индивидуального подбора терапии, а возможно и для хирургической коррекции.
Вместо заключения
- Как можно убедиться из представленных выше данных, обычный цистит, вызванный неспецифической микрофлорой, не передается половым путем от женщины к мужчине; им невозможно заразиться при незащищенных контактах.
- Цистит, возникающий на фоне ЗППП, передается от одного партнера к другому при незащищенном половом акте в большинстве случаев.
- Посткоитальный цистит в конечном итоге связан с особенностями физиологии, анатомии и дефектами в расположении наружного уретрального отверстия.
- Передача инфекции женщине при цистите у мужчины более вероятна по той причине, что воспаление мочевого пузыря у мужчин наиболее часто связано именно с ЗППП. Поэтому рекомендуют откладывать сексуальный контакт с мужчиной, имеющим симптомы цистита до полного исключения у него ЗППП.
- Уточнить потенциальную опасность для своего полового партнера можно у лечащего врача, который наблюдает пациента и назначает антибактериальную терапию. При любых сомнениях лучше отказаться от интимной близости до полного выздоровления.
- 1Филиппович С. В, Московенко Н. В., Новиков С. Б., Генне Г. А.
Цистит у женщин / Под ред. Г. Б. Безнощенко. М.: Мед. книга; Н. Новгород: Изд. НГМА; 2004. - 2Профилактика рецидивов цистита у женщин репродуктивного возраста / Е. В. Кульчавеня // Восточно-Сибирская Межрегиональная научно-практическая конф. урологов и нефрологов «Актуальные вопросы урологии и нефрологии» : сб. материалов.
— Красноярск, 2014г; - 3Кондратьева Ю. С. Анализ частоты встречаемости урогенитальных инфекций и оценка факторов риска при хронических циститах у женщин / Ю. С. Кондратьева, А. И. Неймарк // Медицина и образование в Сибири : сетевое научное издание. — 2013. — № 5.
Источник: https://sterilno.net/urology/inflammatory-processes/peredaetsya-li-cistit-polovym-putem.html
Отличительные признаки воспаления
Как правило, симптомы разных видов цистита совпадают. В основном они носят характер болевых ощущений, возникающих в процессе выведения мочи и в покое. Характерны такие сопутствующие признаки, как:
- небольшие порции выделяющейся мочи;
- увеличение частоты мочеиспусканий;
- срочное мочеиспускание (нестерпимые позывы к нему);
- ощущение не полностью опорожненного мочевого пузыря;
- субфебрильная температура тела;
- озноб;
- слабость и утомляемость;
- боль внизу живота.
Изменяются физические и химические характеристики мочи, что внешне проявляется как нетипичный ее цвет и запах. Нарушается половой акт, во время него может появляться резкая болезненность.
Бактериальные инфекции часто вызывают образование хлопьев в моче и ее помутнение. Однако это не является достоверным признаком бактериального процесса.
О характере имеющегося воспаления и его наиболее вероятных причинах можно судить по истории заболевания. Если накануне появления признаков цистита имели место новые половые связи, наблюдалось ощущение легкого жжения в мочеиспускательном канале или влагалище (у женщин), а также отмечались нетипичные влагалищные или уретральные выделения, подозрение падает на инфекционную природу заболевания.
В случае когда перед появлением клинических признаков имело место переохлаждение, стрессовая ситуация, простудное заболевание, а сами признаки появились неожиданно или на фоне незначительных ноющих болей в паховой области, наиболее вероятной причиной воспаления является банальная микрофлора. Вероятность ее активизации возрастает при наличии сопутствующих заболеваний мочевыделительной системы, беременности, в пожилом возрасте.
Если речь идет о хроническом воспалительном процессе, исключается вирусное его происхождение. Поддерживать воспаление в течение долгого времени может только бактериальная флора.
Почему после интимной близости может возникнуть цистит ?
Циститом называют заболевание инфекционно-воспалительного характера, которое поражает слизистый эпителий мочевого пузыря.
С подобной проблемой сталкиваются многие представительницы женского пола, и большинство из них отмечают, что нередко воспаление развивается после сексуальных взаимоотношений с мужчиной.
Клинические признаки патологии крайне неприятны и болезненны для женщин, поэтому терпеть их не стоит ни в коем случае.
Терапию необходимо начинать вовремя, чтобы избежать появления угрожающих последствий и осложнений. В данной статье мы разберем, почему развивается цистит после интимной близости, а также как диагностировать и лечить этот недуг.
Развитие патологии после полового акта
Воспалительное заболевание мочевого пузыря, возникающее непосредственно после полового акта называется посткоитальным циститом.
Данную болезнь от других разновидностей отличает именно тот факт, что основной причиной ее развития является сексуальный контакт женщины с представителем противоположного пола.
Подобная форма воспаления мочевого пузыря может сопровождаться появлением разных симптомов – резей, дискомфорта, болей в нижней части живота.
Лечение цистита в таких ситуациях нередко оказывается безрезультатным, а признаки патологии исчезают лишь на тот период времени, пока не состоится очередной половой акт. Часто инфекционно-воспалительный процесс развивается из-за особенностей анатомического строения уретрального канала женщины или ее мочевыделительных органов.
Цистит после полового акта проявляется в результате проникновения в мочевой пузырь болезнетворных микробов – обычно бактериальных или вирусных, иногда грибковых.
Решить такую проблему можно лишь с помощью квалифицированного специалиста, который сможет установить правильный диагноз и назначить эффективное лечение посткоитального воспаления.
Интересно, что представители мужского пола нечасто болеют данной формой цистита – это обусловлено особенностями строения их мочеиспускательного канала, в который инфекции проникнуть крайне затруднительно. Причины развития подобной патологии у мужчин – простатит, венерические болезни и ряд других урологических нарушений.
Внимание! Симптомы цистита после интимной близости – вполне возможное явление. Многие представители сильного пола не слишком заботятся о здоровье своей мочеполовой системы.
К врачу они обращаются слишком поздно, когда клинические признаки заболевания доходят до критической отметки, вызывают сильную боль и дискомфорт.
Вот почему в большинстве ситуаций именно мужчины выступают основными переносчиками вредоносных микроорганизмов.
Какие причины могут вызвать развитие этой болезни?
Как уже говорилось ранее, цистит после сексуальных отношений возникает на фоне инфекционного поражения мочеиспускательного тракта различными микробами. В процессе полового акта женщинам обычно передаются такие возбудители патологии, как хламидия, кишечная палочка, трихомонада, кандиды и прочие бактерии.
Болезнетворная микрофлора оседает на стенках пузыря. Проникнуть в данный орган она может через пенис мужчины, уретральный канал либо в результате анального секса.
Обнаружить первые симптоматические проявления посткоитального цистита у женщин можно спустя несколько часов после полового контакта с представителем мужского пола.
В медицине выделяют следующие причины возникновения воспаления мочевого пузыря у пациенток непосредственно после интимных взаимоотношений:
- Анатомические особенности – иногда канал уретры у представительниц слабого пола располагается слишком близко к входу в полость влагалища. В таком случае вредоносные инфекции без особого труда могут попасть на слизистую мочеиспускательных органов и вызвать воспалительный процесс. Подобное явление наблюдается у девушек очень редко.
- Совмещение традиционного секса с другими его видами – некоторые пары часто практикуют анальный и оральный половой контакт. Если эти типы интима следуют перед вагинальным сексом – женщина в скорости может обнаружить у себя клинические признаки цистита. Дело в том, что спровоцировать подобное заболевание может кишечная палочка, которая в большом количестве обитает в пищеварительном тракте. Там она приносит исключительную пользу организму, но попадая на слизистый эпителий мочевыводящих органов, может вызвать воспаление.
- Венерические инфекции или ЗППП – также являются непосредственным источником бактерий и причиной возникновения такой патологии, как цистит.
- Первый опыт сексуальных взаимоотношений – в процессе такого контакта происходит разрыв девственной плевы. В вагинальной полости образуются микроскопические спайки на слизистой – а они поначалу могут мешать полноценному закрытию отверстия мочевыводящего канала. В результате инфекционные агенты получают беспрепятственный доступ к мочевому пузырю девушки.
- Нарушение гигиены – нерегулярное мытье рук или половых органов у представителей обоих полов может вызвать симптомы посткоитального цистита.
- Нехватка смазки, занятия сексом в грубой форме – эти факторы способствуют механическому повреждению не только слизистой вагинальной полости, но и канала мочеиспускания. Образованные микротрещины и ранки создают прекрасные условия для развития и размножения патогенных возбудителей.
Симптоматические проявления
Женщины, которые часто сталкиваются с признаками этого недуга, знают, насколько болезненным и опасным является посткоитальный цистит. При таком заболевании половая жизнь становится просто невыносимой, так как клинические симптомы воспаления мочевого пузыря возникают практически сразу после секса с партнером.
https://www.youtube.com/watch?v=piDbAHz8jqg
Первые проявления этой патологии выражаются в форме болезненных ощущений, зуда, жжения либо покалывания, которое появляется главным образом в процессе выхода мочи из уретры.
Женщина начинает слишком часто посещать уборную, при этом количественные показатели выделяемой мочи резко уменьшаются. Заболевание сопровождают и такие симптомы, как болезненность в поясничной и надлобковой области, внизу живота.
Цистит после полового акта нередко вызывает изменение запаха и окраски урины, появление в ней примесей крови.
Характерным признаком будущего осложнения является болезненность во время выхода мочи из пузыря.
Проявляется он после чрезмерно активного интимного контакта, особенно если он включал не только традиционные виды секса.
Боль может стихнуть через 2-3 суток, но впоследствии даже небольшая травма уретрального канала, появившаяся в процессе полового акта, может спровоцировать скорый рецидив недуга.
Так как в данной ситуации женщина испытывает болезненность и дискомфорт, она начинает все чаще отказывать партнеру в близости. Возникают ссоры, которые нередко заканчиваются неврозом и психическими нарушениями. И даже в подобных случаях многие представительницы прекрасного пола отказываются идти к доктору, продолжая заниматься самостоятельной терапией заболевания.
Важно! Своевременно не пролеченный цистит нередко принимает хроническое течение. Неприятная симптоматика патологии в такой ситуации проявляется в результате каждого сексуального контакта! Не менее опасным осложнением данной болезни считается переход инфекционно-воспалительного процесса на другие жизненно-важные органы пациентки – развитие пиелонефрита, уретрита.
Диагностические методы
Подтвердить диагноз в случае посткоитального цистита может только лечащий врач. С этой целью специалист назначает женщине проведение общего исследования мочи и крови, бактериальный анализ, УЗИ органов малого таза, эндоскопию, а также гинекологическое обследование половой системы, в процессе которого берется влагалищный мазок на флору.
Для начала пациентка сдает мочу и кровь на общий анализ – он помогает доктору выявить воспалительные процессы, протекающие в мочевыводящем тракте, оценить некоторые свойства урины (необходимы для постановки соответствующего диагноза).
Обязательно проводится бактериальное исследование – посев мочи на питательную среду, анализ влагалищного мазка. Подобные методы диагностики болезни позволяют выявить причину заражения и штамм вредоносных микроорганизмов.
Зная вид инфекционных возбудителей, врач впоследствии сможет назначить эффективное лечение данной патологии.
Из инструментальных способов исследования при таком заболевании, как цистит после близости половых партнеров, применяют УЗИ и цистоскопию.
- УЗИ – в случае воспаления мочевого пузыря данный вид диагностики может проводиться через уретральный тракт, брюшную стенку или прямую кишку. Анализ всегда выполняется в состоянии наполненного мочевого пузыря. Прямокишечный тип обследования выбирают только в тех ситуациях, когда подозревают наличие патологического нарушение в этом органе. В остальных случаях УЗИ производится через переднюю брюшную стенку. Если у женщины присутствуют болезненные ощущение в пояснице, спине или другие симптомы пиелонефрита – врач назначает проведение УЗИ почек.
- Цистоскопия – предполагает обследование всего канала мочеиспускания. Выполняется при помощи цистоскопа – особого аппарата, снабженного оптическим механизмом. На данный момент различают два типа оптических систем – жесткую и подвижную (гибкую). Благодаря работе гибкого цистоскопа изображение слизистой выводится на специальный монитор, а жесткий просто увеличивает картинку, позволяя полностью осмотреть уретру.
Основные принципы терапии
Для подбора наиболее эффективной схемы терапевтического воздействия на воспаленный мочевой пузырь необходимо проведение таких диагностических мероприятий, как:
- общий анализ мочи;
- биохимическое исследование мочи;
- бактериологический посев мочи;
- ультразвуковое и рентгенологическое исследование мочевого пузыря;
- цистоскопия;
- исследование мочи методом полимеразной цепной реакции.
По результатам анализов определяют характер и степень воспалительного процесса, устанавливают конкретный тип возбудителя. Назначается лечение, учитывающее природу заболевания.
Особое значение имеет подбор препаратов, обладающих способностью уничтожать возбудителя инфекции.
Кроме того, назначенные препараты должны применяться в оптимальных дозах. Нарушение этого правила приводит к образованию устойчивой микрофлоры и хронизации процесса.
При борьбе с хроническими формами болезни лечение проводится на фоне иммуномодулирующей терапии.
Инфекционный цистит сопровождается специфическими дискомфортными тянущими ощущениями в области малого таза в сочетании с болью при мочеиспускании. Лечение основывается первоначально на определении возбудителя. Для достижения стойкого результата требуется комплексная терапия, чтобы убрать не только клинические проявления, но и источник заражения.
Диагностика и лечение
Для правильного излечения следует определить тип заболевания, его стадию. Для точной диагностики нужно сдать анализы крови и мочи (бактериальный посев и посев на чувствительность к антибиотикам), пройти обследование у уролога. Может понадобиться цистоскопия или УЗИ. Женщинам также не следует забывать про регулярные посещения гинеколога.
При медикаментозном купировании воспалений мочевыводящих путей лечащим врачом назначается курс приема лекарственных препаратов, коррекция питания, соблюдение щадящего режима жизни на время лечения.
По результатам анализов врач назначает лечение. Для каждого вида воспалений существует соответствующая терапия. Лечение вирусного цистита потребует приема антибиотиков, противовирусных препаратов (арбидол, амиксин) и иммуномодуляторов.
Существует широкий спектр современных антибактериальных препаратов, успешно применяемых для лечения разного рода воспалений мочевыводящей системы:
- Монурал — антибактериальный препарат широкого спектра.
- Нолицилин — назначается при инфекции мочевыводящих путей.
- Фурагин — также можно использовать для предотвращения инфекции.
- Нитроксолин — данное антибактериальное средство прекрасно подходит детям.
Хорошо зарекомендовали себя относительно излечения циститов группа растительных фитопрепаратов: цистон, канефрон, монурель.
При болевом синдроме может понадобиться спазмалитик или обезболивающее, например, но-шпа, спазмалгон.
Комплексная терапия патологий мочевыводящей системы различной этиологии включает прием противовоспалительных препаратов : индометацин, нимесулид.
Какие половые инфекции вызывают цистит?
Вызвать инфекционный цистит могут возбудители заболеваний, передающиеся половым путем. При незащищенном половом акте, если у одного из партнеров имеются ИППП, то в 80% случаев происходит заражение с развитием инфекционного цистита.
Урологами и гинекологами были выделены основные ИППП, способные привести к воспалению слизистой оболочки стенки мочевого пузыря.
| Возбудитель | Особенности |
| Хламидия (Chlamydia trachomatis) | Самое распространенное инфекционное заболевание, в большинстве случаев протекающее бессимптомно. Либо с наличием неспецифических неявных признаков: |
· у женщин – скудные выделения из влагалища, периодический зуд;
· у мужчин – субфебрильная температура, болезненность по ходу мочеиспускательного канала (уретрит).
При наличии гена HLA B-27 к уретриту и циститу могут присоединиться артрит и увеит (воспаление сосудистой оболочки глаза) с формированием триады Рейтера.
· выделения из влагалища, уретры гнойного характера;
· чувство жжения, возникающее при половых контактах;
· постоянный дискомфорт, зуд.
Широкий спектр возбудителей объясняет причину необходимости обращения за лечением к специалисту. Самолечение может перевести заболевание в хроническую форму с постоянными периодами обострения.
Микрофлора влагалища
Грибки рода Candida и уреаплазма являются представителями женской микрофлоры, которые отвечают за развитие инфекционного цистита.
Кандида является главным возбудителем вагинального кандидоза (молочница), и если его не лечить, то тогда присоединяется и цистит. У пациенток со слабой иммунной защитой инфекционный процесс распределяется с потоком крови по всем органам и системам, и, как результат, общий кандидомикоз и кандидозный цистит.
Кандида часто вызывает грибковый цистит у женщин
Уреаплазма относится к подвиду микоплазм и обладает вирусоподобными свойствами. Уреплазмы обладают способностью крепиться к лейкоцитам, нарушать их функциональные способности и понижать защитно-воспалительную реакцию. В результате чего развивается хронический цистит.
Какие скрытые инфекции вызывают цистит?
Помимо половых инфекций существуют дополнительные возбудители, вызывающие инфекционный цистит – кишечная палочка, клебсиеллы, протеи, стафилококки. Они все относятся к группе условно-патогенных, то есть присутствуют даже в абсолютно здоровом организме. Но при снижении общих защитных свойств происходит их активизация и последующее заражение.
Самый распространенный возбудитель – кишечная палочка. Она может попасть в уретру и мочевой пузырь восходящим путем в случае пренебрежения правилами личной гигиены. Дополнительными факторами инфицирования считают:
- нарушение состава нормальной микрофлоры влагалища;
- гормональный дисбаланс на фоне приема гормональных препаратов, эндокринных заболеваний;
- высокоуглеводное питание с минимальным количеством белков и естественной клетчатки (овощи, фрукты);
- локальные переохлаждения;
- гиподинамия, которая сопровождает офисную работу.
Кроме восходящего пути проникновения инфекции возможен гематогенный или лимфогенный путь, то есть через кровь или лимфу.
Профилактика
Легче предупредить возможность возникновения недуга, чем его лечить. Поэтому, соблюдая нехитрый ряд рекомендаций, расстройства вполне можно избежать:
- питьевой режим — не менее 2 л воды в день;
- не переохлаждаться;
- не допускать запоров, задержек с мочеиспусканием (норма дизурии для взрослого человека 5-6 раз в сутки);
- соблюдать личную гигиену, в т. ч. в интимной сфере;
- для процедур личной гигиены использовать средства с нейтральным щелочным балансом;
- не носить слишком обтягивающую одежду, стринги;
- чаще менять прокладки.
При первых же признаках подозрений на обострение, не следует затягивать с профилактикой. При хроническом недолеченном заболевании страдают почки, есть риск развития пиелонефрита.
Инфекционный цистит у женщин
Женщины в 6 раз чаще болеют инфекционным циститом, чем мужчины. Этот факт объясняется особенностями строения организма, а в частности – уретры.
| Гонококки (Neisseria gonorrhoeae) | В отличие от хламидиоза сопровождается клиническими проявлениями, на основании которых врач может заподозрить инфекционный характер: |
| Трихомонада (Trichomonas vaginalis) | Характеризуется водянистыми, пенистыми выделениями из влагалища или уретры. Всегда присутствует зуд, дополнительно отмечается появление язвенных дефектов на поверхности слизистых оболочек. |
| Микоплазма (Mycoplasma genitalium) | Условно относится возбудителям ИППП.Также как и хламидиоз не микоплазмоз не отличается наличием специфических признаков. |
| Параметры | Мужчины | Женщины |
| Длина | до 22 см | не более 5 см |
| Диаметр | до 8 мм | до 1,5 см |
| Наличие изгибов | присутствуют 2 изгиба | ровный ход |
Женская уретра значительно короче по длине и с большим диметром, чем у мужчин. Поэтому инфекционные агенты из внешней окружающей среды проникают в полость мочевого пузыря по восходящему пути практически беспрепятственно.
За счет того что наружное отверстие мочеиспускательного канала и анус расположены очень близко, кишечная палочка легко проникает при отсутствии должного гигиенического ухода.
Какие инфекции вызывают цистит у женщин?
Рассматривают три крупные группы причин инфекционного цистита у женщин:
- Половые инфекции (хламидии, трихомонады, гонококки). Эту группу также называют специфическими патогенами, так вызванные изменения имеют уникальную клиническую и лабораторную картину.
- Условно-патогенные возбудители. Данные микобактерии обнаруживаются даже в абсолютно здоровом организме. В определенном количестве они являются частью нормальной микрофлоры. Но под влиянием внешних или внутренних факторов, приводящих к нарушению иммунологической защиты, происходит увеличение их численности, а соответственно – заражение.
- Гинекологические заболевания. Воспалительные изменения половой системы могут спровоцировать рецидив или усугубить течение.
В связи с тем, что инфекционный цистит может быть вызван различными по типу возбудителями, лечением занимаются не только урологи, но и гинекологи.
Гинекологические инфекции, вызывающие цистит
При наличии очага заражения в области малого таза, инфекционные агенты могут проникать в мочевой пузырь через кровь (гематогенный путь).
Основные провоцирующие гинекологические заболевания – сальпингит (воспаление маточных труб), оофорит (воспаление яичников).
Инфекционный цистит у женщин: симптомы и лечение
Вне зависимости от причин, приведших к инфекционному циститу, клиническая картина достаточно специфическая:
- На первое место урологи выносят дизурические расстройства в виде частого и болезненного мочеиспускания малыми порциями, возможны ложные позывы.
- Иногда сопровождается повышением температуры до субфебрильных значений.
- Внешне моча становится мутной за счет примесей, хлопьев. Появление крови – крайне нежелательный и тяжелый в отношении прогноза признак.
Для инфекционного цистита характерно быстрое начало с пиком клинических проявлений в первые сутки. Жалобы могут сохраняться в течение недели.
Лечение осуществляется в амбулаторных условиях, госпитализация не требуется. Для определения схемы терапии доктор назначает лабораторные исследования: общий анализ крови и мочи, мазок на микрофлору. На основании полученных данных подбирается антибиотик, а с целью купирования болевого синдрома – обезболивающий препарат.
Подобное комплексное лечение дает положительный эффект уже через несколько дней. Если жалобы сохраняются, то стоит обратиться за повторной консультацией.
Лечение вирусного цистита
Основные направления лечения при вирусном цистите:
- устранение симптомов;
- уничтожение вируса, возбудителя цистита;
- предотвращение очередного обострения;
- коррекция иммунного статуса.
Вирусные циститы у большинства людей вызваны ВПЧ или герпесом.
Поэтому есть смысл рассмотреть, как лечат эти заболевания.
При папилломавирусной инфекции специфического лечения нет.
Поэтому основным направлением остается иммунокоррекция.
Применяются также неспецифические противовирусные препараты.
Лечением занимается врач-иммунолог.
Он исследует иммунитет человека при помощи иммунограммы.
Затем назначает лекарства, которые позволяют нормализовать функцию иммунной системы.
Обычно это приводит к элиминации вируса в течение нескольких месяцев.
Но иногда возникает необходимость в инвазивном лечении.
При возникновении предраковых процессов требуется удаление патологических очагов, чтобы избежать возникновения папиллярного рака мочевого пузыря.
Герпетическую инфекцию лечат ацикловиром или валацикловиром.
Эти препараты назначаются при каждом обострении.
В случае рецидивирующего герпетического цистита лечебная тактика может быть следующей:
1. Супрессивная терапия.
Пациент постоянно принимает противовирусные препараты.
Лечение может продолжаться годами.
Оно длится до тех пор, пока не будет восстановлен иммунный статус.
Например, если герпетический цистит развился на фоне ВИЧ, то валацикловир принимают, пока под влиянием антиретровирусной терапии уровень CD4-клеток увеличится до 200/мкл и более.
2. Коррекция иммунного статуса.
Проводится врачом-иммунологом.
Назначаются препараты для улучшения иммунитета.
Часто это приводит к тому, что рецидивы герпетического цистита происходят реже, становятся менее тяжелыми, а иногда полностью проходят.
3. Специфическая иммунизация.
Против герпеса разработана вакцина.
Она лечебная, а не профилактическая.
Вакцинация выполняется в период ремиссии заболевания.
Она усиливает не общий, а противогерпетический иммунитет.
Инфекции, вызывающие цистит у мужчин
Частота заболеваемости у мужчин – 5 случаев на 100 000 населения, что значительно ниже, чем у женщин. Кишечная палочка, являющаяся самой распространенной причиной неспецифической формы заболевания у женщин, у мужчин редко вызывает данную патологию.
Самыми распространенными возбудителями считаются – половые инфекции (хламидии, гонококки), стафилококки, грибы, протеи, синегнойные палочки.
Для мужчин в большей степени характерен гематогенный путь заражения, например, при простатите, пиелонефрите, туберкулезе почек.
В отношении клинических проявлений инфекционный цистит у мужчин схож с женщинами. Также отмечается частое и болезненное мочеиспускание, сочетающееся с резью и жжением. Моча становится мутной за счет примесей воспалительного компонента или геморрагического (крови).
Микрофлора желудочно-кишечного тракта
В ЖКТ бактерии необходимы для пищеварения, они синтезируют витамины, помогают формировать иммунитет. Цистит вызывают грамотрицательные (кишечная палочка, клебсиелла, протей, энтеробактер) или грамположительные микроорганизмы (стафилококк, стрептококк, энтерококк).
ЖКТ самый богатый на присутствие представителей различной флоры. Они способствуют процессу нормального пищеварения, участвуют в синтезе витаминных комплексов, и, конечно же, отвечают за иммунную защиту организма.
Вызывают инфекционный цистит грамположительные (стафилококки, стрептококки и энтерококки) и грамотрицательные бактерии (энтеробактерии, протей, кишечная палочка и клебсиелла).
Кишечная палочка занимает лидирующие позиции в развитии острого воспалительного процесса у женщин. Далее идет клебсиелла, и замыкает тройку лидеров стафилококк сапрофитический.
Выводы
Опасность инфекционного цистита – переход в хроническую фазу, характеризующуюся периодами обострения. Для предупреждения такого последствия необходимо начать лечения с момента первых симптомов. При этом лекарственные средства должен назначать только доктор, учитывая индивидуальные особенности вашего организма и характер течения болезни.
Своевременное и комплексное лечение позволит избавиться не только от неприятных проявлений этого заболевания, но и устранить причину.
Профилактика
Профилактикой вирусного цистита является укрепление иммунной системы. Этого добиваются с помощью закаливания, сбалансированного правильного питания и активного образа жизни.
Придерживаются мер предосторожности во время половых актов. Это важно для женщин, ведь короткая уретра делает подверженными к болезни цистит.
В правильном питании, как в профилактике вирусного цистита, важно наличие витаминов, которые являются неотъемлемым компонентом в выработке интерферона. Важные витамины группы В и витамин С (кроме цитрусовых).
Вирусный цистит способен вызывать тяжелые нарушения в работе мочевого пузыря. Кроме того, воспаление способно вызывать развитие дефектов, которые грозят появлением серьезных осложнений.
Лечение болезни требует системного вмешательства, ведь вирусы способны распространяться по организму и вызывать другие очаги патологии.
При появлении первых симптомов болезни рекомендуется обратиться к врачу, начало лечения обеспечивает выздоровление.