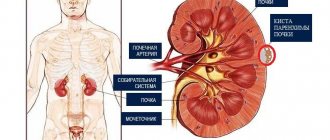
У человека функционирование и развитие всех органов и систем тесно взаимосвязано. Перебои в работе одного элемента вызывают расстройство деятельности другого, а выходит из строя весь механизм. Ярким примером можно назвать ГРС (гепаторенальный синдром) – острую недостаточность почек, развивающуюся у людей с тяжелым поражением печени. С учетом специфики заболевания медикаментозная терапия считается малоэффективной, и для восстановления работоспособности органов мочевыделения необходима трансплантация печени.
Типы гепаторенального синдрома
Различают два типа гепаторенального синдрома:
• 1 тип. Гепаторенальный синдром первого типа быстро прогрессирует (в течение суток), уровень креатинина крови за это промежуток повышается в два раза, что связано с мультиорганным повреждением. Диурез резко снижается, нарастают отеки, появляется асцит, желтуха, печеночная энцефалопатия. Патология может развиваться спонтанно, но чаще этому предшествует провоцирующее событие: бактериальный перитонит (20-30%), пневмония, острый пиелонефрит и пр. Другие факторы риска включают гепатит вирусной, токсической (например, употребление этилового спирта в большом количестве пациентом, страдающим циррозом печени) или ишемической природы, желудочно-кишечное кровотечение. Прогноз крайне неблагоприятный, только 10% пациентов переживут рубеж в 3 месяца.
• 2 тип. Гепаторенальный синдром второго типа прогрессирует медленнее, в течение нескольких недель или месяцев. Симптоматика выражена менее ярко. Повышение уровня креатинина происходит постепенно. Под воздействием альтерирующего фактора гепаторенальный синдром II типа может перейти в I тип. Средняя выживаемость составляет 6-8 месяцев после установки диагноза. И в том, и в другом случае гепаторенальному синдрому сопутствует констрикция ренальных сосудов, развивающаяся на фоне периферической вазодилатации.
Проводились исследования, которые показали, что у пациентов с циррозом печени первый тип синдрома диагностируется чаще и является одной из значимых причин острой почечной недостаточности. Существуют предвестники, позволяющие спрогнозировать вероятность развития гепаторенального синдрома: риск его появления в течение 60 месяцев у пациентов с циррозом печени составляет 40%, еще менее оптимистичный прогноз, если присутствуют гипонатриемия и повышенная активность ренина плазмы. Как неблагоприятный маркер оценивают выраженное нарушение почечного кровотока с генерализованной констрикцией почечного сосудистого русла.
Клинические особенности
Клинические особенности гепаторенального синдрома отражают основные заболевания печени, нарушения функции почек и нарушения кровообращения, которые являются частью состояния.
Признаки печеночной недостаточности
- Увеличение печени (гепатомегалия);
- Асцит;
- Желтуха;
- Зуд;
- Особенности портальной гипертензии (например, расширенные кровеносные сосуды у основания пищевой трубки и вокруг пупка, снижение функций мозга);
- Нарушения свертывания крови;
- Увеличенная грудь у мужчин (гинекомастия);
- Изменения в ногтях, связанное с болезнью печени;
- Красноватое окрашивание ладоней (ладонная эритема), сосуды под кожей (паутина);
- Обобщенные нарушения, такие как слабость, истощение, потеря аппетита.
Признаки нарушения почек
- Почечная недостаточность вызывает снижение выхода мочи. Вывод мочи внезапно снижается при 1-ом типе. Снижение выхода при типе 2 происходит медленнее.
- Анализ крови демонстрирует прогрессирующее повышение уровня креатинина в сыворотке, что указывает на ухудшение состояния почек
- Мочевой осадок может быть нормальным. У пациента может отсутствовать или быть минимальной протеинурия (белок в моче)
Нарушения кровообращения
Проблемы кровообращении отражаются клинически как:
- Увеличение частоты сердечных сокращений с импульсом ограниченного или большого объема;
- Низкое артериальное давление (MAP);
- Низкое яремное венозное давление (JVP);
- Широкое импульсное давление. Импульсное давление представляет собой разницу между систолическим и диастолическим давлением крови.
Анализ крови показывает другие аномалии, такие как:
- Повышенная активность ренина в плазме;
- Увеличенная активность норадреналина;
- Повышенный азот мочевины;
- Низкий уровень натрия;
- Повышенный уровень калия (гиперкалиемия);
- Снижение осмоляльности;
- Повышенная осмоляльность мочи и снижение экскреции натрия в ней;
- Увеличение билирубина в сыворотке;
- Уменьшенный сывороточный альбумин;
- Длительное протромбиновое время.
Патогенез
Различные теории были предложены для того, чтобы объяснить развитие гепаторенального синдрома при циррозе. Две основные: теория артериальной вазодилатации и теория гепаторенального рефлекса.
В патогенезе гепаторенального синдрома несколько звеньев, следствием чего является ухудшение ренальной перфузии и расстройство фильтрационной способности почек с констрикцией сосудов. Кровообращение страдает у 80% пациентов с циррозом печени, что является предпосылкой к гепаторенальному синдрому, но разовьется он в 15-20% случаев.
Центральное звено — депонирование крови на периферии, включая внутренние органы, что связано с так называемой периферической вазодилатацией, параличом стенок этих сосудов. Патологический процесс поддерживают воспалительные медиаторы (альфа-фактор опухолевого некроза). Его концентрация увеличивается на фоне эндотоксемии при перитоните и асците. При циррозе печени всегда усилено производство оксида азота, что является ключевым медиатором спланхнической вазодилятации. NO способствует стойкому расширению периферических сосудов, снижению артериального давления, ренальной гипоперфузии. В результате этого активируется система вазоконстрикции (ренин-ангиотензин-альдостерон и эндотелин-1), что приводит к спазму сосудов почек и крайне негативно влияет на скорость клубочковой фильтрации.
На ранних стадиях портальной гипертензии и компенсированного цирроза недостаточное заполнение артериального русла приводит к уменьшению эффективного объема артериальной крови и гомеостатической/рефлекторной активации эндогенных вазоконстрикторных систем. Почечная перфузия поддерживается в пределах нормы или почти в пределах нормы, поскольку некоторые механизмы противодействуют эффектам вазоконстрикторных систем. Однако по мере прогрессирования заболевания печени достигается критический уровень недостаточного наполнения сосудов. Почечные сосудорасширяющие механизмы не способны противодействовать максимальной активации эндогенных и/или внутрипочечных вазоконстрикторов, что приводит к неконтролируемому сужению ренальных сосудов.
Сторонники альтернативной теории считают, что почечная вазоконстрикция не связана с системной гемодинамикой и обусловлена либо недостаточностью синтеза сосудорасширяющего фактора, либо гепаторенальным рефлексом, который и провоцирует почечную вазоконстрикцию.
Типичные признаки патологии
Клиническая картина заболевания развивается по определенной схеме:
- появляются сосудистые звездочки;
- у мужского пола увеличиваются грудные железы;
- больной быстро утомляется;
- сильно краснеет кожный покров;
- на поверхности век образуются бляшки желто-коричневого цвета;
- происходит деформация суставов на пальцах;
- селезенка и печень увеличиваются в размерах;
- развивается околопупочная грыжа;
- нарушаются вкусовые ощущения;
- слизистые оболочки желтеют;
- растет живот;
- отекают руки и ноги.
Больного по ночам беспокоит бессонница, а в дневное время суток сонливость. У человека портится настроение, нарушается психика, понижается артериальное давление. Наблюдаются жидкий стул и рвота с кровью, уменьшение количества выделяемой мочи.
Симптомы заболевания зависят от вида гепаторенального синдрома. При острой форме патологии происходит стремительное ухудшение состояния человека, проявления заболевания при этом ярко выражены. Хронический синдром протекает в латентной форме. Признаки ГРС проявляются постепенно, скорость их прогрессирования связана с тяжестью первопричины.
При наличии хотя бы 2-3 симптомов из вышеописанной клинической картины необходимо как можно быстрее обратиться к медикам за помощью.
Запрещено самостоятельно принимать какие-либо лекарства или использовать средства народной медицины.
Причины
Причины могут включать:
• вирусные гепатиты (преимущественно, в детском возрасте); • болезнь Вильсона; • атрезию желчных путей; • аутоиммунную патологию; • злокачественные новообразования; • декомпенсированный цирроз с асцитом; • цирроз, осложненный перитонитом; • дефицит белковых фракций при лапароцентезе; • кровотечение из варикозно-расширенных вен пищевода, кишечника.
Как предотвратить
Правильное управление жидкостью, специальная диета необходимы для пациентов с прогрессирующим заболеванием печени, чтобы предотвратить заболевание почек.
- Пациенты с абдоминальной инфекцией, называемой спонтанным бактериальным перитонитом, подвергаются более высокому риску развития синдрома. Введение альбумина может предотвратить дисфункцию кровообращения и последующее развитие гепаторенального синдрома. Он предотвращает снижение объема крови и недостаточное наполнение артерий с последующей активацией сосудосуживающих механизмов.
В исследовании было установлено, что использование антибиотика, такого как цефотаксим в сочетании с альбумином, связано с более низким риском развития синдрома у людей со спонтанным бактериальным перитонитом, чем при применении цефотаксима в одиночку.
- Было показано, что препарат, называемый пентоксифиллином, снижает частоту ЧСС у пострадавших с заболеваниями печени.
Клинические проявления гепаторенального синдрома
Синдром в начальной стадии проявляется малым выделением мочи при достаточном употреблении жидкости. В крови снижается уровень натрия. По мере прогрессирования диагностируют азотемию, печеночную недостаточность, низкое артериальное давление. Живот увеличивается за счет скопления жидкости (асцит), появляется одышка, выраженная слабость.
На продвинутой стадии клинические проявления обусловлены тяжелыми нарушениями функции печени, типичны:
• большой живот; • расширение поверхностных вен; • иктеричность склер и кожных покровов; • тошнота, рвота, бредовые расстройства; • гепатомегалия; • спленмегалия; • формирование периферических отеков; • пупочная грыжа.
Вышеописанные симптомы развиваются до ренальной дисфункции, но считаются предвестниками скорой деструкции клубочкового аппарата.
Симптомы
Внимательный читатель, вероятно, удивится: зачем нужен этот раздел, если мы уже описывали клинические проявления синдрома? Дело в том, что разница между данными терминами все же имеется, хотя на бытовом уровне они являются синонимами. Если не вдаваться в тонкости, то «клинические проявления» — это нарушения или патологические изменения, которые можно подтвердить с помощью тех или иных исследований, лабораторных анализов или тестов. А симптомы — это чаще всего субъективные жалобы пациента. Что, согласитесь, далеко не одно и то же.
- слабость и повышенная утомляемость;
- изменение вкусовых предпочтений (дисгевзия);
- деформация пальцев ног и рук (так называемые «барабанные палочки»);
- «остекление» ногтевых пластин;
- желтушность;
- сильное покраснение кожи и слизистых оболочек (эритема);
- небольшие желтоватые бляшки на коже век (ксантелазмы);
- сосудистые звездочки;
- увеличение селезенки и печени;
- уменьшение объема суточной мочи до 500 мл и меньше;
- пупочная грыжа;
- периферические отеки;
- расширение венозной сети передней брюшной стенки (так называемая «голова медузы»);
- у мужчин могут наблюдаться признаки гинекомастии.
Диагностические мероприятия
Дифференциальная диагностика включает следующее:
• различные формы гломерулонефрита; • острый трубчатый некроз; • медикаментозную нефротоксичность: прием нестероидных противовоспалительных средств, гликозидов, диуретиков, ингибиторов АПФ, йодсодержащих контрастных веществ и пр.; • преренальную форму азотемии на фоне истощения объема; • постренальную анурию; • почечно-сосудистые заболевания.
У пациентов с подозрением на гепаторенальный синдром проводят ультразвуковое исследование брюшной полости, диагностический парацентез и анализ асцитической жидкости. Гепаторенальный синдром является диагнозом исключения и зависит от уровня креатинина в сыворотке крови, поскольку специфичных анализов нет.
Диагноз также опирается на определение скорости клубочковой фильтрации в отсутствии других причин отказа почечной функции у пациентов с хроническим заболеванием печени. Критерии гепаторенального синдрома:
• отсутствие шока, продолжающаяся бактериальная инфекция и потеря жидкости, использование нефротоксических препаратов;
• отсутствие устойчивого улучшения функции почек (снижение креатинина в сыворотке крови до уровня 40 мл/мин) после отмены диуретиков и увеличения объема плазмы с помощью введения растворов 1,5 л;
• Протеинурия менее 500 мг / сут и отсутствие ультрасонографических признаков обструктивной уропатии или внутреннего заболевания паренхимы почек.
Дополнительные критерии (не являются необходимыми для диагностики, но предоставляют подтверждающие доказательства) включают следующее:
• объем мочи менее 500 мл / сут; • уровень натрия в урине менее 10 мэкв / л; • осмоляльность мочи больше, чем осмоляльность плазмы; • микрогематурия: присутствие эритроцитов более 50 в высокомощное поле; • концентрация натрия в сыворотке крови менее 130 мэкв / л.
Диагностика
Диагноз печеночно-почечного синдрома ставят после исключения других патологий органов, которые требуют иного лечения и отличаются более благоприятным прогнозом. Важно дифференцировать болезнь от острого канальцевого некроза, нефрита, лептоспироза, анурии. В качестве диагностических методов применяют следующие виды исследований:
- УЗИ мочеполовых органов. Позволяет исключить повреждения почек.
- Биопсия почек. Это крайний метод, который плохо переносится больными.
- Допплерография сосудов почек. С ее помощью оценивают сопротивление русла артерий.
Лабораторная диагностика включает:
- Анализ мочи. Выявляет количество эритроцитов, степень протеинурии, концентрацию натрия, объем мочи за стуки.
- Анализ крови. В случае наличия патологии показывает повышение уровня аммиака и других азотистых шлаков, снижение натриевой концентрации. Эти данные имеют диагностическую ценность при оценке работы печени.
Конечный список инструментальных и клинических анализов определяется лечащим доктором индивидуально, в зависимости от состояния больного и данных анамнеза.
Лечение
Идеальным методом лечения гепаторенального синдрома является трансплантация печени, однако из-за длинных очередей в большинстве трансплантационных центров пациенты умирают до пересадки органа. Существует настоятельная необходимость в эффективных альтернативных методах лечения для увеличения шансов на выживание с гепаторенальным синдромом до проведения трансплантации. Это подтверждается исследованием, в котором сообщалось, что пациенты, успешно лечившиеся в течение нескольких часов до операции, имели лучшие результаты после пересадки и выживаемость, сопоставимую с таковой у пациентов, перенесших трансплантацию без терапии. Мероприятия, которые показали некоторые перспективы: Прием препаратов с сосудосуживающим эффектом в спланхническом кровообращении и наложение трансъюгулярного внутрипеченочного портосистемного шунта. Лечение в целом примерно такое же, как и при почечной недостаточности по любой причине.
Оно включает в себя:
1. Отмену всех препаратов с нефротоксическим действием, особенно ибупрофена и других НПВП, некоторых антибиотиков и мочегонных средств.
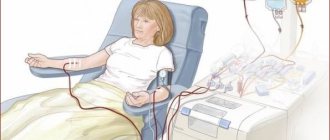
2. Диализ для улучшения симптомов.
3. Прием лекарств для повышения кровяного давления, способствующего улучшению функции почек. Введение альбуминов также может быть полезным.
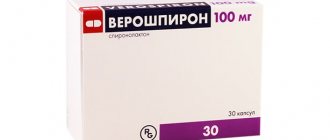
Препараты при гепаторенальном синдроме:
• аналоги вазопрессина; • дофамин; • аналоги соматостатина; • антибиотики; • антиоксиданты; • сульфаниламиды; • альбумины.
Схема лечения зависит от клинических проявлений, степени выраженности патологии.
Прогноз для пациента
Гепаторенальный синдром характеризуется крайне неблагоприятным прогнозом, что обусловлено исключительно печеночной недостаточностью. Поэтому любое улучшение функциональности почек не оказывает существенного влияния на выживаемость. Без получения должной профессиональной помощи летальный исход приближается к 100%. При циррозах она достигает 76-90%. Наиболее частой причиной смертности считается печеночная кома.
В случае первого варианта клинического течения средняя продолжительность жизни составляет приблизительно 1-2 недели, при втором – 3-6 месяцев. Применение альбумина с терлипрессином в терапии ГРС показывает высокую эффективность и продлевает жизнь у 60-75% больных с синдромом I типа. При ином варианте клинического течения (второй тип) такое лечение обеспечивает выживаемость в подавляющем большинстве случаев. Использование вазоконстрикторов (препаратов, сужающих просвет сосудов) также положительно сказывается на состоянии больных.
Возможность трансплантации печени во многом изменила подходы к выбору методов терапии, поскольку 10-летняя выживаемость после успешно проведенной операции по пересадке органа составляет 50%. Даже при использовании шунтирующих манипуляций при I типе ГРС средняя продолжительность жизни увеличивается до 2-4 месяцев.
Профилактика
Профилактика гепаторенального синдрома важна, так как он развивается с постоянной частотой при спонтанном бактериальном перитоните и алкогольном гепатите. Предотвратить гепаторенальный синдром можно, если срочно диагностировать и лечить спонтанный бактериальный перитонит. Введение альбумина может помочь предотвратить гепаторенальный синдром при развитии спонтанного бактериального перитонита. Белковые растворы применяют в комбинации с антибиотиками в начальной дозе 1,5 г / кг на момент диагностики инфекции, и инфузию альбумина повторяют через 48 часов с дозой 1 г / кг. Частота почечной дисфункции ниже по сравнению с пациентами, не получавшими альбумин (8% против 31%). Также отмечают улучшение показателей выживаемости (35% против 16%). Норфлоксацин рассматривают, как препарат выбора у больных с циррозом печени и асцитом. Профилактическое назначение норфлоксацина по 400 мг/сут перорально в летний период продемонстрировало уменьшение развития спонтанного бактериального перитонита (7% против 61%),гепаторенального синдрома (28% против 41%) и улучшение выживаемости на три месяца (94% против 62%) и один год (60% против 48%).
Автор Виктория Мишина
Дата публикации 01.06.2019
Прогноз
Важность диагностики ГРС и его деления на типы обусловлена в первую очередь тем, что нарушение почечной функции у больных с асцитом сопровождается высоким риском летального исхода. В отсутствие противопоказаний эти пациенты рассматриваются как первоочередные кандидаты для трансплантации печени.
Риск летального исхода при развитии ГРС 1-го типа составляет 80% в течение 90 дней; как правило, медиана летальности приходится на госпитальный период – до 30 дней.
Для расчета риска летального исхода при ГРС 2-го типа принято руководствоваться соответствующими значениями шкалы MELD, что укладывается в диапазон от 1,9 до 71,3% смертности. Ниже представлен прогноз летальности в зависимости от индекса MELD в баллах:
- Более 40 баллов – 71,3% трехмесячной летальности
- 30-39 баллов – 52,6% -“-
- 20-29 баллов – 19,6% -“-
- 10-19 баллов – 6,0% -“-
- Менее 9 баллов – 1,9% -“-
Рядом авторов выделены предикторы раннего летального исхода (до 30 дней) при гепаторенальном синдроме:
- повышение общего билирубина сыворотки более 170 мкмоль/л расценивается как дополнительное эндогенное нефротоксичное действие;
- исходно высокие значения сывороточного креатинина (более 450 ммоль/л) рассматриваются как признак тяжелой труднокорригируемой почечной дисфункции и продолжающегося ГРС.
Такие пациенты имеют крайне неблагоприятный прогноз.
Неблагоприятные предикторы ответа на терапию терлипрессином:
- развитие ГРС по причине алкогольного гепатита;
- высокий уровень креатинина сыворотки на момент начала терапии;
- высокие значения индексов MELD, СТР.
Самые частые синдромы у больных гепатитом С
Гепатит С – инфекционная болезнь, которая характеризуется диффузным (обширным) поражением печени. Провоцируется РНК-содержащим вирусом HCV, от активности которого зависит клиническая картина и вероятность осложнений. Большинство синдромов возникает при переходе болезни в вялотекущую форму. Воспалительно-дистрофические изменения в печени ведут к нарушению функций многих других органов, что и становится причиной разнообразных симптомокомплексов.
Цитолитический
У больных хроническим гепатитом С наблюдается некроз печеночной ткани (паренхимы), который характеризуется разрушением ее функциональных клеток. При цитолизе гепатоцитов в кровяное русло проникают разные биоактивные вещества, поэтому в анализах обнаруживается рост концентрации:
- щелочной фосфатазы;
- сорбитдегидрогеназы;
- печеночных ферментов (АЛТ, АСТ);
- связанного билирубина;
- железа;
- цианокобаламина (витамина В12).
Цитолитический синдром (малая печеночная недостаточность) – следствие активного воспаления гепатоцитов, увеличения проницаемости или разрушения их мембран.
Вследствие цитолиза нарушаются функции печени, на что указывают:
- печеночный запах изо рта;
- белый налет на языке;
- снижение массы тела.
Вирус гепатита С (ВГС) провоцирует выработку антител, которые атакуют инфицированные гепатоциты. Поэтому чем активнее болезнь, тем ярче выражены симптомы цитолитического синдрома.
Холестатический
Холестатический гепатит – заболевание, связанное с затруднением оттока желчи в 12-перстную кишку. При внутрипеченочном холестазе нарушается выделительная функция гепатоцитов, повреждаются печеночные протоки. Застой желчи ведет к всасыванию ее компонентов в кровь. Они оказывают на организм отравляющее действие, провоцируя:
- кожный зуд;
- желтуху;
- потемнение мочи;
- обесцвечивание кала;
- ксантомы;
- горечь во рту;
- увеличение печени;
- частые запоры.
Холестатический синдром диагностируется у 2/3 пациентов с хроническим течением гепатита. Лабораторно он определяется увеличением концентрации билирубина свыше 20 мкмоль/л. Постоянный зуд и расстройства стула ухудшают психоэмоциональное состояние, провоцируют раздражительность, депрессивность.
Геморрагический
В 50% случаев при вялотекущем гепатите С отмечается геморрагический синдром – склонность к кровоточивости слизистых, высыпаниям на коже (петехиям), кровотечениям из носа. Из-за воспаления печени нарушается ее секреторная функция, уменьшается биосинтез факторов свертываемости, содержание тромбоцитов в крови (тромбоцитопения).
При хроническом гепатите у половины больных проявляются 2 формы геморрагического синдрома – синячковый и гематомный. Обе вызваны уменьшением содержания факторов свертываемости крови.
Симптомы геморрагического синдрома:
- капиллярит (расширение самых мелких артерий и вен);
- крупные гематомы на теле;
- кровотечения из носа;
- сосудистые звездочки на лице;
- точечные кровоизлияния на слизистой рта;
- кровоточивость десен.
Изменение состава крови чревато не только поверхностными, но и внутренними кровотечениями. Их вероятность возрастает при гепатите, осложненном портальной гипертензией.
Диспепсический
Диспепсия – проблемы с пищеварением, которые часто сопровождаются расстройством стула. У больных вирусным гепатитом возникает из-за нарушения желчеотведения, дисфункции печени. На диспепсию указывают:
- дискомфорт в подложечной области;
- ранее насыщение;
- болезненные ощущения в кишечнике;
- проблемы со стулом;
- тошнота;
- горечь во рту;
- отрыжка;
- вздутие живота;
- плохой аппетит.
Диспепсический синдром – одно из первых проявлений вирусного гепатита. На начальной стадии его признаки выражены слабо, поэтому больные не торопятся к врачу. Со временем отток желчи в 12-перстную кишку почти прекращается, что становится причиной метеоризма, запоров, болей в животе.
Если выраженность симптомов не уменьшается после дефекации, это свидетельствует о синдроме раздраженного кишечника.
Отечный
Отечный синдром наблюдается в далеко зашедшей стадии вялотекущего гепатита. Чаще всего он становится следствием печеночной недостаточности, цирроза и рака печени. Скопление межклеточной жидкости в тканях связано с уменьшением в крови уровня альбумина. Вследствие нарушения кислотно-щелочного равновесия плотность сыворотки крови уменьшается, поэтому она легко просачивается сквозь стенки капилляров.
Если гепатит осложняется циррозом, в полости живота скапливаются выпоты – это называется брюшной водянкой, или асцитом. Увеличение внутрибрюшного давления вызывает боли, повышает риск перитонита.
Проявления отечного синдрома:
- увеличение живота;
- гидроторакс (жидкость в грудной клетке);
- хрипы при дыхании;
- отек конечностей;
- одутловатость лица.
Отеки на фоне цирроза печени сочетаются с покраснением кожи на ладонях, телеангиоэктазией, увеличением околоушных слюнных желез.
Печеночно-клеточная недостаточность
Синдром обусловлен нарушением дезинтоксикационной функции печени из-за повреждения паренхимы. Проявляется у людей с длительно протекающим вирусным гепатитом. В результате накопления продуктов метаболизма и токсинов нарушаются функции разных систем:
- нервной;
- иммунной;
- сердечно-сосудистой;
- эндокринной.
Характерные признаки печеночно-клеточной недостаточности:
- снижение трудоспособности;
- эмоциональные расстройства;
- извращение вкуса;
- быстрая утомляемость;
- глубокие нарушения обмена веществ;
- истощение организма (кахексия);
- немотивированная слабость;
- отвращение к еде;
- потеря сознания.
Недостаточность печени на фоне гепатита опасна энцефалопатией – дегенеративными изменениями в мозговой ткани. Патология проявляется головными болями, расстройством памяти, депрессивным состоянием, психическими нарушениями, желанием умереть.
Портальная гипертензия
Портальная гипертония или гипертензия – повышение давления в бассейне воротной вены. Диагностируется при гепатите С, осложненном циррозом. Фибротические изменения в паренхиме приводят к рубцеванию сосудов печени. Уменьшение их проходимости ведет к росту давления в портальной вене.
Признаки портальной гипертензии:
- увеличение селезенки;
- изолированная брюшная водянка;
- диспепсические расстройства;
- варикоз вен пищевода;
- геморроидальные кровотечения;
- кровавая рвота.
Синдром сопровождается изменениями в составе крови – лейкопенией, тромбоцитопенией.
Рост кровяного давления при снижении плотности сосудистых стенок увеличивает риск внутренних кровотечений. Многие пациенты погибают вследствие желудочно-кишечных кровотечений, которые не проявляются яркой симптоматикой.
Другие синдромы при гепатите
При гепатите С нарушается работоспособность гепатобилиарной системы – печени, желчного пузыря и путей. Из-за ухудшения желчеотведения некорректно функционируют органы ЖКТ, уменьшается всасывание полезных веществ из кишечника, что приводит к гипо- и авитаминозу. На поздних стадиях гепатита проявляются такие синдромы:
- Болевой – следствие растяжения глиссоновой капсулы печени, повреждения желчных путей и пузыря. Проявляется дискомфортом в боку справа, режущими болями в подложечной области.
- Астеновегетативный – патология вегетативной нервной системы, связанная с нарушением проведения и обработки импульсов, поступающих к соответствующим участкам головного мозга. При астеновегетативном синдроме больные жалуются на эмоциональные расстройства, бессонницу, нервозность, быструю утомляемость.
- Гиперспленический – увеличение объема селезенки в сочетании с уменьшением количества форменных элементов крови – эритроцитов, лейкоцитов. Сопровождается анемией, дискомфортом в левом боку, тромбоцитопенией.
К внепеченочным признакам запущенного гепатита С относят поражение глаз, гинекомастию у мужчин, сахарный диабет, аменорею у женщин.