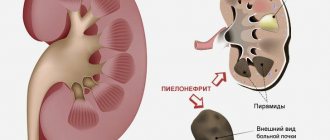
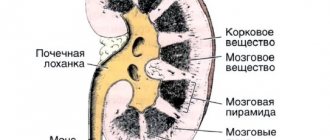
Известно, что качественное, правильное и эффективное лечение может назначаться только после тщательной диагностики. На сегодняшний день она может включать в себя несколько видов обследований и анализов. Одной из наиболее популярных подобных процедур считается ультразвуковая диагностика. УЗИ почек назначается достаточно часто пациентам, которые имеют подозрение на различные заболевания мочеполовой системы. Это современный метод диагностики, благодаря которому можно узнать не только общее состояние почек, а также разнообразные патологии в них, но и понять расположение органов, их размеры, особенности формы и структуры.
Зачем и когда делать УЗИ-диагностику почек?
Стоит учесть, что своевременное УЗИ почек почти всегда помогает выявить любое заболевание и начать его лечение, соответственно, в большинстве случае наступает выздоровление. Но, если затягивать с диагностикой, можно запустить заболевание, довести его до тяжёлой степени, из-за чего в последующем его будет намного тяжелее лечить, к тому же часто в таких ситуациях возникают и различные осложнения, которые иногда даже приводят к летальному исходу. Кроме этого, УЗИ-диагностика почек назначается не только при подозрениях на всяческие заболевания мочевыводящей системы, но и, например, при беременности, повышенном артериальном давлении, различных заболеваниях сердца и сосудов, при неврологических расстройствах и в отдельных индивидуальных случаях. Также обязательно проводить данное обследование в следующих случаях:
- различные заболевания эндокринной системы;
- после операции по пересадке почки;
- травма любого органа мочевыводящей системы;
- при ожирении;
- дегенеративный процесс мышечных тканей;
- бесплодии;
- при раковых опухолях;
- плохой (нарушенной) деятельности органов мочеполовой системы.
Как правило, УЗИ почек назначает врач, когда ему необходимо получить больше сведений о здоровье пациента, чтобы поставить правильный диагноз. Перед этим, обычно, назначаются всяческие анализы, которые показывают примерную клиническую картину. Но, естественно, чтобы начать обследование, нужны основания. Чаще всего это жалобы пациента на здоровье. Существует ряд симптомов, которые указывают доктору, что больного необходимо направить на УЗИ почек и мочевого пузыря. Как правило, это следующие факторы:
- частые боли в пояснице;
- отёчность;
- задержка мочевой жидкости;
- частые позывы в туалет «по-маленькому», особенно в ночное время;
- присутствие кровяных выделений в моче;
- дискомфорт в области промежности;
- неприятные ощущения до и во время мочеиспускания;
- повышенная температура тела более 5 дней;
- необычный цвет или объём выходящей мочи.
Часто эти симптомы свидетельствуют о наличии у пациента каких-либо заболеваний. Благодаря результатам УЗИ почек можно понять не только какая именно болезнь присутствует у пациента, но также и её особенности, степень запущенности.
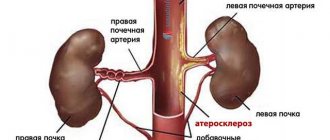
Топография почечных артерий
• Правая почечная артерия более длинная, она
пересекает ножки поясничной части
диафрагмы и большую поясничную мышцу,
располагаясь позади нижней полой вены. Ее
прикрывают головка поджелудочной железы и
нисходящий отдел двенадцатиперстной
кишки. Длина правой почечной артерии
колеблется от 40 мм до 91 мм, в среднем
составляя 65,5 мм.
• Левая почечная артерия короче правой,
идет позади левой почечной вены и
нередко в области ворот располагается
близко от селезеночной артерии,
проходящей у верхнего края хвоста
поджелудочной железы. Длина левой
почечной артерии составляет 35-79 мм,
в среднем 55,1 мм.
• Почечные артерии отдают внеорганные
и внутриорганные ветви. От обеих
почечных артерий вверх отходят тонкие
нижние надпочечниковые артерии, вниз
— мочеточниковые ветви.
• В воротах почек почечные артерии,
отдавая тонкие ветви к лоханке, чашкам
и фиброзной капсуле почки, обычно
делятся на переднюю и заднюю
зональные ветви, далее в воротах
почек делящиеся на сегментарные
артерии
• Передняя ветвь, образующая
впередилоханочную сосудистую
систему, у 75% людей более крупная и
снабжает кровью большую часть
паренхимы почки. Она обычно отдает
три сегментарные артерии: верхнюю
полюсную, верхнюю и нижнюю
предлоханочные.
• Задняя ветвь образует позадилоханочную сосудистую систему,
от нее отходят нижняя полюсная и позадилоханочная
сегментарные артерии.
• Сегментарные артерии между собой не анастомозируют. От
сегментарных артерий отходят ветви, получившие название
междолсвых.
• Междолевые (интерлобарные) артерии залегают в почечных
столбах и проникают до основания почечных пирамид, где
делятся на дуговые (аркуатные) артерии, которые не
апастомозируют между собой и, в свою очередь, отдают
междольковые (интерлобулярные) артерии, радиально
ветвящиеся и направляющиеся в корковое вещество.
• Междольковые артерии в корковом
веществе отдают впутридольковые
артерии, от которых отходят
приносящие артериолы,
направляющиеся в почечные тельца и
дающие начало сети капилляров,
образующей сосудистые клубочки.
• По данным А.Р. Зубарева и Р.А.
Григоряна диаметр почечных артерий
при эхосканировании у места
отхождения аорты равен 5-6 мм, у
почечных ворот — 3-4 мм, по данным
Е.А. Квятковского у почечных ворот 5,28 -0,12 мм, что несколько меньше
результатов, полученных при
анатомических измерениях
• В детском возрасте диаметр почечных
артерий, определяемый
эхографическим методом, изменяется
следующим образом: в возрасте 1-2
года — 3,46 -0,14 мм; 3-6 лет — 4,06 -0,20
мм, 7-12 лет — 4,38 -0,20 мм
Виды УЗИ-диагностики
Существует два вида ультразвуковой диагностики почек. Иногда их назначают по отдельности, а иногда комплексом, в зависимости от того, на какое заболевание есть подозрение.
Первый вид – это ультрасонография, или ультразвуковая эхография. Эта форма УЗИ более распространённая, так как выявляет основные патологии в органах мочевыводящей системы. То есть, благодаря ультрасонографии можно увидеть форму, размер, структуру и новообразования почек.
Второй вид – допплерография. Это исследование сосудов, которое менее популярно для почек. Назначают его крайне редко, при заболеваниях, связанных с нарушением работы сосудов. Благодаря допплерографии характеризуется поступление тока жидкости в почечные канальцы.
Как проходит УЗИ почек?
В целом, данный вид диагностики относительно несложный. Его продолжительность составляет всего 10-15 минут. Это абсолютно безвредное и безболезненное обследование. В комфорте находится как пациент, так и врач, который проводит ультразвуковую диагностику. Непосредственно перед УЗИ почек больному необходимо выпить около литра жидкости, желательно, чтобы это была вода. Специалисту будет намного проще разглядеть всяческие патологии в почках и других органов мочевыводящей системы, так как их исследование почти всегда проводится параллельно.
Пациент ложится на кушетку спиной, после чего ему на область живота и поясницы наносят специальный гель, чтобы датчик, которым проводится исследование, лучше скользил и соприкасался с кожей. Иногда пациента перекладывают на бок, чтобы лучше разглядеть стенки почки с разных ракурсов. Высокие ультразвуковые волны, которые выпускает прибор для УЗИ, отражаются от тканей внутренних органов и на экран выводится картинка происходящего внутри. Рассматриваются контуры органов, а также их положение и возможные новообразования. Плюс ко всему на экран выводится структура внутренних органов. Полученные результаты распечатываются, а в дальнейшем доктор сравнивает их с нормой и выявляет те или иные отклонения.
Нормальными для взрослого человека считаются следующие показания:
- длина почки – 10 см;
- ширина органа – 4-6 см;
- толщина – около 5 см;
- почечная ткань – не больше 2,5 см.
В некоторых случаях пациенту проводят исследование в стоячем положении (при опущенных почках). Также иногда для получения большего количества сведений больного просят сходить в туалет, чтобы проверить какое количество мочи выводится из мочевого пузыря.
Особенности у детей
• У новорожденного ребенка мозговой
слой паренхимы по своей толщине
больше коркового в 3–4 раза.
• С возрастом это соотношение
уменьшается и к пубертатному периоду
развития у большинства детей
приближается к единице.
• У новорожденных детей, а тем более у
недоношенных, корковый слой почки более
эхогенный по сравнению с печенью.
• В возрасте 3–6 мес эхогенность этих двух
объектов выравнивается. В 1–2 года почка у
здорового ребенка выглядит более темной,
хотя возможны варианты одинаковой
эхогенности.
• Иногда у детей вокруг пирамидок
определяется тонкий гиперэхогенный ободок,
который обусловлен изображением
междолевых и дуговых сосудов.
• Гиперэхогенный срединный комплекс почки состоит из большого
числа сосудов, собирательной системы почки, жировой ткани и
лимфатического аппарата. По своей толщине он занимает 1/3 от
толщины всей почки.
• В первые дни жизни просвет лоханки может колебаться от 0 до
10 мм. Спустя 10–14 дней интраренально расположенная
лоханка может в норме достигать 2–3 мм.
• В возрасте 4–5 лет этот верхний предел доходит до 5 мм.
• У детей 13–15 лет просвет лоханки может достигать 6–7 мм.
• Для экстраренальных и смешанно расположенных лоханок
верхний предел больше в два раза, и максимальная толщина
просвета у старших детей может в норме доходить до 12 мм.
• Изменение просвета лоханки в процессе исследования в
пределах нормальных показателей считается физиологичным и
не относится к патологическим состояниям.
• У новорожденных детей в первые сутки жизни иногда
определяется физиологический симптом «белых пирамидок».
• Некоторые авторы считают это проявлением мочекислого
инфаркта почки из-за отложения большого числа солей мочевой
кислоты в канальцевом аппарате нефрона и вокруг него.
• Однако в последних работах показано, что гиперэхогенность
пирамидок связана не только с солевым фактором на фоне
ацидоза, но и с преципитацией некоторых белковых фракций.
• После исчезновения ацидоза на фоне налаженного водного
режима этот симптом уходит. Количество гиперэхогенных
пирамидок колеблется (от одной до всех), и наблюдаются они
как в одной, так и в обеих почках.
• • Эктопия почки: почка располагается по ходу ее продвижения в
ходе органогенеза, обычно в малом тазу, вблизи подвздошных
сосудов; «объемное образование в нижней части брюшной
полости».
• Односторонняя агенезия почки: характеризуется увеличением
противоположной почки.
• Гипоплазия почки: при внимательном рассмотрении почечной
ямки крупным планом выявляется маленькая почка с
паренхимой нормального вида.
• Атрофия почки: сморщенная почка с неправильными
контурами и/или неправильной внутренней эхо-структурой.
• Аномалия слияния почек: подковообразная почка изначально
воспринимается как две нормальные почки, однако при
визуализации нижних полюсов обнаруживается их слияние по
средней линии в малом тазу.
Что может выявить УЗИ-почек?
Всяческие изменения в форме, структуре и размер почек и других органов мочевыводящей системы свидетельствуют о различных заболеваниях. После УЗИ-диагностики врач может увидеть в результатах следующие патологии:
- врождённые отклонения почек, надпочечников и мочевого пузыря;
- патология мочеточников, их расположения относительно органов мочеполовой системы;
- увеличение полости почки;
- воспалительный процесс;
- опущение органов;
- неприживаемость трансплантированной почки;
- кисту;
- опухоли разных видов (доброкачественные и злокачественные);
- гнойный процесс;
- увеличенное количество жидкости в или около почек;
- камни и песок внутри органов;
- истощение;
- суженый проход мочеточника;
- воздух в органах.
Все эти отклонения проявляются при заболеваниях мочеполовой системы. Сделав анализ полученных на ультразвуковой диагностике данных, врач может поставить диагноз или назначить дополнительные обследования для получения более точной клинической картины.
Аномалии размеров
• Аплазия почки
• Размер обычно не превышает 3х2 см
• Имеется рудиментарный зачаток органа
без лоханки и настоящей сосудистой
ножки.
• Клубочки отсутствуют
• Мочеточник рудиментарный, без
просвета
• Визуализация практически невозможна
Подготовка к УЗИ почек
Если УЗИ-диагностика почек быстрая процедура, то подготовка к ней – более длительный процесс. Мало того, что он делится на несколько видов, так ещё и выбирается для каждого пациента отдельно. Например, существует отличие в приёме препаратов перед обследованием для взрослого и ребёнка, а также учитываются индивидуальные особенности пациента (аллергия, перенесённые прежде заболевания). Но подготовка к УЗИ почек важна для любого человека, ведь она может существенно повлиять на результаты исследования, показать их ложными.
В первую очередь необходимо учесть есть ли у человека проблемы с работой ЖКТ. Ведь таких больных необходимо подготавливать более тщательно. Воздух в кишечнике (газы) могут помешать ультразвуковому исследованию, так как они просто заслонят собой часть почки. Чтобы избежать такой проблемы за несколько дней до УЗИ почек необходимо начать придерживаться специальной диеты. Естественно, необходимо исключить все продукты, которые могут спровоцировать возникновение метеоризма. А именно это:
- молочная продукция;
- ржаной хлеб;
- сладкая и газированная вода;
- алкогольные напитки;
- бобовые;
- капуста.
Если у вас нет склонности к газообразованию, то будет достаточно всего лишь убрать вышеперечисленный список продуктов питания из рациона, но, если вы страдаете такой проблемой, то нужно употреблять в пищу только определенные блюда и за несколько часов до исследования выпить активированный уголь или «Эспумизан». Для диеты подойдут следующие продукты:
- каши, приготовленные на воде;
- отварное мясо курицы или коровы;
- твёрдый сыр;
- нежирная рыба;
- куриные или перепелиные яйца.
Также необходимо помнить, что за несколько часов до ультразвуковой диагностики необходимо прекратить приём пищи, чтобы на момент её проведения желудок был пустой. И не забудьте взять с собой полотенце или салфетки, чтобы вытереть гель. Собственно, в этом и заключается вся обыкновенная подготовка к обследованию. Но есть и отдельные случаи, когда позаботиться о состоянии организма на УЗИ.
Подготовка к УЗИ-диагностике почек беременным
Будущим мамам необходимо особо тщательно следить за состоянием здоровья, так как от него зависит и малыш в утробе. Поэтому подготовка к обследованию у них имеет свои особенности. Беременным запрещается делать клизмы и принимать очищающие кишечник препараты, так как они могут негативно отразиться на здоровье ребёнка. Также нежелательно и женщинам в положении отказываться от еды за несколько часов до приёма у специалиста. Основная задача будущих мам в подготовке к УЗИ заключается в соблюдении диеты, которая одинакова для всех и описана выше.