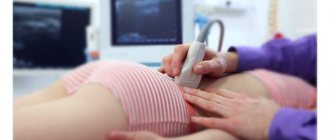
Дизметаболические нефпропатии (ДМН) – это термин, объединяющий поражения почек, обусловленные нарушениями обмена веществ. Общим для ДМН является преимущественное поражение интерстициальной ткани почек с отложением в ней солей и дальнейшим нарушением трофики канальцев почек и процессов регенерации в них . Цель исследования – определение клинико-лабораторной характеристики ДМН у детей. Нами проанализированы истории болезни 39 детей, находившихся на лечении в УЗ «ГОДКБ» с 1 января 2005 года по 1 октября 2006 года с диагнозом ДМН. Изучен пол, возраст, место жительства, анамнез заболевания, результаты общего анализа мочи (ОАМ), анализа мочи по Нечипоренко и Зимницкому. Основным диагнозом ДМН была у 37 (95%) детей, сопутствующим — у 2 (5%). Оксалурия диагностирована у 37 (95%) детей, уратурия – 2 (5%). Мальчиков было 7 (18%), девочек – 32 (82%). Городских – 32 (82%), сельских – 7 (18%) детей. По возрасту дети распределились следующим образом: 0-3 лет – 6 (15%) детей; от 3 до 7 лет – 12 (31%); 0т 7 до 12 лет – 9 (23%); старше 12 лет – 12 (31%). Впервые заболевание выявлено у 21 (54%) ребенка, из которых при профосмотре у 7 (18%) были выявлены изменения в моче, у 14 (36%) — после респираторных заболеваний. Детей, поступивших повторно, было 18 (46%), из них 14 (36%) поступили для планового лечения и 4 (10%) после простудного заболевания. Основная масса детей 34 (88%) поступили в стационар в связи с выявленными изменениями в АОМ. С жалобами на боли в поясничной области, положительным симптомом «поколачивания» поступило 3 (8%) детей, у 1 (2%) ребенка отмечались боли в животе. Из анамнеза выявлено, что у 4 (12%) детей близкие родственники страдают мочекаменной болезнью, у 1 (2%) – желчекаменной. В ОАМ оксалурия (+) выявлена у 8 (22%), (++) – 16 (40%), (+++) – 8 (22%), (++++) – 5 (14%) детей. Бактериурия обнаружена у 2 (5%) детей, сочетание оксалатов и бактерий было у 11 (23%) больных. Лейкоцитурия (10-20 в поле зрения) была у 2 (5%) детей. Эритроцитурия: 3-15 в поле зрения у 18 (43%) детей, 15-20 в поле зрения – 8 (22%), у 3 (8%) детей эритроцитурия не выявлялась. Клетки слущенного эпителия обнаружены у 30 (79%) детей. Протеинурия во всех случаях не выявлялась. Относительная плотность мочи у 26 (66%) была более 1018, у 13 (34%) – от 1013 до 1017. При исследовании мочи по Нечипоренко выявлено преобладание эритроцитурии у 14 (38%) детей над лейкоцитурией у 5 (12%). Выводы: 1. Среди ДМН чаще диагностируется оксалурия у девочек в возрасте от 3 до 7 лет и старше 12 лет. 2. Дети госпитализировались в основном в связи с изменениями в ОАМ (чаще после ОРВИ) при отсутствии клинических проявлений. 3. Наследственная предрасположенность выявлена лишь у 14% детей. 4. В ОАМ преобладают умеренная гематурия и клетки слущенного эпителия.
Факторы, влияющие на скорость клубочковой фильтрации
СКФ – один из ключевых показателей функциональных возможностей почечного аппарата. Скорость очищения плазмы для образования первичной урины зависит от нескольких факторов:
- фильтрационное кровяное давление в почках (в норме при поступлении плазмы давление должно быть выше, чем на выходе конечного метаболита);
- кровоток в клубочках (отражает объем перерабатываемой плазмы, уровень которого по нормативу 600 мл/мин);
- площадь фильтрационной поверхности (зависит от количества нефронов, способных к фильтрации);
- количество работоспособных нефронов (при отмирании части нефронов СКФ замедляется);
- проницаемость фильтрационной мембраны;
- возраст (при старении организма замедляются обменные процессы, биохимические реакции и, соответственно, СКФ объективно снижается);
- физическая активность (отражается на мышечных сокращениях, как следствие, на показателях креатинина);
- особенности пищевых привычек (скорость может быть нарушена из-за задержки мочи при злоупотреблении солеными продуктами);
- прием лекарственных препаратов, оказывающих воздействие на уровень креатинина;
- масса тела (наличие лишних килограммов может незначительно замедлять клубочковую фильтрацию);
- наличие хронических заболеваний мочевыделительной системы;
- половая принадлежность (у мужчин СКФ выше, чем у женщин).
У женщин на фильтрационную скорость оказывает влияние беременность.
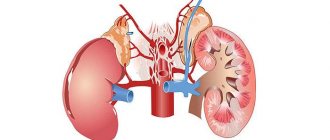
Особенности строения почки
В биохимическом анализе крови параметрами, которые находятся в корреляции с СКФ, являются:
Анализ крови на креатинин
- Креатинин – метаболит обмена белков и аминокислот. Энергетический ресурс для мышечного аппарата – аденозинтрифосфорная кислота (АТФ). Источником ее образования является креатинфосфат, синтезируемый печенью. После выработки креатинфосфат перемещается в мышечную ткань, где в ходе ферментационного процесса под воздействием креатинфосфокиназы происходит образование креатинина и выработка энергии. Из мышечной ткани креатинин поступает в системный кровоток, фильтруется и экскретируется почками. В анализе крови измеряется в мкмоль/л. Нормальный уровень для детей – 27-62, для мужчин – 80-115, для женщин – 53-97.
- Мочевина – конечный продукт белкового распада, образованный печенью и предназначенный для безопасной эвакуации из организма азота. После попадания в кровь фильтруется и выводится почечным аппаратом. Измеряют в ммоль/л. Референсные значения для мужчин – 3,0-9,2, для женщин – 2,6-7,2.
- Альбумин – белок, продуцируемый гепатоцитами (клетками печени). Отвечает за онкотическое давление (перераспределение жидкости между кровью и тканями), доставку и распределение гормонов надпочечников и щитовидной железы, органических соединений, кислот, витаминов и минералов. Лабораторная измерительная величина – граммы/литр. Нормой для взрослых считается от 40 до 50. Детские показатели зависят от возрастной группы: до 5 лет – 33,6-43,0; до 11 лет – 37,0-47,1; до 21 года – 40,6-45,6.
При хронических почечных патологиях, острой почечной недостаточности уменьшается количество альбумина и увеличивается концентрация мочевины и креатинина, что отражается на скорости фильтрации.
Описание и виды
Часто пациенты, услышав диагноз, задаются вопросом, что это такое — паренхиматозная киста левой или правой почки. Внутри тонкостенного полого образования находится капсула, заполненная жидким или полужидким экссудатом. Обычно экссудативная жидкость желтоватого цвета и напоминает плазму, но иногда мешочек наполнен серозной жидкостью, кровяными или гнойными примесями.
Внутри тонкостенного полого образования находится капсула, заполненная жидким или полужидким экссудатом.
Паренхиматозная кистасуществует двух видов:
- Врожденная (первичная) — появляется во время эмбриогенеза, связана с токсическим воздействием на малыша, инфицированием внутри утробы. Наблюдаются дермоидные кисты почек (зрелые тератомы), включающие в себя костную ткань, липидные отложения, ногти, эмбриональный кожный покров. Нередко новообразование передается по наследственности.
- Приобретенная (вторичная) — формируется вследствие перенесенных болезней, поражающих почечные канальцы, которые закупориваются.
Также кисты на почках подразделяют на множественные (поликистоз) и одиночные.
Специалисты придерживаются мнения, что кистозное образование паренхимы почки редко перерождается в злокачественную. Но чем раньше посетить доктора и прибегнуть к лечебно-профилактическим мероприятиям, тем выше шансы на полное выздоровление, ведь с течением времени кистозное образование увеличивается, сдавливает соседние органы, что чревато осложнениями.
Наиболее часто диагностируется паренхиматозная киста правой почки — это определяется анатомией строения органа.
Исходя из локализации, выделяют следующие виды образований:
- Субкапсулярная — возникает в фиброзно-жировой ткани фасолевидного органа.
- Интрапаренхиматозная киста почки — локализуется в поверхностных тканях правой или левой почки.
- Кортикальная — формируется рядом с мочеточниками и почечными артериями.
Интрапаренхиматозная — локализуется в поверхностных тканях правой или левой почки.
Процесс фильтрации
Почки снабжаются кровью через почечную артерию, которая разделяется на артериолы (сосуды меньшего размера) и далее на микрососуды – капилляры почечных клубочков. Плазма подается в клубочки под давлением, создаваемым сердечной деятельностью. Тельце окружает двухслойная капсула. Внутренним слоем является мембрана, исполняющая роль гломерулярного фильтра.
Белки и крупные молекулы других соединений не просачиваются сквозь мембрану, оставаясь в нефронах. Очищенная жидкость или первичная моча состоит из воды и питательных веществ. Она процеживается в канальцы нефронов, где происходит обратная резорбция (всасывание) воды, глюкозы, электролитов (калия и натрия) и других веществ в системный кровоток.
Отработанные продукты, мочевина, мочевая кислота и креатинин образуют вторичную мочу, поступающую в мочеточники, затем на хранение в мочевой пузырь для дальнейшей экскреции через мочеиспускательный канал. Скорость фильтрации отражает очистительную способность почечного аппарата. Снижение СКФ – признак нарушения функций почек и уменьшения количества работоспособных нефронов.
Лечение хронической болезни почек
Ваш ветеринар будет проводить конкретные процедуры для вашей кошки в зависимости от того, как она себя чувствует, от тяжести заболевания почек и от того, имеет ли ваша кошка какие-либо другие заболевания, в дополнение к болезни почек. Для некоторых кошек может быть благом их госпитализация на ранней стадии, в то время, как большинство кошек с заболеванием почек на раннем этапе не нуждаются во внешней поддержке жидкостями или интенсивной терапии. Если ваша кошка ест и пьет нормально, без признаков обезвоживания, она, скорее всего, должна остаться дома, принимая все необходимые лекарства, назначенные на амбулаторной основе.
Важно, чтобы ваша кошка с болезнью почек потребляла достаточно жидкости и хорошо питалась. Поощрение вашей кошки питья можно сделать с помощью специальных фонтанов, капающих кранов и наличия многочисленных источников воды. Добавление воды в консервированный корм может быть приемлемым для некоторых кошек, но, к сожалению, не для всех. Важно найти то, что работает именно для вашей кошки. Поиск благоприятной для почек диеты, которую кошка находит приемлемой, может потребовать некоторых проб и ошибок. Однако это стоит усилий, так как многочисленные данные ветеринарной медицины доказывают, что диета имеет важное значение для замедления развития хронической болезни почки. Обязательно проконсультируйтесь с ветеринаром, прежде чем вносить какие-либо изменения в рацион кошки. Вы должны оставаться на связи с вашим ветеринаром и планировать частые визиты к нему, если болезнь вашей кошки прогрессирует.
Принятая лабораторная норма СКФ
Скорость, с которой клубочки осуществляют фильтрацию, имеет вариабельные нормативные значения (от нижней до верхней границы), что объясняется возрастом, полом, расой, весом. Незначительное отклонение от нормы у возрастных пациентов патологией не является.
Поскольку один из основных параметров, задействованных в вычислении фильтрационной скорости, это креатинин, образованный в мышцах, то у мужчин с нормальной мышечной массой СКФ выше, чем у женщин. Диапазон нормальных значений для мужчин и женщин фертильного возраста составляет 90-120 мл/мин.
Более подробная градация показателей по возрасту
| Возраст | 20-30 лет | до 40 лет | до 50 лет | до 60 лет | до 70 лет | 70+ |
| Средний показатель в мл/л | 116 | 107 | 99-100 | 94 | 86 | 76 |
Детские значения СКФ меняются с возрастом. У новорожденных младенцев скорость фильтрации низкая, поскольку организм находится в стадии адаптации. В течение первого года жизни показатели постепенно поднимаются.
Таблица значения для ребенка первого года жизни
| Возраст | 1-7 дней | до месяца | до 3 месяцев | до полугода | 6-12 месяцев | от года |
| Средний показатель в мл/л | 39-60 | 47-68 | 58-86 | 77-114 | 103-157 | 127-165 |
Если показатели пациента не укладываются в референсный интервал, это означает нарушение клубочковой фильтрации. Изменение СКФ – клинический признак дисфункции почечного аппарата. Причину сбоя определяют с помощью дополнительных исследований почек.
Способы вычисления СКФ
Существует несколько методов определения фильтрационной способности нефронов. Проведение клиренс-теста или определения коэффициента очищения включает:
- анализ креатинина в плазме и в моче, собранной в течение суток;
- оценка соотношения полученных значений.
Забор крови и сбор мочи проводится в соответствии с принятыми правилами лабораторной диагностики. Перед проведением исследования пациенту необходимо сократить физическую активность, устранить из рациона крепкий чай, спиртные напитки и кофе, отказаться от приема медицинских препаратов и БАДов.
Проба Реберга
У пациента определяют количество креатинина в образце крови. Далее самостоятельно человек собирает суточную мочу. Первичная утренняя порция урины пропускается. Отсчет начинается со второго мочеиспускания.
Выделенная при каждом опорожнении урина собирается в один в аптечный контейнер емкостью 2,7 л или простерилизованную и высушенную трехлитровую тару. В специальном бланке необходимо отмечать объем и время каждого мочеиспускания. Хранить тару следует в холодильнике под герметичной крышкой.
Спустя 24 часа мочу нужно перемешать. От общего количества отделить порцию мочи в 50 мл, перелить в маленький стерильный контейнер, сопроводить заполненным бланком и доставить к месту проведения анализа. Усредненный показатель клиренса у взрослых пациентов – 125 мл/мин.
Проба Кокрофта-Голда
Проведение пробы Кокрофта-Голда отличается от пробы Реберга необходимостью выпить 2 стакана несладкой жидкости и спустя 20 минут освободить мочевой пузырь. При следующем мочеиспускании отмечается объем урины, время и продолжительность акта опорожнения.
Анализ крови сдается в промежутке между процедурами сбора мочи. Клиренс определяется по формуле: СКФ= Км/Кк×V (Км – креатинин в моче, Кк – креатинин в крови, V– объем урины, экскретируемой за одну минуту).
Методика MDRD (Modification of Diet in Renal Disease)
Модифицированный вариант определения СКФ, оценивающий не только саму скорость, но и ее изменение в связи с возрастом и развитием почечных патологий, учитывающий все персональные данные пациента.
Вариант вычисления СКФ без учета альбумина в крови
Вариант вычисления с учетом альбумина в крови
Уравнение CKD-EPI
Такое вычисление СКФ считается наиболее информативным, если имеются сомнения в результатах предыдущих исследований.
Что нужно пройти при подозрении на заболевание
Анализ мочи общий
При опухолях почки отмечается розово-красный или красно-коричневый цвет мочи, обусловленный примесью «свежей» крови. При распаде опухоли почки бывает гематурия.
Анализ на гемоглобин
Доброкачественные опухоли почки могут быть причиной повышения уровня гемоглобина.
УЗИ брюшной полости
УЗИ почек: является основным диагностическим методом, позволяет установить локализацию, размеры, количество кист, а также выявить их связь с соседними органами. Опухоли почек на УЗИ определяются в виде очагов более плотной ткани.
Показания к проведению клиренс-теста
Исследование назначается при предположительных почечных патологиях, по симптомокомплексу, предъявляемому пациентом:
- стабильно завышенные показатели АД (артериального давления) и ЧСС (частоты сердечных сокращений);
- боли в поясничной области;
- отечность верхних и нижних конечностей, лица или периорбитальной зоны;
- мутная урина.
Проведение исследования показано пациентам с хроническими заболеваниями почек, сердца, эндокринной системы, беременным женщинам, профессиональным спортсменам.
Важно! Ненормированная скорость клубочковой фильтрации (высокая или низкая) – это не диагноз, а следствие основного заболевания. По совокупности с симптомами пациенту должно быть назначено расширенное обследование почек, сердца, органов эндокринной системы.
Очаговые изменения
Очаговые изменения — это новообразования, которые могут быть как доброкачественными, так и злокачественными. В частности, простая киста является доброкачественной, а твердые паренхиматозные опухоли и сложные кисты чаще всего оказываются носителями раковых клеток.
Заподозрить новообразование можно по нескольким признакам:
- кровяные примеси в моче;
- боль в области почек;
- опухоль, заметная при пальпации.
Перечисленные симптомы, если они присутствуют в совокупности, безошибочно указывают на злокачественный характер патологии.
К сожалению, обычно они появляются в запущенной стадии и говорят о глобальных нарушениях функций.
Диагноз ставится на основании исследований:
- УЗИ;
- компьютерной томографии;
- нефросцинтиграфии;
- биопсии.
Дополнительные методы исследований очаговых изменений, которые позволяют установить наличие тромба, расположение опухоли, вид васкуляризации, необходимые для эффективного хирургического лечения:
- аортография;
- артериография;
- кавография.
Рентген и компьютерная томография костей черепа, позвоночника, а также КТ легких — вспомогательные методы обследования при подозрении на распространение метастаз.\
При злокачественных образованиях в паренхиме почки лечение обычно применяется хирургическое, при котором часто проводят удаление пораженного органа. При доброкачественных опухолях выполняют органосохраняющие операции, цель которых — иссечение новообразования с минимальным вредом. После операции больным раком назначается лучевая терапия.
Единичные метастазы в позвоночнике и органах дыхания — не противопоказание для нефрэктомии, поскольку могут быть также иссечены.
Отклонения показателей СКФ
Первопричинами патологического изменения скорости клубочковой фильтрации выступают:
- заболевания и острые состояния, не связанные с органами мочевыделительной системы: дегидратация (обезвоживание организма), внезапное нервное потрясение, хронические гнойно-воспалительные процессы, гипертония и гипотония, ненормированное онкотическое давление и др.;
- патологии непосредственно почечного аппарата.
Стабильно низкая СКФ характерна для ХПН (хронической почечной недостаточности). По скорости клубочкового очищения плазмы различают пять стадий тяжести ХПН.
Расшифровка стадийности ХПН по СКФ
| 1 – близкая к норме | 2 – легкая | 3-А – умеренная | 3-Б – выраженная | 4 – тяжелая | 5 – терминальная |
| 90 | 60-89 | 49-59 | 30-40 | 15-30 | <15 |
| наблюдение, изменение пищевых привычек, отказ от алкоголя | строгий контроль, диета | диета, нефротические препараты | постоянный прием медикаментов | лечение в стационаре | гемодиализ |
На наличие ХПН указывает низкая СКФ, не меняющаяся на протяжении 3-месяцев. Понижение фильтрационной скорости – признак наличия проблем с образованием первичной мочи, характерных для следующих заболеваний:
- атеросклеротический стеноз (сужение) почечных сосудов. Давление в клубочках падает из-за дефицита кровоснабжения почек;
- гипотония и сердечная декомпенсация. При патологиях нарушается стабильность внутрипочечного давления;
- конкременты в почках (нефролитиаз);
- воспаление стромы и канальцев почек (интерстициальный нефрит);
- отмирание паренхимы почек, ее замещение соединительной тканью (нефросклероз);
- механическое повреждение гломерулярного фильтра (мембраны) вследствие травмы;
- высокое онкотическое давление, из-за которого вода задерживается в кровотоке.
На СКФ оказывают влияние злокачественные и доброкачественные паренхиматозные новообразования почек. Повышенные показатели СКФ сопровождают гипертоническую болезнь, нарушение адреналинового баланса в крови, сахарный диабет, низкое онкотическое давление в результате дегидратации организма. Скорость клубочковой фильтрации изменяется при некоторых аутоиммунных патологиях.
Признаки хронической болезни почек
Самые ранние признаки заболевания почек часто включают повышенную жажду и мочеиспускание, но это может быть упущено из виду у кошек, которые пьют тайно или разделяют миску с водой с другими кошками. Увеличенные комки наполнителя, когда используется туалет с наполнителем (кошачий лоток), является важным признаком болезни и требует проверки ветеринаром на приеме в ветеринарной клинике.
Кошки легкой или на начальном этапе ХБП часто не имеют признаков, но могут показывать следующее:
- Слабая потеря веса;
- Некоторое увеличение производства мочи и потребления воды.
Кошки с умеренной и тяжелой болезнью почек будут уже иметь следующие признаки:
- Снижение аппетита;
- Рвота;
- Ощутимая потеря веса;
- Повышенное мочеиспускание и жажда.
Вы, вероятно, заметите, что ваша кошка спит больше, меньше ухаживает за собой и выглядит неопрятной. Десны вашей кошки могут быть не такими розовыми, как обычно, что указывает на анемию. В более тяжелых случаях вы можете заметить необычный неприятный запах изо рта, связанный с язвами полости рта.
Коррекция
Прежде всего, необходимо выяснить первопричину нарушения очистительной способности почечного аппарата. Лечение назначают, исходя из основного диагноза. При незначительных отклонениях показателей СКФ пациенту назначают лечебное питание. Диета предусматривает:
- максимальное сокращение объема употребляемой соли и соленых продуктов;
- исключение из меню острых соусов, приправ и специй;
- ограничение белка в рационе;
- соблюдение питьевого режима.
При нарушении функции почек необходимо полностью отказаться от спиртных напитков.