Трансплантация почек является предпочтительным методом лечения хронических заболеваний почек, но их нехватка, рост числа больных с хроническими заболеваниями этого органа и быстрое развитие заболевания делают большинство пациентов зависящими от диализа. Поскольку диализ резко влияет на образ жизни пациентов, большие надежды возлагаются на развитие искусственных почек, хотя их использование в настоящее время затруднено серьезными опасениями по поводу безопасности. С другой стороны, пациенты с гемодинамической нестабильностью, как правило, не переносят лечение прерывистым диализом из-за их неспособности адаптироваться к изменяющемуся сценарию непредвиденных событий.
Предполагается, что искусственная почка предоставит пациентам с хроническим заболеванием почек новый вариант, выходящий за рамки краткосрочного решения почечного диализа и дорогостоящей пересадки почки. Сегодня разработки в этой сфере ведутся как с целью создания носимого устройств, так и имплантируемого варианта искусственной почки.
В этом обзоре мы обсудим последние достижения в области разработки имплантируемой искусственной почки.
Имплантируемая искусственная почка, которую разрабатывают сегодня несколько коллективов ученых, похожа на существующий экстракорпоральный аппарат почечной помощи, который представляет собой биологически искусственную почку, сочетающую в себе мембранный гемофильтр и биореактор для функционирования в качестве здоровой почки. Однако такое устройство должно быть небольшим, обладать высокой эффективностью фильтрационных мембран, должна быть способна регулировать кровоток и стабилизировать необходимые компоненты. Имплантируемая искусственная почка должна быть способной воспроизводить работу настоящей почки, устранять необходимость в диализе и не требовать постоянного врачебного контроля. Кроме того, ее использование не должно требовать применения иммунодепрессантов и лекарств.
Это в идеале, а что же мы имеем сегодня в действительности?
Искусственная почка – что это такое
Диализ почек – это явление, используемое для правильного функционирования почек, когда почка перестает нормально работать. Диализ выполняется с помощью аппарата, который очищает и фильтрует кровь в кровоток.
Принцип работы аппарата искусственной почки
Когда почки пациента перестают функционировать должным образом, становится необходимым регулярно очищать кровь, иначе это может привести к серьезным последствиям для здоровья и даже смерти. Аппарат искусственной почки помогает сбалансировать организм, даже если почки не работают должным образом.
Известно, что почки предотвращают накопление в организме человека примесей, отходов и дополнительной воды. Почки также играют решающую роль в контроле артериального давления и помогают в поддержании идеального баланса химических, минеральных и питательных веществ в крови. Таким образом, когда почки перестают выполнять все эти функции из-за травмы или заболевания, такого как камень в почках или других хронических заболеваний, организм перестает нормально работать.
Аппарат искусственной почки помогает сохранить работоспособность всех функций организма. Диализ рекомендуется, потому что, когда здоровье почек скомпрометировано, кровь пациента будет отравлена всеми отходами и солями. Диализ будет следить за тем, чтобы кровь очищалась на регулярной основе.
Но этот аппарат не является лекарством от каких-либо заболеваний почек, это всего лишь средство, чтобы поддерживать работоспособность тела. Это временное лечение. Существуют различные методы лечения различных заболеваний почек.
Противопоказания
Существует ряд противопоказаний для проведения гемодиализа:
- кровотечения различного характера;
- тяжелая форма артериальной гипертензии;
- инфекционные заболевания;
- инфаркт и ишемический инсульт;
- туберкулез в открытой форме;
- онкологические заболевания;
- заболевания центральной нервной системы;
- сахарный диабет у пациентов старше 70 лет;
- патологии, влияющие на свертываемость крови.
Также не проводят процедуру фильтрации крови лицам старше 80 лет и пациентам, у которых два или более хронических заболевания.
Однако есть исключение: когда речь идет о спасении жизни пациента, противопоказания не принимаются во внимание. Его подключают к аппарату для очищения организма от токсинов, а при возникновении побочных эффектов назначают дополнительное лечение.
Характеристика и устройство аппарата
Аппарат искусственная почка выполняет функцию очищения и выведения токсинов, вредных веществ из крови
Аппарат искусственная почка выполняет функцию очищения и выведения токсинов, вредных веществ из крови, которые образуется в органе вследствие его сильного поражения. Как правило, такое состояние почечной системы возникает при острой либо хронической почечной недостаточности. В основе функционирования искусственной почки лежит низкомолекулярное вещество, включающее в себя коллоидный раствор. С двух сторон зафиксирована полупроницаемая целофановая мембрана, в которой присутствует осмотическое давление. Благодаря систематическому прохождению курса очищения при помощи аппарата искусственной почки пациент способен жить нормальной и полноценной жизнью, а его внутренние органы выполнять все необходимые процессы.
Для информации! Лечение запущенных форм почечных патологий выполняют исключительно при помощи гемодиализа.
Искусственная почка способна вывести из организма следующие вредные вещества:
- лишнюю жидкость;
- продукты метила и этила;
- наркотические и фармакологические вещества;
- ядовитые вещества и их соединения (мышьяк, ртуть, хлор);
- мочевина и ее соединения;
- креатинин и финальные продукты химических реакций внутри мышечной ткани.
Стоит отметить, регулярное проведение процедуры гемодиализ требует строгого соблюдения диетотерапии, водного режима, употребления лекарственных препаратов и своевременного осмотра лечащим врачом. Вариаций искусственной почки достаточно большое количество, основной принцип работы аппарата заключается в физико-химическом явлении, где через полупрозрачную мембрану происходит процесс ультрафильтрации. Аппарат имеет монитор и фильтр оборудования или диализатор. Благодаря встроенному перфузионному устройству выполняется постоянное движение крови в фильтр оборудование (диализатор). Дополнительно аппарат обеспечивает своевременную подачу и приготовление специального очищающего раствора.
Функциональные возможности гемодиализа
Постепенное увеличение концентрации негативных веществ в составе крови провоцирует угасание головного мозга, это обуславливается сильным снижением способности кровяных эритроцитов доставлять кислород. Для спасения человеческой жизни доктора подключают пациенту искусственные почки.
Процедура гемодиализа напоминает обычное процеживание жидкости через специфическую мембрану, состав которой весьма похож со структурой обычной почки.
Искусственная почка отлично справляется с выводом из крови следующих элементов:
- вещества метаболизма белковой природы – различные соединения их мочевины;
- креатинин – простейший продукт химического распада, происходящего в мышечной ткани;
- всевозможные ядовитые соединения: молекулы ртути, хлор, ядовитый мышьяк, токсичные соединения;
- составы фармакологической и наркотической группы;
- спирты;
- излишне накопившаяся жидкость.
В медицинской практике активно используются как комплексные профессиональные аппараты, так и устройства узкой направленности, однако, принцип работы различных моделей основываются на общих положениях.
Устройство обязательно состоит из следующих элементов:
- детализированный монитор с множеством режимов;
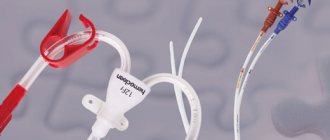
- диализатор – использующийся фильтр;
Так выглядит Диализатор
- совершенные технологические модели оснащаются перфузионным модулем, он отвечает за передвижение крови внутри диализатора;
- искусственная почка дополнительно оснащается устройством приготовления и доставки в диализатор фильтрующего раствора.
Принцип работы аппарата «Искусственная почка»
Диализ использует внешние источники, такие как аппарат искусственной почки, чтобы очистить тело от примесей. Это делается искусственно и в зависимости от типа требуемого диализа, он подразделяется на два вида:
- Гемодиализ
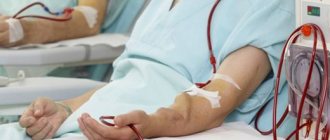
Это наиболее распространенный вид среди пациентов с диализом. При гемодиализе врачи фиксируют искусственную почку, называемую гемодиализатором, к телу пациента. Искусственная почка работает так же, как и естественные почки человека.
Врачи будут создавать сосудистый доступ, выполняя операцию. Доступ к сосудам или точка входа производится для того, чтобы кровь проникала через искусственную почку в кровеносные сосуды.
Процедура гемодиализа заменяет работу обычной почки
Входная точка сделана хирургическим путем таким образом, чтобы она легко позволяла проникать внутрь большого количества крови. Докторами назначаются два типа точек доступа. В зависимости от потребности и состояния пациента врач либо создаст артериовенозный (АВ) трансплантат, либо артериовенозную фистулу.
Фистула выполняется путем соединения вен и артерии, тогда как трансплантат выполняется путем установки петлеобразной трубки. С другой стороны, если пациент требует гемодиализа на короткий срок, то врачи будут использовать катетер. Он вставляется через шею в большую вену тела пациента.
Лечение гемодиализом может занимать до 4-6 часов в зависимости от состояния пациента.
Лечение гемодиализом занимает 4-6 часов
- Перитонеальный диализ
При перитонеальном диализе врачи хирургически имплантируют катетер внутри брюшной области пациента. В этом типе диализа пациенту требуется внешняя жидкость для очистки крови. Диализат – это жидкость, используемая для слива отходов из кровотока. Отходы собираются в брюшной полости, а диализат высвобождается из организма. Существует два основных типа перитонеального диализа, выполняемых врачами, а именно: непрерывный педиатрический диализ с циклическим циклом и непрерывный амбулаторный перитонеальный диализ.
Непрерывный циклический перитонеальный диализ проводится во время ночей, когда пациент спит и использует машину. Непрерывный амбулаторный перитонеальный диализ наполняет и истощает живот несколько раз в день. Лучше всего в перитонеальном диализе заключается в том, что пациенты могут выполнять все это самостоятельно в своих домах; врачи будут обучать их тому, как действовать.
Риски проведения процедуры
У большинства людей, которые требуется использование искусственной почки, есть множество серьезных отклонений состояния здоровья. Гемодиализ может продлить жизнь многим людям, но, несмотря на это, ожидаемая продолжительность жизни тех людей, которые нуждаются в нём, по-прежнему остается намного меньше, чем для населения в общем.
Осложнения могут стать последствием гемодиализа или поражения почек. Основными осложнениями считаются следующие:
- Понижение кровяного давления — гипотония. Это самый распространенный негативный результат после проведения гемодиализа, особенно для пациентов, страдающих от сахарного диабета. Гипотония обычно дополняется такими проявлениями, как трудности дыхания, спазмы в брюшной полости, тошнота с рвотой.
- Спазмы в мышцах. Врачи не могут утверждать, что именно гемодиализ является причиной возникновения данного осложнения, но на такое отклонение жалуются многие пациенты. Иногда для облегчения спазмов требуется снизить интенсивность и частоту процедуры.
- Зуд. Многие пациенты, проходящие гемодиализ, жалуются на зуд кожного покрова, который становится сильнее во время процедуры или сразу после её завершения.
- Нарушение сна, так как болевые ощущения в мышцах и непроизвольные движения нижними конечностями мешают нормальному сну.
- Малокровие — уменьшение концентрации красных кровяных клеток считается самым частым осложнением гемодиализа при почечной недостаточности. Недостаточность почек часто приводит к уменьшению выработки эритропоэтина — гормона, стимулирующего выработку красных кровяных телец. Ограничения в пище и выведения из организма витаминов и железе при гемодиализе способствует возникновению малокровия. Потеря крови при гемодиализе и частые анализы крови приводят к таким же результатам.
- Патологии костной ткани. Если пораженные почки утратили возможность правильно использовать витамин D, который способствует абсорбции крови, то кости с течением времени ослабевают.
- Повышение артериального давления — гипертония. Повышенное кровяное давление — это главная причина недостаточности почек. Если в процессе лечения пациент потребляет большое количество жидкости и соли. То состояние здоровья может заметно ухудшиться.
- Воспаление в перикарде. Недостаточное проведение гемодиализа или, наоборот. Слишком частые сеансы могут вызвать воспаление перикарда. Так, сердце становится не в состоянии качать достаточные объемы крови.
Что важно знать о гемодиализе?
Зачастую пациенты, которым после установленного врачом диагноза и общего анализа их общего состояния был назначен обязательный гемодиализ, не спешат приступать к этой процедуре, рискуя тем самым своей жизнью. Некоторые люди надеются, что если будут придерживаться определенной диеты, то гемодиализ не понадобится и они «сами очистят организм» от вредных веществ — это наивное и опасное заблуждение!!!
Диета диетой, но когда самочувствие становится настолько плохим, что наступает момент осознания пациентом обязательного применения процедуры гемодиализа, то может быть очень поздно. Почечная недостаточность может приобрести такую форму, когда и аппаратное очищение не сможет обеспечить положительной динамики, и как результат — полная потеря важного для жизнедеятельности человека органа, то есть почек.
Если врач после полного обследования пациента назначает применение процедуры гемодиализа, игнорировать эту рекомендацию не следует, а стоит сразу же приступать к комплексу процедур. При таком диагнозе, как почечная недостаточность, и при своевременном начале гемодиализа люди живут намного дольше.
Показание к применению
Если почки перестали выполнять свои функции и их продуктивность около 10%, то искусственное очищение крови становится жизненно важным процессом. Это случается при острой почечной недостаточности, инфекционных заболеваниях мочевыводящей системы, различных видах отравления организма. Симптомы могут быть разные, но более распространенные — слабость, тошнота, отечность тела, рвота и подъем температуры. Пациенты, которые, обращаются в больницу с такими жалобами, проходят несколько процедур, для постановки правильного диагноза. В первую очередь, нужно сдать анализ мочи и сделать УЗИ мочевыделительной системы. Дополнительные исследования, такие как биохимический анализ крови, делают для того, чтобы исключить или подтвердить инфекционные болезни, в том числе гепатиты, которые могли стать катализатором в развитии острой почечной недостаточности.
Эффективность аппарата
Искусственная почка не может заменить физически анатомический аналог органа, однако, данное оборудование способно продлить жизнь пациента и очистить его кровь от шлаков и токсинов
Искусственная почка не может заменить физически анатомический аналог органа, однако, данное оборудование способно продлить жизнь пациента и очистить его кровь от шлаков и токсинов.
Существуют определенные критерии и требования к оборудованию:
- устойчивость оборудования к отказу;
- высокий уровень очистки;
- простота в использовании;
- безопасность для пациента.
Оборудование обязательно должно иметь сертификат и всю необходимую документацию по руководству и управлению им.
Для информации! Согласно проведенным исследованиям, нефрологами было доказано, ежегодно в мире более 50 тысяч людей нуждаются в проведении гемодиализа.
При постоянном использовании искусственной почки пациенты позволяют:
- привести в норму уровень электролитов;
- держать в норме водно-солевой баланс;
- не допускать увеличения уровня креатинина и мочевины в крови.
Применение такой современной технологии способно сохранить жизнь и поддерживать нормальное состояние здоровья у больных с терминальной стадией почечных патологий, а при хронической стадии процедуру гемодиализа выполняют на протяжении нескольких лет.
Разновидности аппаратуры
Стремление улучшить качество жизни и не «выпадать» из общего ритма, движет всеми пациентами, пораженными заболеваниями почек. Им хочется работать, заниматься семьей и домашними заботами, не отвлекаясь надолго. Для этих целей производители создали устройство — искусственная портативная почка. С помощью этого прибора больной проводит очищение в привычной обстановке собственного дома самостоятельно, выбрав подходящее время.
Однако, стоимость данной аппаратуры высокая и неприемлема для большого процента людей. Поэтому в арсенале врачей есть еще разновидности устройств, которые используются в условиях стационара.
Портативный аппарат
Переносная искусственная почка разрабатывалась западными учеными и была показана миру всего 10 лет назад. Главным преимуществом устройства считают ее вес в 3,8 кг и портативную работу от батареек. Аппаратура работает в домашней обстановке, занимает 4 часа, и человек чувствует себя намного комфортнее, чем в больнице.
Алгоритм действия данной установки не отличается от принципа работы стационарной аппаратуры. Кровь очищается через мембрану с помощью раствора. Подсоединение происходит через фистулу или катетер и не занимает много времени. Очищение при необходимости проводится в круглосуточном режиме.
Сколько стоит такой аппарат? Сегодня переносное устройство еще очень дорогое и позволить себе купить его может не каждый.
Имплантируемый аппарат
В скором времени имплантаты станут обыденностью, ввиду обширного применения для пациентов с почечной недостаточностью, перешедшей в хроническую форму. Установка для диализа особенно востребована из-за нехватки донорских органов и участившихся случаев отторжения «живых» органов собственными клетками пациента. Это спасение для людей, страдающих неизлечимыми патологиями почек.
Сегодня американская фирма-разработчик проводит исследование оборудования в условиях профессиональных лабораторий. Компактное устройство будет выполнять фильтрационные функции, очищая почки от вредных веществ, токсинов и шлаков. При этом необходимая для работы устройства энергия будет вырабатываться за счет течения потока крови. Информация о том, сколько будет стоить подобная установка, пока не сообщается.
Пересадка донорского органа
Хроническая почечная недостаточность лечится путем пересадки донорского органа от другого, здорового человека. Это хирургическое вмешательство, когда удаляется собственный орган пациента, и его заменяют на функционирующую почку. Как правило, заместительную терапию используют на последних стадиях следующих заболеваний:
Пересадка донорского органа способна надолго продлить жизнь пациента, улучшить качество. Это жизненно необходимая операция для детей с врожденными проблемами почек, так как постоянный гемодиализ тормозит развитие малыша.
Оперативное вмешательство проводится только в тех случаях, если донорский орган подходит по показателям больного. Сегодня крайне велик процент не прижившихся органов, поэтому разработку искусственных имплантатов считают открытием, которое позволит медицине выйти на новый уровень.
Когда требуется гемодиализ
Как правило, гемодиализ назначается человеку, когда его почки способны выполнять только 10 — 15% своих функций. Наряду с этим у человека развиваются следующие симптомы — рвота, тошнота, отечность, высокая степень утомляемости. Аппарат искусственная почка забирает на себя некую часть функций почек — он держит под контролем кровяное давление человека, поддерживает нормальное соотношение жидкости в организме, что дает возможность сохранять нормальный кислотно-щелочной баланс.
Врач определяет необходимость проведения гемодиализа в соответствии со следующими факторами: общее самочувствие человека, степень функционирования почек, симптоматики, качество жизни человека и его личные пожелания. Обычно пациенты начинают проходить процедуру задолго до момент формирования осложнений, которые могли бы угрожать его жизни.
К основным причинам возникновения недостаточности почек относят:
- Повышенное кровяное давление.
- Диабет.
- Воспалительные процессы в почках.
- Воспалительный процесс в кровеносных сосудах.
- Поликистоз почек.
Бывают ситуации, когда работа почек нарушается неожиданно, например, при острой форме почечной недостаточности по причине получения тяжелой травмы, сложной хирургической операции, сердечного приступа и других серьезных отклонений.
Преимущества и недостатки операции по пересадке донорского органа
Для лечения почечной недостаточности проводят трансплантацию донорской почки. Для этого удаляют пораженный орган. Данная операция назначается на последних стадиях следующих заболеваний:
- хроническое воспаление почек;
- нефропатия;
- хронический клубочковый нефрит;
- гормональный поликистоз почек;
- выявление злокачественного процесса на 1-2 стадии;
- некроз тканей почки;
- врожденная почечная недостаточность.
Обязательна пересадка здоровой почки новорожденным, иначе постоянный гемодиализ нарушит нормальное физическое развитие малыша. Благодаря операции пациент уже через 2 недели сможет полноценно жить без искусственного очищения крови.
Для успешного приживления новой здоровой почки осуществляется длительный отбор. Часто операцию откладывают на время из-за недостатка донорских органов. Существует высокий риск отторжения чужеродных тканей и нарушение их функционирования. В реабилитационный период у пациента снижается иммунитет, может развиться анемия, постоянная рвота, тошнота, острая боль в спине, заражение крови.
Для чего нужен гемодиализ
Вследствие различных патологий количество функциональной почечной ткани резко уменьшается. Это состояние называется почечной недостаточностью.
Существуют определенные факторы, способствующие ее возникновению, в частности, такие как:
- пиелонефрит;
- онкологические заболевания;
- ухудшение обменных процессов;
- болезни органов кроветворения.
Почечная недостаточность провоцирует интоксикацию организма, приводит к накоплению в крови продуктов метаболизма и токсинов, а также недостаточно хорошему выведению жидкости.
В таком случае показана пересадка этого органа, однако процесс ожидания подходящего донора может занять много времени, поэтому применяется аппарат «искусственная почка». Гемодиализ помогает продлить жизнь больного, дает возможность поддерживать нормальное состояние до проведения пересадки, а также позволяет вести активную жизнь.
История
Работы по созданию И. п. начались с исследования Абеля (J. J. Abel) и сотр. (1913), которые разработали первый прототип аппаратуры для гемодиализа, названный «искусственная почка». Аппарат представлял собой ряд трубок, сделанных из полупроницаемой мембраны (коллодий), размещенных в стеклянном цилиндре и объединенных в общий коллектор у начала и конца цилиндра. Цилиндр заполняли физиол. р-ром поваренной соли (диализирующий р-р). Аппарат присоединяли к кровеносным сосудам животного, обеспечивая циркуляцию крови через него за счет АД. Для предотвращения свертывания крови вводили антикоагулянт гирудин. Проведенные исследования показали, что из крови можно удалять продукты метаболизма и токсические вещества экзогенного происхождения. Эти исследования имели большое научное значение, однако аппаратура и методика ее применения были весьма несовершенны.
Нехелес (H. Necheles, 1923) впервые применил созданное им устройство, в к-ром для удаления продуктов белкового метаболизма у собак с экспериментальной уремией в качестве полупроницаемой мембраны использовалась брюшина. Первое применение И. п. у человека было осуществлено Хаасом (G. Haas, 1925— 1927). Созданный им аппарат был использован для лечения уремической интоксикации. Несмотря на отсутствие явного клин, эффекта, удалось отметить удаление с р-ром нек-рого количества метаболитов азотистого обмена. В работах Хааса впервые для продвижения крови через аппарат был использован специальный насос. Для создания искусственной гемофилии во время гемодиализа Лим (Р. К. S. Lim) и Нехелес (1926) впервые применили гепарин (см.) вместо использовавшегося ранее токсичного и трудностандартизируемого гирудина.
Серьезной трудностью в создании И. п. долгое время оставалось отсутствие полупроницаемой мембраны, отвечающей требованиям гемодиализа. Многочисленные варианты таких мембран (коллодий, плавательный пузырь рыб, брюшина теленка и др.) в силу нестандартности и низкой механической прочности оказались неприемлемыми для широкого использования. Эта задача была решена Талхаймером (W. Thalhimer, 1938), впервые предложившим и испытавшим для этой цели целлофан.
Накопленный опыт, особенно применение гепарина и целлофана, создали необходимые предпосылки для разработки первого пригодного для широкого клин, применения варианта аппарата И. п., созданного в 1943 г. врачом У. Колффом в содружестве с инженером Берком (Н. Berk). Вскоре Н. Альваллем (1946) была создана И. п., к-рая наряду с диализом могла обеспечивать и ультрафильтрацию. В последующие годы лечение с помощью И. п. начало применяться во все более широких масштабах. Было создано большое число моделей, отличающихся по конструкции ряда основных узлов.
В нашей стране создание аппарата И. п. было начато в 1955 г. по инициативе акад. В. В. Ларина. Впервые аппарат И. п. для лечения больных почечной недостаточностью был применен в начале 1958 г. А. Я. Пытелем, Н. А. Лопаткиным, а первый советский аппарат, созданный группой врачей и инженеров (М. Г. Ананьев, Ю. Г. Козлов, Е. Б. Горбовицкий и др.),— в 1960 г.
Проведение гемодиализа на аппарате «искусственная почка»
Очистка крови в основном проводится 2-4 раз в неделю. При протекании острой формы заболевания показано ее ежедневное осуществление. Сам процесс контролируется доктором-нефрологом или реаниматологом и может занимать по времени от 2 до 7 часов.
Гемодиализ проводится в условиях стационара или амбулаторно в клинике. Перед процедурой нужно взвесить пациента, чтобы определить количество лишней жидкости, которую необходимо вывести из организма, а также измерить пульс и давление. Затем пациент садится в кресло, доктор вставляет в вену катетер и подключает его к аппарату. Кровь всасывается в камеру диализатора, затем проходит через систему фильтрации и возвращается в очищенном виде обратно в организм. Состав раствора и его концентрация определяются индивидуально для каждого пациента.
Во время гемодиализа больной обязательно должен быть в спокойном состоянии и лежать неподвижно. После этого измеряют уровень содержания мочевины.
Отзывы пациентов и докторов о проведении процедуры гемодиализа неоднозначные. Многие считают, что это единственное спасение, когда нет возможности трансплантации органа. Доктора утверждают, что благодаря появлениям современных аппаратов процедура стала более безопасной, и при правильном ее проведении больные могут жить 20-30 лет. Однако важно также ведение здорового образа жизни и соблюдение диеты.
Некоторые пациенты отмечают после проведения процедуры появление побочных эффектов, а также ухудшение состояния. Доктора отмечают, что организм каждого человека индивидуален, поэтому не стоит ожидать одинакового действия аппарата на разных людей.
Что такое гемодиализ и как он работает?
Очистка крови от шлаков, мочевины, токсинов и других лишних веществ называется гемодиализом. Это прямое соединение пациента с аппаратом, проводящим детоксикацию организма вместо почек. Устройство оснащено насосом, баком с диализирующим раствором, мембраной и капсулой для улавливания воздуха. От пациента кровь попадает в мембрану, там она соприкасается с раствором, насыщенным электролитами и по принципу диффузии очищается от токсинов. Затем кровь направляется в капсулу фильтра, где избавляется от воздуха, и возвращается в кровеносное русло. Для удобства медицинского персонала и пациента в вену или артерию вставляют периферийный катетер, который облегчает процесс диализа.
Основные виды аппаратов
Проводить гемодиализ можно не только в условиях стационара, но и дома, так как существуют небольшие приборы для домашнего использования или постоянного ношения.
С функциональной точки зрения различается аппарат «искусственная почка» только некоторыми техническими характеристиками и площадью мембраны. Кроме того, большое значение имеет и уровень технологичности, так как в современных устройствах раствор подготавливается самим оборудованием согласно имеющимся показателям.
Система обеспечения мониторинга достаточно хороша и позволяет контролировать уровень изменения давления или гемоглобина, а затем самостоятельно корректировать состав раствора. Однако это может делать только громоздкий аппарат «искусственная почка» Dialog+, а также приборы Gambra, Baxter-1550, использующиеся в условиях стационара. Возможности портативных моделей, особенно тех, которые рассчитаны на ношение на поясе, сильно ограничены.
Виды гемодиализа в зависимости от места проведения
- Гемодиализ в домашних условиях. Для этого используются специально разработанные портативные аппараты. После курса обучения с их помощью можно на дому проводить очищение крови. Процедуру делают ежедневно (еженощно) по 2-4 часа. Аппараты довольно распространены в США и Западной Европе и считаются хорошей альтернативой пересадки почки. Так в Великобритании более 60% диализных больных пользуются домашними «искусственными почками». Достоинства: метод безопасен, прост в обращении, нет необходимости ждать своей очереди, позволяет вести активный образ жизни, график очищения крови соответствует потребностям организма, нет опасности заразиться гепатитом В. Недостатки: высокая стоимость оборудования, необходимость пройти курс обучения, на первых порах необходима помощь медицинского работника.
- Гемодиализ в амбулаторных условиях. Центры амбулаторного гемодиализа проводят внепочечное очищение крови больным с острой почечной недостаточностью и с терминальной стадией хронической почечной недостаточности, когда работу почек восстановить невозможно. Пациенты обслуживаются в порядке очереди. В большинстве случаев процедуру проводят 3 раза в неделю по 4 часа. Достоинства: процедуру проводят квалифицированные специалисты, в центре соблюдаются стерильность, постоянный контроль врачей над результатами анализов (креатин, мочевина, гемоглобин) позволяет своевременно корректировать лечение. Если есть возможность, то больных доставляют на диализ и после процедуры отвозят домой специальным транспортом или на «скорой». Недостатки: необходимость ожидать своей очереди и посещать диализный центр 3 раза в неделю, существует вероятность заражения гепатитом В и С.
- Гемодиализ в стационарных условиях. При больницах есть отделения оснащенные аппаратами «искусственной почки». Они используются для лечения отравлений и острой почечной недостаточности. Здесь пациенты могут находиться круглосуточно или на дневном стационаре. Технически процедура гемодиализа в стационаре мало чем отличается от очищения крови в центрах гемодиализа. Достоинства: постоянный контроль со стороны медицинского персонала. Недостатки: необходимость пребывания в стационаре, возможность заражения гепатитом В.
Виды очищения крови
Аппарат «искусственная почка» изобрели для того чтобы продлить и улучшить качество жизни больным людям. Пациенты желают вести нормальный образ жизни наравне со здоровым человеком. Различают два вида приборов:
- дисковый диализатор;
- капиллярный диализатор.
Какой аппарат подходит пациенту, решает врач на основании анамнеза и анализов. Постоянное усовершенствование конструкции устройства дало возможность проводить несколько видов диализа: обычный, высокоэффективный и высокопоточный. Проведение процедуры возможно и в домашних условиях, если приобрести аппарат «искусственная почка», но его стоимость недоступна обычным пациентам. По этой причине, диализ проводят в амбулаторных или стационарных условиях, в зависимости от состояния больного.
Портативное устройство
Компактная первая «искусственная почка», с которым начали проводить клинические исследования, служит самым ожидаемым достижением. Устройство позволит больным людям не тратить время и силы на посещение больницы минимум 3 раза в неделю. В основе портативного аппарата лежит система очистки воды, но более модернизированная и уменьшенная в размерах. Устройство весит около 4 кг, что дает возможность ходить с ним людям практически любого возраста. В будущем этот аппарат сможет заменить амбулаторное лечение.
Аппараты для стационара
Современные медицинские приборы для проведения гемодиализа представляют собой быстродействующий и высокоточный компьютер, предназначенный для качественного и непрерывного мониторинга состояния пациента и анализа показателей. Достаточно хорошим и функциональным устройством считается аппарат «искусственная почка» «Фрезениус». Основным его преимуществом считается то, что разработчики внедрили современное программное обеспечение. Это позволяет избавить медиков от постоянного контроля.
Аппарат «искусственная почка» 4008S может автоматически рассчитать скорость поступления раствора, контролирует дозировку, следит за уровнем гемоглобина, а также измеряет артериальное давление.
Как устроен аппарат
Принцип работы аппарата «искусственная почка» основан на том, что прибор принимает кровь от больного, очищает ее и возвращает обратно. Состоит устройство из 3 основных блоков, выполняющих различную функцию. Блок обработки крови состоит из насосов для ее транспортировки, системы удаления воздуха, а также датчиков, позволяющих следить за уровнем давления в венах и артериях. Блок для создания раствора включает в себя систему смешивания воды и концентрата. Также сюда входит система контролирования уровня фильтрации и обнаружения крови в растворе. Диализатор включает в себя мембрану, предназначенную для проведения гемодиализа.
По своему строению устройство может быть пластинчатым или капиллярным. Пластинчатые приборы характеризуются тем, что с их помощью очень удобно контролировать уровень фильтрации крови, а также они снижают риск образования тромбоза.
Капиллярные приборы характеризуются тем, что в них применяется мембрана, через которую кровь подается в одном направлении, а возвращается раствор диализата, готовый для длительного применения.
Группа ученых в 2010 году разработала аппарат, имплантируемый в организм больного, и успешно применила его на практике. Подобное устройство отличается компактностью и не доставляет неудобств. Работает оно за счет интенсивного давления крови и не требует электроснабжения.
Портативная домашняя техника
Сейчас широко выпускают устройства, предназначенные для домашнего использования. с каждым годом все более совершенствуют свои изделия, и самые современные из них надеваются на пояс и весят всего 4-7 килограмм. В таком случае гемодиализ проводится ежедневно, а продолжительность процедуры составляет 2-4 часа. Многие доктора считают такой метод наиболее результативным, поэтому в европейских странах он очень распространен. Несмотря на то что цена аппарата «искусственная почка» для домашнего использования достаточно высокая, многие предпочитают использовать именно этот вид изделия.
К основным преимуществам такого метода относится безопасность, а также легкость применения. Однако существуют и некоторые минусы устройства, к которым можно отнести высокую стоимость, а также надобность в наблюдении медицинского работника, особенно в первое время.
Имплантируемая конструкция
Имплант для почки – разрабатываемое “новшество” медицины, позволяющее заменить орган искусственным аппаратом.
Такое устройство находится на этапе разработки, но в ближайшем будущем начнутся клинические испытания. Имплант почки работает на основе фильтров, которые состоят из микрочипов и живых клеток почек. Устройства имеют пористую поверхность, при этом каждая пора имеет свою функциональность. Импланты обрастают клетками, и выполняют такую же функцию, как натуральные почки. Питание происходит с помощью кровообращения. Не менее важный момент в том, что импланты не отвергаются иммунной системой, и воспринимаются ею, как часть организма.
Имплантируемая «искусственная почка» у человека полностью возьмет на себе работу мочевыводящей системы, и даст возможность вести нормальную жизнь.
Процедура гемодиализа
Для проведения процедуры гемодиализа с помощью портативного аппарата или стационарного оборудования в клинике, необходимо провести предварительную подготовку пациента. Дело в том, что многочасовое выкачивание и закачивание жидкости по сосудам пациента может существенно испортить их состояние. Как правило, кровеносные сосуды у таких пациентов уже нездоровы, устройство же повысит их износ в разы.
Для решения данной проблемы, если сосуды человека не позволяют подключить аппаратуру без вреда для них, есть несколько выходов:
- создание отверстия в теле (его формируют из артерии и вены, месторасположение его обычно на предплечье);
- вшивание катетера (обычно в паховой области, операция проводится под местным обезболивающим).
После проведения той или иной процедуры, пациенту категорически запрещены физические перенапряжения и поднятие тяжелых предметов. Преимуществом катетера, вшитого в тела, считают возможность немедленного его использования.
Измерение пульса и давления считают необходимыми процедурами, без которых не подключают к установке. Новые портативные аппараты и медицинское оборудование способны снять показания самостоятельно. Также человек должен измерить свой вес для оценки врачом отечности тканей и приблизительного измерения объема выкачиваемой жидкости.
Шлаковые загрязнения и токсины вытесняются из организма с помощью создания в сосудах избыточного гидростатического давления. Выдавливая жидкость через полунепроницаемый фильтр, аппарат полностью ее очищает и возвращает обратно в сосуды, здоровой.
Портативный аппарат оснащен небольшой насосной станцией, которая поставляет кровь в емкость с фильтром. Она, поступая в резервуар, проходит очистку специальным раствором и возвращается в венозную систему без вредных примесей. Через несколько часов работы аппарата, кровь пациента становится чистой. Повторение процедуры довольно часто проводится через 2-3 дня. Это обеспечивает нормальную жизнедеятельность человека, страдающего почечными заболеваниями.
Процедура очищения почек с помощью гемодиализа назначается пациенту, если органы потеряли свою функциональность и работают всего на 10-15%. Подтверждением нарушения становятся проявления неприятных симптомов (рвота, тошнота, быстрая усталость, отечность). Аппарат способен забрать на себя часть функций почек, контролируя при этом артериальное давление человека и нормализуя водно-солевой баланс. Выделяют ряд состояний, когда гемодиализ необходим:
- прекращение кровоснабжения;
- сильные кровопотери;
- тяжелые травмы;
- инфекции после абортов;
- воспаление почек с прекращением оттока мочи;
- блокада мочевых артерий.
Перед проведением очищения лечащий врач оценивает самочувствие пациента, определяет функциональность почек, состояние органов дыхания, печени, сердца. Обязательным условием является выполнение лабораторных исследований крови.
Пересадка почки
Такая сложная операция требует сдачи разных анализов, которые подтвердят совместимость органа донора и пациента. Эта процедура состоит из двух этапов — донорского и трансплантационного. После операции реабилитационный период довольно сложный. Для более благоприятного исхода событий пациенту назначают иммуноподавляющие препараты. Причиной такой перестраховки является риск отторжения донорского органа иммунной системой, даже при высоких уровнях совместимости.
Суть процедуры
Исследования в области трансплантологии подтверждают, что ежегодно такой операции подвергаются примерно 30 тыс. людей всей планеты.
Пересаживание почки способствует не только улучшению качества жизни больного хронической недостаточностью органа, но и увеличению ее продолжительности.
Внимание! Человек, перенесший оперативное вмешательство, может прожить 5 и более лет, эта цифра зависит от многих факторов: сопутствующих патологий, наличия осложнений, индивидуальных особенностей организма.
В России число людей, которые нуждаются в таком оперативном вмешательстве, в разы превышает частоту планово проводимых лечебных манипуляций. В большинстве случаев трансплантацию проводят за деньги. Ждать своей очереди на пересадку по квоте можно годами.
Оперативное вмешательство не единственный этап на пути избавления от заболевания. Впоследствии человека ожидает пожизненная поддерживающая терапия, которая заключается в приеме соответствующих препаратов, позволяющих снизить риск отторжения донорской почки.
Условия для успешной пересадки
Основным условием для успешной пересадки почки выступает правильный подбор донорского материала. Донор – это живой или мертвый человек, но чаще всего орган получают именно от живого лица (одного из родителей для трансплантации ребенку, иного родственника, почка которого подходит по всем параметрам, другого незнакомого лица).
Требования к донорам следующие:
- возрастной рубеж старше 18 лет;
- полное здоровье сердечно-сосудистой системы;
- отсутствие инфекционной патологии, включая вирус иммунодефицита человека.
Совпадение донорских характеристик с такими параметрами обеспечивает максимальную эффективность оперативного вмешательства и благоприятный исход.
Вывод
Почечная недостаточность, требующая постоянного проведения гемодиализа, — очень серьезное заболевание. Нет точной статистики, позволяющей определить, сколько проживет пациент, находящийся на принудительном очищении крови. Но все же проведение процедуры вместе с соблюдением правил диетического питания, а также нормализацией двигательного режима продлит пациенту жизнь. Но на сколько — зависит от индивидуальных особенностей организма и сопутствующих заболеваний.
Как проводится пересадка искусственной почки у человека?
На первом этапе происходит подбор донора и исследование на совместимость. В большинстве случаев это родственники, так как у них больше шансов, что организм не отторгнет орган, который трансплантируется. Для начала обязательно проводятся анализы на инфекционные заболевание, такие как гепатиты и ВИЧ-инфекции. Нередко донором становится недавно умерший человек, который при жизни дал свое разрешение на изъятие органов. Такую пересадку желательно проводить не позже 2 дней после смерти. Также важно провести анализы по совместимости группы крови и генетического материала. Операцию делают после тщательных исследований.
Побочные действия после процедуры
Сложная процедура диализа может вызывать побочное действие со стороны всех систем организма. Особенно опасен диализ возможным понижением эритроцитов к крови, что приводит к анемии. Также возможно понижение артериального давления и сбой сердечного ритма.
Кроме этого, у пациента может наблюдаться:
- общая слабость;
- судороги;
- тошнота и рвота;
- мигрень;
- озноб;
- лихорадка;
- головокружение;
- нарушение координации.
Вместе с диффузионной жидкостью в ослабленный организм может проникнуть инфекция, с которой он просто не справится.
Неврологические симптомы и психическое расстройство могут возникнуть после продолжительного курса диализа, когда человек попросту устает быть привязанным к аппарату и регулярным процедурам.
Наблюдается дисбаланс веществ, происходящий после регулярной процедуры диффузного переливания. Недостаток кальция приводит к ослаблению костного скелета, а недостаток витаминов вызывает общее недомогание.
У пациентов с сердечно-сосудистыми заболеваниями риск осложнений всегда высок. Часто процедура диализа вызывает воспаление сердечной оболочки перикарда. Под оболочкой накапливается экссудат, который давит на мышцу и вызывает ряд расстройств.
Возможные осложнения и побочные эффекты
Процедура проведения очистки крови не такая уж и безопасная, как хотелось бы. Искусственная почка в некоторых случаях приводит к таким побочным эффектам, как:
- зуд кожи в месте введения катетера;
- снижение уровня эритроцитов;
- скачки давления;
- боли и мышечные спазмы;
- нарушения сна;
- уменьшение прочности костной ткани.
Также существует вероятность возникновения и более серьезных осложнений, в частности таких, как воспаление перикардита. Может происходить сбой работы аппаратуры, что приводит к смерти пациента.
Противопоказания и осложнения
Длительное выполнение процедуры очищения крови влечет за собой резкие скачки артериального давления
Длительное выполнение процедуры очищения крови влечет за собой следующие осложнения:
- отсутствие менструального цикла;
- тестикулярную атрофию (гибель ткани яичек);
- резкие скачки артериального давления;
- снижение костной плотности;
- нарушения обмена кальция;
- образование тромбов в венозных шунтах;
- малокровие;
- поражение нефронов вследствие воздействия тефлона.
Из противопоказаний стоит отметить, чрезмерное накопление токсических веществ и шлаков в крови, которые не в состоянии переработать печеночная ткань и декомпенсация печени и сердца.
Особый режим жизни на диализе
Человек на диализе, кроме привязанности к больнице, испытывает некий дискомфорт от катетера, а если проводит процедуры дома, то и от необходимости менять регулярно раствор, а также от отверстия, когда диализ перитонеальный. И это не единственные неудобства.
Обязательным условием проведения процедур является соблюдение рекомендаций в образе жизни и рационе. Питанию нужно уделять особое внимание, ведь вместе с токсинами из организма уходят полезные вещества. Правильное питание очень важно для эффективного очищения организма, полностью исключить попадание токсинов нельзя, но грамотный рацион поможет сократить количество процедур.
Для поддержания необходимого баланса ежедневный рацион должен содержать весь спектр витаминов и микроэлементов. Диета при диализе почек должна быть полноценная, сбалансированная и включать элементы, описанные ниже, с учетом указанных рекомендаций.
- Белок. Жизненно важный элемент содержится в мясе, курице и рыбе. Эти продукты должны присутствовать в рационе всегда.
- Калий. Он накапливается и приводит к сердечному приступу, чтобы его избежать, необходим постоянный контроль его показателей в крови.
- Соли. Избыток поваренной соли приводит к отекам и нарушением работы сердца. Поэтому очень важно ограничить количество соли в блюдах.
- Фосфор. Высокое содержание способствует нарушению обменных процессов, поэтому следует ограничить его поступление в организм. Рыба нужна как источник белка, но в разумных количествах.
Любое нарушение диеты, назначенной врачом, должно быть зафиксировано, так как меняет схему и частоту процедур. Питание — неотъемлемая часть лечебного процесса при очистке почек.
Нежелательные эффекты
После проведения или во время процедуры у больных могут развиться нежелательные эффекты:
Появление осложнений становится реакцией организма на поведение манипуляции. Если пациент не придерживается диетического питания, таких побочных эффектов становится больше. Больным с почечной недостаточностью прописывается , строго запрещающая алкоголь, острые, пряные и копченые блюда, ограничивающая потребление соли и жидкости. При нарушении правил питания пациент создает дополнительную нагрузку на почки, поскольку повышенное количество соли задерживает влагу в организме, приводит к образованию отеков, увеличивает нагрузку на сердечную мышцу, способствует артериальной гипертензии.
При проведении диализа из организма вымываются ионы кальция, что способствует деструктивным нарушениям в костной ткани. Дефицит эритропоэтина (его вырабатывают здоровые почки) приводит к изменению состава крови. Перикардит возникает из-за повышенной нагрузки на сердце, поскольку при выполнении процедуры ему нужно перекачивать большой объем крови.
О необходимости режима и диетпитания при гемодиализе
Ввиду нагрузки на организм, возрастающей как при всех вариантах почечной недостаточности, так и в процессе её аппаратного лечения, возникает необходимость в лечебном питании.
- Вследствие принудительной циркуляции крови и агрессивного вмешательства в сложившийся баланс обмена веществ происходит утеря части аминокислот, минералов и витаминов, запас которых следует восполнить потреблением полноценной белковой пищи преимущественно животного происхождения.
- При существовании артериальной гипертонии прописывается полностью бессолевая диета.
- Ввиду резкого снижения объёма диуреза (олигурии любого генеза: при сердечной, почечной, печёночной недостаточности) потребление воды также резко ограничивается.
- По причине расстройства выведения с мочой калия приходится уменьшить потребление богатых этим веществом продуктов, дабы избежать его переизбытка в организме.
- Ввиду расстройства баланса фосфора и кальция – минералов, работающих в тесной связке с калием, возникает необходимость в принудительной коррекции их содержания в крови.
- Почечная недостаточность становится причиной большей осторожности в отношении соединений алюминия. Данный микроэлемент, попадающий внутрь при использовании посуды из алюминия либо входящий в состав комплексов из поливитаминов, становится в изменившихся новых условиях весьма токсичным. Поэтому необдуманное поведение и несоблюдение диеты способно стать причиной анемии, повреждения тканей костей и неврологической патологии.
Для медикаментозной коррекции уровня всех перечисленных микроэлементов требуется неоднократная лабораторная диагностика.