Что такое креатинин и его клиренс
Клиренс креатинина — это диагностическо-лабораторное обследование, которое выявляет работоспособность почек. При исследовании проводится расчет темпа, необходимого для очистки кровотока за определенное время через почечные структурно-функциональные единицы (нефроны).
В теории под показателем креатинина подразумевается продукт метаболизма в мышечных тканях человека, возникающий как ответная реакция на белковый обмен и выброс энергии. Формируется из креатина, отвечающего за энергетическое питание и показатели тонуса мышц.
Сформированный продукт выводится в кровеносную систему и переносится в почки, где происходит его фильтрация и вывод из организма вместе с мочой. Процесс происходит круглосуточно, не зависит от физических нагрузок, изменений в привычном рационе и времени суток.
Креатинин – побочный продукт, который при нормативном функционале почек не наносит вреда и быстро удаляется из организма.
В анализах крови и мочи он присутствует в минимальных дозировках, а его уровень указывает на функциональность почечного отдела. Повышенные показатели вещества указывают на нарушение работы почек и требуют полноценного диагностического обследования с дальнейшим лечением.
Повышенный креатинин в крови при почечной недостаточности
Многие годы пытаетесь вылечить ПОЧКИ?
Глава Института нефрологии: «Вы будете поражены, насколько просто можно вылечить почки просто принимая каждый день…
Читать далее »
Уровень креатинина – важный индекс, который позволяет определить состояние почек. Креатинин обеспечивает работу мышц энергией и является конечным продуктом расщепления белка. При дисфункции почек происходит повышение креатинина, что отрицательно сказывается на работе всего организма.
Понятие и нормы
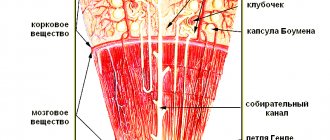
Креатинин – вещество, образующееся в результате распада креатинфосфата, конечный продукт расщепления белка, источник энергии мышечной ткани. В совокупности с мочевиной отвечает за создание остаточного азота. Вырабатывается миоцитами, по сосудам поступает к мышечной ткани, откуда с кровяным током доставляется к почкам и выводится из них вместе с мочой.
Уровень креатинина в крови напрямую связан с мышечным объемом, и у мужчин он выше — от 88 до 177 мкмоль/л. Более низкий показатель у женщин — от 44 до 141 мкмоль/л. У новорожденных он составляет 27-88 мкмоль/л. До конца первого года жизни он установится на отметке 18-35 мкмоль/л, а после возрастает до 27-63 мкмоль/л. Зависит он и от состояния почек, поскольку вещество покидает организм с мочой. Их заболевания, а также отравление токсическими и ядовитыми соединениями, длительное лечение некоторыми лекарственными препаратами отрицательно влияют на работу мочевыводящих органов, вызывая увеличение доли креатинина в крови.
Его концентрация может возрастать и в результате сбоев в работе эндокринной системы:
- при активной выработке гормонов щитовидной железой на фоне некоторых заболеваний;
- из-за патологий гипофиза;
- при лучевой болезни.
Недостаток жидкости, длительное голодание, отсутствии мясных продуктов в рационе приводят к нарушению процесса расщепления белка и повышению (снижению) в крови уровня конечных продуктов распада. Низкий уровень креатинина характерен для длительного лечения гормональными препаратами, сильной отечности, а также в первой половине беременности.
У пожилых людей снижение концентрации отмечается как следствие дистрофии мышечных тканей.
Почечная недостаточность
Заболевание связано с нарушением процессов образования и выведения урины. Выделяют две его формы: острую и хроническую. При острой происходит снижение очистительной функции почек: уменьшается объем выделяемой урины, возрастает концентрация креатинина, мочевины и натрия в моче. Усиливается отечность, повышается АД. Возможны приступы тошноты и рвоты.
Хроническая форма заболевания характеризуется стремительным ухудшением состояния больного. Ткани почек постепенно атрофируются. Нарушение функций фильтрации и выведения провоцирует скопление вредных соединений в почках и отравление, негативно отражаясь на работе всего организма. Проявляется признаками интоксикации, повышением давления, расстройством работы органов пищеварения. ХПН часто развивается в результате пиелонефрита, нефроптоза, гломерулонефрита и иных заболеваний почек.
Уровень креатинина в соответствии со стадией почечной недостаточности
Показатели креатинина в крови различны для каждого этапа прогрессирования почечной недостаточности. Так, 1 стадия (латентная) протекает при отсутствии явной симптоматики. На этом этапе уровень креатинина находится на верхней границе нормы или на 20 мкмоль/л превышает ее. Распознать болезнь достаточно сложно, поскольку пациента ничто не беспокоит .
2 стадия – полиурическая, или компенсированная, характеризуется повышением концентрации креатинина в два раза. Больного редко беспокоят недомогания, так как работа почек компенсируется за счет других органов. По утрам может возникать чувство жажды, слабость, сонливость. На этой стадии снижается скорость клубочковой фильтрации.
3 стадия – интермиттирующая. Почечная недостаточность развивается, клиническая картина становится более выраженной. Пациент жалуется на постоянную усталость и сонливость, нарушается работа нервной системы, происходит угнетение рефлексов. Кожные покровы бледнеют и становятся сухими. Нарушается работа сердечно-сосудистой системы: повышается артериальное давление, развивается анемия, вегетососудистая дистония. Со стороны пищеварительного тракта наблюдается ухудшение аппетита, метеоризм, тошнота, рвота, запоры. Уровень креатинина превышает норму в 3,5-4 раза. Нарушается мочеиспускание.
На 4 — терминальной — стадии концентрация креатинина, мочевины и остаточного азота находится на критическом уровне. Нарушается сон, усиливается раздражительность. К симптомам 3 стадии присоединяются кожный зуд, судороги. Ухудшается работоспособность.
Способы лечения
При нарушениях работы почек необходимо принимать срочные меры по их восстановлению. На первых этапах почечной недостаточности терапия направлена на снижение концентрации креатинина и восстановление функции органа мочевыведения. После консультации с врачом традиционная терапия может быть дополнена средствами народной медицины.
При ухудшении работоспособности других органов из-за развития почечной недостаточности необходимо провести лечение осложнений (анемии, гипертонии, повышения уровня мочевины и креатинина). При прогрессировании болезни требуется гемодиализ или пересадка органа.
Для нормализации уровня вещества необходимо пройти курс лечения с соблюдением специальной диеты для снижения нагрузки на почки и нормализации их работы.
Медикаментозная терапия
Основной целью медикаментозной терапии является нормализация работоспособности почек. Для этого используются лекарственные средства Кетостерил, Леспефан, Хитозан, а также препараты с альфа-липоевой кислотой. С особой осторожностью следует принимать препараты для нормализации артериального давления и содержащие Ибупрофен.
Если медикаментозная терапия не привела к улучшению состояния больного, при наличии осложнений или хронической форме требуется внепочечная очистка крови — гемодиализ. Эта процедура помогает восстановить функции почек и снизить содержание креатинина в крови.
Диета
Для снижения нагрузки на почки назначается специальная диета со сниженным содержанием соли (не более 3 г в сутки). Таким образом лишняя жидкость выводится из организма, снижается внутрипочечное давление и нагрузка на органы мочевыведения.
Поскольку креатинин является остаточным продуктом распада белка, для его снижения необходимо ограничить употребление белковых продуктов (мясо, рыба, молочные). Вместо животных белков в рацион необходимо включить растительные.
Также рост креатинина и мочевины вызывают фосфорсодержащие продукты. Поэтому стоит отказаться от тыквы, кабачков, орехов. При повышении уровня до критического необходимо сократить в рационе продукты, содержащие большое количество калия (бананов, картофеля, бобовых и сухофруктов).
Народный способ очищения почек! По этому рецепту лечились наши бабушки…
Очистить почки легко! Нужно во время еды добавить…
Образ жизни
Для поддержания тонуса нормальной работоспособности организма важно пить жидкость в достаточном количестве. «Взрослая» норма чистой воды составляет 2 литра в сутки. Так как креатинин выводится с мочой, недостаток жидкости приводит к задержке вещества в организме и повышению его концентрации в крови.
Понижения уровня этого вещества добиваются и с помощью правильно подобранных физических нагрузок. Выбирать вид спорта людям с почечной недостаточностью необходимо с осторожностью, поскольку тяжелые нагрузки в этот период противопоказаны. Необходима консультация лечащего врача. При отсутствии ограничений на занятия спортом необходимо обеспечить продолжительное сокращение мышц, что помогает снизить уровень конечных продуктов распада белка.
Также необходим качественный и продолжительный сон. Взрослому человеку нужно спать не менее 8 часов в сутки. Сон благоприятно влияет на работу всего организма, помогает восстановить силы и энергию. Во время сна снижается нагрузка на почки, восстанавливается их работоспособность, а его недостаток приводит к росту креатинина.
Фитотерапия
Не все знают, как понизить креатинин с помощью лекарственных трав. Для этого необходимо пить мочегонные отвары, чаи и настои. Усиленное отделение мочи способствует выведению избыточного креатинина и мочевины, усилению притока крови к почкам, что благоприятно влияет на их очистительную функцию. Помогут отвары и настои:
Отвар листьев брусники: на 200 мл горячей воды необходимо взять 50 г листьев, смешать и запарить на водяной бане в течение 20 минут. Выпивать весь отвар за день, разделив на 3-4 приема.
Настой мяты: 20 г мяты залить 500 мл кипятка, запарить и остудить, принимать 3 раза в течение дня по 150 мл.
Настой крапивы: 20 г травы залить 250 мл кипятка, запарить в тепле, остудить, пить дважды в день по 100 мл.
Отвар шалфея, лопуха, одуванчика и коры березы: взять каждого компонента по 10 г, смешать и залить 300 мл воды, поставить на огонь и довести до кипения, процедить. Принимать по 30 мл каждый вечер.
Отвар коры дуба, березы и ее почек: смешать по 10 г коры и 20 г почек, залить 5 ст. воды, довести до кипения, томить на огне 40 мин. Настоять отвар в течение 12 часов, процедить и пить по 100 мл 5-6 раз в день.
Как рассчитывается
Стандартная формула клиренса эндогенного креатинина:
Если расчеты проводятся для лиц женского пола, то полученное число умножается на 0,85. При использовании при подсчетах моль/л, число 72 заменяется на 0,8.
Особое внимание уделяется возрасту пациента, норма может изменяться в зависимости от количества прожитых лет.
Для детей применяется другой вариант вычисления:
К — это параметр, изменяющийся в соответствии с возрастом больного. Для девочек старше 14 лет и малышей 2-14 лет он равен 0,55. У подростков мужского пола после 14 лет – 0,7, для доношенных детей младше 2 лет – 0,45, родившихся раньше срока – 0,33.
Нормальные значения для мужчин и женщин
При исследовании в обязательном порядке указывают возраст и пол больного, так как эти показатели влияют на итоговый результат. У пожилых (после 65 лет) нормальный почечный кровоток, клиренс эндогенного креатинина и скорость клубочковой фильтрации снижаются.
Расчет клиренса креатинина при нормальной работе почек должен дать следующие результаты, представленные в таблице:
| Годы | Клиренс в мл/мин | |
| Женщины | Мужчины | |
| В среднем для взрослых | 88-128 (90-130) | 97-137 (90-150) |
| 65-100 | ||
| 81-134 | 88-146 | |
| 30-40 | 75-128 | 82-140 |
| 40-50 | 69-122 | 75-133 |
| 50-60 | 64-116 | 68-126 |
| 60-70 | 58-110 | 61-120 |
| >70 | 52-105 | 55-113 |
В крупных клинических испытаниях доказано, что скорость клубочковой фильтрации (СКФ) после 40 лет снижается на 1% ежегодно, то есть на 8 мл/мин каждые 10 лет жизни. Параллельно следует учитывать, что концентрация креатинина и мочевины в крови с возрастом наоборот растет, поэтому важно оценивать именно СКФ.
Референтные значения показателей могут отличаться в разных лабораториях. Каждая из них оставляет за собой право проводить исследования по наиболее удобным (для них) методикам, соответственно и измеряться они будут иначе.
Показания для анализа
Клиренс креатинина – это условный показатель, характеризующий работу почек. Нестандартные показатели сообщают об ухудшении работоспособности почек. Это могут быть ХПН или ОПН, а также иные, менее распространенные патологии.
Проверка функциональности органа назначается при подозрении на отдельные заболевания и состояния:
- на пиелонефрит (неспецифический воспалительный процесс бактериальной этиологии в канальцах почек);
- аномалии развития, связанные с функциональностью органа;
- при подозрении на поражения эндокринного отдела и сахарный диабет.
Диагностика может проводиться как при выявленной почечной недостаточности, так и для пациентов после гемодиализа или с целью оценки мышечных нагрузок у космонавтов, профессиональных спортсменов. Анализ назначается при беременности, во время лечения средствами экспериментальной медицины.
Результаты анализа
С связи с тем, что основным источником выработки креатинина являются человеческие мышцы, показатели у мужского и женского пола будут иметь различия. У мужчин уровень вещества будет всегда выше. Большое значение для диагностики имеет рацион питания и частота занятий спортом, двигательная и физическая активность.
Повышенный расход аминокислот у профессиональных спортсменов приводит к высокому уровню кретинина, что относится к норме. Такие же данные встречаются у людей, соблюдающих белковую диету или предпочитающих мясную продукцию. Большое значение при определении данных имеет возраст больного и беременность.
Результаты лабораторных исследований не являются единственным критерием, учитываемым лечащим врачом при постановке диагноза и назначении соответствующего лечения.
В норме для здорового человека
Нормальный уровень вещества в крови для среднестатистического пациента без хронических заболеваний равен:
| Половой признак | Показатели (мкмоль/мин) |
| Для мужчин | от 70 до 110 |
| Для женщин | от 50 до 93 |
| До 12 месяцев | от 18 до 35 |
| Подростки до 15 лет | от 27 до 75 |
Повышенные
Изменения данных могут быть минимальными или значительно превышать норму. Отклонения связаны с различными предпосылками:
- Замедленный вывод вещества связан с патологиями почечного отдела: мочекаменной болезнью, всех формах почечных недостаточностей, пиелонефритами, уремией, гломерулонефритом. Аномалия встречается при шоковом состоянии или сниженном кровообращении в органе.
- Повышение уровня концентрации вещества в крови сопутствует болезням эндокринного отдела, включая сахарный диабет, перегрузками в физическом плане и занятиями отдельными видами спорта, неправильно подобранным меню, с преобладанием белковых составляющих или постоянным злоупотреблением спортивным питанием.
- Отклонение возникает при гигантизме (увеличенных показателях гормонов роста), при повреждениях кожи и в послеоперационном периоде, при сдавливании мышечных тканей, после ДТП, большой потери крови. Изменение уровня может свидетельствовать о инфекционных патологиях, язвах и новообразованиях, развитии анемии.
Основными признаками увеличения показаний креатинина считают:
- быструю утомляемость и постоянное чувство усталости;
- проблемы с дыханием;
- спутанность сознания и общую слабость.
Терапия зависит от результатов лабораторно-диагностического обследования.
При небольших изменениях пациенту назначается:
- специальная диета со сниженным количествам белка;
- уменьшение физической активности;
- увеличение количества выпиваемой воды в сутки;
- мочегонные – для удаления скопившейся жидкости;
- антиоксиданты – для выведения шлаков и токсинов;
- регулировка сна – не меньше 8 ч в день.
При выраженном отклонении проводится дополнительная диагностика, лечение назначается в соответствии с полученной информацией и обнаруженными заболеваниями.
Пониженные
Клиренс креатинина, имеющий низкие показания уровня вещества в крови, свидетельствует о патологическом состоянии почек.
Основные причины отклонений в этом случае:
- недостаток мышечной массы;
- сложные травмы мышечных тканей;
- безбелковая диета или недостаточное поступление белка в организм;
- цирроз печени;
- беременность;
- проведенная ампутация конечностей;
- продолжительное лечение противоаллергическими препаратами;
- проблемы с функциональностью мочевыводящих путей;
- вегетарианство.
Для восстановления нормальных показателей пациент должен отказаться от диетического рациона и снизить частоту занятий спортом. Правильное меню должен составлять врач-диетолог, а график спортивных нагрузок – физиотерапевт (инструктор ЛФК). Прием любых препаратов должен проходить под контролем лечащего врача и по его рекомендациям.
Причины повышения креатинина
Чем клиренс выше, тем лучше работают почки, а вот повышение уровня креатинина в крови может происходить по причинам двух типов – чрезмерная выработка вещества в организме при условии здоровья почек либо недостаточный его вывод ввиду патологии выводящих органов. В качестве первых могут выступать:
- обширные травмы, затрагивающие мышечные и костные ткани либо ожоги значительной площади;
- шоковые состояния;
- обезвоживание;
- потеря крови, анемия;
- гипертиреоз, сопровождаемый быстрым распадом мускульных тканей;
- некротические процессы в организме;
- последствия ионизирующего излучения;
- сердечная недостаточность – вызывает снижение кровотока в почках;
- акромегалия – патология, для которой характерна чрезмерная выработка гормона роста;
- кишечная непроходимость.
Физиологическими причинами повышения креатинина также могут стать интенсивные занятия спортом и беременность (которая, впрочем, может сопровождаться и понижением концентрации этого вещества в крови).
Причиной для беспокойства в большей степени должны стать почечные патологии, приводящие к тому, что продукт распада не может адекватно выводиться из организма, в их числе:
- почечная недостаточность;
- диабетическая нефропатия;
- интоксикации (алкогольные или медикаментозные);
- воспалительные заболевания почек – гломерулонефрит, пиелонефрит;
- нарушение кровообращения в почечных клубочках;
- мочекаменная болезнь;
- внепочечная уремия.
Существует зависимость между уровнем креатинина и рационом питания, чем больше в меню белковой пищи, тем выше уровень продукта распада креатина.
Что такое проба Реберга, в каких случаях применяется
Под пробой Реберга-Тареева а подразумевается лабораторное исследование, позволяющее оценить состояние кровотока в почках, скорость обратного всасывания (реабсорции) в канальцах и качественные характеристики очищения крови (клубочковую фильтрацию).
Анализ назначается врачом-нефрологом. Он используется:
- для оценки общей функциональности почек;
- при диагностическом определении почечных заболеваний, для выявления стадии патологии и динамик его течения
- при составлении прогноза о результатах терапии больных с тяжелыми формами патологий;
- при изучении работоспособности органа у пациентов, принимающих лекарственные препараты с нефротоксическим эффектом;
- для выявления степени дегидратации.
Проба Реьерга-Тареева назначается больным с определенными клиническими симптомами:
- с острыми или ноющими болезненными ощущениями в районе органа;
- выраженным отеком слизистых и тканей;
- неприятными ощущениям в суставах;
- гипертонической болезнью или постоянно высоким АД;
- с ощущением недостаточного освобождения мочевого пузыря;
- при снижении суточных объемов урины;
- с появлением нестандартных симптомов при мочеиспускании: жжения, зуда, дискомфортных и болезненных ощущений;
- с появлением красноватой, коричневатой или потемневшей мочи, при наличии в ней частиц слизистых, гнойных или кровяных вкраплений.
Анализ регулярно назначается пациентам со следующими болезнями в анамнезе:
- с синдромом Альпорта (генетически обусловленным и поэтапно прогрессирующим уменьшением функциональности почек);
- амилоидозом, представляющим собой отложения специфических крахмалов в органе;
- артериальной гипертензией с агрессивным течением;
- гемолитическим уремическим синдромом;
- гепаторенальным синдромом;
- гломерулонефритом;
- нефритом: воспалительным процессом в почках;
- опухолью Вильямса;
- ОПН и ХПН;
- отравлением сердечными гликозидами;
- синдромом Гудпасчеса;
- синдромом Кушинга: постоянно высокой выработкой гормонов надпочечниками;
- тромбоцитопенической пурпурой: склонностью к кровотечениям на фоне постоянно сниженного объема тромбоцитов.
Благодаря лабораторно-диагностической методике выявляется не только очистительная функция органа, но и его работоспособность.
Клиренс эндогенного креатинина (проба реберга-тареева)
Проба Реберга-Тареева позволяет судить о клубочковой фильтрации и канальцевой реабсорбции в почках. Проба основана на том, что креатинин фильтруется только клубочками, практически не всасывается и секре-тируется канальцами в незначительном количестве. Порядок проведения пробы следующий: больной утром мочится, выпивает 200 мл воды и затем натощак в состоянии полного покоя собирает мочу за точно определённое непродолжительное время (2 ч). Посередине этого периода времени берут кровь из вены. Определяют концентрацию креатинина в крови и моче, собранной за 2 ч. Рассчитывают коэффициент очищения (Коч) или клиренс эндогенного креатинина: Коч = (М/Пл.)хД (мл/мин), где М — концентрация креатинина в моче; Пл. — концентрация креатинина в плазме; Д — минутный диурез в мл/мин [равен количеству мочи, выделенной за 2 ч (мл), делённому на 120 мин). Коч выражает СКФ. Для определения СКФ можно исследовать мочу, собранную за сутки.
В норме СКФ составляет 120+25 мл/мин у мужчин и 95+20 мл/мин у женщин. Величины СКФ наиболее низки утром, повышаются до максимальных величин в дневные часы, и затем вновь снижаются вечером. У здоровых людей снижение СКФ происходит под влиянием тяжёлой физической нагрузки и отрицательных эмоций; возрастает после питья жидкости и приёма высококалорийной пищи.
СКФ — чувствительный показатель функционального состояния почек, её снижение считают одним из ранних симптомов нарушения функции почек. Уменьшение СКФ, как правило, наступает значительно раньше, чем снижение концентрационной функции почек и накопление в крови азотистых шлаков. При первичных клубочковых поражениях недостаточность концентрационной функции почек выявляют при резком снижении СКФ (приблизительно на 40-50%). При хронических пиелонефритах поражается преимущественно дистальный отдел канальцев, и фильтрация уменьшается позднее, чем концентрационная функция канальцев. Нарушение концентрационной функции почек и иногда даже незначительное повышение содержания в крови азотистых шлаков у больных с хроническим пиелонефритом возможно при отсутствии снижения СКФ.
На СКФ оказывают влияние экстраренальные факторы. Так, СКФ снижается при сердечной и сосудистой недостаточности, обильной диарее и рвоте, гипотиреозе, механическом затруднении оттока мочи (опухоли предстательной железы), поражении печени. В начальной стадии острого гломерулонефрита снижение СКФ происходит не только вследствие нарушения проходимости клубочковой мембраны, но и в результате расстройств гемодинамики. При хроническом гломерулонефрите снижение СКФ может быть обусловлено азотемической рвотой и диареей.
Стойкое падение СКФ до 40 мл/мин при хронической почечной патологии указывает на выраженную почечную недостаточность, падение до 15-5 мл/мин — на развитие терминальной ХПН (табл.).
Некоторые ЛС (например, циметидин, триметоприм) снижают тубуляр-ную секрецию креатинина, способствуя повышению его концентрации в сыворотке крови. Антибиотики группы цефалоспоринов, вследствие интерференции, приводят к ложноповышенным результатам определения концентрации креатинина.
Таблица Лабораторные критерии стадий ХПН
Повышение СКФ наблюдают при хроническом гломерулонефрите с нефротическим синдромом, в ранней стадии гипертонической болезни. Следует помнить, что при нефротическом синдроме величина клиренса эндогеного креатинина не всегда соответствует истинному состоянию СКФ. Это связано с тем, что при нефротическом синдроме креатинин выделяется не только клубочками, но и секретируется изменённым канальцевым эпителием, и поэтому Коч эндогенного креатинина может до 30% превышать истинный объём клубочкового фильтрата.
На величину клиренса эндогенного креатинина оказывает влияние секреция креатинина клетками канальцев почек, поэтому его клиренс может значительно превышать истинную величину СКФ, особенно у пациентов с заболеваниями почек. Для получения точных результатов чрезвычайно важно полностью собрать мочу за точно установленный промежуток времени, неправильный сбор мочи приведёт к ложным результатам.
В ряде случаев для повышения точности определения клиренса эндогенного креатинина назначают антагонисты Н2-гистаминовых рецепторов (обычно циметидин в дозе 1200 мг за 2 ч до начала сбора суточной мочи), которые блокируют тубулярную секрецию креатинина. Клиренс эндогенного креатинина, измеренный после приёма циметидина, практически равен истинной СКФ (даже у пациентов с умеренной и тяжёлой почечной недостаточностью).
Клиренс эндогенного креатинина быстро можно рассчитать по номограмме, приведённой на Рис. . Для этого необходимо знать массу тела больного (кг), возраст (лет) и концентрацию креатинина в сыворотке крови (мг%). Первоначально прямой линией соединяют возраст пациента и его массу тела и отмечают точку на линии А. Затем отмечают концентрацию креатинина в сыворотке крови на шкале и соединяют её прямой линией с точкой на линии А, продолжая её до пересечения со шкалой клиренса эндогенного креатинина. Точка пересечения прямой линии со шкалой клиренса эндогенного креатинина соответствует СКФ.
Канальцевая реабсорбция. Канальцевую реабсорцию (КР) рассчитывают по разнице между клубочковой фильтрацией и минутным диурезом (Д) и вычисляют в процентах к клубочковой фильтрации по формуле: КР = [(СКФ-Д)/СКФ]х100. В норме канальцевая реабсорбция колеблется от 95 до 99% клубочкового фильтрата.
Канальциевая реабсорбция может значительно меняться в физиологических условиях, снижаясь до 90% при водной нагрузке. Выраженное снижение реабсорбции происходит при форсированном диурезе, вызванном мочегонными средствами. Наибольшее снижение канальцевой реабсорбции наблюдают у больных несахарным диабетом. Стойкое уменьшение реабсорбции воды ниже 97-95% наблюдают при первично и вторично сморщенной почке и хронических пиелонефритах. Реабсорбция воды может также уменьшаться при острых пиелонефритах. При пиелонефритах реабсорбция снижается раньше уменьшения СКФ. При гломерулонефритах реабсорбция снижается позднее, чем СКФ. Обычно одновременно со снижением реабсорбции воды выявляют недостаточность концентрационной функции почек. В связи с этим понижение реабсорбции воды в функциональной диагностике почек большого клинического значения не имеет.
Повышение канальцевой реабсорбции возможно при нефритах, нефротическом синдроме.
Похожие статьи
medn.ru
Эффективность методики
Пробу Реберга-Тареева считают надежным методом исследования, который помогает диагностировать или подтвердить нарушения в мочевыводящем отделе и других системах организма.
Итоговые показатели обследования зависят от двух факторов:
- правильной предварительной подготовки и сдачи материала;
- верной интерпретации полученной информации.
Клиренс креатинина — это не панацея в диагностике. В некоторых случаях необходимы дополнительные методики обследования, такие как лабораторные и аппаратные варианты (УЗИ, КТ, МРТ).
Подготовительный этап к правильной сдаче
При проведении пробы используется комплекс из 2 анализов: оценивается уровень креатинина в сыворотке крове и урине.
Пациента заранее предупреждают о необходимости правильной предварительной подготовки к исследованию:
- за 24-48 ч от должен отменить любые физические или психоэмоциональные нагрузки;
- за сутки прекращают употребление алкогольных, кофеиносодержащих, тонизирующих или энергетических напитков;
- за 48-72 ч запрещается прием жирных, острых, копченых, мясных блюд, убираются овощи и фрукты, способные изменить цвет мочи – различные ягоды, морковь, свекла;
- за 7 суток прекращают принимать средства, влияющих на функциональность почек – гормональных, диуретических (мочегонных) и иных препаратов;
- кровь на анализ сдается натощак, в утреннее время – в последний раз пациенту разрешается поесть не позже, чем за 12 ч до забора;
- курение нужно исключить за три часа до процедуры;
- пациент должен прийти заранее и немного отдохнуть примерно за полчаса до назначенного срока.
Проба Реберга-Тареева не назначается непосредственно после иных лабораторно-диагностических исследований: КТ, УЗИ, МРТ, рентгеноскопии, осмотра гинеколога или проктолога.
Нормальные показатели и расчетная формула
Произвести расчет по формулам, которые позволяют определить степень функциональной активности почек на основании клиренса креатинина можно самостоятельно, ориентируясь на возрастные нормы и половую принадлежность. При проведении диагностики на разных типах оборудования и в зависимости от методики исследования единицами измерения являются:
- мг/дл – весовой показатель креатинина применяется редко,
- мкмоль/л – биохимический общепринятый стандарт.
Перевод между двумя системами вычисления можно провести с помощью калькулятора на любом специализированном сайте или используя справочник.
Посчитать клиренс с помощью формулы несложно, нужно подставить полученные при исследовании крови и мочи данные.
От 140 отнимают возраст и умножают на массу тела в килограммах. Полученную цифру делят на уровень креатинина в мг/дл, умноженный на 72. Если значение креатинина указано в мкмоль/л, вместо 72 применяют 0,8. Для женщин применяют коэффициент 0,85 для корректировки окончательного значения.
Нормальные значения клиренса для взрослых:
- мужчины 70–110 ммоль/в мин,
- женщины 45–95 ммоль/в мин.
Показатели для детей:
- до года 15–35 ммоль/в мин,
- до 15 лет 25–75 ммоль/в мин.
При необходимости расшифровать результаты анализов лучше обратиться к врачу. Он не только проведет верные расчеты с учетом всех переменных значений, но и поможет установить причину отклонения от возрастной нормы креатинина.
Как правильно собирать материал?
Оптимальным временем для начала процедуры считают промежуток между 7 и 10 ч утра. Точное время зависит от графика работы лаборатории в медицинском учреждении.
Пациент должен следовать определенным правилам:
- до первого приема пищи выпить 0,5 л жидкости;
- первичный сбор урины вылить;
- произвести лабораторный забор венозной крови;
- на протяжении суток сливать всю выделяемую мочу в простерилизованную посуду, отмечая время каждого мочеиспускания и объем жидкости;
- материал держать в холодильном шкафу;
- в последний раз урину собирают ровно через 24 ч от начала процедуры;
- для исследования представляется только 50 мл мочи, взятой из общей посуды.
Клиренс креатинина – это показатель, требующий точного выполнения условий правильного исследования. В противном случае может возникать ошибка с неправильно установленным диагнозом или пациенту придется пересдавать пробу.
Какой уровень креатинина в крови считается нормой?
| Возраст | Уровень креатинина, мкмоль/л | Уровень креатинина, мг/дл |
| девочки и мальчики до года | 30-48 | 0,3-0,5 |
| девочки и мальчики от 1 года до 6 лет | 31-52 | 0,4-0,6 |
| девочки от 6 до 11 лет | 36-60 | 0,4-0,7 |
| мальчики от 6 до 11 лет | 46-63 | 0,5-0,7 |
| девочки от 11 до 15 лет | 46-70 | 0,5-0,8 |
| мальчики от 11 до 15 лет | 46-72 | 0,5-0,8 |
| девушки от 15 до 20 лет | 51-81 | 0,6-0,9 |
| юноши от 15 до 20 лет | 54-92 | 0,6-1,0 |
| женщины от 20 лет и старше | 50-98 | 0,6-1,1 |
| мужчины от 20 лет и старше | 64-111 | 0,7-1,3 |
У мускулистых людей молодого или среднего возраста уровень креатинина в крови может быть выше, чем средние показатели для населения в целом.
У голодающих людей, людей со значительной потерей мышечной массы, вегетарианцев содержание креатинина в крови будет ниже нормы для их возраста. Снижение показателя возможно в первом и втором триместрах беременности.
После удаления одной из почек нормой можно считать увеличение креатинина в крови до 1,8-1,9 мг/дл.
Как проводится исследование?
Перед процедурой больной должен соблюдать свой стандартный режим. Объем выпитой жидкости не должен превышать привычный, перед тестом нельзя волноваться – выделившиеся гормоны исказят общую картину. Правила предварительной подготовки пациенту объясняет ведущий специалист (терапевт или нефролог).
В лаборатории, после получения информации о составе мочи и крови, лаборант делает общий расчет показателей по формуле:
Расшифровка значений:
- F – скорость фильтрации в клубочках;
- Cm – уровень креатинина в кровотоке;
- Cp – показатель креатинина в моче;
- V – объем урины, выделяемой в минуту.
После подсчета данных по фильтрационной активности почек результат выдается пациенту на руки или подклеивается в историю болезни (если анализ проводился в стационаре).
Вредные и полезные продукты
Для приведения уровня креатинина в крови у детей в норму, кроме фармакотерапии, малышу рекомендуют специальную диету, разгружающую почки и очищающую организм. Из рациона ребенка следует исключить:
- чипсы;
- копченую и жареную пищу;
- консервы;
- цельное молоко;
- жирные сорта мяса и рыбы;
- чайные и кофейные напитки;
- сдобу;
- сухарики;
- еду быстрого приготовления;
- сладости.
Нижеперечисленные продукты желательно ограничить:
Необходимо включить в рацион:
- сыр и творог (нежирные сорта);
- растительную пищу;
- кисломолочные продукты;
- сливочное и оливковое масло;
- напитки из ягод;
- мед;
- различные крупы.
Пищу рекомендуется готовить на пару, варить или тушить. Соблюдение диеты помогает очистить детский организм от токсинов и нормализовать функцию почек.
Расшифровка результатов
Изучение готовых анализов проводится урологом или нефрологом.
Интерпретация результатов производится с учетом индивидуальных параметров пациента, в список входит:
- возраст;
- половая принадлежность;
- масса тела;
- показатели артериального давления.
К сведению принимаются все сопутствующие болезни, которые могли повлиять на данные пробы.
Клиренс креатинина – это тот показатель, изменения которого могут быть связаны как с неправильной функциональностью почек, так и с неполадками в работе эндокринного отдела. Поэтому всегда требуется проведение дополнительных диагностических обследований.
Результаты проведенного анализа сверяются с информацией в специальной таблице:
| Возраст (лет) | Показатели | |
| Для женщин (л/ч) | Для мужчин (л/ч) | |
| До 12 месяцев | от 0,06 до 0,1 | от 0,064 до 0,1 |
| До 30 | от 0,081 до 0,135 | от 0,088 до 0,147 |
| От 30 до 40 | от 0,075 до 0,128 | от 0,082 до 0,140 |
| От 40 до 50 | от 0,069 до 0,122 | от 0,075 до 0,133 |
| От 50 до 70 | от 0,058 до 0,116 | от 0,061 до 0,126 |
| После 70 лет | от 0,052 до 0,105 | от 0,055 до 0,113 л/ч |
Незначительные отклонения от вышеуказанных цифр могут быть связаны с повышенными спортивными нагрузками и возбужденным состоянием. Увлечение калорийной пищей, употребление больших объемов жидкости приводит к повышению количества выделяемой мочи и падению скорости фильтрации клубочков. Значительное снижение результатов говорит об ухудшении почечной функции.
Отклонения от нормы и возможные заболевания
Основная причина изменений показателей пробы в сторону увеличения – это усиленная выработка вещества или замедление процессов его выведения их организма.
К распространенным предпосылкам для дисбаланса относят:
- гломерулонефрит;
- МКБ;
- пиелонефриты;
- постоянные спортивные тренировки с серьезными нагрузками;
- почечную недостаточность;
- сахарный диабет;
- уремию.
Повышенная концентрация вещества может провоцировать следующую симптоматику:
- быстрое наступление усталости;
- сниженную работоспособность;
- общее истощение организма;
- проблемы с работой дыхательного отдела;
- спутанность сознания.
Снижение нормальных параметров пробы связано:
- с истощением или предельно низкой массой тела;
- серьезными травмами мышц;
- недостаточным поступлением белка;
- продолжительным приемом антигистаминных средств;
- беременностью;
- вегетарианством;
- увлечением жесткими диетами;
- голоданием;
- проблемами с функциональностью мочевыводящего отдела.
Пониженный уровень содержания вещества говорит о хроническом течении почечных болезней. Если показатель равен 20 мл/мин, то подозревают сложную форму синдрома недостаточной работоспособности почек.
Показатель клиренс креатинина представляет собой пробу, которая в обязательном порядке проводится для беременных и пациентов с тяжелыми формами иммунодефицитов, при врожденной аномалии развития.
Восстановление нормального уровня этого показателя требует устранения основного заболевания, при хроническом повреждении больному предстоит пожизненная терапия с регулярным лабораторным контролем.
Клиренс креатинина – норма содержания креатинина
Оценка индекса, которым является клиренс креатинина, позволяет определить эффективность клубочковой фильтрации. Обозначается как СКФ, позволяет оценить сколько миллилитров плазмы может пройти через почки за одну минуту. У здорового человека, чьи почки функционируют должным образом, СКФ составляет 120 мл/мин, это означает, что в течение одной минуты через клубочки фильтруется 120 миллилитров плазмы. Оценка результата с помощью показателя СКФ позволяет определить степень почечной недостаточности.
Повышение значения показателя СКФ, т.е. клиренса креатинина, иногда происходит в период беременности. Другие аспекты, оказывающие влияние на повышение его концентрации, – это физическая активность и употребление мяса. Этому также могут способствовать мочегонные препараты, так называемые диуретики.
Уменьшенное значение клиренса креатинина, как правило, эквивалентно ситуации, когда приток крови к почками уменьшается. Однако, возникает иногда в случае застойной сердечной недостаточности или острой и хронической почечной недостаточности. Другими недугами, снижающими клиренс креатинина, являются непроходимость почек и даже инфекция мочевыводящих путей.
Креатинин в крови также снижают специфические группы лекарств. К ним относятся лекарственные вещества, такие как циметидин, используемый при язвенной болезни желудка и двенадцатиперстной кишки, и цисплатин, который используется в химиотерапии. На величину индекса СКФ также негативно влияют антибиотики, в том числе эфалоспорины и аминогликозиды.