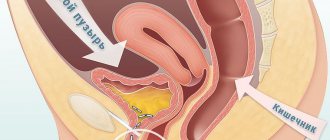
Успешное функционирование организма обеспечивают особые вещества внутренней секреции – гормоны, контролирующие и обеспечивающие постоянство во внутренней среде организма. Нарушение их баланса приводит к нестабильному гормональному фону, который негативно влияет, прежде всего, на психику, нервную систему человека, проявляясь впоследствии различными дисфункциями в органах и системах. Гормональный цистит, яркое тому подтверждение.
Не каждому понятен механизм зависимости воспалительных процессов в моче-пузырных стенках от дисбаланса гормонов в организме. Попробуем разобраться, в чем же особенность проявления данной патологии, и возможно ли с ней справиться без особых «потерь».
Немного о главном
Сразу отметим, что гормональная разновидность цистита проявляется исключительно у женского пола. В отличие от женщин, гормональный уровень у сильной половины человечества в течение всей жизни почти неизменен. Лишь ближе к пожилому возрасту может отмечаться снижение секреции андрогенов или тестостерона. Происходит это столь незаметно и постепенно, что мужчины даже не замечают, что наступил их новый цикл жизни.
В отличие от мужского пола, значительное снижение секреции женских гормонов происходит в периоде пременопаузы (40–45 лет), и ежемесячно у молодых женщин детородного возраста в период цикла регул (менструаций). В любом случае главенствующая роль принадлежит стероидным женским гормонам-эстрогенам, низкий уровень которых, может значительно повлиять на функциональное состояние всего организма.
Пути проникновения инфекции при цистите у женщин
Основными путями проникновения инфекции являются:
- восходящий – от уретры. Наиболее частый путь проникновения патогенной флоры через уретру у женщин. Способствует быстрому распространению инфекции небольшая длина мочеиспускательного канала, непосредственная близость наружных половых путей и анального отверстия – источников патогенов;
- нисходящий – от почек. Инфицироваться эпителий может не только снизу – из уретры, но и сверху. Воротами инфекции при этом могут служить почки при гломеруло-, пиелонефритах или воспалённые мочеточники;
- гематогенный – от тока крови. Патогенные микроорганизмы имеют способность проникать в кровеносные сосуды и циркулировать с током крови, «пришвартовываясь» туда, где они могут поддерживать жизнедеятельность;
- контактный – от соприкасающейся стенки. Органы, находящиеся рядом с мочевым пузырём у женщин, имеющие острый или хронический вялотекущий воспалительный процесс, способны через стенку контактным путём «делиться» заселяющими их патогенными агентами. Такими являются матка, прямая кишка, верхняя часть влагалища;
- лимфогенный – от тока лимфы. Микроорганизмы способны циркулировать не только в кровеносных сосудах, а ещё и в лимфатических. Они проникают через лимфатические сосуды из малого таза.
Основные причины и признаки
Роль эстрогенов не ограничивается обеспечением репродуктивной способности женщин, как думают многие. Они выполняют защитную функцию в костной, сосудистой и сердечной системах. Их влияние на мочеполовую систему обусловлено укреплением клеточных мембран в почечных тканях, слизистой выстилке уретрального тракта и моче-пузырного органа.
Под влиянием эстрогенов структура тканей приобретает упругость и эластичность, снижается проницаемость моче-пузырных стенок, что препятствует раздражению нервных окончаний и стабилизирует функции детрузора.
Сильный эстрогенный дисбаланс в организме происходит непосредственно перед началом месячных, полностью изменяя механизм естественных функций женского организма.
Снижение эстрогенной секреции приводит к истончению слизистой выстилки в органах мочевыделения с образованием на ее поверхности множества трещин, облегчающих внедрение патогенов и развитие инфекционно-воспалительных процессов с частым проявлением рецидивов.
Аналогичные «метаморфозы» с гормональным дисбалансом происходят и у пожилых женщин (в фазе менопаузы), вышедших из детородного возраста, потому как, стабильная секреция необходимого уровня эстрогенов, организму уже не нужна.
Есть еще среди женщин и особая группа риска, наиболее подверженная развитию инфекционно-воспалительных процессов с генезисом гормонального дисбаланса:
- Пациентки с наличием гинекологических заболеваний. К примеру – воспалительные процессы в системе придатков, что существенно влияет на гормональную секрецию, вызывая значительный их дисбаланс в организме. Кистозные и опухолевые новообразования, маточная миома, либо эндометриоз, это все те заболевания, которые отмечаются почти у трети женского населения. Перед началом месячных миоматозные узлы, либо слизистая выстилка матки набухают. Поскольку матка анатомически расположена близко от МП, она создает давление на его стенки, провоцируя симптоматику цистита.
- Девушки-подростки. По первым месячным судить о сложившемся цикле регул рано. В возрасте пубертата он меняется до установления определенного промежутка (28–30 дней) между циклами. И то, что эстрогенный дисбаланс в этом возрасте обязательно приведет к развитию инфекционно-воспалительных реакций в моче-пузырных стенках, говорить неверно. Потому как, нарушения подобного характера не могут быть причиной цистита, а являются лишь, провокационным фактором его развития. Это означает, что воспалительные процессы в моче-пузырных стенках у юных «леди» уже были, но клиника, возможно имела латентный (скрытый) характер, без выраженного проявления симптоматики, а гормональные изменения лишь привели к обострению заболевания.
- Женщины климактерического возраста, у которых снижение уровня эстрогенов происходит на фоне возрастного угасания естественных функций яичников. Данный факт приводит к снижению фагоцитарных функций организма, что дает возможность активироваться патогенам, вызывая воспалительные реакции в стенках пузырной полости.
Существует ряд дополнительных факторов, дающих предпосылки для развития цистита гормонального генезиса. Они обусловлены:
- нарушением влагалищного микробиоценоза (снижение уровня нормальной микрофлоры);
- недостатком гигиены в период регул (менструаций);
- неправильным подбором гормональных контрацептивов;
- снижением иммунной защиты в периоде менструального цикла;
- индивидуальной непереносимостью к определенным гигиеническим средствам.
В принципе, любые негативные изменения в состоянии здоровья, это отличный фон для внедрения инфекции, а проблемы с балансом гормонов во время цикла регул, это вообще – входные ворота для патогена. Поэтому женщинам склонных к циститу рекомендуется соблюдать в этом периоде, максимальную предосторожность.
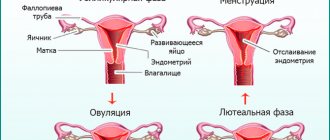
Взаимосвязь месячных и цистита
В дни менструального цикла концентрация женских гормонов несколько раз изменяется. Это связано с подготовкой яйцеклетки для возможного оплодотворения, которое должно протекать в благоприятных условиях. Количество эстрогенов увеличивается до момента овуляции (полного созревания) и достигает своего максимального значения.
Если оплодотворение не произошло, в первую половину месячных уровень эстрогенов снижается до минимума, что способствует отторжению наружных слоев матки.
Такое гормональное колебание нарушает внутренний баланс флоры мочевого пузыря.
Этот полый орган не готов к ежемесячным изменениям. Слизистый его слой теряет мышечный тонус, становится восприимчивым, уязвимым к любым воздействиям. Это приводит к неспособности удерживать мочу. Ежедневное наполнение его жидкостью, содержащей бактерии, в таких условиях способствует развитию воспалений.
Если девушка ранее переносила цистит, эта ситуация вызовет его рецидив (повторение).
Короткий отрезок мочеиспускательного канала при несоблюдении правил гигиены в период менструации также повысит риск инфицирования мочевого пузыря.
Признаки заболевания
Основное отличие цистита, спровоцированного дисбалансом гормонов от иных форм заболевания – проявление признаков болезни перед, вовремя, либо после регул. Именно в то время, когда в организме происходят изменения в гормональном фоне, что приводит к активации патогенной флоры в моче-пузырных стенках.
Симптоматика гормонального цистита аналогична общим признакам болезни, проявляющейся:
- тянущими болями и резью;
- скудными мочеиспусканиями;
- постоянными императивными позывами;
- влагалищным дискомфортом в виде зуда и жжения;
- изменением в цвете и структуре урины.
Женщины климактерического возраста могут страдать от непроизвольных выделений мочи, либо недержания микций.
Последствия и осложнения
Недолеченный или залеченный острый цистит переходит в хронический, который вызывает нарушение эвакуаторной функции мочи, хроническую интоксикацию организма продуктами жизнедеятельности микробов.
Возможно развитие инкрустации – прорастания полипов из-за длительно имеющихся язвенных дефектов.
Цистит у женщин опасен распространением инфекции на женскую половую систему.
Особой формой является острый атрофический цистит, при котором вся слизистая оболочка МП гибнет, атрофируется и со временем замещается соединительной тканью. В перспективе это приводит к атонии пузыря, его деформации, образованию злокачественных и доброкачественных опухолей. Удаление части или всего мочевого пузыря это то, чем грозит этот вид патологии.
Диагностическое обследование
Диагностический поиск включает стандартные методы обследования, которые применяют при диагностике любой разновидности цистита:
- лабораторный мониторинг состояния урины и крови;
- бактериологический тест на определение патогена (бак-посев);
- обязательное выявление гормонального соотношения в организме относительно нормы;
- ультразвуковое обследование вначале «лунного цикла» и в его конце. Данный метод помогает сделать оценку изменений в моче-пузырных стенках и назначить эффективную терапию.
Диагностика
Диагностическое обследование женщины, страдающей циститом, должно быть комплексным. В первую очередь необходим осмотр гинеколога, так как эндометриоз или миома матки при набухании могут давить на близлежащий мочевой пузырь и вызывать жалобы, схожие с симптомами цистита.
Если была отмечена зависимость патологических признаков от менструального цикла, необходимо провести исследование крови на концентрацию в ней гормонов.
К обязательным методам обследования относятся:
- Общие анализы крови и мочи (помогут определить состояние пациента, установить уровень воспаления).
- Бактериологический посев мочи (для идентификации возбудителя).
- УЗИ мочеполовой системы (необходимо провести в первой и второй фазе цикла).
- Цистоскопию (для визуальной оценки пораженных стенок).
- Анализ крови на гормоны (для выявления дисбаланса и определения первопричины уменьшения уровня эстрогена).
При обнаружении изменений гормонального баланса помимо уролога к лечению необходимо подключить эндокринолога.
Протокол лечения
Терапия данной разновидности цистита состоит из трех направлений:
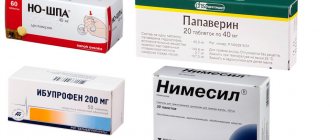
- Купирования патогенного воздействия и медикаментозной симптоматической терапии – состоящих из назначений традиционной антибиотикотерапии в соответствие резистентности выявленного возбудителя. Назначений препаратов, снижающих патологические симптомы – лечебные средства спазмолитического и болеутоляющего характера.
- Устранения гормонального дисбаланса. Лечебная схема составляется по индивидуальному протоколу лечения.
- Оперативного устранения причин, вызвавших гормональные нарушения – опухолевых новообразований, кист, миомы и др. При данных патологиях гормональная терапия не назначается, поскольку может спровоцировать активному росту новообразований.
Проводимое при гормональном цистите лечение
Основное направление в лечении этой формы заболевания – медикаментозное. Проводится симптоматическая терапия. Врач назначает несколько групп препаратов:
- Антибиотики
- Противовоспалительные
- Болеутоляющие
- Иммуностимуляторы
- Гормоносодержащие
В условиях стационара пациентке промывают мочевой пузырь медикаментозными растворами, которые вводятся через катетер. Для укрепления тазовых мышц ей рекомендуется делать упражнения Кегеля.
При лечении гормонального цистита также следует придерживаться диеты, исключающей соленую, жирную, острую и копченую пищу. На время приема лекарств следует отказаться от сладкого и алкоголя.
Если цистит, вызванный нарушением гормонального фона, у женщины протекает с осложнениями, медикаментозная терапия не дает видимых улучшений состояния здоровья, может потребоваться хирургическое вмешательство. Операция проводится при образовании кисты или опухоли. Гормональная терапия в этом случае противопоказана, так как способствует росту новообразований.
Профилактические меры
Профилактика цистита такого типа заключается в соблюдении правил гигиены при менструальных выделениях. Рекомендуется в этот период принимать средства, которые поддерживают иммунную систему в норме. Нелишним будет прием травяных настоев, приготовленных на основе листьев брусники, клюквы, медвежьих ушек. Эти средства оказывают мочегонный эффект и не дают урине застояться, вызывая воспаление в мочевом пузыре. Женщинам следует тщательно выбирать противозачаточные средства. Обязательно при выборе гормонального контрацептива следует проконсультироваться с гинекологом. В качестве профилактики необходимо соблюдать правильное питание и сократить в рационе количество сладкого. Не стоит подвергать внутренние органы переохлаждению.
Клиническое проявление болезни
Симптомы цистита гормонального происхождения не отличаются от таковых при бактериальном. Для него характерны следующие признаки:
- Частые императивные позывы к мочеиспусканию.
- Болезненность, жжение и затруднения при выделении мочи, особенно в конце.
- Малые порции мочи при каждом мочеиспускании.
- Чувство неполного опустошения мочевого пузыря.
- Возможен неприятный запах и помутнение мочи.
- Болезненность в случае нажатия на область проекции мочевого пузыря.
- В ряде случаев повышение температуры (не более 38 0С).
- Недержание мочи (больше свойственно женщинам в постменопаузе).
- Общее недомогание.
Женщины после 50 лет могут жаловаться лишь на частое мочеиспускание, редко с болями. Как правило, это является единственным симптомом.
Как проявляется цистит у женщин?
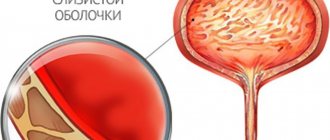
Из-за изменений внутренней стенки мочевого пузыря, обусловленных воспалением, развивается клиническая картина. Она зависит от течения болезни, сопровождается характерными симптомами.
Признаки того, что появляется острый цистит, следующие:
- учащённое, болезненное мочеиспускание. Боль появляется чаще в конце акта отведения мочи или на протяжении всего мочеиспускания. Иногда рези настолько сильные, что женщины вынуждены задерживать физиологический процесс, отчего воспаление только усиливается, поскольку застой мочи раздражает эпителий;
- ощущение неполного опорожнения мочевого пузыря, отчего возникают многократные позывы помочиться, но при посещении туалета самого акта мочеиспускания не происходит – императивные позывы;
- боли внизу живота, могут быть по типу резей или ноющего характера, при запущенных процессах могут становиться постоянными;
- выделение мочи малыми порциями. Женщины отмечают, что при нестерпимых позывах в туалет «по-маленькому» появляется совсем небольшое выделение мочи, хотя, кажется, что мочевой пузырь переполнен;
- гематурия – симптом, при котором с мочой появляется кровь. Это происходит из-за нарушения целостности кровеносных капилляров, выстилающих внутреннюю стенку пузыря, отчего выступающая в его просвет кровь выделяется вместе с мочой. Видимое окрашивание мочи в красный цвет или примесь крови носит название макрогематурии.
Общее состояние при легком течении воспалительного процесса удовлетворительное, может наблюдаться незначительное субфебрильное повышение температуры тела до 37,4 °С.
Если острый цистит протекает тяжело – особые флегмонозные, гангренозные формы, появляется высокая температура тела, интоксикация, то общее состояние оценивается как средней тяжести или тяжёлое.
Клиническая картина хронического цистита может протекать невыраженно, проявляться в виде непрерывного процесса со стёртой клиникой, либо стадии обострения заболевания могут чередоваться со стадиями полного затухания симптомов – ремиссии.
Чего ожидать в случае пренебрежения лечением?
Воспаление мочевого пузыря у женщин поддается лечению, но в случае его отсутствия или использования неэффективных методик, возникают осложнения. В качестве частых последствий цистита выделяют:
- приобретение хронического типа заболевания;
- переход воспаления в область почек, формирование патологий в виде пиелонефрита, нефрита;
- потеря функциональности тканей мочевого пузыря, эластичности, может наблюдаться уменьшение органа;
- недержание мочи и сопутствующие проблемы;
- распространение воспаления на соседние органы, сепсис большой локализации.
Чем дольше не принимались меры по лечению заболевания, тем больше проблем может привести такое пренебрежение своим здоровьем.
Профилактика
Профилактические мероприятия для избегания гормонального цистита должны быть следующими:
- Перед выбором контрацептивов обязательно нужно проконсультироваться у гинеколога. Он поможет подобрать наиболее оптимальный препарат с наименьшим количеством побочных эффектов, и сохранить баланс гормонов.
- Тщательно соблюдать правила личной гигиены (особенно в период критических дней, после родов или во время климакса).
- Избегать переохлаждения.
- Эффективно и своевременно лечить заболевания мочеполовой системы другой локализации.
- При высоком риске развития заболевания – профилактический прием антибактериальных препаратов в низких дозировках.
- Если женщину тревожит дизурия, болезненное и частое мочеиспускание, то следует, не теряя времени, обратиться к квалифицированному врачу.