Кандидоз мочевого пузыря – это распространенное инфекционное заболевание, возбудителем которого является грибок из рода Кандида (Candida). Эта разновидность кандидоза больше всего распространена в странах с жарким тропическим климатом, но с ней не понаслышке знакомы и россияне. Классическими признаками заболевания являются боли в надлобковой области и расстройство мочеиспускания.
ВНИМАНИЕ: У женщин мочеиспускательный канал короче и шире, чем у мужчин, поэтому они страдают от молочницы мочевого пузыря чаще, чем представители сильного пола. К группе риска относятся дамы в возрасте от 20 до 50 лет с ослабленным иммунитетом
Что представляет собой заболевание
Цистит – это воспаление слизистой оболочки мочевого пузыря. Бывают циститы токсические, аллергические, неинфекционные – все это редкости и мы о них говорить не будем. В подавляющем большинстве случаев цистит вызывается той или иной инфекцией. Чаще всего это один из представителей условно-патогенной флоры – кишечная палочка, стафилококки, стрептококки и т.д. Редко, но все-таки встречаются циститы, непосредственно связанные с половыми инфекциями, например, микоплазменные.
Инфекция попадает в мочевой пузырь женщины из мочеиспускательного канала. У женщин он короткий, широкий, и бактериям пробраться по нему очень легко. В уретру же бактерии попадают чаще всего из влагалища. Цистит практически всегда связан с воспалением влагалища – кольпитом, или нарушением вагинальной микрофлоры – бактериальным вагинозом.
Традиционно обострения цистита связывают с переохлаждением. Да, действительно, переохлаждение вызывает снижение резистентности организма, особенно местного иммунного ответа, в результате чего инфекция активно размножается и попадает в мочевой пузырь, вызывая воспалительную реакцию. Однако практика показывает, что чаще воспаление мочевого пузыря связано с особенно бурным половым актом, или просто с регулярной половой жизнью. Иногда обострения цистита связаны с менструальным циклом.
Лечение бактериального и небактериального цистита
А теперь поговорим о причинах всего происходящего более подробно.
Как я уже сказал, в подавляющем большинстве случаев развитие цистита связано с инфекцией во влагалище.
В норме во влагалище женщины обитает микрофлора. Основу ее составляют так называемые лактобактерии, или палочки Дедерляйна, есть также небольшое количество бифидобактерий и некоторых других микроорганизмов. Все эти микробы находятся в экологическом равновесии, их численность строго контролируется друг другом, и они не позволяют появиться во влагалище ни одному другому микроорганизму.
Под влиянием различных факторов может произойти нарушение этого равновесия. Факторы эти самые различные – от стрессов и переохлаждений до гормональных изменений, беременности или отмены оральных контрацептивов. Нарушение равновесия заключается в том, что колония одних микроорганизмов вырастает в больших количествах и подавляет все остальные.
Это могут быть грибы рода Кандида, и возникшее заболевание будет называться кандидозом влагалища, или по-простому молочницей. Это могут быть гарднереллы – тогда заболевание будет называться гарднереллезом. Это может быть какая-нибудь половая инфекция – уреаплазмоз, трихомониаз, хламидиоз. Это могут быть практически любые микроорганизмы, обладающие патогенной активностью.
Нередко дисбактериозу влагалища сопутствует дисбактериоз кишечника, который вызывается тем же возбудителем.
Итак, нарушение вагинальной микрофлоры произошло. Классическими для этого заболевания симптомами являются жжение и зуд в половых органах, обильные слизистые выделения, иногда с неприятным запахом, сухость и неприятные ощущения при половом акте. Эти симптомы могут быть выражены в разной степени, от очень сильных до малозаметных.
Кроме того, бактериальный вагиноз – заболевание хроническое, и протекает с периодами обострений и ремиссий. Всегда забавно слышать, как пациентка рассказывает: “У меня была молочница год назад, потом три месяца назад, а так ее не было и нет”. Нарушение микрофлоры было всегда, просто обострения возникали лишь несколько раз.
От бактериального вагиноза остался один шаг до вагинита, или кольпита – воспаления влагалища. При этом заболевании выделения начинают носить гнойный характер, появляются боль и резь в половых органах, иногда повышается температура тела.
Точно также один шаг остался до цервицита – воспаления шейки матки (боли внизу живота, болезненный половой акт), уретрита – воспаления мочеиспускательного канала (резь и жжение при мочеиспускании). Совсем недалеко и до цистита…
Лечение дисбактериоза влагалища – дело непростое. Ни в коем случае нельзя ограничиться назначением одних антибиотиков или свечей, как это делается в большинстве случаев. Ведь никому не приходит в голову лечить антибиотиками дисбактериоз кишечника, здесь же ситуация очень похожа. Недостаточно просто убить возбудителя, необходимо восстановить нормальную микрофлору влагалища, одновременно не забывая о восстановлении иммунитета.
Грамотное лечение должно проводиться одновременно в двух направлениях. С одной стороны необходимо подавить колонию бактерий, вызвавших заболевание, с другой – населить во влагалище нормальную микрофлору. И обязательно заняться укреплением иммунной системы, поскольку контролировать микрофлору входит в ее задачу.
Начнем с решения вопроса – кто должен проводить это лечение. Цистит – заболевание урологическое, и лечить его вроде бы должен уролог. Бактериальный вагиноз – заболевание гинекологическое, и с ним нужно идти к гинекологу. Получается, что лечить женщину с циститом должны одновременно два специалиста.
Однако практика показывает, что эта схема не работает. Почему-то хорошего взаимопонимания между урологами и гинекологами добиться не удается, пациентки остаются “брошенными”, ими никто серьезно не занимается. В свое время я столкнулся с этой проблемой, после чего пришлось с головой уйти в гинекологию, чтобы найти выход.
Вывод может быть только один – лечением цистита должен заниматься грамотный урогинеколог, то есть специалист как в области урологии, так и в области гинекологии. Урогинекология – молодая и достаточно редкая специальность, найти такого специалиста непросто. Но необходимо это сделать, если вы действительно хотите вылечиться от надоевшего заболевания.
Общая схема лечения такова. Если женщина обращается с обострением цистита, то несколько инстиляций (введение лекарственного вещества в мочевой пузырь через уретру) позволяют снять это обострение. После чего проводится курс инстиляций специально разработанным составом, который уничтожает всю микрофлору в мочевом пузыре и укрепляет стенку мочевого пузыря, повышает ее резистентность к воздействию микроорганизмов.
Все инстиляции проводятся без катетера, поэтому риск инфицирования внутрибольничными инфекциями практически отсутствует. К тому же такая процедура достаточно проста в исполнении и легко переносится пациентками.
Одновременно проводится восстановление вагинальной микрофлоры по специально разработанной схеме. Если при диагностике были обнаружены половые инфекции, то одновременно проводится и их лечение. Также необходимо обследование и лечение партнера.
Продолжительность основного курса лечения составляет 2-3 недели. На это время женщине предлагается отказаться от употребления некоторых продуктов, переохлаждения и половой жизни. По окончании лечения пациентки возвращаются к нормальному образу жизни без каких-либо ограничений. Если речь шла о половых инфекциях, то до получения всех отрицательных результатов контрольных анализов половая жизнь допускается только с использованием презерватива.
Когда основной курс лечения заканчивается, женщина чувствует, да фактически и является полностью здоровой, и может вести нормальный образ жизни. После окончания курса лечения предлагается вновь через 3 месяца пройти профилактический курс. Он намного проще и короче (2 недели), не включает в себя антибиотиков и фактически только закрепляет достигнутый во время основного лечения результат.
На протяжении 1 года после лечения рекомендуется пройти несколько таких курсов. Если симптомы заболевания не возвращаются, то в дальнейшем предлагается пациенткам проходить по одному профилактическому курсу в год.
Приведенная схема лечения позволила уже почти сотне женщин избавиться от заболевания, которым они страдали многие годы. Для каждой пациентки эта схема определяется индивидуально по результатам обследования, но общий вид этой схемы, как прави-ло, сохраняется.
Чаще всего бактерии проникают внутрь уретры из ануса при несоблюдении личной гигиены, не физиологичном расположении выходного протока мочеиспускательного канала. Основным источником воспалительного процесса в мочевых путях является кишечная палочка, способная вызывать инфекцию мочеполового тракта. Микроорганизм является условно-патогенным.
Попадание микробов в уретру, мочеиспускательный канал приводит к инфицированию. Благоприятным фактором для размножения микроорганизмов является анатомическая особенность мочеиспускательного канала женщины – короткая и широкая уретра.
Инфицирование кишечной флорой обуславливает бактериальный вагиноз и цистит, так как микробы заносятся во влагалище и уретру.
Дисбактериоз влагалища – нарушение физиологической пропорции между здоровыми и патологическими микроорганизмами. Развивается состояние при употреблении антибиотиков, снижении иммунитета. Различные бактерии вызывают вагиноз, но чаще всего виновниками являются гарднереллы, кокковая флора, грибы (кандидоз).
Близкое расположение мочеиспускательного канала – благоприятный фактор для заноса микроорганизмов в мочевой тракт при несоблюдении интимной гигиены.
Усиливает опасность инфицирования эктопия наружного отверстия мочеиспускательного канала, повышенная подвижность уретры. Во время сексуального акта происходит смещение мочевыводящего протока с эрозиями, трещинами, небольшими кровоизлияниями. Потеря физиологичности строения слизистой оболочки приводит к падению местной антибактериальной защиты.
Какие бактерии вызывают инфекцию мочевого пузыря:
- Микоплазмы;
- Уреаплазмы;
- Хламидии;
- Кишечная палочка;
- Грамположительная и грамотрицательная флора;
- Протей;
- Клебсиелла;
- Энтерококки;
- Стафилококки.
В норме проникновение чужеродной флоры внутрь мочеполового тракта не вызывает инфекцию. Компоненты пристеночной защиты способны самостоятельно уничтожить патогенную флору. Провоцирующие факторы заболевания – длительный прием антибиотиков, гормональный дисбаланс, несоблюдение правил гигиены, иммунодефицит.
Частым сочетанием является цистит и дисбактериоз влагалища. Симптомы состояния – сильные позывы на мочеиспускание, жжение при половом акте, патологические выделения.
При небактериальной форме заболевания возникают схожие симптомы, за исключением отсутствия интоксикационного синдрома. Температура, суставные боли, головокружение не прослеживаются при данной нозологии.
Бактериальный цистит имеет острое и хроническое течение. В последнем случае клинические проявления формируются только при обострении заболевания.
Основные признаки небактериального воспаления мочевого пузыря:
- Постоянные позывы на мочеиспускание, возникающие с различной периодичностью – более 6-ти раз в сутки;
- Неполное опорожнение мочевого пузыря. При усилии выделяется незначительное количество мочи;
- Болевой синдром внизу живота при переполнении. Любое давление на промежность усиливает боль. Половой акт вызывает обострение симптоматики. Женщину тянет в туалет, но мочеиспускание становится непродуктивным;
- Такой цистит у женщин не приводит к повышению температуры, гнойным выделениям из влагалища.
Хроническое бактериальное воспаление также не приводит к интоксикационным проявлениям. Только во время обострения возникает специфическая клиническая картина.
У беременных женщин симптоматика при цистите обусловлена дополнительно дисбактериозом. Повышается температура, возникает болевой синдром в животе, малом тазу. Осложняется клиническая картина быстрым прогрессированием на фоне многочисленных изменений в женском организме, невозможностью применения антибиотиков из-за вреда для плода. При вынашивании ребенка лечение проводится осторожно с учетом побочного действия лекарств.
Особенности лечения молочницы в мочевом пузыре
При кандидозе мочевого пузыря лечение проводится для любой формы, включая бессимптомную.
Осуществляется в амбулаторных условиях, но при тяжелом течении врачи рекомендуют стационарную терапию.
Лекарственные препараты
Основное мероприятие – это проведение специфической антимикотической терапии. Для этого используются препараты, способные воздействовать на грибы рода Candida:
- Флуконазол;
- Дифлюкан;
- Орунгамин;
- Итраконазол.
Эти препараты подавляют рост и размножение грибов. Дифлюкан и Флуконазол для лечения кандидоза мочевого пузыря назначают внутрь, Орунгамин и Итраконазол выпускаются и в инъекционных формах. Курс лечения составляет 14-21 день. Препараты могут вызвать следующие побочные эффекты:
- головную боль и головокружение;
- диспептические явления;
- аллергические реакции.
Не рекомендуют их для применения у беременных женщин, при наличии индивидуальной непереносимости.
Тяжелый кандидоз лечат путем промывания мочевого пузыря раствором амфотерицина Б. Это сильный противогрибковый препарат, обладает выраженным токсическим действием. Относится к полиеновым антибиотикам. Способствует разрушению грибковой клетки. Дозировки препаратов и их комбинации определяет врач с учетом тяжести патологического процесса и особенностей организма. Лечение Амфотерицином может вызвать тошноту и рвоту, головную боль, тяжелую анемию.
Препараты разрешены к использованию даже у новорожденных. Дозировки высчитываются по массе тела. Осторожное применение рекомендуется при наличии заболеваний печени и почек. Нежелательно использовать эти лекарства у беременных. Окончание лечения проводится после отрицательного посева мочи на грибковую флору.
Для десенсибилизации и дезинтоксикации организма применяется инфузионная терапия:
- раствор натрия хлорида;
- полиглюкин;
- тиосульфат натрия.
Помимо специфического лечения должна назначаться симптоматическая терапия:
- спазмолитики – Но-шпа, Платифиллин;
- противовоспалительные – Нимесил, Мовалис;
- диуретики – Верошпирон, Диувер;
- гемостатики – Викасол, Этамзилат.
Дополнительные меры
Помимо медикаментозной терапии, применяются промывания мочевого пузыря и инстилляции антисептиков. После курса противогрибковых препаратов необходимо принимать иммуностимулирующие средства. Для укрепления иммунной системы и профилактики рецидивов заболевания назначают Циклоферон, Виферон, Полиоксидоний по схеме.
Рекомендуется соблюдение лечебной диеты. Из рациона исключают следующие продукты:
- жирная и жареная пища;
- копчености и консерванты;
- специи;
- алкоголь;
- сыр;
- изделия из дрожжевого теста.
Рекомендуется ограничить углеводы, мясные продукты, соль. Предпочтительна молочно-растительная диета, большое количество овощей и фруктов, зелени.
На период лечения необходимо ограничить физическую нагрузку, соблюдать постельный режим при наличии лихорадки. Не рекомендуется принимать ванну — вместо нее используют душ, после чего тщательно просушивают область половых органов.
Народные средства
Народное лечение используется только под контролем врача. Оно не всегда оказывается эффективным, а при неправильном применении может и навредить. Домашние средства нельзя использовать в качестве основной терапии, они могут быть только вспомогательными. Используют лекарственные растения, обладающие мочегонным и противовоспалительным эффектом.
- Настой или отвар толокнянки. Принимают по стакану два раза в день.
- Растительный сбор Бруснивер. Пьют по стакану перед сном.
- Для подмывания используют отвар ромашки или цветков календулы, настой коры дуба.
“Цистит медового месяца”
“Есть такое заболевание – цистит медового месяца. Так вот у меня этот медовый месяц всю жизнь…”, – цитата из письма одной из моих пациенток. Этот красивый термин подразумевает развитие признаков цистита после дефлорации, то есть лишения девственности девушкой.
Происходит при этом следующее. Еще до того, как девушка начинает половую жизнь, у нее нарушается микрофлора влагалища. Такое бывает сплошь и рядом, молочница у девушек – вещь настолько обычная, что считается чуть ли не нормой. Первый половой акт не всегда бывает бурным, но он все же сопровождается обильным забросом микрофлоры влагалища в мочеиспускательный канал и мочевой пузырь.
Причины возникновения патологии
Причин развития кандидоза множество. Среди них:
- Нерациональный или долговременный прием антибиотиков. Эти лекарства подавляют работу иммунной системы, поэтому делают организм уязвимым;
- Лучевая терапия также ослабляет иммунитет;
- Вирус иммунодефицита человека;
- Вдыхание пыли, в которой находятся микроскопические споры возбудителя болезни;
- Контакт с зараженной почвой;
- Контакт с плесенью, которая образуется на овощах и фруктах, деревьях или даже комнатных растениях.
Очень легко заразиться кандидозом по одной из вышеперечисленных причин, однако болезнь редко поражает сразу внутренние органы. Чаще всего она имеет внешнее проявление, а при отсутствии лечения проникает внутрь.
Если по какой-либо причине ваш кандидоз перешел на сложную стадию, то необходимо вовремя это понять. Для этого изучите симптомы проявления заболевания.
Симптомы цистита
Воспаление мочевого пузыря проявляется в первую очередь учащением мочеиспускания. При этом у женщины постоянно возникают сильные позывы посетить туалет, которые не соответствуют количеству выделяющейся при этом мочи. Часто женщина отмечает боль в конце мочеиспускания, иногда в моче появляется кровь.
https://www.youtube.com/watch?v=VlNZS3aCcM4
Не следует путать цистит с уретритом – воспалением мочеиспускательного канала. Уретрит проявляется неприятными ощущениями, болью, жжением или резью при мочеиспускании – и только. Часто эти заболевания сопутствуют одно другому, но так бывает не всегда.
Обострение воспаления в мочеполовой сфере возникает после интимной близости. Больше всего женщин беспокоят непродуктивные позывы на мочеиспускание, возникающие через каждые 20 минут. У пациенток возникают рези, жжение, болевые ощущения в области малого таза. Температура тела может повышаться или оставаться нормальной. Острый цистит характеризуется увеличением температурной реакции до 39 градусов. В данном случае требуется назначение жаропонижающих средств.
Дополнительную симптоматику обуславливает дисбактериоз кишечника – состояние, сопровождающееся преобладанием патогенных микроорганизмов над здоровой флорой. Клиническая картина при сочетании этих 2-ух нозологических форм характеризуется не только проблемами с мочеиспусканием, но и проявлениями со стороны желудочно-кишечного тракта – диарея, запоры.
Симптомы и врачебная диагностика молочницы
Признаки проявления кандидоза мочевого пузыря схожи с проявлениями других инфекционных патологий мочевыделительной системы. Кандидозный цистит сопровождается такими симптомами:
- Болевые ощущения при мочеиспускании в лобковой области.
- Возникает ощущение не полного опорожнения мочевого пузыря.
- Моча приобретает кисловатый запах и мутный оттенок, при более сложных поражениях наблюдается выделение сукровицы.
- Учащение позывов к мочеиспусканию.
Врачебная диагностика молочницы заключается в проведении комплексного обследования пациента:
- Назначается УЗИ мочевого пузыря (это поможет полноценно оценить ситуацию поражения и определить степень заболевания)
- Общий анализ мочи (при этом он должен быть правильно собранным, нужна исключительно средняя моча и проведение гигиены перед этим)
- Берется мазок из влагалища (у женщин)
- Осуществляется сбор мочи на бак посев (этот метод помогает точно диагностировать болезнь)
Что обычно бывает дальше
Чаще всего при первых симптомах цистита по совету более опытных подруг девушка принимает несколько таблеток первого попавшегося антибиотика, симптомы заболевания затухают и о нем забывают до следующего обострения. Так может продолжаться годами.
К сожалению, и доктора в такой ситуации поступают не лучше. Уролог в районной поликлинике сделает анализ мочи, после чего назначит какой-нибудь уросептик. Проходит несколько дней, симптомы уменьшаются, и все прекрасно. О том, почему развилось обострение и как его предотвратить, никто не задумывается.
Однако обострения происходят снова и снова. Женщина вынуждена кутаться в теплые вещи даже в жару, всегда думать о том, что можно ей есть и что нельзя, и бояться каждой близости с любимым человеком. Такое положение вещей может свести с ума…
Диагностика грибка в моче
Если у пациента подозревается кандидурия, обязательно назначают дополнительный анализ мочи с соблюдением всех правил сбора. Анализ покажет количество лейкоцитов и кандидозных цилиндров в моче. Если установлено наличие последних, значит, есть инфекционный процесс. Если до сдачи анализа пациенту не проводили никаких урологических вмешательств, не устанавливали катетер, то причины кандидурии могут быть следующие: сахарный диабет, болезнь почек, аномалии в развитии органов мочевыводящей системы. Чтобы уточнить причину, назначают УЗИ почек, биохимический анализ крови, урографию.
В основном, у ранее здорового человека кандидурия проходит самостоятельно, и впоследствии дрожжи (грибки Кандида) в моче не обнаруживаются. Задача врача – обнаружить возможный источник грибка.
Осложнения цистита
При длительном течении инфекция из мочевого пузыря попадает в почки, что может привести к развитию пиелонефрита – воспаления ткани почек. Это проявляется высокой температурой и болью в пояснице с одной стороны. Редко пиелонефрит бывает двусторонним, и эта ситуация уже опасна для жизни.
Пиелонефрит, как правило, лечат серьезно, нередко в стационаре, проводят тщательную диагностику, массивную терапию… Но и здесь никто не занимается полноценным лечением цистита и восстановлением вагинальной микрофлоры. В итоге заболевание будет повторяться, а с каждой новой атакой пиелонефрита снижается функция почек. В результате женщина может стать инвалидом.
Как предотвратить появление инфекции?
Чтобы не допустить инфицирования или предотвратить повторное возникновение проблемы, рекомендовано:
- Строго соблюдать правила личной гигиены, подмываться дважды в день и регулярно менять нижнее белье.
- Своевременно лечить любые заболевания половых органов и других систем под наблюдением врача.
- Для стимулирования иммунитета и укрепления мышечной оболочки заниматься физическими упражнениями.
- Стараться не переутомляться, соблюдать режим труда и отдыха, а также спать не менее 8 часов в сутки.
- Принимать лекарственные препараты только по назначению лечащего врача.
- Исключить возможность перегревания или переохлаждения половых органов.
- Вести здоровый образ жизни, отказавшись от употребления спиртных напитков и табакокурения.
- Два раза в год проходить медицинский осмотр у гинеколога или уролога.
Грибковое поражение мочевого пузыря – патология, требующая длительной медикаментозной терапии, ведь избавиться от заболевания без использования лекарственных препаратов невозможно.
В процессе прохождения терапевтического курса необходимо строго придерживаться наставлений врача, не занимаясь самолечением, ведь отсутствие специальных знаний при лечении кандидоза может привести к ухудшению самочувствия и переходу заболевания в запущенную стадию.
Интерстициальный цистит
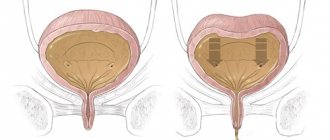
А теперь поговорим о самом страшном цистите симптомы, лечение интерстициального цистита. При некоторых особенностях строения стенки мочевого пузыря воспалительный процесс распространяется на всю ее толщину, захватывая не только слизистую, как при обычном цистите, но и подслизистый слой, и мышечную стенку мочевого пузыря. Этот вид цистита носит название интерстициальный цистит.
У интерстициального цистита есть несколько отличительных особенностей. Мочеиспускание у таких больных часто, до 100-150 раз в сутки. Могут быть боли внизу живота, болезненное мочеиспускание, повышение температуры тела.
Интерстициальный цистит практически не поддается лечению. Иногда на фоне антибиотиков становится чуть лучше, но чаще они не имеют никакого действия или вызывают ухудшение состояния.
При длительном течении интерстициального цистита мышечная ткань стенки мочево-го пузыря перерождается в грубую рубцовую, мочевой пузырь теряет свою эластичность и прогрессивно уменьшается в объеме. Когда объем мочевого пузыря достигает 50 мл, это заболевание называется микроцист. Тогда уже не важно, идет или нет воспаление в мочевом пузыре – жизнь с таким мочевым пузырем в любом случае невозможна.
При подозрении на интерстициальный цистит должна быть выполнена биопсия стенки мочевого пузыря. Если диагноз будет подтвержден, то лечащий врач должен ставить вопрос об операции. При резком снижении объема мочевого пузыря вопрос о кишечной пластике должен решаться безо всяких дополнительный исследований.
Каждая женщина, регулярно отмечающая обострения цистита и не занимающаяся серьезно его лечением, имеет шанс заболеть интерстициальным циститом.
Цистит и беременность
Если женщина страдает хроническим циститом, весьма вероятно, что во время беременности произойдет его очередное или внеочередное обострение. На фоне беременности изменяется гормональный фон организма, нарушение микрофлоры влагалища чаще всего усугубляется, иммунитет организма снижается – все это создает условия для сильного обострения цистита.
Примерно половина писем от беременных женщин с обострившимся циститом были об одном и том же: “Во время беременности появился цистит, обратилась к урологу или к гинекологу в женскую консультацию, прописали лекарство, в аннотации к которому сказано, что его нельзя принимать при беременности. Что делать?”
Действительно, все те препараты, которые привыкли выписывать при циститах доктора в поликлиниках и женских консультациях, противопоказаны при беременности. Кроме того, в первом триместре беременности, а еще лучше на протяжении всей беременности нельзя принимать вообще никакие лекарственные препараты, за исключением витаминов и травяных сборов – они могут вызвать серьезные нарушения в формировании организма плода. Что же тогда делать?
А между тем помочь женщине очень легко. В нашей клинике разработана специальная схема инстиляций мочевого пузыря, то есть введения лекарства непосредственно в мочевой пузырь. Симптомы заболевания устраняются буквально за 1-2 процедуры, последующие несколько процедур восстанавливают стенку мочевого пузыря и предотвращают возвращение симптомов на тот или иной срок. При этом женщина не принимает никаких лекарств, в результате чего не создается угрозы для жизни и здоровья ребенка.
Серьезным лечением цистита и бактериального вагиноза во время беременности заняться не получится, но помочь женщине выносить ребенка без проблем и подготовить ее к родам вполне в силах врача. А уже через несколько месяцев после родов можно бу-дет полностью избавить женщину от этих заболеваний.
Методы лечения
Терапия бактериального цистита проводится комплексно. Она состоит из:
- медикаментозного лечения;
- фитотерапии;
- диетического питания;
- физиотерапевтических процедур.
Антибактериальная терапия
Доктор назначает антибиотики только после определения чувствительности микробов к ним. По результатам исследования подбираются нужные препараты, и расписывается схема приема. Лечение бактериального цистита проводится с помощью современных фармакологических средств, которые эффективно борются с любой формой воспаления мочеполовой системы.
В зависимости от выявленного возбудителя нередко больному прописываются лекарства из разных антибактериальных групп.
Пить таблетки нужно до тех пор, пока инфекция не будет уничтожена.
Уролог на протяжении всего лечения прослеживает состояние пациента в динамике. Если есть необходимость, он корректирует терапию и подбирает соответствующую дозировку. Самостоятельный прием антибиотиков категорически запрещен.
При цистите назначается:
- Амоксициллин;
- Монурал;
- Фурадонин;
- Нолицин;
- Супракс;
- Сумамед.
Прием антибиотиков считается основным методом лечения цистита бактериального характера.
Народная медицина
Конечно, нужно понимать, что заболевание не вылечивается заваренной травой. Однако облегчить симптоматику и усилить действие прописанных противомикробных лекарств вполне возможно. В таких случаях традиционные фитоотвары домашнего приготовления способны частично решить проблему.
При воспалительных процессах в мочевом пузыре применяют следующие народные средства:
- Отвар ромашки. Можно заваривать его в виде чая: на 1 ч. л. — 200 мл кипятка и настаивать 30 мин. Лечебный напиток помогает снять болезненные ощущения. Он также обладает антибактериальным эффектом. Женщинам можно использовать такой раствор для проведения спринцевания.
- Почечный сбор. Готовится полезный настой по следующему рецепту: на 2 ст. л. вещества нужно 300 мл горячей воды. Смесь настаивают в термосе в течение часа. Напиток содержит полезные вещества для организма, благоприятно влияет на состояние мочеполовой системы, нормализует отток урины при бактериальном цистите.
- Травяные отвары. Состоят из зверобоя, укропа, петрушки и чабреца. Для приготовления понадобится 1 ст. л. сухой смеси и 300 мл воды. Напиток настаивать на водяной бане примерно 30 мин. Принимать готовый раствор по 0.5 стакана 3 раза в день.
Быстрого способа избавления от болезни нет. Это довольно долгий и серьезный процесс. При первых же симптомах следует обязательно обратиться за помощью к врачу. Пренебрегать периодическими осмотрами уролога также не стоит, так как цистит бактериального характера может протекать без явных признаков. Вовремя начатое лечение остановит развитие осложнений и улучшит качество жизни больного.
Цистит и половые инфекции
Об этом практически все уже сказано, но, тем не менее, повторю еще раз. Половые инфекции – это гонококк, хламидии, трихомонады, микоплазмы и уреаплазмы. Все эти возбудители попадают при половом акте во влагалище женщины. Через некоторое время после попадания они вызывают воспаление влагалища – кольпит, воспаление шейки матки – цервицит, воспаления мочеиспускательного канала – уретрит, и нарушение влагалищной микрофлоры – бактериальный вагиноз.
Между тем воспаление или нарушение микрофлоры переходят в хроническую форму, вызывая среди прочего снижение местного иммунитета организма. Размножаясь во влагалище, половые инфекции могут сами стать причиной воспаления мочевого пузыря, но чаще всего на фоне снижения общего и местного иммунитета в мочевой пузырь попадает неспецифическая флора, вызывая обострение цистита.
Цистит у мужчин
У мужчин явления цистита встречаются не часто и почти всегда появляются на фоне обострения хронического простатита. Чаще эти симптомы выражены не слишком сильно, и при лечении воспаления предстательной железы проходят сами собой, не требуя дополнительных мероприятий. В других случаях курс грамотно проведенного лечения цистита обычно бывает эффективен.
Лишь проблема интерстициального цистита для мужчин актуальна практически также, как и для женщин. В этом случае также почти всегда бывает необходимо оперативное лечение.
Профилактика
Исключить появление кандидоза молочного пузыря можно путем соблюдения профилактических мероприятий:
Обратите внимание! Не вылеченный кандидоз мочевыводящих путей сопровождается осложнением в виде поражения молочницей почек, как следствие возникновение пиелонефрита.
(
1 оценок, среднее: 1,00 из 5)
Цистит у детей
У детей по ряду причин цистит развивается достаточно часто, частота заболевания практически не связана ни с возрастом, ни с полом. У девочек подросткового возраста цистит чаще бывает связан с дисбактериозом влагалища, у мальчиков нередко цистит развивается при фимозе (сужении крайней плоти), но чаще всего заболевание развивается эпизодически, на фоне случайного попадания инфекции в мочевой пузырь.
Принципиально лечение цистита у детей не отличается от лечения взрослых. Грамот-ная диагностика обязательно включает в себя посев мочи, который позволяет выявить возбудителя и определить его свойства. Воспаление мочевого пузыря у детей очень легко переходит на почки, поэтому с лечением лучше не затягивать, и отнестись к нему нужно очень серьезно.
Этиология заболевания
Основной возбудитель заболевания – множественные виды грибков семейства Candida (albicans, tropicalis, parapsilosis, kefir, krusei, lusitaniae, guilliermondii, glabrata, lambica и др. – всего 17 видов). Различные видовые штаммы гриба, в определенных соотношениях, колонизируют сразу несколько отделов ЖКТ, присутствуют на коже, в ногтях, в половой и мочевыделительной системах и полости рта (до 30% у женщин).
Считается, что основным фактором, способствующим развитию кандидозного цистита у мужчин, являются именно половые контакты орогенитального характера, при которых происходит активная колонизация мужских органов кандидозной флорой. Инфекционный процесс обусловлен в основном эндогенными (внутренними) причинами. Однако не исключено заражение из внешней среды (экзогенный путь – из почвы, воды, продуктов, экскрементов).