Какие нервы могут поражаться
В повседневной жизни чаще всего можно услышать о вазоневральном конфликте тройничного нерва или лицевого. Последнее состояние еще называют гемифациальным спазмом, что в переводе дословно означает «спазм половины лица». Но данная патология может распространяться и на другие нервы, среди которых:
- слуховой, или преддверно-улитковый нерв;
- языкоглоточный нерв;
- глазодвигательный нерв.
Диагностическая тактика.
Первым шагом диагностики вазоренальной гипертензии служит клиническая диагностика и отбор пациентов со средней и высокой вероятностью этой патологии по клиническим критериям. Неинвазивные скрининговые тесты обеспечивают прицельный отбор больных с высокой вероятностью стеноза почечной артерии, которым должно быть предпринято рентгеновское исследование. Спиральная КТ может обеспечить превосходную визуализацию почечных сосудов (рис. 1), но требует большого количества контраста. В настоящее время магниторезонансная ангиография дает хорошее изображение почечных сосудов без риска для пациента. Но, со своей более высокой стоимостью и меньшей доступностью, она должна быть зарезервирована для пациентов с неопределенными функциональными результатами изображения, но высоким клиническим подозрением на ВРГ, и больных, которые имеют противопоказание к стандартной ангиографии: почечная недостаточность или аллергия к йодистым препаратам.
Рис. 1.
КТ-ангиография. Стеноз правой почечной артерии (указан стрелкой)
Причины заболевания
Точные причины развития патологии до сих пор не выяснены. Согласно статистическим данным, женщины более подвержены развитию этой болезни. Так, заболеваемость среди женщин составляет 6 случаев на 100 тысяч, среди мужчин — 3,5 случая. Если говорить о возрасте, то больше страдают люди среднего возраста и пожилые. У молодых заболевание развивается реже. Причем чаще всего возникает поражение тройничного нерва.
Условно все причины вазоневрального конфликта можно подразделить на врожденные и приобретенные. К первой группе относятся аномалии строения сосудов. Это может быть наличие ответвлений, которых в норме быть не должно, образование петель, неправильная форма сосуда. В итоге аномальный сосуд сдавливает нерв и вызывает неприятные симптомы.
К приобретенным причинам относят появление объемных образований, которые оттесняют сосуд ближе к нерву. Это может быть опухоль (злокачественная или доброкачественная), киста и прочее.
Реабилитационный период
Какая бы операция ни была проведена, важно помнить о том, что лечение необходимо продолжать и направлять его на устранение основной причины развития вазоренальной гипертензии. Соблюдение некоторых рекомендаций поможет предотвратить развитие болезни:
- Отказ от курения. При чем пассивного также нужно стараться избегать.
- Постоянный прием дезагрегатных препаратов (аспирин). Они способствуют разжижению крови и снижают риск образования тромбов в сосудах.
- Лечение артериальной гипертонии.
- Соблюдение диеты, чтобы избавиться от избыточного веса. Потеряв даже четыре килограмма, можно значительно понизить показатели артериального давления, а также уровень холестерина и сахара в крови.
Кроме этого, не надо бояться физических нагрузок. Необходимо ежедневно ходить не менее одного часа.
Вазоренальная гипертензия несомненно поддается лечению. Главное – вовремя заметить признаки патологии, правильно определить степень ее протекания и пройти курс лечения.
Основные симптомы
Клинические проявления вазоневрального конфликта напрямую зависят от локализации патологического процесса. Но можно выделить симптомы, которые встречаются чаще всего:
- болевые ощущения, которые проявляются приступообразно;
- боль носит асимметричный характер, то есть затрагивает лицо только с одной стороны;
- развитие приступа не имеет связи с какими-либо внешними причинами: переохлаждением, воспалением, травмой и проч.;
- повышение тонуса мышц на пораженной стороне, мышечный спазм там же;
- во время приступа меняется выражение лица человека, больной будто кривляется, это происходит из-за сокращения мышц;
- во время боли больной замирает и старается не шевелиться, чтобы не спровоцировать еще более сильный приступ.
Поражение тройничного нерва
Чаще всего возникает нейроваскулярный конфликт тройничного нерва. Это происходит из-за сдавления нерва сосудом в области его выхода из ствола головного мозга.
Тройничный нерв может сдавливаться такими сосудами:
- базилярная артерия;
- позвоночная артерия;
- верхняя и нижняя мозжечковые артерии.
Чаще всего наблюдают конфликт с нижней мозжечковой артерией.
Приступы боли при этой патологии очень специфичны, они еще получили название невралгии. Очень важно понимать клинические проявления патологии, так как симптомы и лечение невралгии тройничного нерва имеют прямую взаимосвязь. Терапия направлена в первую очередь на уменьшение выраженности болевого синдрома.
Болевые ощущения имеют следующую характеристику:
- боль ощущается только в одной половине лица;
- наличие так называемых триггерных зон на лице в точках выхода тройничного нерва из черепа, в этих зонах боль выражена особенно сильно;
- без лечения болезнь имеет прогрессирующее течение, и частота приступов увеличивается со временем;
- приступы начинаются резко без видимой причины и так же резко проходят;
- длительность приступа — от нескольких секунд до минут;
- между приступами боли жалобы полностью отсутствуют.
Как проявляется патология?
Патология проявляется отеками.
Вазоренальная гипертензия имеет такую клиническую симптоматику:
- Артериальная гипертензия. Стойко повышается систолическое и диастолическое давление.
- Отечный синдром. Отеки возникают по всему телу. Основная локализация — лицо и нижние конечности.
- Головная боль. Она имеет постоянный, давящий или распирающий характер. Локализуются болезненные ощущения в затылочной и теменной областях.
- Астенический синдром. Он включает постоянную усталость, слабость и депрессивность.
- Неприятные ощущения в пояснице. Их вызывает растягивание увеличенными почками собственной капсулы, богатой нервными окончаниями.
- Ухудшение зрения. Пациенты жалуются на мелькание мушек или пелену перед глазами.
- Одышка. Она появляется на поздних стадиях, когда артериальная гипертензия успевает негативно сказаться на состоянии сердечно-сосудистой системы.
Вернуться к оглавлению
Поражение лицевого нерва
Симптомы вазоневрального конфликта лицевого нерва в корне отличаются от поражения тройничного. Это связано с тем, что лицевой нерв выполняет двигательную функцию, в отличие от чувствительного тройничного. Поэтому и нарушения будут в первую очередь двигательные.
Основное клиническое проявление — непроизвольные движения мимических мышц лица. Характерно то, что сначала начинаются непроизвольные сокращения круговой мышцы глаза, которые со временем переходят на всю половину лица. Другая сторона остается незатронутой. При отсутствии лечения сокращения становятся настолько частыми, что больной не может видеть со стороны поражения.
Существуют также атипичные формы заболевания. В таких случаях непроизвольные сокращения начинаются с мышц щеки, а после поднимаются вверх.
В тяжелых случаях приступы появляются даже во сне. Они учащаются после переутомления, стрессовых состояний, тревоги.
Нейроваскулярный конфликт лицевого нерва может развиваться за счет следующих сосудов:
- верхняя и нижняя мозжечковые артерии;
- позвоночная артерия;
- основная артерия;
- множественное воздействие сразу несколькими сосудами.
Следует отличать гемиспазм от других состояний, схожих по своим проявлениям:
- тик — спазм мышц лица психологического характера;
- лицевая миокимия — сокращения отдельных пучков мышечных волокон;
- парез лицевого нерва — нарушение его функции вследствие травмы, воспаления;
- поздняя дискинезия — состояние, которое возникает после приема нейролептиков.
Поражение слухового нерва
Вазоневральный конфликт слухового нерва имеет очень специфическую симптоматику, отличную от всех остальных нервов. Слуховой нерв еще получил название преддверно-улиточного. Одна его часть отвечает собственно за слух, а вторая — за равновесие. При развитии нейроваскулярного конфликта повреждаются обе эти части.
Чаще всего больные высказывают такие жалобы:
- шум в ухе с одной стороны;
- снижение слуха с этой же стороны;
- головокружение.
При поражении слухового нерва часто случаются диагностические ошибки. Хотя спутать такие симптомы с поражением тройничного или лицевого нерва практически невозможно, легко перепутать вазоневральный конфликт даже с самым банальным приступом артериальной гипертензии (повышенного давления). И там и там наблюдается головокружение, шум в ушах. Единственная особенность — это односторонность поражения при конфликте сосуда и нерва.
Клиническая картина
Клинические симптомы не являются специфичными, поэтому на основании описанных признаков можно лишь с определенной степенью вероятности говорить о вазоренальной гипертонии.
Ведущим признаком, а иногда и единственным, является синдром артериальной гипертензии.
При этом наблюдаются:
- стойкое повышение давления – в первую очередь диастолического;
- устойчивость к проводимой терапии;
- стремительное поражение органов, сопровождающееся развитием осложнений.
У пациентов возрастной категории от 17 до 30 лет чаще всего выявляется ФМД, в то время как пациенты старше 45 страдают от атеросклеротических поражений.
Еще одним признаком ВРГ является почечная недостаточность, которая развивается на фоне двустороннего стеноза почечных артерий либо при одностороннем стенозе, сопровождающемся патологией контралатеральной почки. В большинстве случаев развитие почечной недостаточности у человека с артериальной гипертонией свидетельствует о стенозе почечной артерии.
Системные воспалительные реакции проявляются обычно при неспецифическом аортоартериите.
Чеснок при гипертонии нужно употреблять умеренно — только в лечебных отварах или настоях.
Основные принципы диеты при гипертонии описаны вот тут.
МРТ-диагностика
Эталонным методом постановки диагноза в современной медицине считается магнитно-резонансная томограмма (МРТ) вазоневрального конфликта.
Суть этого метода построена на принципе ядерного магнитного резонанса. Магнитное поле, которое создается внутри томографа, улавливает импульсы от ионов водорода, которые есть во всех тканях организма. Эти импульсы считываются аппаратом, и на компьютере становится видно высокоточное изображение внутренних органов.
В случае с нейроваскулярным конфликтом МРТ поможет установить точную причину компрессии нерва. Это также необходимо перед операционным вмешательством для адекватной оценки его эффективности.
Какая бы артерия ни вызвала компрессию нерва, ранняя МРТ-диагностика дает возможность вовремя назначить эффективное лечение.
Медикаментозное лечение
Как уже было отмечено выше, симптомы и лечение невралгии тройничного нерва неразрывно связаны. И это касается также других нервных волокон. Терапия, которая направлена на уменьшение клинических проявлений, называется симптоматической. Именно с этой целью врачи назначают всевозможные таблетки.
Важно помнить, что лекарства только уменьшают выраженность симптомов, но не устраняют причину. Чтобы убрать причину конфликта, необходима операция.
Как лечить вазоневральный конфликт? Для уменьшения выраженности симптомов назначают такие препараты:
- «Карбамазепин».
- «Баклофен».
- «Клоназепам».
- «Леветирацетам».
- «Габапентин».
Современный эффективный метод лечения болезни, который не предполагает хирургического вмешательства, — это инъекции ботулотоксина. В народе он больше известен под торговым названием «Ботокс». Хотя многие знают о его применении в косметологии, далеко не всем известно, что он получает все более широкое распространение в неврологической практике.
Механизм действия «Ботокса» — блокада передачи нервного импульса с нерва на мышцу. Это предупреждает развитие болевого приступа и мышечного спазма.
Реабилитация после операции
Реабилитационные мероприятия применяются после любого хирургического вмешательства. Реабилитация включает в себя следующее:
- полноценный отказ от всех вредных привычек;
- строгое соблюдение диеты и всех предписаний доктора;
- прием ацетилсалициловой кислоты на протяжении длительного времени;
- контроль артериального давления;
- умеренные физические нагрузки (лечебная физкультура под наблюдением доктора).
Правила питания:
- Питание должно быть основано на исключении соли. Её количество дневного потребления не должно составлять более 3 грамм.
- Исключаются из рациона некоторые бобовые культуры, зелень, жирное мясо и субпродукты.
- Питание должно быть дробным и разделено на шестиразовый прием.
- Рекомендуемые блюда: нежирные сорта рыбы и мяса, фрукты и овощи, морепродукты, капуста, морковь, свекла, курага. Нельзя отказываться и от зерновых культур, которые богаты клетчаткой.
Категорически запрещено жарить продукты питания на масле животного происхождения. Отдайте предпочтение подсолнечному, кукурузному или оливковому маслу.
Хирургическое лечение
Хотя симптоматическое лечение играет большую роль, окончательно избавиться от вазоневрального конфликта поможет только оперативное вмешательство. Операция выполняется нейрохирургом. Она получила название микроваскулярной декомпрессии. Ее суть заключается в устранении давления сосуда на нерв.
Если речь идет о поражении тройничного нерва, то операция выполняется следующим образом:
- На стороне конфликта за ухом делается короткий разрез кожи.
- В черепе просверливается отверстие диаметром 3 см.
- При помощи специальной техники под контролем микроскопа нейрохирург находит артерию, которая мешает тройничному нерву. Чаще всего он сдавливается верхней мозжечковой артерией.
- После обнаружения сосуда нейрохирург отделяет его от нерва и устанавливает прокладку между двумя структурами. Прокладка может быть синтетическая или сделанная из собственных тканей пациента.
- После устранения конфликта хирург проводит пластику костей черепа, ушивает кожу.
- Завершается операция накладыванием повязки на голову.
Несколько дней после операционного вмешательства пациент находится в отделении интенсивной терапии для наблюдения.
Вазоренальная артериальная гипертензия
extra_toc
В этой статье речь пойдет об одной из форм симптоматических артериальных гипертензий, которая достаточно часто встречаются в терапевтической практике, но, к сожалению, редко диагностируется – это реноваскулярная, или вазоренальная гипертензия.
Эпидемиология
В силу трудности диагностики симптоматических артериальных гипертензий, данные об их распространенности существенно различаются. Так, разные авторы сообщают, что артериальная гипертензия вторична по отношению к другим заболеваниям, т.е. речь идет о симптоматической артериальной гипертензии, в 5 – 35% случаев. Среди т.н.
“хирургических” форм симптоматических артериальных гипертензий, наиболее значимыми являются вазоренальная и надпочечниковые артериальные гипертензии.
Вазоренальная гипертензия выявляется у 1-5% всех лиц, страдающих артериальной гипертензией, в 20% всех случаев резистентной к медикаментозному лечению артериальной гипертензии, а также в 30% случаев злокачественной и быстропрогрессирующей артериальной гипертензии. В возрасте до 10 лет повышенное артериальное давление обусловлено поражением почечных артерий у 90% детей.
Частота поражения почечных артерий среди пожилых пациентов, страдающих артериальной гипертензией, составляет 42–54%, среди пациентов с хронической почечной недостаточностью – 22%.
Таким образом, даже если принимать в расчет минимальный процент вазоренальной гипертензии среди артериальной гипертензии, распространенность вазоренальной гипертензии в Беларуси составляет примерно 2,25 на 1 000 населения. В масштабах Беларуси речь идет, как минимум, о 20 000 больных вазоренальной гипертензией.
В то же время, количество реконструкций почечных артерий, выполняемых в РБ – около 50 в год. Также незначительно количество эндоваскулярных реваскуляризаций, хотя с открытием во всех областных центрах ангиографических кабинетов имеется тенденция к увеличению количества эндоваскулярных пособий. На сегодняшний день единственной причиной такого положения является крайне низкая выявляемость вазоренальной гипертензии. Адекватность хирургической помощи больным с вазоренальной гипертензией проиллюстрирована на рис. 1.
Рис. 1. Адекватность хирургической помощи при вазоренальной гипертензии в РБ.
Определение и патогенез
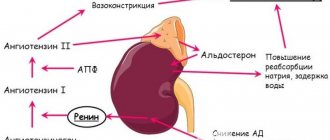
Под термином “вазоренальная гипертензия” понимают все случаи артериальной гипертензии, основой патогенеза которых является неадекватное артериальное кровоснабжение почек.
Независимо от причины неадекватного кровоснабжения почек, патогенетический механизм вазоренальной гипертензии универсален: это усиление выработки в почках ренина с последующей активацией ренин – ангиотензин – альдостероновой системы.
Кроме того, активируются симпатическая нервная система, секреция вазопрессина и вазоконстрикторных простагландинов.
Этиология
Среди этиологических причин вазоренальной гипертензии наиболее частой (около 70%) является атеросклеротическое стенозирующее поражение почечных артерий. В 10-25% случаев причиной вазоренальной гипертензии является фибромускулярная дисплазия почечных артерий, в 5-15% – неспецифический аортоартериит (болезнь Такаясу).
Другие, статистически менее значимые формы вазоренальной гипертензии – это экстравазальное сдавление почечной артерии ножкой диафрагмы, опухолью или гематомой забрюшинного пространства, постлучевой склероз забрюшинной клетчатки, эмболии почечных артерий, стеноз супраренального отдела аорты, расслаивающая аневризма аорты с вовлечением устьев почечных артерий.
Кроме того, патогенетический механизм вазоренальной гипертензии, наряду с прочими, присутствует и у больных с коарктацией аорты.Морфологическим субстратом атеросклеротического поражения является атеросклеротическая бляшка, суживающая просвет почечной артерии, чаще в области устья или I сегмента.
Атеросклеротическое поражение почечных артерий может быть как первичным, так и на фоне длительного анамнеза эссенциальной артериальной гипертензии, что встречается достаточно часто – в 15-20% случаев атеросклероза почечных артерий.Фибромускулярная дисплазия почечных артерий – вторая по частоте причина вазоренальной гипертензии.
Это врожденный дефект сосудистой стенки, при котором поражены все ее слои, однако основные изменения локализуются в медии; при этом обнаруживается утолщение, фиброз, изменения эластики с образованием аневризм, образование мышечных шпор, которые и обуславливают сужение просвета.
Фибромускулярное поражение почечной артерии приводит к возникновению стенозов и/или аневризм, которые в случае множественности чередуются и образуют характерную “четкообразную” форму просвета почечной артерии. При фибромускулярной дисплазии чаще поражается 2-3 сегмент почечной артерии; процесс может распространятся на ветви, в т.ч. внутриорганные.
Как правило, фибромускулярная дисплазия приводит к развитию артериальной гипертензии уже в детском, юношеском или среднем возрасте, чаще встречается у женщин. Фибромускулярное поражение почечных артерий часто развивается на фоне нефроптоза, сопутствует паренхиматозным почечным дисплазиям.
Неспецифический аортоартериит – системное воспалительно – аллергическое сосудистое заболевание; по мнению многих авторов, аутоиммунного характера. Синдром вазоренальной гипертензии наблюдается у 42-56% больных с аортоартериитом.
Проявления ишемии почек, как и других сосудистых бассейнов, характерны для хронической стадии заболевания, и возникают через несколько лет после первых общевоспалительных реакций. Воспалительные изменения на ранних стадиях заболевания затрагивают внутреннюю оболочку артерии, в более поздние сроки в процесс вовлекаются все слои. В финале болезни стенка сосуда склерозируется с уменьшением просвета, происходит стенозирование и даже облитерация артерии. Примерно у половины больных поражение почечных артерий бывает двусторонним.
Клиническая картина
Клинические признаки, выявляемые при расспросе и физикальном исследовании, позволяют лишь с большей или меньшей вероятностью заподозрить вазоренальную гипертензию.
Следует помнить о низкой специфичности практически всех анамнестических и физикальных симптомов, например систолического шума в эпигастрии, который, с одной стороны, выявляется лишь в 4-8% доказанных стенозов почечных артерий, а с другой стороны, часто выявляется при интактных почечных артериях на фоне атеросклероза брюшного отдела аорты.
Первым, основным, и зачастую единственным клиническим проявлением стеноза почечной артерии является синдром артериальной гипертензии. Течение артериальной гипертензии при вазоренальной гипертензии может ничем не отличаться от течения эссенциальной артериальной гипертензии, но все же для вазоренальной гипертензии характерно:
- стойкое повышение систолического и особенно диастолического артериального давления,
- резистентность к медикаментозной терапии,
- злокачественное течение заболевания с быстрым развитием поражения органов – мишеней и связанных с этим осложнений.
Возникновение артериальной гипертензии должно особенно настораживать в плане вазоренальной гипертензии в детском возрасте, а также в возрастных периодах 17-30 и старше 45 лет. В возрасте 17-30 лет наиболее вероятно выявление фибромускулярной дисплазии почечных артерий, которая клинически чаще манифестируется в период полового созревания и быстрого роста организма.
В возрасте старше 45 лет наиболее вероятно атеросклеротическое поражение почечных артерий. Особенно трудным для диагностики является т.н. вторичное атеросклеротическое стенозирование почечных артерий на фоне длительно протекающей эссенциальной артериальной гипертензии.
В этом случае должно настораживать изменение течения артериальной гипертензии – стабилизация АД на высоких цифрах, рост диастолического АД, снижение эффективности ранее эффективной гипотензивной терапии, появление признаков хронической почечной недостаточности.
Второй клинический синдром вазоренальной гипертензии – хроническая почечная недостаточность – проявляется при двустороннем стенозе почечных артерий, а также при одностороннем стенозе при наличии патологии контралатеральной почки (нефросклероз, пиелонефрит, гипоплазия, хронический гломерулонефрит).
Появление синдрома хронической почечной недостаточности у пациента с артериальной гипертензией с большой вероятностью указывает на стеноз почечной артерии.
Синдром общевоспалительных реакций характерен только для неспецифического аортоартериита, и только в активной фазе заболевания.
Диагностика
Диагностический процесс при вазоренальной гипертензии состоит из 3 этапов.
1 этап
На основании совокупности клинических, анамнестических, физикальных данных заподозрить вазоренальный характер артериальной гипертензии или вазоренальный компонент в генезе сочетанной артериальной гипертензии.
Анамнез
Как уже указывалось выше, для вазоренальной гипертензия нет достаточно специфичных признаков, однако более характерно отсутствие наследственного анамнеза артериальной гипертензии, начало заболевания в детском возрасте и в возрастные периоды 17-30 и старше 45 лет.
Клиника
- стабильно высокие цифры систолического, и особенно диастолического (выше 100 мм рт.ст.) артериального давления;
- быстрое прогрессирование артериальной гипертензии, резистентность к стандартной гипотензивной терапии;
- озлокачествление течения эссенциальной артериальной гипертензии,
- снижение эффективности ранее эффективной гипотензивной терапии;
- быстрое развитие поражения органов – мишеней: гипертрофии левого желудочка с его перегрузкой, эпизодами острой левожелудочковой недостаточности; гипертоническая ангиопатия сетчатки; гипертоническая энцефалопатия и мозговые осложнения артериальной гипертензии; протеинурия, микрогематурия, появление признаков хронической почечной недостаточности у лиц с артериальной гипертензией.
2 этап
2 этап – при наличии указанных признаков в любом их сочетании необходимо выполнение скрининговых инструментальных методов.
Для выявления стенозирующих поражений почечных артерий наиболее информативны ультразвуковое исследование почек с ультразвуковой допплерографией (УЗДГ) почечных артерий, радиоизотопная ренография (РРГ), радиоизотопная сцинтиграфия почек.
Диагностически значимым критерием для всех указанных методов является любая асимметрия (морфологическая или функциональная) почек: 1) асимметрия размеров почек по данным УЗИ, сцинтиграфии.
Значимым считают уменьшение длинника левой почки по отношению к правой на 0,7 см, правой – на 1,5 см по отношению к левой. 2) Асимметрия толщины и эхогенности коркового слоя по данным УЗИ. 3) Асимметрия кровотока в почечных артериях по данным УЗДГ.
4) Асимметрия ренографических кривых, особенно по амплитуде, T1/2 секреции.
5) Асимметрия интенсивности нефросцинтиграмм. Внутривенная экскреторная урография как метод диагностики вазоренальной гипертензии в настоящее время не используется ввиду низкой информативности.
3 этап
3 этап – при выявлении диагностических критериев вазоренальной гипертензии на 2 этапе, а в случаях злокачественной быстропрогрессирующей артериальной гипертензии без наследственного анамнеза – вне зависимости от результатов скрининговых исследований – показано выполнение брюшной аортографии с почечным сегментом. Этот метод на сегодняшний день является “золотым стандартом” в диагностике вазоренальной гипертензии и характеризуется диагностической точностью 98-99%. Таблица 1. Диагностическая тактика при оценке клинических данных
Вероятность вазоренальной гипертензииКлинические симптомыДополнительные исследования
| Низкая – |
Источник: https://cardiolog.org/cardiologia/ag/vasorenalnaja-hypertenzija.html