Если в процессе УЗИ-сканирования было выявлено уплотнение ЧЛС обеих почек, важно своевременно выявить причину и начать адекватное лечение. Чаще всего такие показатели не означают серьезной патологии, но стоит тщательно обследовать парный орган для того, чтобы исключить онкологическое новообразование. Что может быть причиной того, что появилось уплотнение в почке, и какое лечение поможет избавиться от проблемы?
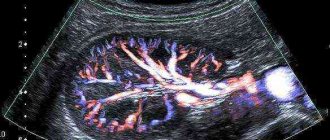
Насколько информативным является УЗИ почек при уплотнении?
Чтобы диагностировать болезни мочеиспускательных органов, человека часто направляют на УЗИ-исследование, которое дает высокие результаты в реальном времени. Опухоль, которая выявлена при таком виде диагностирования, не всегда злокачественная, а опытный врач сможет первично оценить характер новообразования. При раковой опухоли структура пораженных тканей неоднородная, видны чередования уплотненных и губчатых эхоструктур. Контур ракового новообразования нечеткий, при метастазировании заметно поражение соседних органов.
Если же у больного обнаружена киста, то ее края четкие, а в заключении можно увидеть термин «анэхогенный». Результаты УЗИ не всегда могут дать точные результаты, поэтому нужно пройти дополнительные исследования, которые помогут поставить точный диагноз. При мочекаменном заболевании УЗИ-исследование не всегда дает точную информацию, так как солевые новообразования небольших размеров редко удается распознать. Для постановки точного диагноза больного отправляют на рентгенологическое диагностирование с применением контраста.
Какие проблемы могут возникнуть
Любой патологический процесс, повреждение тканей, то есть любое отклонение от нормы в состоянии и работе чашечно-лоханочной системы негативно влияет на процесс выведения мочи и может привести к заболеваниям. Кроме того, проблемы могут иметь врожденный характер:
- расширение ЧЛС;
- удвоение структур почки;
- уплотнение тканей.
Удвоение ЧЛС
Одна из форм аномального развития почек – удвоение чашечно-лоханочной системы, которая еще называется неполным удвоением почки . Заболеванием оно не считается, так как в большинстве случаев люди не предъявляют никаких жалоб и нередко даже не подозревают о наличии у них такой аномалии. Однако при удвоении ЧЛС почка может стать более уязвимой для воспалительных заболеваний.
Аномалия появляется еще во время внутриутробного развития ребенка. Может произойти удвоение только одной из структур, а может удвоиться количество чашечек, лоханок и мочеточников. Возможно, что из каждой дополнительной лоханки выходит не один, а несколько мочеточников, которые потом сливаются вместе, и общий канал впадает в мочевой пузырь.
Проблема возникает в случаях, когда аномальное строение органа приводит к неполному выведению мочи из лоханок, то есть к ее застою. Нарушения уродинамики рано или поздно приводят к развитию заболеваний, к тому же они создают благоприятную среду для размножения бактерий, увеличивается риск развития воспалительных процессов. При данной патологии возможны следующие симптомы:
- боли в пояснице со стороны аномального органа;
- отечность;
- проблемы с мочеиспусканием;
- скачки артериального давления;
- общая слабость.
Лечения данной патологии как таковой нет, а при развитии воспалительных процессов назначается симптоматическая терапия и прием антибактериальных и противовоспалительных препаратов.
Расширение ЧЛС
Расширение или по-научному дилатация ЧЛС может иметь врожденный характер, но чаще она бывает приобретенной по различным причинам.
Среди причин врожденного характера чаще всего имеют место так называемые стриктуры, то есть значительное сужение или заращение мочеточника, происходящее у плода в период беременности. В этих случаях мочеточник бывает настолько узок, что моча с трудом по нему проходит, или, вообще, он заканчивается слепо.
Если ЧЛС почек расширена вследствие других патологических процессов, то чаще всего диагностируется гидронефроз .
Причиной гидронефроза становится хроническое нарушение выведения мочи и ее застой в почках. Она не в состоянии полностью пройти из почечной лоханки через мочеточник в мочевой пузырь из-за возникающих на пути препятствий:
- закупорка камнем одной из структур ЧЛС;
- онкологический процесс;
- изменения в тканях вследствие длительного воспаления;
- травматические повреждения почки.
При нарушении нормального движения мочи ее часть всегда остается в лоханках. В результате давление в ЧЛС становится выше. Поскольку в структуру этой системы входит несколько слоев мышц, она может растягиваться, что поначалу компенсирует переполнение и повышение давления. Постепенно при постоянном перерастяжении чашечки и лоханки уже не в состоянии вернуться в свои нормальные размеры. Патология на первом этапе называется каликоэктазией и еще не приводит к гидронефрозу.
При продолжении патологического процесса он распространяется на паренхиму почки , что приводит к деформации ЧЛС. Из-за постоянного давления на стенки почки ткани истончаются, нарушается процесс их снабжения кровью. В результате гидронефроза поврежденные ткани уже не могут справляться со своими функциями в полной мере, возможно развитие почечной недостаточности.
Первыми симптомами гидронефроза служат:
- боли ноющего характера в пояснице, в животе;
- гематурия;
- повышение АД;
- отечность.
Причины появления:
- аномалии развития чашечно-лоханочной системы;
- травмы почки;
- мочекаменная болезнь.
Уролитиаз как причина гидронефроза
Уролитиаз – это мочекаменная болезнь, которая является одной из причин расширения чашечно-лоханочной системы. Особенную опасность в этом плане представляют камни, образующиеся в лоханке и в шейке. Дело в том, что камни могут препятствовать нормальному оттоку мочи, накопление которой ведет к расширению ЧЛС и гидронефрозу.
Причины мочекаменной болезни:
- нарушение обменных процессов в организме;
- недостаточное поступление жидкости;
- несбалансированное питание;
- побочные эффекты от лечения некоторыми медикаментозными препаратами.
Симптомы мочекаменной болезни могут быть неощутимы до тех пор, пока моча может нормально отходить из почки. Нарушают отток мочи крупные камни или выход конкрементов из лоханки и закупорка просвета мочеточника. Это состояние называют почечной коликой . Она сопровождается сильной приступообразной болью, гематурией, повышением температуры.
Воспалительные процессы
Воспалительные процессы – наиболее частая причина уплотнения ЧЛС, а одним из самых распространенных воспалительных заболеваний данного органа является пиелонефрит. Процесс повреждения тканей и деформации чашечно-лоханочной системы вследствие воспаления обычно происходит постепенно с нарастанием симптомов и последствий.
Стадии деформации ЧЛС при воспалении:
- Альтерация – частичная гибель эпителиальных тканей при попадании инфекции в почку.
- Экссудация – отечность стенок ЧЛС вследствие образования иммунных комплексов.
- Пролиферация – увеличение плотности эпителия в воспаленной зоне.
Пиелонефрит развивается вследствие проникновения патогенных микробов. Вероятность развития этого заболевания увеличивается при снижении иммунитета, которое может быть обусловлено системными или другими воспалительными заболеваниями, переохлаждением, гиповитаминозом. Острый пиелонефрит проявляется резко и ярко сильной болью, высокой температурой, ухудшением общего самочувствия. При хроническом заболевании симптомы более стерты.
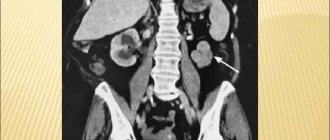
Норма и отклонения при УЗИ парного органа
На УЗИ тканей парного органа в первую очередь обращают внимание на такие показатели:
- место расположения;
- парность органа;
- размеры и формы;
- структуры тканей парного органа.
В норме у здорового человека присутствует 2 почки, располагаются на уровне 1-го и 2-го позвонков. Парный орган защищен жировой тканью, при этом правая почка находится ниже левой. Кровеносные сосуды, жировая ткань и лимфососуды образуют ЦЭК. ЦЭК характеризуется повышенным уровнем эхогенности. При движении почки могут незначительно менять положение, но если одна из почек сильно опустилась вниз, у человека развивается нефроптоз. В среднем длина здоровой почки находится в пределах 100—120 мм, ширина — 50—60 мм, толщина не больше 50 мм. Чтобы оценить структуру органа используют специальный индекс, который вычисляется как соотношение паренхимы к размерам ЦЭК, при этом нормальные показатели не должны превышать соотношение 2:1.
Если обнаружено уплотнение почек, на органе может протекать воспаление, развиваться онкологическое или доброкачественное новообразование. Также почечная паренхима с возрастом становится истонченной, поэтому если человеку более 55 лет и при УЗИ он услышал такое заключение доктора, стоит знать, что это является нормой.
Разновидности, стадии и локализация уплотнений
Если врач обнаружил уплотнение на почках на УЗИ, он назначит дополнительные обследования для выяснения причин нарушений. В зависимости от происхождения различают 2 формы патологии:
- Врожденная. Изменения в собирательной системе почки происходят еще в эмбриональном периоде на стадии формирования мочевыделительной системы будущего ребенка. К провоцирующим факторам относят внутриутробные инфекции, прием матерью нефротоксических лекарств, поздний токсикоз, радиационное облучение.
- Приобретенная. Вторичное уплотнение вызывается фоновыми заболеваниями, негативным влиянием внутренних или внешних факторов.
У 78% пациентов обнаруживаются вторичные изменения, вызванные воспалением или травмами ЧЛС. Условно их разделяют на 3 стадии:
- Альтерация. Внутрь почки проникают болезнетворные агенты – бактерии, грибки, вирусы, простейшие, которые вызывают воспаление внутренних структур. Провоцируется уролитиазом (мочекаменной болезнью), иммунодефицитами, хроническими инфекциями.
- Инфильтрация. В очаги поражения направляются клетки-защитники – макрофаги, лейкоциты. Вследствие этого эпителий собирательной системы почек отекает.
- Пролиферация. Поврежденные участки органа регенерируют, разрушенные нефроны замещаются соединительной тканью. Она обладает большой плотностью, поэтому изменения легко обнаруживаются во время УЗИ.
В зависимости от причины уплотнения локализуются в разных отделах ЧЛС:
- малых и больших чашечках;
- месте соединения чашечек;
- почечном синусе;
- лоханке.
Наибольшую опасность представляют деформации и уплотнения лоханки – воронкообразной полости, которая соединяется с мочеточником. При уменьшении ее просвета отток мочи в пузырь замедляется, что ведет к увеличению давления в органе.
Механизм аномалии
Уплотнение ЧЛС почек при воспалении развивается по такому механизму:
Сначала в ткани парного органа проникают микробы, которые стремительно размножаются, поражают все большую площадь почек. Почки перестают нормально функционировать, возникает отек, если воспаление не лечить вовремя, развивается тяжелое осложнение, которое приводит к гибели тканей парного органа. Этот этап называется стадией альтерации.
- На стадии экссудации уплотнение в почках проявляется сильней, так как организм начинает бороться с инфекцией. В месте воспаления образуется отек из-за того, что лейкоциты и иммуноглобулины атакуют пораженное место.
- На стадии пролиферации клетки пораженного эпителия начинают усиленно делиться. Уплотнение чашечно-лоханочной системы приобретает четкие контуры и очертания, происходят склеротические изменения, при которых ткани паренхимы почек заменяются на обычную, соединительную ткань, развивается цианотическая индурация почек.
Что делать, если диагностировано у ребенка?
Для опытного врача не составит труда выяснить, почему у органа ребенка плохая эхогенность.
Лечение у детей предусматривает особый подход, так как визуализация уплотнений не всегда свидетельствует о наличии патологических изменений. Опытный врач должен исключить все возможные причины развития патологии и, в случае присоединения инфекции, составить план лечения. Причина плохой эхогенности заключается в транзитном состоянии организма. Воспаление распространяется во все ткани и части, образуя уплотнение ЧЛС почек. При нормальном развитии после первого года жизни на УЗИ посторонних включений не будет обнаружено.
При инфекционном поражении назначается курс антибиотиков широкого спектра действия и противовоспалительные препараты. Если выявлена злокачественная опухоль, то требуется хирургическое вмешательство с дополнительным курсом химиотерапии. В силу слабой сопротивляемости организма у детей терапевтический курс дополняется комплексом витаминов.
Причины уплотнения паренхимы, ЧЛС, структур почечных синусов
Причина, по которой может быть уплотнена почечная структура или ЧЛС бывает врожденной или приобретенной. Врожденные патологии определяются такими факторами:
- Гидронефроз проявляется в форме расширения лоханок и чашечек. Это провоцирует атрофические процессы тканей парного органа, при этом поражаются обе почки.
- Стриктуры проявляются неполным или полным сужением канала, синуса и мочепротока. Врожденные стриктуры проявляются и такими пороками, как рубцевание тканей мочеточника, или компрессией канала, если он массово пересечен сосудами.
- Удвоение чашечно-лоханочной системы, при этом такая патология не несет опасности для жизни больного. Дефект может проявляться такими разновидностями, как наличие 1 лоханки и 1 артерии или 1 лоханки и 2 артерий.
Но самыми опасными считаются приобретенные заболевания почечно-лоханочной системы. Такое инфекционное заболевание, как пиелонефрит провоцируют воспалительные процессы в почечных лоханках, чашечках и тканях органа. Приобретенный нефрит тоже вызывает уплотнение тканей почек. Уплотнение синусов может быть вызвано развитием на тканях парного органа патологических наростов и кист. Если проблему не начать своевременно лечить, развивается почечная недостаточность, которая может стоить жизни человека.
Уплотнение ЧЛС у детей до года является нормой, при этом врач должен отличить норму от патологии и правильно выявить причину такого состояния. Если же участок уплотнен и после года, это может значить, что в организме ребенка развивается воспаление.
Диагностика
При подозрении на уплотнения почечных синусов или наличии в анамнезе почечных патологий врач назначит ряд лабораторных и инструментальных исследований, среди которых:
- УЗИ;
- компьютерная томография;
- анализ крови, мочи;
- внутривенная урография.
Результаты диагностики помогут выявить нарушения в работе почек, определить патологию структур лоханочной системы. Основываясь на результатах обследования, врач ставит заключительный диагноз, назначает лечение.
УЗИ почек при беременности
Если у женщины возникли проблемы с почками в период вынашивания ребенка, УЗИ-исследование является самым распространенным и эффективным методом, помогающим поставить диагноз и назначить лечение. Данный вид исследования поможет определить такие заболевания, как острый пиелонефрит, мочекаменную болезнь, опущение почки, наличие на стенках органа патологических уплотнений и новообразований. Полученный результат не всегда является окончательным диагнозом, а это значит, что нужны дополнительные исследования.
Клинические признаки
Постановка диагноза основывается на ультразвуковом исследовании, которое определяет наличие уплотнения синусов. Помимо результатов диагностических мероприятий, поводом для обращения к врачу может быть:
- боль в области поясницы;
- частые позывы к мочеиспусканию;
- примесь крови в моче;
- вздутие живота;
- нарушение стула;
- озноб;
- головная боль;
- тошнота, вплоть до рвоты.
Появление такой симптоматики может свидетельствовать и о других заболеваниях мочевыделительной системы, поэтому при их появлении нужно обращаться к урологу или нефрологу. Уплотнение синуса обеих почек — что это такое, подробно расскажет лечащий врач. Он же назначит ряд обследований, чтобы определить основную причину аномалии и назначить адекватное лечение.
Лечение патологии
Если уплотнение стенок тканей парного органа вызвано воспалительными процессами и присоединением бактериальной инфекции, то для лечения понадобится пройти курс антибактериальной и вспомогательной терапии. После того, как инфекция будет уничтожена, на результатах УЗИ уже не будет видно каких-либо уплотнений. Если у больного обнаружен почечный камень в органе, проводится хирургия, при которой удаляются солевые новообразования и далее человек может жить полноценной жизнью.
При поражении стенок органа злокачественным новообразованием проводится хирургическое удаление опухоли, параллельно больной проходит курс химиотерапии и радиооблучения. Часто бывает так, что злокачественное образование поражает парный орган в результате метастазирования раковых клеток, тогда почки страдают в первую очередь. Поэтому, чтобы терапия дала положительные результаты, нужно вовремя диагностировать болезнь.
Что такое паренхима почки и какие функции она выполняет
- Строение
- Нормальные показатели почечной паренхимы
Мы знаем, что для нормальной жизнедеятельности в организме постоянно должны осуществляться метаболические процессы.
Причем связанные не только с поступлением к клеткам кислорода и нутриентов, но и с выведением ненужных и отработанных веществ.
Наряду с кишечником, важную роль в очищении организма играет мочевыделительная система и паренхима почки: а что это такое? В нашем подробном обзоре рассмотрим ее структуру, входящие элементы и признаки патологии: что говорит о развитии недостаточности органа, и почему формируется истончение паренхимы почек.
Строение
В медицине паренхимой называются специфические функциональные клетки любого внутреннего органа, в которых происходит вся активная работа. Это отличает их от соединительной ткани и покровного эпителия, играющих вспомогательную роль. Выделяют паренхиматозную ткань и в печени, и в желудке, и в лёгких, и в головном мозге, и в почках.
Почки в норме имеют достаточно сложное строение. В них находится:
- внешний корковый слой;
- внутренний мозговой слой.
В корковом слое содержится более миллиона мельчайших структурно-функциональных элементов – нефронов. Именно в них происходят беспрестанные процессы фильтрации крови, реабсорбции и секреции, которые приводят к образованию мочи.
Задача мозгового, или внутреннего слоя – первичный сбор и дальнейшая транспортировка мочи в мочевыводящие пути. Образованный «окончательный» вариант вторичной мочи попадает из системы канальцев в собирательные трубки, а уже затем поступает в малые и большие чашки (в каждой почке их насчитывается от 10 до 16-18) и, наконец, единичные лоханки.
Нормальные показатели почечной паренхимы
Неудивительно, что нормальное функционирование почек имеет большое значение для здоровья всего организма.
А как понять, что с органами мочевыделения не все в порядке? Предположить какие-либо проблемы можно на основании жалоб больного, а вот точно оценить состояние почечной паренхимы позволит ультразвуковое исследование. Во время УЗИ врач определяет несколько параметров.
Толщина
Толщина паренхимы почки – величина непостоянная, она имеет свойство меняться в зависимости от роста, веса и возраста обследуемого. Так, у новорожденного ребенка или младенцев до года она определяется редко и не превышает 8 мм. Стандартные размеры почечной паренхимы у детей и взрослых в зависимости от роста представлены в таблице ниже.
Рост, смТолщина паренхимы (нижняя граница), ммСправаСлева
| 100 | 10 | 9 |
| 120 | 12 | 12 |
| 140 | 13 | 13 |
| 160 | 15 | 14 |
| 180 | 15 | 17 |
| 200 | 17 | 18 |
Кроме того, на толщину функционального слоя влияют и перенесенные патологии. Если у здоровых молодых людей этот показатель может превышать 20-25 мм, то у пожилых пациентов, страдающих хроническими заболеваниями, он едва достигает 10-11 мм. Однако, несмотря на высокую уязвимость, ткань почек способна к регенерации и успешному восстановлению своих функций.
Таким образом, в норме толщина почечной паренхимы у взрослого составляет 15-25 мм. Отклонение этих значений как в большую, так и в меньшую сторону, свидетельствует о различных проблемах со здоровьем. Факторами риска, при которых паренхима истончается или утолщается, являются:
- пожилой возраст;
- инфекционные и неинфекционные (например, аллергические, аутоиммунные) воспалительные процессы;
- онкологические процессы доброкачественного и злокачественного характера;
- переход различных острых патологических процессов в почках в хроническую форму.
Одним из примеров физиологического утолщения паренхимы почки можно считать викарную гипертрофию – компенсаторный механизм, развивающейся при удалении одно из парных органов мочевыделения. При этом всего одна почка, при условии, что она здорова, успешно функционирует «за двоих».
Если же паренхима одной или обеих почек истончена, чаще всего это свидетельствует о патологических процессах в мочевыделительной системе и развитии почечной недостаточности. Она может быть как обратимой, так и прогрессирующей необратимой.
Эхогенность
Эхогенность – один из основных терминов ультразвуковой диагностики. Он отражает способность внутренних органов и тканей по-разному отражать сигнал, посылаемый УЗ-датчиком.
Жидкостные структуры и полости считаются анэхогенными (неэхогенными) и окрашены на экране монитора в черный цвет. Однако чем плотнее ткань, тем выше ее эхогенность.
Поэтому костные структуры выглядят на УЗИ как светлые, почти белые участки.
В норме органы мочевыделения имеют нормальную (среднюю) плотность. Если же эхогенность паренхимы почек повышена, это может свидетельствовать о развитии:
- гломерулонефрита;
- диабетической нефропатии;
- прочих обменных нарушений.
Структура
Еще один важный показатель УЗ-диагностики почек – структура их паренхимы. В норме она однородная, без патологических включений.
Диффузные изменения
Если же после проведенного обследования были обнаружены диффузные изменения почек, стоит насторожиться: иногда это свидетельствует о серьезных патологиях. Частыми причинами таких изменений являются:
- нефролитиаз;
- клубочковое или канальцевое воспаление;
- эндокринные и системные метаболические заболевания – сахарный диабет, атеросклероз, тиреотоксикоз;
- сосудистые патологии, вызывающие нарушение кровообращения в почках.
Очаговые изменения
Патологическими считаются и локальные нарушения однородности почечной паренхимы. Вызываются они вследствие роста новообразований и кист.
К доброкачественным опухолям почек относят:
- онкоцитому;
- аденому;
- ангиомиолипому.
Несмотря на достаточно крупные размеры (до 15-16 см), такие образования не прорастают в окружающие ткани и длительное время остаются бессимптомными. Первые признаки заболевания можно заметить на УЗИ или в случае сдавления мочеточника и нарушения физиологического оттока мочи.
Однако около 85% всех диагностируемых новообразований почек являются злокачественными. Они склонны к бурному и агрессивному росту, разрушению тканей и изменению размеров органов. Успешность их лечения определяется, прежде всего, ранней диагностикой, а также комплексным подходом.
Ещё одна распространенная причина очаговых изменений структуры паренхимы почек на УЗИ – кисты. Они могут располагаться поодиночке, а также группами по 2-3 и более образований.
Внутри кисты заполнены жидкостью, а диаметр их составляет 3-5 сантиметров. В зависимости от количества подобных элементов, а также от степени сдавления функциональных тканей, выбирается тактика лечения.
Терапия кист проводится как консервативными, так и хирургическими методами.
Столкнуться с почечными болезнями может каждый человек. К сожалению, большинство патологий сопровождаются поражением функционально активных тканей (паренхимы) и недостаточностью органа. Избежать проблем со здоровьем можно: достаточно следовать принципам ЗОЖ, избегать переохлаждений, регулярно проходить профилактические обследования и своевременно лечить выявленные нарушения.
Источник: https://PochkiZdrav.ru/poleznoe/parenhima-pochki-chto-eto-takoe.html
Как вылечить почки в домашних условиях?
ОТЕКИ лица и ног, БОЛИ в пояснице, ПОСТОЯННАЯ слабость и быстрая утомляемость, болезненное мочеиспускание? Если у вас есть эти симптомы, то вероятность заболевания почек составляет 95%.
Если вам не наплевать на свое здоровье, то прочитайте мнение врача-уролога с 24 летним стажем работы. В своей статье он рассказывает о капсулах РЕНОН ДУО . Это быстродействующее немецкое средство для восстановления почек, которое много лет применяется во всем мире. Уникальность препарата заключается:
- Ликвидирует причину возникновения болей и приводит почки к первоначальному состоянию.
- Немецкие капсулы устраняют боли уже при первом курсе применения, и помогают полностью вылечить заболевание.
- Отсутствуют побочные эффекты и нет аллергических реакций.
- При ответе на вопрос, ЧЛС почек, что это такое, стоит отметить, что она является частью почки, где сначала накапливается, а потом выводится моча, и расшифровывается указанная аббревиатура как чашечно-лоханочная система.
Где расположена ЧЛС
Почка снаружи окружена жировым слоем, где находится защитная фиброзная капсула, под капсулой расположена почечная ткань, которая носит название паренхима.
Паренхима состоит из клубочков и канальцев.В клубочках происходит процесс , которая по канальцам попадает в чашечно-лоханочную систему.
ЧЛС расположена внутри каждой почки, она состоит из нескольких чашек, которые переходят в лоханку, место перехода называется шейка, после чего соединяются с мочеточником. Шейка является самым узким местом, поэтому при наличии камней, даже небольшие по размеру конкременты, могут вызвать ее закупорку.
Если говорить о лоханке, то она имеет вид воронки, в которой накапливается вся моча, что образуется в почках. Ее внутренняя слизистая оболочка является непроницаемой для мочи и тех агрессивных веществ, что в ней находятся. Движение мочи из лоханки в мочеточник осуществляется за счет сокращения гладкой мускулатуры.
Если здоровье у человека нормальное, то ЧЛС представляет собой бесперебойно и надежно работающую систему по выводу мочи из организма. Если в одной ее части возникают сбои в работе, то они сразу же отражаются и на другой составляющей. Как результат таких нарушений, появляются патологии не только почек, но и неправильно работает вся .
Какие еще проводят исследования?
Почечный синус при патологических изменениях не проходит бесследно. Значит, у пациента появляется болезненность в поясничной области даже на стадии развития болезни. В процессе мочеиспускания можно заметить изменение окраса урины. Обнаружив эти симптомы, следует незамедлительно обратиться к врачу за помощью. Для постановки точного диагноза назначат:
- рентген с индикатором;
- клинический анализ мочи и крови;
- анализ мочи по Нечипоренко;
- биохимический анализ урины.
Вернуться к оглавлению
Стадии воспаления
Любой воспалительный процесс имеет три стадии. Когда на слизистую органов мочевыделительной системы попадает бактерия, то она начинает выделять токсины, а также продукты своей жизнедеятельности. Бывает так, что местный иммунитет ЧЛС сам решает проблему. Человек ничего не чувствует, состояние его не меняется.
Если же иммунный ответ слабый, то возникает первый этап воспаления. Его называют альтерация. В результате гибнет эпителий слизистой и появляются дефекты.
Затем начинается вторая стадия. Ей дали название экссудация. К пораженному участку “приходят” лейкоциты и другие активные клетки для борьбы с патогенными микроорганизмами. И тогда зона повреждения выглядит отечной, поскольку к ней прильнула кровь. И на УЗИ в такой момент будет видно уплотнение ЧЛС обеих почек.
Третья стадия носит название пролиферация. Ткань становится еще плотнее, потому что эпителий начинает нарастать, чтобы защитить здоровые участки от пораженных.
Клетки, которые погибли, замещаются участками соединительной ткани. Они склерозируются. Для более полного понимания нужно представить шрам, оставшийся на коже после ран и царапин.