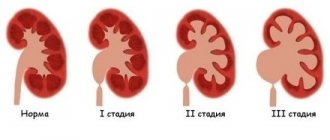
Парапельвикальная киста почки – редкостная патология, которая развивается в структурах мочевыводящего органа. Заболеванием страдают до 1,5% жителей планеты.
Киста выглядит как мешочек с мутноватой жидкостью внутри.
Новообразование бывает единичным или множественным, и поражает как одну полость, так и обе сразу.
В большинстве случаев болезнь проявляется в левой почке из-за анатомических особенностей организма.
Очень редко можно наблюдать двухстороннюю и правостороннюю патологию.
Общая информация
В зависимости от стадии недуга и присоединения других болезненных процессов новообразование меняет свои размеры и очертания.
Парапельвикальное образование обычно поражает людей пожилого возраста. Симптомы заболевания проявляются не сразу, поэтому обнаруживают его преимущественно внезапно.
Способ терапии зависит от размера опухоли и ее расположения. Если адекватное лечение не назначено, то киста может превратиться в злокачественное явление.
Причины возникновения заболевания
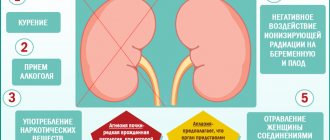
Заболевание встречается достаточно редко, поэтому причины и условия его развития окончательно не определены.
Одна группа нефрологов предполагают, что недуг возникает на фоне генетической предрасположенности пациента к различным родам кист и при благоприятных условиях данная опухоль начинает активно расти.
Аномалия может начать свое развитие еще в период формирования почек у плода в утробе матери. В это время ткани мочевыводящих органов являются очень восприимчивыми к неблагоприятным воздействиям. Также причиной образования доброкачественного явления могут быть полученные травмы, проблемы с циркуляцией крови и прочие болезнетворные процессы.
Киста может развиваться вследствие влияния провоцирующих факторов:
- механические повреждения почек;
- тяжелый физический труд;
- алкоголизм;
- неблагоприятное экологическое окружение;
- малоподвижный образ жизни;
- сбои в гормональной системе;
- наличие паразитов в мочеполовых органах;
- регулярное переохлаждение.
Парапельвикальные кистозы множественного характера развиваются при врожденных аномалиях и провоцирующих факторах.
Механизм образования
Киста синуса правой почки и левой формируются в несколько этапов: расширение сосуда, заполнение полости прозрачной жидкостью, рост образования.
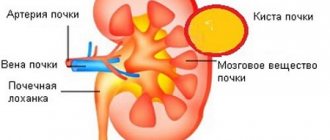
Синус почки находится в самом центре органа.
Патогенез:
- Провоцирующий фактор способствует образованию малой кисты, которая не сообщается с кровеносной системой. Пораженный каналец сообщается с опухолью, образует изолированный конгломерат.
- Укрепление фиброзной стенки с постепенным заполнением прозрачной жидкостью. Иногда отмечается примесь липидов или крови. Внутрикистозная жидкость может прибывать после окончательной гистологической дифференцировки капсулы.
- Увеличение в объеме, приток жидкого содержимого, сдавление смежных структур.
Установлено, что активный рост провоцируют гормональные нарушения в ходе полового созревания, перименопаузального периода у женщин, андропаузы у мужчин.
Разновидности новообразований
Парапельвикальная киста хоть и редкое явление, но имеет три вида. Разделение на разновидности зависит от того, какую именно почку поразил недуг. Опухоль бывает:
- левосторонней – поражение левого органа;
- правосторонней – страдает правая почка;
- двусторонней – локализуется в обеих почка.
Киста левого органа
Является самой распространенной. Причиной этому явлению называют анатомическое расположение внутренних органов. Это, собственно, и все отличия между разновидностями заболевания.
Симптомы проявляются постепенно, поэтому диагностировать образование можно только после полного обследования.
При достижении опухолью определенных размеров, происходит давление на мочеточник, что сопровождается болевыми ощущениями в левом боку и частым мочеиспусканием. Иногда в урине наблюдаются примеси крови, что сигнализирует об осложнениях.
Правостороннее формирование
Поражает правую почку в очень редких случаях. Признаки болезни аналогичны предыдущему виду патологии. Болевой синдром возникает с правой стороны, также появляются проблемы с мочеиспусканием.
Диагностировать новообразование методом пальпации невозможно, поэтому пациент должен пройти полный осмотр.
Двустороннее образование
Еще более редкое явление, чем правосторонняя. Отличается одновременным поражением обоих органов. В таком случае боли будут ощущаться по всей линии поясницы.
При двустороннем заболевании могут возникнуть проблемы с артериальным давлением. Под влиянием патологии почка в больших количествах будет вырабатывать фермент ренин, который повышает давление пациента.
Прогноз, последствия
Прогноз синусной кисты почки в целом благоприятный. Зачастую киста не проявляет себя на протяжении всей жизни. Если же новообразование растёт, то его удаляют при помощи хирургической операции, после чего рецидивов обычно не возникает.
Если же киста достигает больших размеров или имеет место поликистоз (множественные образования), то при отсутствии лечения болезнь может осложниться нарушениями деятельности мочевыделительной системы, в том числе:
- образованием конкрементов;
- нарушением оттока мочи;
- присоединением бактериальной инфекции.
Крайне редко киста может переродиться в раковую опухоль.
Проявление клинической картины
Начальные стадии парапельвикальной кисты протекают абсолютно без симптомов. Во время ультразвуковой диагностики обнаружение доброкачественных новообразований может стать неприятным сюрпризом для человека.
Когда кисты вырастают до огромных размеров, они оказывают давление на соседние сосуды и пациент начинает ощущать нестерпимые приступы боли.
Синусоидные образования (появляются в синусах почек) по мере своего роста имеют свойство блокировать мочетоки. В результате развивается застой мочи, и возникают дополнительные неприятные явления.
Больные жалуются на высокое давление, частые визиты в туалет и затруднительное мочеиспускание.
Болевые приступы могут превратиться в длительные и тянущие. Место возникновения боли указывает на то, какая почка поражена кистозом. Чаще это явление происходит в левом органе, правый страдает гораздо реже.
При парапельвикальной опухоли у пациента проявляются следующие симптомы:
- болезненные ощущения на уровне почек;
- общая слабость;
- чувство постоянной усталости;
- гипертермия;
- низкая работоспособность;
- высокое давление;
- гематурия;
- нарушенный отток урины;
- уролитиаз;
- рост объема живота;
- почечные колики;
- болезненное мочеиспускание.
Перечисленные признаки являются поводом для незамедлительного обращения к нефрологу или урологу, и проведения необходимого обследования.
Осложнения
Прогнозы усугубляются, если были диагностированы парапельвикальные кисты обеих почек. По мере увеличения, новообразование начинает сдавливать окружающие ткани, кровеносные сосуды. Пациент жалуется на ухудшение общего самочувствия, нарушение функционирования системы мочевыделения. Больные с кистами должны находиться под наблюдением врача. При тяжелом течении патологического процесса возможны осложнения в виде пиелонефритов, развития мочекаменной болезни. При травматических поражениях и разрыве кисты может начаться сепсис.
Продолжительное отсутствие качественной, медицинской помощи чревато перерождением доброкачественных новообразований. Систематические переохлаждения могут провоцировать нагноения, прогрессирование воспалительных процессов.
К кому обратится и как диагностировать
Парапельвикальные новообразования визуально определить невозможно. Выяснением диагноза должен заниматься врач-уролог или нефролог. Для этого он направляет пациента на лабораторную и аппаратную диагностику, которая включает:
- исследование мочи и крови;
- МРТ почек;
- сонография органов;
- обследование артерий;
- КТ почек;
- внутривенная урография;
- нефросцинтиграфия;
- допплеграфическая диагностика;
- пункция жидкости кисты для цитологического анализа.
С помощью аппаратной диагностики можно установить наличие опухоли, ее структуру и форму, расположение и размеры. Образование необходимо отличить от таких почечных заболеваний, как липоматоз и гидронефроз.
Позднее обращение к врачу и соответственно несвоевременное лечение часто приводит к болезненным последствиям:
- преобразование кисты в злокачественную опухоль;
- гнойное воспаление в почечных тканях;
- пиелонефрит;
- разрыв кисты из-за сильного механического воздействия;
- перитонит;
- формирование камней;
- сепсис;
- остановка функциональности органа.
Диагностика
Cинусоидные образования на тканях левой или правой почки могут несколько лет не беспокоить человека и быть обнаруженными случайно при прохождении планового осмотра. Если образование достигает больших размеров, нарушает работу мочевыделительной системы, выраженные симптомы заставляют человека самостоятельно обращаться к врачам. Первичная консультация у врача-нефролога состоит из сбора анамнеза, осмотра, назначения диагностических процедур:
- УЗИ почек;
- экскреторной урографии;
- анализов мочи, крови.
Допустимые размеры опухоли
Малоформатные образования обычно не требуют хирургического удаления. Пациента, в выделительных органах которого были обнаружены кисты размером менее 5 сантиметров, ставят на диспансерный учет. Он обязан в указанные врачом сроки проходить обследование для мониторинга роста опухоли.
Киста маленького размера может находиться в своем мешочке всю жизнь больного человека, и при этом не доставлять ему никаких неприятностей.
Обойтись без терапии можно и при расположении заболевания в отдаленных от сосудов и мочетоков частях почки.
Как только образование начинает активно расти и превышать отметку в 5 см, врачи применяют хирургический метод для резекции кистоза.
Пельвикальная лимфатическая киста
Этотвид кисты локализуется в синусе и воротахпочки. Киста может выступать и за пределысинуса. Размеры кисты — от очень маленькихдо размера куриного яйца.
Иногда кистозноеобразование состоит из нескольких кист,связанных друг с другом лимфатическимисосудами в силу чего их рассматриваюткак ретенционные лимфатические кистыDublier и Evans (1958) описали рентгенологическиепризнаки этих кист, однако они малопатогномоничны, ибо весьма однотипныкак для простой кисты, так и для опухоли.
В противоположность простой кистепельвикальная киста не вызывает измененийв почечной паренхиме. Она проявляетсяэкстраренальным экспансивным ростом,располагается вблизи ворот почки идеформирует их, но не вызываетангиографических признаков пораженияпочечной паренхимы.
Мультикистозная почка
Патологическийпроцесс заключается в замещении почкиконгломератом кист различной величины.Мочеточник отсутствует либо имеетсячастичная или полная атрезия его. Этозаболевание следует отличать отполикистозных почек. Оно всегдаодностороннее, наблюдается в детскомвозрасте. Кистозные образования содержатмуциноподобную жидкость.
Наобзорных рентгенограммах удается видетьплотную значительных размеров теньсоответственно прощупываемому в областипочки образованию. На экскреторныхурограммах с больной стороны отсутствуетвыделение контрастного вещества принормальном выделении его противоположнойздоровой почкой.
Цистоскопия икатетеризация мочеточника показываютотсутствие устья последнего либооблитерацию его ниже лоханки.
Заболеваниеэто следует дифференцировать с опухольюпочки Вильмса, закрытым гидронефрозом,поликистозной односторонней почкой,мезентериальной кистой и другимизабрюшинными образованиями.
Поликистоз почек
Решающаяроль в диагностике поликистоза почекпринадлежит рентгенологическомуисследованию: ретроградной пиелографии,экскреторной урографии, пневморетроперитонеуму,нефротомографии и др. Известнуюпрактическую ценность в особых случаяхимеет почечная ангиография.
Врядли любая другая аномалия почки можетиметь столь разнообразнейшуюрентгенологическую картину, какую имеютполикистозные почки. Это обстоятельствозаставляет нас несколько подробнееостановиться на рентгенодиагностикеполикистозных почек, располагаязначительным опытом нашей клиники (М.Д. Джавад-Заде, 1964).
Рентгенологическаякартина поликистозных почек являетсяотображением патологоанатомическихпроцессов, лежащих в основе этойсвоеобразной аномалии развития. Вначалемелкие, а затем крупные кисты, расположенныев почечной паренхиме, медленноувеличиваются в своих размерах.
Этоприводит к изменению контуров почек;почки изменяются не только в длину, нои в поперечнике. Поверхность почекстановится неровной, крупно- илимелкобугристой. Наряду с этим изменяютсяочертания чашечек, лоханки и верхнегосегмента мочеточника.
Прогрессирующееувеличение кист и склеротическихизменений в почечной паренхиме и еесосудах резко нарушает ангиоархитектоникуполикистозной почки, что проявляетсяобразованием больших бессосудистыхучастков.
Обзорнаярентгенография
враспознавании почечного поликистозаимеет малое значение.
Лишь у 6% нашихбольных почечным поликистозом удалосьвыявить на рентгенограммах ясные тениувеличенных почек, имевших неровныеконтуры.
Значительно лучшие результатыв отношении выявления размеров и контуровполикистозных почек удается получитьпри помощи томографии и особеннопневморетроперитонеума.
Пресакральныйпневморетроперитонеум
позволяетсудить о величине и форме почек и,следовательно, содействует распознаваниюпочечного поликистоза. Более четкиеданные удается получить тогда, когдапневморетроперитонеум комбинируетсяс экскреторной урографией.Пневморетроперитонеум показан больнымлишь в компенсированной стадии болезни,т.
е. когда функциональное состояниепочек еще удовлетворительное; в этойже стадии болезни можно получитьотчетливые тени экскреторных путей ипри урографии. При таком комбинированномисследовании на рентгенограммах видныне только увеличенные, с неровнойповерхностью контуры почек, но и тениконтрастного вещества в деформированныхлоханках и чашечках.
Ретрограднаяпиелография
убольных поликистозом почек применяетсячасто. Снимки следует производить вдвух положениях больного: на спине и наживоте.
Среди 70 больных почечнымполикистозом, которым в нашей клиникебыла произведена ретроградная пиелография,диагноз был поставлен на основанииэтого исследования у 55 человек.Пиелографический диагноз был абсолютноубедителен тогда, когда характерныеизменения на рентгенограммах обнаруживалисьс обеих сторон.
В начальных стадияхболезни, особенно при наличии у больныхтак называемых маленьких “карликовых”поликистозных почек с небольшимикистами, диагностика заболевания наосновании только данных пиелографииоказывается чрезвычайно затруднительной.
Так, у 15 наших больных, имевших такиепочки, изменения на уретеропиелограммахбыли не характерны для поликистозныхпочек. Среди этих больных у 13 диагнозбыл установлен на основании почечнойангиографии и пнев-моретроперитоыеума.
Прирентгенодиагностике почечного поликистозапрактическую помощь может оказать схемапризнаков, предложенная Hickel и Cornet (1949)(рис.214).
Рис.214. Схематическое изображениерентгенологических признаков поликистозапочек (по Hickel, Cornet, 1949).
1 — увеличениерасстояния между полюсами почки; 2 —увеличение лоханочного дерева; з —приближение к гребешку подвздошнойкости нижнего полюса почки; 4 — расширенныеи округленные малые чашечки; 5 — расширениемалых чашечек в виде лепестка; 6,7 —удлинение и сужение шейки чашечки; 8, 9— изображения в виде полулуния; 10 —изображение в виде клешни рака; 11 —симптом розетки; 12 — оси чашечекрасположены как спицы колёса; 13 — симптомвставления; 14 — ползущие чашечки; 15 —изображение в виде конфеты; 16 —-изображение верхней чашечки в видеконуса
Анализнаблюдений нашей клиники позволяетпризнать характерными для почечногополикистоза следующие рентгенологическиепризнаки (рис. 215, 216, 217).
Рис.215. Двусторонняя ретроградная пиелограмма.Классический поликистоз почек.
Рис.216. Больная 63 лет. В анамнезе двукратнаягематурия. а – ретроградная пиелограмма.Картина, подозрительная на опухольпочки; б — чрескожная почечная кистограмма.Солитарная киста почки. Трансфеморальнаяпочечная ангиограмма не удалась из-заневозможности провести сосудистыйкатетер в аорту (атеросклероз, деформацияподвздошной артерии).
Чрескожная пункциякисты, располагавшейся в средней частипочки. Аспирировано содержимое кисты(40 мл жидкости янтарного цвета) и последняянаполнена 20 мл 70 % диодона. На рентгенограммеклассическая картина солитарной кистыпочки.
Спустя 8 минут после введения вкисту контрастного вещества появиласьтень лоханки правой почки (своеобразнаяэкскреторная урография).
Рис.217 Ангиограмма поликистозной почки(посмертный препарат)
- Увеличение общей высоты почечной ткани и высоты лоханочного дерева. На пиелограммах тень почки но своим размерам больше обычной и часто превышает три поясничных позвонка, а расстояние между верхними и нижними малыми чашечками соответствует 2 1/2 позвонкам.
- Изменения в расположении чашечек. На рентгенограммах обнаруживается деформация продольных осей как больших, так и малых чашечек.
Ось отклоняющихся в стороны чашечек обычно располагается по согнутой линии или имеет ломаную извитую линию. Фигуры чашечек очень изменчивы, иногда они как бы вставлены одна в другую. Верхняя группа чашечек обеих почек имеет симметричное отклонение.
чаще в сторону позвоночника. Реже наблюдается такое же отклонение в сторону позвоночника нижних чашечек.
- Удлинение шейки чашечек. Это также весьма частый признак. При нем отмечается удлинение как больших, так и малых чашечек. Признак этот обусловлен увеличением массы кистозноизмененной паренхимы, и он более выражен у больных с большими поликистозными почками.
- Изменения начального отдела чашечек в виде полулуния или сферической полуокружности. Симптом этот выявляется у 3/4 больных почечным поликистозом. На пиелограмме видны сферические углубления на концах чашечек в виде полулуний, при этом чаще в чашечках верхнего полюса почек. Эти серповидные углубления на концах чашечек обусловлены сдавлением кист.
- Колбообразное расширение начального отдела чашечек. В форникальных отделах чашечек, а иногда и на всем их протяжении отмечаются расширения. При резком сдавлении чашечек первого порядка расширенные чашечки второго порядка выявляются на пиелограмме в виде отдельных округлых пятен, которые иногда ошибочно принимаются за туберкулезную каверну.
- Увеличение числа чашечек — гиперрамификация. Вследствие раздвигания кистами чашечек второго порядка создается впечатление увеличения числа чашечек. Обычно это выявляется на пиелограмме отодвиганием одной чашечки от другой. Чашечки по отношению к лоханке в таких случаях могут располагаться под прямым углом.
- Сдавление и удлинение лоханки. Контуры лоханки при поликистозе в отличие от опухолевого процесса имеют ровные очертания.
Дефекты наполнения образуются за счет сдавления лоханки кистами или мелкокистозно измененной почечной паренхимой. Часто лоханка представляется как узкая удлиненная щель, которая делится на узкие длинные чашечки.
В таких случаях чашечно-лоханочная система представляет причудливую картину, напоминающую по виду дракона или паука.
- Смещение и опущение лоханки. На уретеропиелограммах определяется смещение лоханки и опущение почки. Нижний полюс часто определяется на уровне крыла подвздошной кости или даже ниже. Мочеточник в верхней трети имеет латеральное отклонение. Очень редко отмечаются перегибы мочеточника.
- Увеличенная и расширенная лоханка. Этот признак наблюдается нечасто — у 14% больных. На пиелограмме определяется большая атоническая лоханка с расширенными чашечками. Эти изменения имеют место чаще всего у больных, у которых поликистоз осложнился пиелонефритом.
Экскреторнаяурография
предоставляетценные данные для диагностики почечногополикистоза только в начальных стадияхболезни, когда функциональное состояниепочек еще удовлетворительно.
Частонаблюдаемое при поликистозе нарушениефункциональной способности почек,проявляющееся резким снижениемконцентрационной способности, ограничиваетприменение экскреторной урографии.
Согласно нашим наблюдениям, только у34% больных почечным поликистозомэкскреция контрастного вещества привыделительных урограммах была нормальной.
Прислабом выделении поликистозными почкамиконтрастного вещества весьма ценносочетание экскреторной урографии стомографией (К. А. Голубева, 1959).
Почечнаяангиография
особеннопоказана тогда, когда необходимо провестидифференциальную диагностику междуполикистозом почек и опухолью почекили солитарной кистой, а диагностическаяцен ность почечной ангиографии дляраспознавания самого трудного случая— опухоли в поликистозной почке —неоспорима. Ангиография также показанадля выявления стороны с наибольшимнарушением кровообращения в почке напредмет оперативного вмешательства,например оментореваскуляризации почкии др. Ангиография может быть примененатолько в компенсированной стадииболезни.
Вмалых, так называемых карликовых,поликистозных почках сосуды артериальногодерева имеют мелкорассыпной характер,они узкие, искривленные, далеко отстоящиедруг от друга.
Для большой поликистознойпочки характерно наличие бессосудистыхполей различного размера, а такжеудлиненные, истонченные магистральныеартерии с очень малым числом мелких отних ответвлений.
На ангиограммах внефрографической фазе картина напоминаеткрупные соты или разбросанные и рядомлежащие куски рыхлой ваты (бессосудистыедефекты за счет кист). Контуры почки нанефрограмме бугристые, почка резкоувеличена в размерах.
Большоезначение имеет почечная ангиография впроведении дифференциального диагнозаполикистоза почек с мультикистознойпочкой, при которой чаще всего показананефрэктомия.
Губчатаяпочка
Этозаболевание характеризуется наличиеммножественных мелких кист в пирамидахпочки; впервые описано Lenarduzzi в 1939 г. Ононаблюдается сравнительно редко как удетей, так и у взрослых. В литературеописано около 250 наблюдений такого рода.У подавляющего большинства больныхзаболевание двустороннее. Степеньпоражения пирамид может быть различной.
Лишь в исключительных случаях заболеваниеограничивается 1—2 пирамидами. Диаметркист равняется 1—3 мм, редко достигает6 мм. Кисты локализуются исключительнов зоне пирамид, не затрагивая кортикальныйслой и бертиниевы столбы почки. Кистыиногда сообщаются с собирательнымиканальцами, а иногда с чашечкой. В полостикист часто обнаруживаются конкременты.
Большинствоавторов множественные кисты мозговоговещества почки, так называемую губчатуюпочку, считают переходной формой кполикистозной почке, нередко сочетающейсяс другими дефектами урогенитальнойсистемы.
Если множественные мелкиекисты распространяются на весь мозговойслой, то почка приобретает буквальногубчатый вид. Функциональная способностьпочек остается длительный периоднормальной.
Она нарушается при инфекции,в случае прогрессирующего камнеобразованияи нарушения проходимости верхних мочевыхпутей.
Диагнозставится большей частью на основанииэкскреторной урографии, реже —ретроградной пиелографии. Экскреторнаяурография хорошо выявляет заполненныеконтрастным веществом гроздеподобныекисты в области сосочков и пирамид(рис. 218, 219).
Иногда на обзорном снимке могут бытьвидны тени конкрементов с характернойих локализацией в дистальных отделахпирамид и неправильными контурами.Рентгенологическая картина годамиможет оставаться неизменной.
По даннымAbeshouse и Abeshouse (1960), в 78% диагноз губчатойпочки устанавливают при помощиэкскреторной урографии, в 20% — ретрограднойпиелографии ив 2% — лишь на секции.
| Рис. 218. Схема губчатой почки (Renspugna no Cacchi, 1960). | Рис. 219. Экскреторная урограмма. Губчатая почка с камнями в кистах (Ekstrom, Lindvall, 1959). |
Дифференциальныйдиагноз следует проводить со всемизаболеваниями, при которых наблюдаютсяполикистозные изменения в почечнойпаренхиме: поликистозными почками,кистозным пиелитом, некротическимпапиллитом, хроническим пиелонефритоми др.
ПРИОБРЕТЕННЫЕКИСТЫ ПОЧЕК
Источник: https://StudFiles.net/preview/5910183/page:32/
Виды лечения
Терапевтические меры при возникновении парапельвикальном кисте почек заключаются в использовании медикаментозного или хирургического лечения. Метода устранения кистоза должен выбрать лечащий врач, который свое решение будет основывать на следующих данных:
- общее состояние больного;
- размер опухоли и ее локализация;
- индивидуальные особенности человека.
Медикаментозная терапия
Консервативная терапия способствует улучшению состояния пациента и устранению болезненных симптомов. Врач может назначить такие препараты:
- противовоспалительные;
- антимикробные;
- гипотензивные;
- десенсибилизирующие;
- анальгирующие;
- спазмолитики;
- средства для восстановления водно-солевого баланса.
Медикаменты применяются при небольших размерах опухоли, когда она не закупоривает мочеточники. Если пациент вовремя обратился за помощью, то хирургического вмешательства удается избежать.
Оперативное вмешательство
Хирургия приходит на помощь тогда, когда консервативная медицина не дала ожидаемых результатов. Во время операции на почках происходит удаление кистозного образования и раскупорка мочетоков.
Оперативное вмешательство показано тогда, когда парапельвикальная болезнь спровоцировала почечную дисфункцию и нарушила работу других органов. Для устранения кистоза могут применять два метода операции: пункцию и лапароскопию.
Лапароскопическая процедура очень популярна и эффективна. Во время ее проведения врач делает небольшие отверстия в брюшинной полости. Образование выводится наружу для детального осмотра и безопасного удаления.
Полостную операцию применяют в случае преобразования доброкачественной формы в злокачественную.
Пункцию делают через кожу методом дренирования кисты. Хирург специальным инструментом выкачивает жидкость из опухоли. Пункцию выполняют редко, поскольку некоторые медики считают ее недостаточно безопасной. При манипуляции вместе с иглой в организм может попасть опасный вирус.
Рецепты народной медицины
Народные средства используют только на начальных стадиях заболевания, когда образование имеет небольшие размеры, и в случае отсутствия болевых ощущений.
Перед началом целебной терапии обязательно нужно проконсультироваться с врачом, чтобы избежать неприятных осложнений.
Фитотерапия занимает много времени, поэтому потребуется регулярное проведение обследования для наблюдения за ростом кисты. Самыми эффективными рецептами считаются:
- Отвар из измельченного корня шиповника. Сырье томят на огне около часа. Затем процеживают и принимают по стакану несколько раз в сутки в течение месяца. Средство нужно пить через соломку, чтобы шиповник не испортил зубную эмаль.
- Сок из лопуха. Из вымытых листьев растения выдавливают сок или делают кашицу. Лекарство принимают два месяца по паре столовых ложек в день.
- Чай из чистотела. Две ложки перемолотой травы запаривают, настаивают и пьют трижды в день до еды по 1⁄4 стакана.
Во время лечения фитопрепаратами нужно следовать общим рекомендациям:
- регулярно проходить УЗИ;
- не переохлаждаться;
- укреплять иммунитет;
- заниматься спортом;
- отказаться от алкоголя и курения;
- вовремя лечить болезни мочеполовой системы;
- беречь поясницу от травм;
- придерживаться рационального питания.
Общие сведения
Диагностирование парапельвикальной кисты почек находится на первом месте среди всех выявляемых образований подобного характера. Его относят к группе простых кист. Местом формирования полости становится «ворот» почки. Внешний вид формирования напоминает мешок из кожи овальной, круглой формы. Внутри полость заполнена жидкость бесцветного, в индивидуальных случаях желтого цвета. В большинстве случаев диагностируется киста левой почки.
По данным исследований в большей степени к группе риска относятся люди после 55 лет. В редких случаях патология имеет врожденную природу. Киста изначально относится к образованиям доброкачественного характера. Единственной причиной ее малигнизации становится отсутствие своевременного квалифицированного лечения.
Профилактические меры
Особых методов профилактики для предотвращения парапельвикального кистоза нет, однако снизить вероятность ее возникновения могут следующие рекомендации:
- ежегодно проходить сонографию почек;
- исключить общее переохлаждение;
- повысить иммунитет;
- своевременно лечить имеющиеся заболевания;
- избавиться от вредных привычек;
- не травмировать поясницу;
- прибегнуть к правильному и полноценному питанию.
При адекватном и вовремя начавшемся лечении прогнозы для дальнейшей жизни пациента приобретают благоприятный характер. После резекции кисты больного в течение года наблюдает лечащий врач.
Парапельвикальный кистоз – заболевание серьезное. Оно требует незамедлительной терапии. Чтобы избежать сложных патологических процессов при первых признаках болезни нужно срочно показаться специалисту. Заниматься самолечением категорически запрещено, поскольку есть огромная вероятность развития побочных явлений и онкологии.