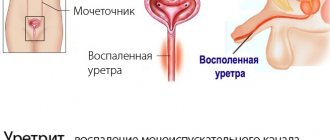
Проблема рождаемости и репродуктивного здоровья остро стоит во многих государствах. Уретрит является одним из самых распространенных и репродуктивно значимых заболеваний для мужского пола, приводящих к бесплодию. Хронический уретрит занимает особое место, так как представляет большую проблему для урологов и самих пациентов.
Что такое хронический уретрит у мужчин? Уретрит – это воспалительный процесс в слизистой оболочке стенки мочеиспускательного канала (уретры). Если острое воспаление в уретре длится более трех месяцев, принято говорить о хроническом процессе, то есть ставят диагноз «хронический уретрит».
Источник: TutKnow.ru
Патогенные факторы
Причины уретрита в хронической форме, как и в острой, одинаковые — это попавшие в организм:
- вирусы;
- грибки;
- бактерии (стафилококки, кишечная палочка, стрептококки).
- антигены (при аллергической природе воспаления).
Вирусы, штаммы грибков и бактерии поражают клетки мочеиспускательного канала, вызывая характерные симптомы уретрита.
При этом болезнетворные микроорганизмы заражают уретру как по отдельности (конкретный вид бактерий, вирусов или грибков), или иной комбинации (суперинфекция).
Диагностика микоплазменного и уреаплазменного уретрита
Выявить уретрит, вызванный микоплазмами или уреаплазмами, непросто. Широко распространенные методы микроскопической диагностики оказываются неинформативными из-за большого видового многообразия этих бактерий.
Культуральные методы тоже не всегда информативны, т.к. даже если есть рост на питательных средах — это еще не говорит об инфицировании. Микоплазмы и уреаплазмы могут быть условно-патогенными обитателями мочевых путей мужчин и женщин, не вызывая развития воспалительной реакции.
Поэтому в настоящее время уретрит, который предположительно связан с этими микроорганизмами, является показанием для проведения ПЦР-диагностики.
Способы заражения уретры
Патогенная флора попадает в уретру из источников:
- от страдающего венерическими болезнями — при половом способе заражения;
- из окружающей среды — при бытовом способе инфицирования, так возникает уретрит из-за внедрения в слизистую гноеродных бактерий, попавших туда с грязных рук или предметов обихода (полотенец, белья, мочалки);
- инструментальное вмешательство (катетеризации, инстилляции) — больничный уретрит;
- из инфицированного органа (кариозные зубы, миндалины, почки) при распространении по организму бактерий или вирусов с током крови или лимфы, например, при тонзиллите, гнойном пиелонефрите.
Первоначально микробы вызывают острое течение воспаления, если не начато своевременное лечение, либо было ошибочно избрано, приводит к переходу патологии в хроническую форму.
Причины хронического уретрита
Хроническое воспаление стенок мочевыводящего протока не вылечивается окончательно. После медикаментозной терапии заболевание переходит в латентную форму.
Болезнетворные микроорганизмы повторно «поселяются» в слизистом покрытии уретры, если оно ослаблено. Основными паразитами, провоцирующими развитие хронического уретрита, считаются:
- кандиды;
- хламидии;
- трихомонады;
- гонорейный гонококк;
- гарднерелла;
- уреаплазма;
- микроплазма.
Заражение патогенной микрофлорой происходит через половой акт, категория риска – молодые люди с активной сексуальной жизнью.
Хроническое воспаление стенок мочевыводящего протока не вылечивается окончательно
Причинами хронического уретрита являются:
- раздражение мочеиспускательного протока химическими аллергенами, которые проникают в него через средства интимной гигиены, лосьоны для тела, гели для душа;
- реакции организма на латекс, который имеется в составе всех презервативов, или на спермицид, один из основных компонентов противозачаточных средств;
- застои в мочеиспускательной системе, которые приводят к сужению выводящего канала;
- раздражение уретры из-за натирания нижнего белья, частой мастурбации, травм, полученных при медицинских процедурах, а также во время грубого полового акта;
- неправильное питание;
- неподходящая диета;
- мочекаменная болезнь.
Особенности воспаления уретры у женщин
Уретра мужская и женская по анатомической форме неодинаковы. Ввиду полового диморфизма, мочеиспускательный канал:
- у мужчин — закрытого типа, достигает в длину 23 сантиметра, а в диаметре — до 7 мм;
- у женщин открыт и короче — до 5 сантиметров в длину, и шире — до полутора сантиметров в диаметре.
Из-за особенностей строения женской уретры доступ восходящей инфекции в мочеиспускательный канал женщины гораздо проще, чем в мужскую уретру, поэтому случаев уретрита, в том числе и перешедшего в стадию хронического течения, у женщин во много раз больше.
Спровоцировать инфицирование могут:
- снижение иммунитета (переохлаждения, нервные перегрузки, нехватка витаминов и систематические голодания);
- злоупотребление острой и соленой пищей;
- гормональная дисфункция (при климаксе, эндокринных болезнях);
- гормональные перестройки (при беременности, лактации, возрастные и связанные с менструальным циклом);
- травмирование во время секса;
- интоксикация организма;
- гинекологические патологии, меняющие естественную микрофлору влагалища, в том числе инфекционные;
- мочекаменная патология (камни в почках, в мочевом пузыре);
- медицинские манипуляции (катетеризация).
При этом симптомы воспаления органа у слабой половины человечества, ввиду малой длины, менее болезненны, и часто на начальной стадии воспаление проходит для женщины бессимптомно, проявляясь на этапе манифестации.
Для женщин лечащий врач — терапевт, уролог, при обострении гинекологических симптомов — гинеколог. При возникновении подозрения на ЗППП лечение проводит венеролог.
Микоплазмоз и уреаплазмоз уретры
Эти заболевания у мужчин обычно протекают бессимптомно, иногда могут быть жалобы на жжение во время мочеиспускания, покраснение слизистой в области уретры, легкий зуд. Возбудителями заболевания являются микроорганизмы Ureaplasma urealyticum и Mycoplasma hominis. Именно эти виды уретритов сегодня наиболее распространены. Осложнения для мужчин, перенесших уреаплазмозный или микоплазмозный уретрит, бывают плачевными, так как они оказывают влияние на качество спермы, снижают подвижность сперматозоидов, что приводит к развитию мужского бесплодия.
Микоплазма под микроскопом
Курс лечения для микоплазмозов и уреаплазмозов аналогичен другим видам комплексной терапии уретритов, вызванных патологической бактериальной флорой. Это антибиотики, иммунотерапия, пробиотики.
Различные нарушения в мочеиспускании у мужчин не только нарушают качество их жизни, но могут стать причиной более серьезных проблем со здоровьем. Поэтому даже при незначительно выраженном дискомфорте, связанном с состоянием уретры, необходимо обязательно обратиться к урологу.
Классификация
Основой классификации уретрита является подразделение воспалительного процесса по источнику возникновения:
- инфекционный — возникающий в силу жизнедеятельности патогенных болезнетворных возбудителей;
- неинфекционный — связанный с иными факторами (аллергическими реакциями, токсическим и лучевым воздействием).
Дальнейшая классификация заболевания инфекционного типа строится на видах болезнетворных возбудителей, вызывающих воспаление уретры.
Так, тип уретрита, вызываемого бактериальной микрофлорой, может быть венерическим — гонорейным. Преимущественно возникает из-за незащищенных половых контактов с партнером, страдающим гонореей.
Второй тип как хронического, так и острого воспаления уретры является негонорейный. Этот неспецифический тип объединяет уретриты, вызываемые иной, не гонококковой, патогенной микрофлорой.
Поскольку патогенная микрофлора попадает в мочеиспускательный канал разными путями, в зависимости от способов инфицирования гонорейный и неспецифический типы болезни подразделяются на:
- связанные с непосредственным заражением от носителя патогенной микрофлоры;
- бытовые.
Бытовой путь возникновения уретрита, перешедшего в хроническую форму — это, прежде пренебрежение правилами личной гигиены, из-за чего присутствующие в окружающей среде микроорганизмы заносятся в мочеиспускательный канал.
Иным образом распространение инфекции в пределах одного организма осуществляется через биологические жидкости из зараженного органа.
Какие бывают виды заболевания?
Хронический уретрит имеет большую классификацию, все распространенные разновидности представлены ниже:
- По этиологии: Инфекционный: гонококковый или гонорейный;
- негонококковый или негонорейный:
- аллергический;
- Первичный — когда патоген поражает непосредственно уретру.
- Острый.
- выраженный;
Стадии патологии
По клиническому течению выделяют уретрит:
- свежий, развивающийся в течение двух месяцев;
- хронический, длящийся от двух месяцев.
У хронической стадии воспаления канала различают три этапа:
- Первый, во время которого симптоматика болезни не столь выражена, а признаки эффективно купируются антибиотиками или противовирусными медикаментами.
- Второй, при котором периоды обострения воспалительного процесса учащаются, при этом лекарственная терапия постепенно утрачивает эффективность.
- Терминальная — третья стадия, характеризующаяся стремительным прогрессированием болезни и затруднениями в лечении.
Рекомендации врачей для эффективного лечения уретрита
Специалисты не рекомендуют заниматься самолечением. Но в процессе лечения, прописанного урогеникологом, народные средства могут оказать немалое влияние на успешный результат лечения.
- Помимо настоев и отваров лекарственных растений, употребляйте в пищу зелень и корни петрушки, клюкву с брусникой, свеклу, сельдерей и морковь.
- При обострении уретрита лекарственные сборы принимаются не менее месяца.
- При дополнительных курсах сборы растений следует чередовать с одиночными растениями.
Показано обильное питье, строгая диета, категорическое исключение алкоголя и острой пищи, прием метиленового синего, антибактериальная терапия.
Сайт Colady.ru предупреждает: самолечение может навредить Вашему здоровью! Все представленные советы применяйте только после обследования и по рекомендации врача!
Признаки
Воспаление уретры протекает одновременно с циститом, проявляясь в обоих органах.
Однако само воспаление мочевого пузыря отличается от уретрита таким характерным признаком, как болевые ощущения (рези), локализующиеся внизу мочевого пузыря и возникающие при мочеиспускании.
При хронической форме уретрита, симптомы аналогичные острой стадии, присутствуют, но не такие выраженные.
Так, у больного ощущаются:
- болезненность (рези, жжение) при акте мочеиспускания;
- учащение позывов сходить в туалет (часто оказываются ложными);
- рези в состоянии покоя;
- затрудненность мочеиспускания ввиду сужения мочеиспускательного канала.
При этом хронический уретрит у женщин и мужчин также характеризуется гнойными выделениями из уретры, а также раздражением и покраснением слизистой и прилегающих наружных половых органов.
У пациента снижается качество жизни, что затрагивает важные сферы.
Диагностические мероприятия
Лабораторная диагностика хронического уретрита
Лабораторная диагностика при хроническом уретрите у мужчин и женщин включает в себя:
• Общий клинический анализ мочи.
В результатах присутствует повышенное количество лейкоцитов, бактерий, белка – все признаки воспалительного процесса. Иногда в моче обнаруживаются специфические возбудители, например, грибки рода Кандида. Наибольшую диагностическую ценность представляет утренняя моча.
• Общий клинический анализ крови.
Если в ОАК имеет место сдвиг лейкоцитарной формулы влево, ускоренная СОЭ (скорость оседания эритроцитов), то в первую очередь исключают распространение инфекции на соседние органы.
• Микроскопическое исследование отделяемого уретры.
Элементы, которые обнаруживаются в мазке, свидетельствуют о степени распространения процесса, длительности его существования и, иногда, причины.
При отсутствии возможности выполнить ПЦР–диагностику, микроскопическое исследование рекомендовано провести трехкратно.
Если преобладают лейкоциты в уретре, можно предположить острое воспаление или обострение хронического процесса.
Высокое количество эозинофилов позволяет предположить аллергический характер воспаления. Большое количество эпителиальных клеток в мазке на фоне умеренного повышения лейкоцитов – признаки хронического уретрита с метаплазией эпителия. Другое название этого патологического процесса – десквамативный уретрит, лейкоплакия мочеиспускательного канала. Эритроциты в небольшом количестве появляются в результате микротравмы ложкой Фолькмана при взятии мазка, но могут свидетельствовать о кристаллурии, травме, неопластическом процессе в уретре.
• Трехстаканная проба.
Для определения локализации воспалительного процесса пациенту (пациентке) предлагают последовательно помочиться в 3 емкости для сбора мочи, за один акт мочеиспускания.
Оценка результатов
Самое высокое содержание лейкоцитов в первой емкости свидетельствует о воспалении в передней части уретры.
Лейкоцитурия во второй емкости бывает при поражении задней уретры (хронический задний уретрит у мужчин) и вовлечении в патологический процесс предстательной железы. Лейкоциты в 1 и 3 емкости говорят о наличии воспаления в мочеиспускательном канале и простате, а во всех трех – о тотальной инфекции мочевыводящих путей, включая мочевой пузырь и (или) почки.
• Проба Нечипоренко
Анализ мочи по Нечипоренко позволяет диагностировать скрытую лейкоцитурию и микрогематурию.
• Посев мочи и /или отделяемого уретры у мужчин и отделяемого уретры и влагалища у женщин на определение возбудителя (на флору) и чувствительности к антибактериальному препарату.
При наличии в уретре микробного агента спустя 7-10 дней будет выращена колония микроорганизма и определена его чувствительность к антибиотику. Посев позволяет определить как специфического возбудителя, так и неспецифического, и дать оценку количеству патогена. Стерильная емкость для сбора мочи выдается в лаборатории. Перед актом мочеиспускания необходимо провести тщательный туалет половых органов, женщине для подтверждения воспаления именно в мочевых путях лучше взять мочу для анализа с помощью катетера. При взятии соскоба из влагалища, напротив, не стоит пользоваться агрессивными моющими средствами, чтобы не получить неправильный результат.
К недостаткам метода относят длительное ожидание результатов анализа и необходимость соблюдения ряда правил (проводимое ранее лечение антибиотиками, неправильно собранная моча могут способствовать получению недостоверного результата).
• ПЦР–анализ на инфекции, передающиеся половым путем.
Для проведения анализа подходит отделяемое уретры, влагалища, моча. Если возбудителя нет в организме, то полимеразно-цепная реакция просто не осуществиться, а результат будет известен через 1,5-2 часа. Обычно результат ПЦР–диагностики известен на следующий день. Точность метода (практически 100%) и его быстрота позволяют рекомендовать ПЦР–диагностику в качестве преимущественного способа для выявления причины хронического уретрита у мужчины и женщины.
• Кровь на ВИЧ-инфекцию, вирусные гепатиты В и С, сахар крови.
Инструментальная диагностика уретрита
Уретроскопия – эндоскопический метод диагностики уретрита у мужчин и женщин, позволяющий оценить состояние стенок уретры, определиться с наличием патологических образований в канале и выявить причину хронического воспаления. Современная эндоскопическая аппаратура позволяет взять биопсию с подозрительного участка, удалить новообразование, извлечь конкремент.
Уретроскопия бывает «сухой» — без введения жидкости в мочеиспускательный канал и ирригационной, когда с помощью подачи жидкости осуществляется растяжение стенок уретры, что способствует лучшей визуализации задних отделов.
Дополнительные диагностические мероприятия
Для полноты картины рекомендовано проведение полного клинико — урологического обследования. Иногда выполняются следующие диагностические процедуры:
• УЗИ ОМТ (органов малого таза), почек. • Цистоскопия. • Микционная цистоуретрография.
При травме уретры выполняют МРТ.
Последствия хронического течения патологии
Хроническая форма воспаления, в отличие от острой, не такая болезненная для пациента, поскольку симптоматика латентная, не так выражена. Например, боли при мочеиспускании не столь интенсивные.
Но хроническая опасная ввиду серьезных неблагоприятных последствий для организма.
К числу тяжелых последствий перешедшего в хроническую форму воспаления относят:
- деформацию и стриктуру уретры (сужение просвета, вплоть до полной непроходимости для мочи);
- инфицирование мочеполовой системы;
- цистит (воспаление мочевого пузыря);
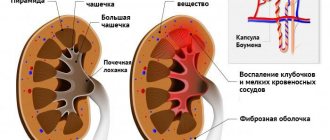
- пиелонефрит и почечную недостаточность;
- воспалительные процессы в половых органах (женских и мужских).
Диагностика
Важным диагностическим мероприятием является осмотр половых органов, в результате которого врач может оценить общее состояние. При помощи пальпации изучается выраженность болезненных ощущений и определяется наличие уплотнений мочеиспускательного канала. Для постановки диагноза могут потребоваться следующие лабораторные и инструментальные методы:
- общий анализ мочи — позволяет определить наличие воспалительного процесса и конкрементов. В случае уретрита в результатах будет большое число лейкоцитов и (или) твёрдые частицы песка и камней;
- микроскопическое исследование. Осуществляется мазок из уретры, выделения исследуют на наличие трихомонад, грибов или гонококков;
- ИФА (иммуноферментный анализ). Подход, заключающийся в определении антител, которые вырабатываются иммунитетом в ответ на действие инфекции, что позволяет её индентифицировать;
- ПЦР (полимеразная цепная реакция). Современный метод обнаружения ДНК патогенной среды, позволяющий выявить скрытые инфекции;
- бактериальный посев. Эффективный метод определения неспецифической инфекции, а также уровня резистентности (устойчивости) болезнетворной флоры к антибиотическим средствам. Помимо конкретного возбудителя, анализ позволяет установить количество патогенных микроорганизмов, что напрямую демонстрирует степень запущенности состояния;
Бактериальный посев мазка из уретры позволяет не только выявить возбудителя болезни, но и степень его устойчивости к препаратам
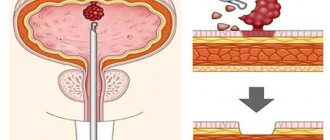
- уретроскопия. Инструментальный метод, осуществляющийся путём введения тонкой трубки с камерой в мочеточник. Процедура позволяет оценить общее состояние слизистых, выявить очаг воспаления и его локализацию;
Уретроскопия — процедура введения в просвет уретры тонкой трубки с камерой на конце для оценки состояния внутренней выстилки канала
- УЗИ. Проводится ультразвуковое исследование органов мочеполовой системы для определения степени распространения инфекции и риска развития пиелонефрита, простатита, цистита и пр.
Лечение
У опытного врача вопрос, как лечить воспаление канала у взрослых и детей, не возникает. Медицинские мероприятия направлены на то, чтобы:
- вернуть утраченные функции и работоспособность органа;
- восстановить анатомическую целостность;
- устранить воспаление слизистой;
- восстановить естественные защитные силы организма.
Кроме того, у женщин лечение дополняется обязательной нормализацией микрофлоры женских половых путей.
Для предотвращения перехода патологии в хроническую стадию следует тщательно выполнять рекомендации врача, касающиеся курсового лечения, и не допускать самолечения!
Лечение медикаментами
Поскольку воспаление связано с патогенными микроорганизмами, направление консервативного лечения в виде лекарственной терапии состоит в использовании антибиотиков, противовирусных препаратов и антисептиков (для наружного применения в виде ванночек и спринцеваний).
Каждый конкретный вид препарата назначает исключительно лечащий врач, и на основе проведенных лабораторных исследований биологического материала пациента.
Народные методы терапии
На практике зарекомендовали и народные методы лечения уретрита, основанные на древних методах траволечения как конкретными, одиночными видами растений, так и сборами, оказывающими комплексное воздействие на организм.
Например, помогают снять симптомы такие снадобья природного происхождения, как:
- свежевыжатый сок из ягод клюквы или черной смородины, или отвар (запрещено долгое кипячение);
- экстракт из свежих листьев черной смородины, принимаемый два-три раза в сутки в виде теплого чая;
- настойка листьев зеленой петрушки, получаемая томлением в молоке при невысокой температуре;
- подслащенный медом чай из цветов липы мелколистной, принимаемый на ночь в объеме не менее стакана объемом 200 мл.
Полезно включать в ежедневный рацион больше зеленой петрушки и корня, а также разнообразить меню такими овощами и ягодами, как:
- отварная свёкла;
- свежая брусника;
- зелень и черешки сельдерея;
- свежая морковь (сок, салаты).
Травы и растения рекомендовано использовать с методами официальной медицины, и такое комбинирование двух видов терапии позволяет быстрее добиться результатов, чем при использовании исключительно лекарственных средств.
Подобрать соотношение фармакологических препаратов и рецептов народной медицины способен опытный врач, который обязан контролировать стадии системного лечения.
Не допускается самостоятельно выбирать травы для исцеления, поскольку возможны побочные эффекты, а также у больного может быть индивидуальная непереносимость некоторых из них.
Как лечить уретрит?
Выявление любых симптомов, указывающих на развитие уретрита, является основанием для обращения за консультацией к врачу-урологу. Уточнение диагноза производится на основании жалоб пациента, результатов осмотра его гениталий и проведения ряда лабораторных исследований (ОАК, ОАМ, взятия мазка из уретры, посева на чувствительность к антибактериальным препаратам).
Лечение уретрита начинают с антибиотиков. Лекарство подбирают в зависимости от возбудителя и тяжести воспаления. При остром процессе сразу назначают антибиотики широкого спектра действия, затем переходят на препараты, к которым выявлена чувствительность микрофлоры в конкретном случае.
В качестве основных мер лечения применяются промывания с использованием антисептических препаратов, ориентированные непосредственно на область мочеиспускательного канала, также могут применяться антибиотики. Эффективность в лечении уретрита определяет использование эритромицина и тетрациклинов.
Дополнительный эффект достигается за счет:
- процедур физиотерапии (согревающие аппликации, электрофорез и пр.),
- местного лечения (например, сидячие ванночки на основе отвара трав),
- приема иммуностимуляторов и иммуномодуляторов.
Направления лечения хронического уретрита:
- применение антибактериальных препаратов – тех же, что и при остром уретрите, с учетом чувствительности микроорганизмов к антибиотикам (периодически проводится контроль – берутся мазки из уретры для бактериологического исследования и определения чувствительности микроорганизмов к антибактериальным средствам);
- инстилляции (промывания) мочеиспускательного канала растворами антисептиков, например, фурациллина;
- иммунокорректоры – лекарственные препараты, которые повышают защитные силы организма;
- витаминно-минеральные комплексы – необходимы для поддержания защитных сил и восстановления слизистой оболочки мочеиспускательного канала.
Народные средства лишь дополняют основное лечение. Чай из ромашки аптечной, корни и зелень петрушки, морковь и сельдерей, брусника и клюква, свекла — продукты вводят в ежедневный рацион. Отдельно готовят травные сборы и принимают их не менее месяца (зверобой, шалфей, полевой хвощ).
После курса лечения уретрита проводят обследование, в результате которого устанавливают, здоров ли пациент. Критериями излеченности служат:
- Отсутствие посторонних выделений из уретры в течение двух недель после проведения курса лечения.
- Отсутствие воспалений мочеиспускательного канала.
- Исчезновение зуда и жжения в процессе мочеиспускания.
Диетические рекомендации при хроническом течении болезни
Чтобы лечение оказалось эффективным, больному рекомендована щадящая диета, при которой из рациона исключается острая и соленая пища, а также жареные блюда.
Дополнительно на протяжении лечения запрещено употребление алкогольных напитков. Следует также беречься от переохлаждения.
Для выведения из организма продуктов интоксикации и снижения солевой концентрации мочи больным увеличивают суточное потребление жидкости, доводя до 2,5–3 литров, при условии отсутствия противопоказаний.
Профилактические меры
Лечение хронического уретрита — процесс длительный и сложный, в связи с чем предпочтительнее применять доступные меры профилактики, способные обезопасить человека от развития болезни.
От возникновения острого воспаления уретры и перехода в хроническую стадию способны спасти:
- соблюдение гигиенических правил и норм;
- защищенные половые контакты с непроверенными партнерами;
- своевременная терапия очагов инфекции в организме;
- повышение защитных сил организма (правильное питание, рациональный режим труда и отдыха)
Кроме того, мерой профилактики воспалений станет минимизация (если невозможно полное исключение) провоцирующих факторов:
- переохлаждение организма и органов таза;
- гормональные сбои;
- нервные перегрузки и частые стрессы;
- венерические болезни;
- соблюдение гигиены половых органов, грязные руки и белье;
- неконтролируемый или чрезмерно длительный курс приема антибиотиков;
- нерегулярный стул, редкое опорожнение кишечника;
- нерациональный режим труда и отдыха.
Чтобы не пропустить начальную стадию болезни, которая нередко протекает бессимптомно, следует регулярно (не реже одного раза в шесть месяцев) посещать уролога и сдавать необходимые анализы, а при малейших признаках начинающегося уретрита как можно быстрее обращаться за помощью в медицинское учреждение.
Профилактика
Вероятность возникновения заболевания можно свести к минимуму, если соблюдать некоторые несложные правила:
- В первую очередь, следует избегать случайных связей.
- Соблюдение правил личной гигиены также снижает вероятность заражения.
- Отказ от вредных привычек: курение и чрезмерное употребление крепких спиртных напитков.
- Регулярное профилактическое наблюдение у уролога.
- Соблюдение диеты: не злоупотреблять острой, маринованной, соленой пищей.
- Своевременное лечение инфекционных заболеваний органов мочеполовой системы.
- Избегать переохлаждений организма.
Уретрит, как и любое другое урологическое заболевание, требует своевременного лечения. В случае появления неприятных симптомов при мочеиспускании, обязательно посетите уролога для постановки точного диагноза.