Распространенность заболевания
Кандидозный цистит в странах северного полушария умеренной зоны встречается нечасто. Напротив, в африканских, азиатских и южноамериканских странах, государствах Центральной Америки болезнь регистрируется намного чаще.
Закономерность распространения патологии определяется жарким климатом и низким уровнем социально-бытового обслуживания населения, а также индивидуальными сбоями иммунитета к микроскопическим грибкам.
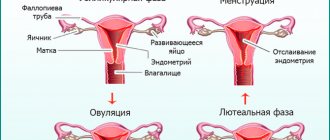
Женщины более склонны к развитию заболевания вследствие попадания возбудителя инфекции нисходящим способом (через уретральный канал, который в несколько раз короче мужского). Распространенность цистита увеличивается в качестве последствия кандидозного вульвовагинита.
Отмечено более частая регистрация кандидозного цистита у женщин детородного возраста.
Причины
Возбудитель Candida Albicans оказывается в стенках мочевого пузыря двумя способами:
- При нисходящем пути грибковая инфекция через систему кровообращения попадает из органов ротовой и брюшной полости, кожных структур в мочевой пузырь, где оказывает дальнейшее поражающее действие.
- Восходящий путь характеризуется попаданием возбудителя через уретральный канал в вышележащие мочевые пути, в том числе мочевой пузырь. Возможно прямое попадание инфекции, минуя мочеиспускательный канал, через недостаточно стерильный катетер.
Факторы риска
Грибковая инфекция развивается при условии общего или локального снижения иммунитета, которое может носить врожденный или приобретенный характер.
Врожденными причинами снижения иммунитета являются:
- гипоплазия или аплазия тимуса – ключевого органа иммунитета (синдром Ди-Джорджи);
- дефицит секреции Т-лимфоцитов, участвующих в формировании антител иммунитета.
В течение жизни иммунитет снижается вследствие:
- продолжительного действия бактерий при заболеваниях (туберкулезе, венерических болезнях, остеомиелите);
- длительной алкогольной или наркотической интоксикации;
- обширных ожогов и радиационном облучении;
- антибактериальной, гормональной, химической терапии при лечении сильных воспалений, злокачественных новообразований, аутоиммунных болезней;
- вирусном поражении иммунной системы (СПИД), печени (гепатиты всех форм), слюнных желез (эндемический паротит), дыхательных путей (грипп), краснухи, инфекционного мононуклеоза;
- хронических поражений внутренних органов в стадии обострения;
- метаболических заболеваниях (ожирение, диабет, дефицит и избыток функций надпочечников, щитовидки и паращитовидных желез).
Симптомы
С нарастанием интенсивности клинических признаков кандидозного цистита по совокупности отдельно проявляющихся симптомов заболевание можно дифференцировать от бактериальной формы:
- вялость, упадок сил, недомогание;
- учащенное опорожнение мочевого пузыря;
- зуд наружных половых органов;
- кружения и боли в голове неясной природы;
- болезненно-жгучие ощущения при опорожнении мочевого пузыря;
- частые отеки ног;
- обнаружение в моче остатков крови и белковых сгустков;
- проблемы с аппетитом;
- увеличение температуры тела;
- рассеянность, снижение трудоспособности;
- нередко возникающая тошнота с позывами к рвоте;
- ноющие, тянущие боли в паховой зоне и нижних отделах брюшной полости, сопровождающие пациента постоянно.
ПОПУЛЯРНОЕ У ЧИТАТЕЛЕЙ: Что такое Урофлоуметрия и в каких случаях проводится
Как определить болезнь правильно?
Несмотря на сходство по месту локализации симптомов и их причинам, индивидуальных черт, приобретаемых заболеванием у каждого больного (многие не подозревают о наличии у них хронического цистита, а обострения кандидоза носят выраженный характер не у всех носителей грибка), отличия между ними все же есть.
У женщин они выражены заметнее, чем у мужчин – в силу анатомических отличий (мочеиспускательный канал и влагалище – не одно и то же, а у мужчин он участвует и в семяизвержении). Но из-за более короткой уретры цистит у них встречается чаще. Определить даже цистит, вызванный молочницей, можно по:
- режущим, тянущим болям спереди, в нижней части живота, в надлобковой области;
- частым позывам к мочеиспусканию (от 10 и больше);
- гнойным выделениям из уретры;
- мутной примеси в моче.
При кандидозе моча остается прозрачной, учащения позывов тоже не наблюдается. Его возбудитель создает белесый, а не желтоватый (не похожий на гнойные корочки) налет на коже и слизистых, с аналогичного вида выделениями.
Понять, какая из двух систем захвачена воспалением, можно и на основании того, что при молочнице чувство жжения локализовано гораздо менее строго, возникает во влагалище и на половых губах (женщины), по всей головке пениса под крайней плотью (мужчины). Она сопровождается ощутимым зудом, хотя для цистита более характерна боль.
Связь молочницы и цистита
Кандидозные грибки – постоянные обитатели организма женщины. Их количество не превышает минимального количества из-за контроля иммунной системы. При попытках внедрения их в слизистые оболочки уретрального канала они оказываются смытыми в процессе опорожнения мочевого пузыря.
Попадание в женский организм грибковой инфекции наружным путем проблематично вследствие кислой среды внутри влагалища.
Но при защелачивании внутренней среды влагалища открываются врата для вторжения агентов в слизистую полового органа. Развитие грибковой инфекции сопровождается бурным ростом колониальных форм, приводящих к появлению зудящих и жгучих ощущений.
Описанное состояние влагалища характерно для клинической картины и этиологии молочницы. При несвоевременном лечении грибковое воспаление слизистой органа сопровождается зловонным запахом и белыми творожистыми выделениями. Вследствие маленького размера уретры миграция грибка в мочевой пузырь не является проблемой.
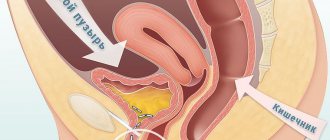
Осложнения, возникающие при кандидозном цистите
К сожалению, не всегда получается вовремя заметить заболевание. Симптом может проявиться с запозданием. Запущенное лечение мочевого пузыря или полное отсутствие терапии провоцирует осложнения, такие как:
- Бактериальный цистит – быстрое размножение грибковых микроорганизмов.
- Почечная недостаточность.
- Пиелонефрит – воспаление почек.
- Гломерулонефрит – перерождение тканей почек.
- Переход кандидозного заболевания на другие органы.
- Хронический цистит.
Диагностика
Как и всякое заболевание, кандидозный цистит, нуждается в интеграции диагностических способов для достоверности заключения и показания к назначению лечения.
Интегрирующими направлениями диагностики патологии являются:
- ВИЗУАЛЬНОЕ. Требуется осмотр нескольких специалистов: терапевт, инфекционист, уролог.
- ЛАБОРАТОРНОЕ:
- анализ крови (общий), в ходе которого подсчитывается количество белых кровяных клеток (при воспалении повышается более 10 тысяч в 1 мм3 при норме 4-10 тысяч), определяется реакция оседания эритроцитов (нормой считается скорость для мужчин от 1 до 10 мм/ч, для женщин показатель может достигать 15мм/ч) – при развитии грибковой инфекции РОЭ превышает отметку в 20мм/ч. При исследовании количества разных форм лейкоцитов выясняется левосторонний сдвиг лейкоцитарной формулы;
- анализ мочи (общий), в котором показаниями для установления диагноза является наличие клеток цилиндрического эпителия, белых кровяных клеток, не разрушенных красных кровяных клеток в количестве более 20 экземпляров в поле зрения. Воспаление сопровождает муть и осадок в урине.
- СЕРОЛОГИЧЕСКОЕ. Титрование плазмы крови на количество специфических антител к возбудителям кандидозного цистита является достоверным анализом для подтверждения диагноза. К группе методов относят:
- реакцию пассивной гемаагглютинации используют, выделяя из биоматериалов больного возбудитель и обрабатывая им выделенные отдельно эритроциты крови. После смешивания обработанных клеток крови с иммунной сывороткой наблюдают наличие специфического склеивания красных кровяных клеток (пассивная гемагглютинация);
- иммуноферментный анализ имеет цель выявления специфических антигенов путем добавления к ним биоматериала с соответствующими антителами;
- полимеразная цепная реакция основана на предварительной редупликации участков генетического материала и последующей их дифференциации путем сличения с материалом предполагаемого инфекционного агента.
- МИКРОСКОПИЧЕСКОЕ ИССЛЕДОВАНИЕ. Предполагает наблюдение за отдельными организмами грибков или их колониями под микроскопом или после микологического посева в питательной среде. При кандидозном цистите на микроскопическое исследование подлежит моча, в которой обнаруживаются белые скопления грибков с ложным мицелием.
- ИНСТРУМЕНТАЛЬНОЕ. Основной метод – ультразвуковое исследование. Перед процедурой пациент не должен опорожнять мочевой пузырь. Рекомендуется за 60-90 минут до начала исследования УЗИ выпить более 1 литра жидкости. При помощи отражения ультразвуков выясняется однородность стенок органа. При цистите эхогенность тканей пузыря выглядит на мониторе неодинаково.
ПОПУЛЯРНОЕ У ЧИТАТЕЛЕЙ: Орхоэпидидимит – симптомы, причины, лечение заболевания
Лечение
Комплекс терапевтического лечения кандидозного цистита состоит из устранения симптомов заболевания и борьбы с грибком Сandida.
ВАЖНО: Ниже представлена информация рекомендательного характера и не является назначением к лечению кандидозного цистита. Обязательно перед приемом препаратов проконсультируйтесь с врачам.
Устранить болезненность ощущений в паху или при опорожнении мочевого пузыря лучше спазмолитиками для гладких мышц – Но-шпа, Баралгин и прочие аналоги, но при выяснении отсутствия индивидуальной непереносимости к действующим веществам препаратов. Суточная доза – не более 3 таблеток.
Накопление избыточного количества жидкости в тканях устраняют мочегонными средствами – Фурасемид, Трифас и другие аналоги. Обычная дозировка препарата в сутки – 10 мг. Мочегонные средства употребляют в утренние часы, до завтрака. Снижение температуры тела проводят Ибупрофеном дважды в сутки по таблетке.
Из противогрибковых препаратов назначаются:
- АМФОЛИП. Вводится внутривенным инфузионным способом, назначается для введения 1 раз в день. Лекарство активно уничтожает содержимое клеток бактерий и микроскопических грибков, проникая через мембранный барьер внутрь клетки паразита. После использования препарата проводится анализ крови и мочи в связи с его токсическим действием на организм. Интоксикация объясняется лизисом клеток грибков и бактерий, после чего содержимое клеток паразитов выводится во внутреннюю среду организма, составляя иммунологическую несовместимость с белками тканевой жидкости. Для капельного введения требуется содержимое ампулы растворить в декстрозе в количестве, не превышающем 50 ЕД на 1 кг массы пациента.
- ФЛУКОНАЗОЛ ИЛИ ЕГО АНАЛОГИ. Назначаются для перорального применения в виде капсул. Препарат эффективен в борьбе с грибками, блокируя активацию ферментного аппарата цитохромов Р-450. При дефиците Р-450 не происходит синтеза стеролов, регулирующих избирательную проницаемость клеточной мембраны паразитов. Уязвимость мембраны становится причиной лизиса клетки грибков. Флуконазол отпускается в рецептурном порядке, принимается после назначения доктора. Фармакокинетика препарата определяет разрушение действующего вещества в течение 12 часов, поэтому его прием совершается дважды в сутки. С осторожностью Флуконазол назначают пожилым и молодым людям.
- ПРОТИВОГРИБКОВОЕ СРЕДСТВО НИСТАТИН. Выпускается в 3-х лекарственных формах, но для лечения кандидозного цистита две из них не применимы: мазь более подходит для удаления грибков с ногтей, вагинальные свечи используются в соответствии с их названием. Таблетки Нистатина производятся с разным количеством действующего вещества: 0,5 и 0,25 млн.ЕД. Употребляют таблетки дважды в сутки, не привязывая их прием к режиму питания. Лечебный курс не должен быть менее 10 дней. Применение Нистатина осуществляется только в комплексе с другими противогрибковыми средствами и препаратами общесимптоматического направления. Небольшая концентрация действующего вещества вызывает пассивацию грибной клетки, большая – ее гибель.
Употребление Флуконазола и Нистатина несовместимо с прием алкоголя по нескольким причинам, главная из которых – возможность питания грибных клеток углеводами.
Диагностика – современные методы
Только по симптомам определить гинекологическое, урологическое заболевание невозможно, чтобы выявить цистит обязательно проводятся специальные анализы, исследования. Если при осмотре на кресле есть внешние признаки развития молочницы и цистита, а также жалобы пациентки дополняют это предположение, то назначается комплекс диагностических мероприятий. Они включают следующие процедуры:
- Анализ крови и мочи. Исследования биоматериалов и сравнение показателей с нормами дает информацию о происходящих процессах в организме. Например, превышение лейкоцитов может свидетельствовать о развитии воспалений и так далее.
- Биохимические исследования крови. Анализ помогает определить уровень работы всех органов, структуру прохождения метаболических реакций. Сравниваются показатели глюкозы, холестерина, мочевины, фосфолипидов и других соединений.
- Трехстаканная проба мочи. Назначается при завышенных показателях при общем анализе мочи, которые свидетельствуют о протекании воспаления. Трехстаканный метод помогает определить в каком именно отделе (почки, мочеточник, пузырь, уретра) развиваются патологические процессы.
- Анализ мочи по Нечипоренко. Проводится для выявления точного количества форменных элементов для точной диагностики воспаления.
- Исследование выделений. Анализ или мазок берется уже при первом посещении гинеколога, необходим для исследования биоценоза или состояния микрофлоры у женщины. Является одним из информативных методов обнаружения патогенных организмов.
- Подбор оптимального противомикробного средства или определение чувствительности флоры к различным видам антибиотиков, противогрибковых компонентов;
- Кольпоскопия или визуальный осмотр влагалища, шейки и самой матки, а также примыкающих тканей и органов на предмет патологических очагов. Проводиться с применением специального устройства – кольпоскопа.
- Цистоскопия. Исследования мочевого пузыря и мочеточника инвазивным методом с использованием специального компактного устройства.
Комплекс диагностических мер позволяет определить состояние мочеполовой системы, выявить вид бактерий, спровоцировавших воспаление, узнать структурные изменения поврежденных тканей, получить другую информацию, необходимую для подбора оптимального вида лечения. В случае одновременного выявления цистита и молочницы схема корректируется под каждое заболевание.
Лечение народной медициной
Народное целительство при лечении кандидозного цистита допускается вкупе с методами классической медицины. В тканях многих растений вырабатываются биологически активные вещества, оказывающие мочегонный или антигрибковый эффект.
В перечень растений, которые стоит рассмотреть для лечения цистита грибковой формы входят:
- надземная часть лаванды лекарственной;
- почки черного тополя;
- листья и почки березы повислой;
- листья и плоды брусники обыкновенной;
- надземная часть шалфея лекарственного;
- плоды фенхеля обыкновенного;
- листья эвкалипта шаровидного;
- ягоды можжевельника обыкновенного;
- наземная часть тимьяна ползучего;
- плоды и семена укропа пахучего.
ПОПУЛЯРНОЕ У ЧИТАТЕЛЕЙ: Цистит у мужчин, причины, как проявляется, диагностика, лечение
Растения, применяемые в качестве мочегонного средства, используют для приема внутрь в виде настоев, отваров. Антисептические свойства растений позволяют использовать их как наружные средства в виде смачивания, орошения, нанесения.
Помимо заявленных растений выше, в качестве наружных средств применяются ромашковые, дубовые, тысячелистниковые и крапивные отвары в теплом виде в качестве спринцевания.
Лечение народными способами кандидозного цистита производится дольше, чем классической медициной – до 2-х месяцев. Части растений собираются и заготавливаются в соответствии с общепринятыми правилами сбора сырья для фармацевтики. Готовые травяные сборы можно приобрести в сети фармацевтических торговых компаний как через Интернет, так и в обычной аптеке.
Настойки на спирте не используются при лечении грибковых заболеваний. При желаемом действии эфирных масел, спиртовые воздействия ослабляют эти воздействия.
Более эффективное лечение народными способами получают при соблюдении режима питания и качества пищи. Больным с кандидозным циститом при лечении не рекомендуется употреблять продукты с любой разновидностью углеводов: картофель, мучные изделия, сладкие блюда. От молока и молочнокислых продуктов на период устранения грибка также воздерживаются.
Рекомендуется рацион питания пересмотреть в сторону витаминизации и употребления клетчатки. Остальные факторы здорового образа жизни в период выздоровления желательно принять в счет. Недолеченное заболевание методами традиционной или народной медицины способно перейти в хроническую форму, борьба с которой занимает больше времени, энергии и материальных средств.
Может ли молочница вызвать цистит
Заболевание, которое носит в народе название молочница, является инфекцией, вызванной грибками рода Candida. Эти микроорганизмы не являются инфекцией, передающейся половым путем. Грибки Кандида — условно-патогенные микроорганизмы, которые постоянно обитают на слизистых и кожных покровах человека.
Если женщина полностью здорова и имеет крепкий иммунитет, как общий, так и местный, то молочница у нее не возникает. Причиной начала воспалительного процесса является ослабление иммунной системы в результате воздействия некоторых негативных факторов:
- Длительный прием антибиотиков — нарушает микрофлору влагалища, устраняя полезные лактобактерии, которые как раз и сдерживают Кандид от чрезмерного размножения.
- Частые спринцевания без показаний вымывают полезную микрофлору.
- Пассивный образ жизни. Возникают застойные процессы в области малого таза, снижается иммунный ответ, поэтому органы становятся сильнее подвержены возникновению воспалительного процесса.
- Гормональные нарушения, например, сахарный диабет. Подобные патологии приводят к изменению микрофлоры влагалища и ускоренному росту грибка.
- Наличие скрытых инфекций во влагалище, дисбактериоза.
- Несбалансированное питание, недостаток витаминов в рационе — приводит к общему снижению иммунитета.
- Употребление в пищу простых углеводов в огромном количестве — провоцирует рост грибка.
- Плохая гигиена, ношение тесного синтетического белья. Из-за этого в промежности всегда сыро, что способствует активному размножению Кандид.
- Беременность. В это время иммунитет снижается, чтобы позволить плоду нормально развиваться. Как следствие, увеличивается риск развития молочницы.
Если молочница во влагалище не лечится своевременно и правильно, она в скором времени переходит в хроническую форму. Грибки проникают глубоко в стенки влагалища, и избавиться от них становится все труднее.
На фоне иммунодефицита грибки могут мигрировать со слизистых во внутренние органы и даже кровеносное русло. Может ли быть цистит от молочницы? Может, но такое состояние является признаком тяжелого нарушения и требует немедленного обращения к врачу.
Гораздо чаще молочница диагностируется после цистита или во время его лечения. Дело в том, что чаще всего цистит требует приема антибактериальных препаратов. Конечно, такая терапия показана при бактериальной форме заболевания.
В свою очередь, антибиотики убивают не только патогенные микроорганизмы, например, стрептококки или кишечные палочки, но и полезные палочки Дедерлейна. Это молочнокислые бактерии, которые составляют 90% микрофлоры влагалища и защищают его от развития инфекционного заболевания. Благодаря палочкам Дедерлейна на слизистой образуется кислая среда, в которой условно-патогенные микроорганизмы не могут нормально существовать.
Таким образом, лечение цистита антибиотиками, особенно сильными, приводит к возникновению дизбактериоза во влагалища. Как следствие, грибки рода Кандида начинают активно размножаться и возникает вагинальный кандидоз или молочница.
Осложнения
Воспалительный процесс при кандидозном цистите способен перерасти в хронический или расширить очаг поражения вплоть до генерализованного кандидоза. Ослабление местного иммунитета грибками может нарушить функционирование почечных канальцев (пиелонефрит) или капсулы Боумана-Шумлянского (гломерулонефрит).
Вследствие комплексного поражения почечных структур способна развиться почечная недостаточность. Длительное воздействие патогенными грибками на мочевой пузырь открывает врата для бактериальной инфекции, возникает опасность поражением органов не только кандидозным циститом, но и бактериальной формы болезни.
Особенности ведения беременности
Так как беременность сопровождается гормональными, метаболическими изменениями в организме, ослаблением иммунитета, есть риск развития как молочницы, так и цистита одновременно.
Изменение микрофлоры при беременности, включая появление молочницы, считается частым явлением. Лечение молочницы в таких случаях проводится щадящими методиками, включая применение растительных препаратов для орошения половых органов.
Если цистит и молочница возникли одновременно, выбирается уже специальная тактика лечения при беременности. Она направлена не только на приостановление распространения инфекции, но и на минимизацию последствий для будущей мамы и малыша.
При незначительных симптомах цистита может быть рекомендована поддерживающая терапия, диета, соблюдение питьевого режима и слежение за регулярным мочеиспусканием.
Как избежать цистита при молочнице и наоборот
Половая жизнь при обнаружении грибковых инфекций в мочеполовых органах женщины должна быть прекращена, даже при пользовании партнером презервативами.
Легкость распространения грибковой инфекции при половой жизни не гарантирует безопасность полового партнера. Лечение кандидозного цистита с трудом поддается лечению и, также легко, перерастает в хронический цистит грибковой природы.
Напротив, при имеющейся молочнице и недопущении распространения ее в мочевой пузырь, следует длительное время нормализовывать кислотно-щелочной баланс влагалища. Противогрибковые средства в период профилактики цистита обязательны для приема. Наиболее эффективное наружное средство при молочнице – свечи, вставляемые во влагалище.
Правила лечения цистита
Существуют главные правила лечения цистита:
- Вместо антибиотиков широкого спектра воздействия, подавляющих здоровую микрофлору всего организма и усугубляющих болезнь, назначается медикаменты на основе нитрофурана: Фурасол, Фурамаг, Фурагин и другие лекарства со схожим действующим веществом.
- Допустима терапия антибиотиками узкого спектра воздействия: Нормакс, Монурал, Нитроксолин и другие.
- Молочницу наряду с циститом отлично убирают антибактериальные препараты: Рулид, Невиграмон, Палин.
- Используются различные антивоспалительные и мочегонные препараты на растительной основе: Цистон (таблетки), Канефрон (капли и драже), Фитолизин (паста), а также почечные сборы трав.
Кандидоз лечится местными или пероральными препаратами. Есть широкий ассортимент мазей, кремов, свечей, капсул и таблеток. Наиболее эффективный результат даёт комплексное лечение. Хорошо помогает спринцевание и орошение. Курс лечения и лекарства должен назначить врач. Обычно терапия занимает до 10 дней, однако на легкой стадии прием медикаментов с флуконазолом способен избавить от молочницы даже за пару дней.
Профилактика
Свод правил для профилактики кандидозного цистита сводится к следующим каноническим составляющим:
- исключение из пищевых продуктов сладостей;
- регулярные физические упражнения;
- ежедневные прогулки на свежем воздухе;
- повышение двигательной активности;
- медикаментозное обоснование приема лекарственных препаратов;
- своевременное обращение к доктору при обнаружении проблем функционирования органов мочеполовой системы;
- грамотное чередование режима отдыха и работы путем смен деятельности организмом.
Данные мероприятия на 100% не обезопасят от грибковой патологи, но в разы уменьшат вероятность ее появления.