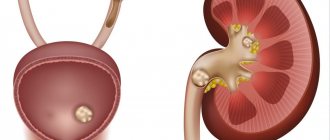
Острая, хроническая формы пиелонефрита сопровождаются повышением температуры тела. Гипертермия может возникать уже в первые часы развития заболевания.
Единственное условие, когда температура не меняется и находится на прежнем уровне – неадекватное реагирование иммунной системы на сложные состояния в организме. Это может наблюдаться в людей с ослабленным иммунитетом.
Пиелонефрит: может ли вызвать повышение температуры
Помимо болей в области почек, заболевание приносит массу других неприятных моментов. Оно выражается частыми позывами к мочеиспусканию, повышением температуры тела. Запущенная форма пиелонефрита сопровождается кровью в моче. Гипертермия тела говорит о том, что иммунная система организма вступила в борьбу с патогенной инфекцией. Воспалительный процесс в почечных лоханках сопровождается:
- ознобом;
- жаром;
- рвотой;
- тошнотой;
- повышенным потоотделением;
- головными болями;
- слабостью;
- одышкой.
Температура при пиелонефрите является показателем протекания воспалительного процесса в организме. Важно, что чем выше температура тела, тем серьезнее воспалительный процесс. Когда гипертермия серьезная, нарушается белковый обмен. Возможна потеря сознания, а также обезвоживание организма.
Что делать при нефрите?
Что зависит от пациента?
Наблюдая симптомы, которые сопровождают воспаление почек, необходимо сразу обратиться в медучреждение. Если по каким-либо причинам такая возможность отсутствует, то необходимо вызвать карету скорой помощи, а тем временем самостоятельно принять такие меры:
сбить температуру с помощью жаропонижающих лекарств;обернуть поясницу шерстяным шарфом;принять почечный чай.Вернуться к оглавлению
Что зависит от врача?
При первой возможности следует проконсультироваться с профильным медиком, так как самолечение может лишь усугубить ситуацию и спровоцировать серьезные осложнения. Зачастую врачами назначаются фармацевтические препараты «Канефрон», «Фитолизин», «Фитонефрин», а также различные общеукрепляющие витамины и минералы.
Воспалительное поражение почек называется обобщенным термином нефрит (от греческого nefros – почка, и -it – воспаление), и обычно имеет несколько вариантов течения заболевания:
острый диффузный характер воспаления почек; хронический вариант воспаления почек; очаговое распространение воспаления в почках.
Формирование воспаления в почках – весьма серьезное патологическое состояние, характеризующееся невыносимыми болевыми ощущениями и другими малоприятными проявлениями заболевания.
К разновидностям нефрита можно отнести наиболее распространенный острый и хронический пиелонефрит, гломерулонефрит, пионефроз (гнойный очаг в ткани почек), туберкулезное заболевание почек.
Пиелонефрит – это воспалительная реакция в чашечно-лоханочной зоне и паренхиме почечных органов.
Гломерулонефрит – это двухстороннее почечное воспаление, причиной которого является нарушение структуры и функции гломерул (клубочков почек, через которые должна проходить фильтрация жидкости из кровяного русла).
Пионефроз – заключительная гнойно-деструктивная степень специфического и неспецифического пиелонефрита.
Туберкулезное поражение почек – инфекционный воспалительный процесс в почечных тканях, спровоцированный специфическим возбудителем: микобактерией туберкулеза (палочкой Коха).
Все виды нефритов достаточно серьёзны и требуют обязательного специализированного лечения.
Острое воспаление почек
Острое воспаление почек – это интенсивная инфекционно- токсическая воспалительная реакция в почках, а именно в сосудистой системе клубочков. Патология распространяется на паренхиму органа и на всю клубочково-канальцевую зону.
Этиологическим фактором развития острого нефрита можно считать проникновение и токсическое воздействие гемолитического стрептококка на чувствительную почечную ткань. Острое воспаление почек зачастую происходит как следствие первичной или вторичной стрептококковой инфекции (например, ангины, гриппа, сезонных простудных заболеваний). Но иногда возбудителями могут быть и другие инфекционные агенты, проникающие в мочевыделительную систему при воспалении легких, цистите, других патологических процессах.
Острый нефрит поражает чаще всего молодых людей или детей.
Больные жалуются на отечность тела, снижение мочеотделения. Отеки развиваются в течение короткого времени и характеризуются выраженными проявлениями. Наряду с этим уменьшается количество выделенной мочи, которая приобретает красновато-коричневый оттенок и становится мутной.
Повышение артериального давления провоцирует проблемы с сердечнососудистой системой: тахикардию, кардиалгию, признаки сердечной недостаточности.
Повышается также температура тела, присоединяется озноб, лихорадка, боль в поясничной области.
Хроническое воспаление почек
Хроническое течение нефрита чаще всего появляется вследствие невылеченной острой стадии нефрита, например, при лечении общей симптоматики не уделялось внимание уничтожению инфекционного агента в почках и восстановлению функциональности органа.
Хронический вариант воспаления почек сопровождается жалобами на общее ухудшение самочувствия, потерю аппетита, тянущие продолжительные поясничные боли, особенно при переохлаждении, постоянная субфебрильная температура тела, отеки, увеличивающиеся к вечеру. Присутствует повышенное потоотделение, особенно ночью. Цвет лица становится землистым, а кожа – сухой. Наблюдается постоянное высокое артериальное давление, выраженная гипертрофия левой половины сердца на УЗИ. В моче обнаруживается большое количество белка, эритроцитов, холестерина, азота.
Хронический нефрит имеет свойство периодически обостряться. В таких случаях наблюдается клиническая картина острой стадии воспаления. Лечить хронический нефрит лучше всего как раз в такой стадии, когда возбудитель активизируется, и клинические симптомы проявляются в полном объеме. Лечение хронической формы более длительное и сложное.
Гнойное воспаление почек
Гнойное воспаление почек – заболевание почек, связанное с появлением локальных или сливающихся гнойных очагов наружного почечного слоя. Развитие может сочетаться с наличием мочекаменной болезни, при которой в органе появляется механическая помеха для своевременного выхода мочи. Пиогенные бактерии, перенесенные из какого-либо патологического процесса в организме, попадают в почечные ткани. Как следствие, образуются некоторые гнойные участки, со временем сливающиеся в значительное гнойное образование.
Инфекционный агент может внедриться в орган с током крови и при ранее здоровой почке, а также может выступать, как ухудшение состояния при недолеченном остром нефрите.
Клиническая симптоматика гнойного почечного воспаления сопровождается резкими сильными поясничными болями, стремительным подъемом температуры тела, внезапным ухудшением общего самочувствия. При ощупывании можно определить появление острой боли в средней части спины, проверка синдрома Пастернацкого на месте проекции больной почки строго положительная. Анализ мочи определяет повышенный лейкоцитоз, пиурию, протеинурию.
К сожалению, лечение данного заболевания, как правило, оперативное.
Воспаление правой почки
Воспаление в правой почке по своим клиническим проявлениям и по характеру боли похожи на симптомы острого аппендицита, энтероколита или холецистита, особенно калькулезного. Дифференцировать данные патологические состояния может врач на основании результатов анализов и обследований пациента.
Воспаление правой почки обычно возникает, как самостоятельное патологическое состояние:
правосторонний пиелонефрит (воспаление чашечно-лоханочной системы), идентифицируется наличием давящей боли со стороны правой почки; правосторонний нефроптоз (обусловлен опущением правой почки).
Научно доказано, что как раз в почке с правой стороны быстрее начинает развиваться воспалительный процесс. Происходит это в силу определенных особенностей анатомии и физиологии правой почки, вследствие которых в ней теоретически существует вероятность застойных явлений.
Лечение как левой, так и правой почки одинаково в зависимости от клинических признаков, характерных для данного заболевания. Учитывается также общее самочувствие больного и его возраст.
Воспаление левой почки
Воспаление в левой почке следует идентифицировать с клинической симптоматикой заболеваний селезенки, воспалениями толстой кишки и пр.
Воспаление левой почки может выступать, как один из вариантов пиелонефрита, левостороннего нефроптоза, обострения мочекаменной болезни.
Особенно частые проявления воспалительного заболевания левой почки: болевые ощущения в левой боковой и нижней области спины, особенно при надавливании и постукивании; резкий скачок температуры тела, лихорадочное состояние, нарушения мочеиспускания.
Если вас беспокоит только боль в зоне проекции левой почки, следует обратиться к специалисту для опровержения или подтверждения наличия воспалительной реакции в левой почке.
Почка с левой стороны поражается намного реже правой, либо присоединяется к процессу двухсторонней воспалительной реакции органов мочевыделительной системы. Данное патологическое состояние тяжело поддается лечению и требует немало сил и времени для достижения положительного результата.
Хотя имеются случаи и одиночного левостороннего воспаления, которые диагностируются необходимыми анализами и обследованиями.
Воспаление лоханки почки
Воспаление лоханки почки (пиелит) провоцируют микробы, попавшие в неё с потоком крови, лимфы или через мочевыводящие протоки. С кровью инфекционный агент попадает в лоханку при распространении общих инфекционных атак (ОРЗ, ангина, гриппозное состояние, и т.д.), либо при наличии хронических патологий в организме (воспаления половых органов, дыхательной системы и др.). Также инфекцию может спровоцировать камень в почке, пиелоэктазия.
Инфекционными агентами при развитии пиелита могут стать стафилококки, стрептококки, кишечная палочка, либо их симбиозы.
Пиелит проявляется с одной, реже с двух сторон. Обычно наблюдается повышение температуры тела до 40 С, боли под ребрами и в поясничной области, пиурия.
Заболевание развивается очень быстро, общую картину дополняет лихорадочное состояние с повышенным потоотделением, чувство жара сменяется ознобом, присутствуют яркие признаки общей интоксикации организма. В моче обнаруживается значительный лейкоцитоз, альбуминурия.
При адекватном лечении прогноз при остром воспалении лоханки почки благоприятный.
Воспаление почек у мужчин
Мужчины болеют воспалением почек не реже, чем женщины. У них это связано с частыми урологическими патологиями (аденомы простаты, уретриты, простатиты и пр.), с некоторыми вредными привычками (курением, злоупотреблением алкогольными напитками, слишком острой и соленой пищей).
Мужские почки расположены выше, чем у женщин, поэтому воспаление почек у мужчин имеет свои характерные клинические симптомы, по которым и определяют наличие заболевания. Это частые позывы к мочеиспусканию, сопровождающиеся режущими болями, ломота в суставах и мышцах, чувство тяжести в наружных половых органах, напряжение гладкой мускулатуры. Часто болезнь может быть спровоцирована аденомой простаты, при которой нарушается движение мочи и развивается восходящий процесс воспаления.
При мужском нефрите наблюдается выраженная гипертермия (до 39 С), резкий или приступообразный болевой синдром в поясничном отделе. Возможны желудочно-кишечные расстройства, лихорадка, потовые железы работают в усиленном режиме.
Зачастую мужчины могут обращаться к урологу по поводу аденомы, но после лабораторных анализов выясняется, что все симптомы вызываются почечным воспалением.
Воспаление почек у детей
Воспаление почек у детей характеризуется латентным, скрытым начальным периодом, диагностировать его можно лишь по результатам ультразвукового исследования и общего анализа мочи и крови. Провоцируют появление патологии острые респираторные заболевания, грипп, простуда.
При нефрите ребенок быстро утомляется, появляется вялость, болезненность, плохой сон и аппетит. В период активизации процесса проявления становятся более выраженными: землистость кожных покровов, ноющие боли в поясничной области, головокружение. Мочевыделение частое, с мутным отделяемым.
Наиболее часто детским нефритом болеют девочки, так как в женском организме мочеиспускательный канал короче, чем у мужчин, поэтому инфекционному возбудителю легче добраться к почкам.
Риск развития воспалительного процесса у детей зачастую зависит от наследственного фактора, когда кто-либо из родителей имеет данную патологию, или нефритом переболела мать в период вынашивания ребенка. Частота заболеваемости детей также зависит от возраста: чаще болеют детки до трех лет, реже – до семи лет.
Детки, переболевшие воспалением почек, обязательно должны быть поставлены на диспансерный учет.
Воспаление почек при беременности
Воспаление почек при беременности может повлечь серьезные неприятности во время вынашивания ребенка и при родах.
Часто воспаление почек развивается вследствие цистита или другой восходящей инфекции. Провоцирующими факторами могут стать урологические и гинекологические заболевания.
Воспалительный процесс в почках, возникший первый раз во время беременности, называют гестационным пиелонефритом. Он может поражать до 10% беременных женщин. Нефрит негативно влияет на период вынашивания ребенка, может стать причиной гестоза (спазмы в сосудистой системе матери и плода) или самопроизвольного прерывания беременности. Развитие почечной недостаточности во время беременности может иметь крайне неблагоприятные последствия, как для матери, так и для ребенка.
Благоприятствуют развитию нефроза у беременных женщин нарушения гормонального фона, падение иммунной защиты организма, сдавливание мочевыводящих органов маткой (особенно при многоплодной беременности или крупном плоде), хронический цистит, сахарный диабет.
Причины повышения температуры
Температура тела при пиелонефрите — это защитная реакция организма. Причиной повышения является интоксикация, когда иммунитет борется с чужеродным белком. А бывает ли пиелонефрит без температуры? Да, когда иммунитет сильно ослаблен, и организм не в силах противостоять токсинам. А еще это может являться скрытой формой острого воспаления. Для точного диагноза необходимо обратиться к специалисту.
Какая температура может быть при воспалении почек? В первую очередь, это зависит от вида воспаления:
- Острое, когда бактерии попадают в почки из крови. На начальной стадии есть повышения до 37°C. Дальше воспаление принимает более острую форму и достигает отметки до 40°C. Постоянное значение градусника 38°C также является причиной ослабленного иммунитета, когда организму не хватает сил для защиты.
- Хроническое: процесс протекает медленно и может ли быть без симптомов на стадии ремиссии. В основном, отметка не поднимается выше 37,5°C и держится длительное время, но иногда может резко повышаться.
Боль в почках и температура
Если у человека любого возраста начинают болеть почки, следует обязательно обратиться к врачу. Особенно если на боли жалуется ребенок. Температура при почках у взрослых и детей — тревожный знак, который нельзя оставлять без внимания иначе есть риск не только для здоровья, а и для жизни.
При первых признаках болезни следует понять, что ее вызывает. Этим будет заниматься врач. Обычно назначаются лабораторные исследования и ультразвуковая диагностика. Зачастую подобный недуг вызывают воспалительные патологии, мочекаменная болезнь или новообразования.
Стоит отметить, что в случае наложения на воспаление инфекции бактериального плана температура от почек не падает при использовании привычных средств для ее сбивания.
Помимо боли пациенты жалуются на следующие симптомы:
- головная боль;
- нарушение самочувствия;
- тошнота (иногда — рвота).
Ухудшение общего самочувствия происходит за счет интоксикации. Кроме того, со стороны мочевой системы беспокоят:
- рези и жжение при мочеиспускании;
- боли внизу живота;
- урина окрашивается в красноватый цвет.
Если своевременно не начать лечение, развивается почечная недостаточность, которая грозит необратимыми последствиями.
Заболевания
Почечная температура у взрослого имеет свои причины. Задача уролога — провести дифференциальную диагностику, чтобы понимать, какая именно болезнь виновата в неприятных ощущениях. Если все сделать сразу после появления симптомов, можно избежать хронической формы заболевания.
Пиелонефрит
Чем тяжелее состояние пациента, тем выше цифры на термометре. Если инфекция затронула почки, значения будут не менее 38°C, а то и дойдут до 40°C.
Симптомы пиелонефрита следующие:
- затрудненный выход мочи;
- болезненные ощущения в поясничном отделе;
- изменение мочи — цвет становится темным, запах неприятным;
- боль сильнее ощущается со стороны почки, которая охвачена воспалительным процессом.
Крайняя степень болезни характеризуется возникновением гноя, слизи и крови в моче.
В случае хронической формы температура не поднимается выше 37-37,2°C. Симптомы не такие острые, боль не постоянная. Моча может и не измениться.
Очень опасна болезнь для пациентов детского возраста. Вот почему нужно обязательно вызывать врача, если кроме температуры и болей нет симптомов ОРВИ.
Гломерулонефрит
При этой болезни поражаются почечные клубочки, называемые гломерулами. С их помощью почки фильтруют кровь. Если же функция гломерул нарушена, ставят диагноз гломерулонефрит.
Симптомы будут следующие:
- повышается артериальное давление;
- отток мочи нарушен;
- появляются отеки;
- интоксикация.
Болезнь опасная и также требует срочной помощи, чтобы предотвратить почечную недостаточность. Отеки могут захватить легкие, а давление сбить не так и просто, что тоже опасно для жизни.
Мочекаменная болезнь
Когда болят почки, температура 37°C, нужно исключить наличие в них камней. Конкременты образуются в органах, если нарушается обмен веществ или если их функция нарушена. Когда размер камней довольно велик, могут возникнуть следующие симптомы:
- периодические боли в брюшной области разной интенсивности;
- кровь в урине, если образования царапают слизистую;
- в моче выпадает осадок — мелкие частички, именуемые песком.
Камни в почках до поры до времени практически не мешают обычной жизни. Дискомфорт если и есть, то он особо влияет на общее самочувствие.
При случайном обнаружении конкрементов на УЗИ, врач не назначает лекарственные средства. Для начала определяют по осадку мочи какой именно вид конкрементов образуется. Исходя из полученных результатов будет выбрана диета, а также специалист даст рекомендации относительно питьевого режима.
Если болят почки, держится температура, тогда показано хирургическое лечение. Так может проявлять себя почечная колика. Благодаря лазерному воздействию можно избавиться от конкрементов.
Опухоли
Начальные стадии опухолевого процесса никак не проявляют себя. Когда новообразование стало больше, оно будет оказывать давление на ткани и нервные волокна органов. И тут уже начнет повышаться температура. Болят почки чаще именно от того, что опухоль растет.
При этом нарушается самочувствие, появляется постоянное чувство усталости, пациент худеет. Может нарушаться работа соседних органов. Боль отчетливее будет ощущаться с той стороны, где находится пораженный орган. Не исключена и гематурия. Столбик термометра будет постоянно на отметке 37,1-37,4°C. Иногда температура будет повышаться еще больше.
В запущенных случаях при возникновении метастаз появится кашель с кровью, непроходящая головная боль, а также пожелтение кожных покровов, если пострадает печень. Важно регулярно проходить обследование, чтобы выявить болезнь на ранней стадии. Тогда прогноз более благоприятный.
Обследование и лечение
Как только вы почувствовали недомогание, обращайтесь за помощью. В ожидании ее следует соблюдать постельный режим, много пить. Лучше всего чистую теплую воду.
Обратившись к доктору, вы узнаете, могут ли давать температуру почки в вашем случае.
Для этого врач проведет осмотр — пальпацию или перкуссию, затем назначит анализы и дополнительные инструментальные исследования. В ожидание результатов анализов следует придерживаться диеты. Из рациона исключают соль, острую, жареную пищу. Под запретом алкоголь, пиво и напитки с газом.
Без назначения не рекомендуется принимать медикаменты. В случае необходимости можно обсудить с доктором прием обезболивающих и жаропонижающих средств.
Обычно результаты анализов показывают изменения в работе органов мочевыделительной системы. В моче появляется белок, лейкоциты и другие вещества, которых в норме быть не должно. При сдаче мочи на бакпосев обязательно будет высеян патогенный микроорганизм. Если потребуется, то будет назначено МРТ и КТ. Зачастую эти методы следуют за ультразвуковой диагностикой.
Если болят почки без температуры, тогда доктор не сразу начинает антибактериальную терапию. Не исключено, что так проявляет себя хроническая форма пиелонефрита. Поэтому окончательное решение о том, нужны ли антибиотики, принимает врач.
Зачастую при воспалительных заболеваниях мочевыделительной системы нужны антибиотики. Их необходимо принимать по определенной схеме — в одно и то же время дня, не менее 5-7 дней. Иногда и 10 дней, если того требует ситуация.
При выборе препарата врач опирается на результаты бакпосева, чтобы подобрать именно то действующие вещество, которое способно справиться с нынче активными патогенными бактериями.
К вспомогательным медикаментам относят уросептики, иммуностимуляторы, а также жаропонижающие и обезболивающие средства, о которых мы уже упоминали выше.
После лечения необходимо снова сдать анализы. По результатам врач сможет понять, что делать дальше. Если лечение было успешным, тогда его завершают. Иногда требуется сменить препарат и продолжить терапию другим препаратом. Бывает и так, что врач решает увеличить длительность лечения, чтобы наверняка справиться с инфекцией и воспалением.
Редактор
Дата обновления: 23.10.2018, дата следующего обновления: 23.10.2021
Какая температура бывает при пиелонефрите. И сколько она может держаться
Температура тела при пиелонефрите может подниматься до тридцати девяти-сорока градусов. Колебания ее возможны в течение четырнадцати дней. Если заболевание не запущено, гипертермия тела возможна пару дней. В острый период протекания болезни температура достигает самых высоких показателей. Затем наблюдается ее спад.
Сколько держится температура при пиелонефрите нельзя сказать точно. Если повышенная температура тела держится больше двух недель, это является показателем осложнения заболевания. Обычно ее повышение наблюдается в вечернее и ночное время, а в утренние и дневные часы она понижается.
Начальная фаза заболевания характеризуется отклонением температуры тела в сторону ее повышения на один или два градуса. Это значит, что организм приступил к борьбе с инфекцией. При значительной скачкообразной гипертермии можно говорить о сильном иммунитете, который начал резко противодействовать инфекции. Чем выше гипертермия, тем сильнее иммунитет. Снижение температуры тела до тридцати семи градусов говорит о том, что критическое состояние больного уже позади.
Длительная форма заболевания, которая перешла в хроническое состояние, является не менее опасной. При таком процессе обычно держится субфебрильная температура. Хронический пиелонефрит также необходимо обязательно лечить, несмотря на вялотекущее состояние болезни и не высокую температуру. Температура 37 при пиелонефрите в хронической форме – это нормальное явление. При данной форме заболевания человек привыкает к легкой гипертермии. В этом случае он уже ее даже не замечает. Нельзя точно сказать, сколько дней держится температура при пиелонефрите.
Лечение хронической формы пиелонефрита обязательно, так как переход заболевания в эту фазу со структурными изменениями в тканях почек способствует гнойному осложнению.
Пиелонефрит без температуры является довольно редким явлением. Понятно, что выявить его будет очень сложно. Обычно, неспецифическое проявление этой болезни могут показать только лабораторные анализы. В обязательном порядке сдается общий анализ мочи. Далее лечащий врач делает выводы на основании исследований и добавляет дополнительную диагностику.
Сколько держится гипертермия?
При пиелонефрите гипертермия может сохраняться несколько дней, пока не будет назначено лечение. Воспалительный процесс, который не отличается большой выраженностью, влечет нагревание тела до 38-40 градусов. Острый пиелонефрит становится основанием для подъема до 39-40 градусов, иногда и больше, в течение 14 дней.
В зависимости от возбудителя инфекции такое состояние может сохраняться разное количество дней. Лечение может продолжаться от 10 до 20 дней при условии своевременного назначения эффективных препаратов.
Высокая температура может сохраняться несколько дней
Хроническая форма сопровождается подъемами до 37 – 37.5 градусов. Это объясняется невыраженной стабильной формой, когда иммунитет больше не в состоянии бороться с бактериальной средой, но поддерживает ее на типичном уровне. Возможны обострения, когда температурный показатель резко увеличивается.
Максимальный срок, сколько держится гипертермия, составляет два месяца, но это состояние может быть зафиксировано у лиц, у которых кроме типичных симптомов присутствует также выделение гноя из почек.
Опасность состояния
Осложнения чаще встречаются у пациентов с сахарным диабетом, хроническим заболеванием почек, серповидноклеточной анемией, трансплантацией парного органа (особенно в течение первых 4 месяцев), СПИДом и другими иммунодефицитами. Иногда бывает трудно выявить возникшие осложнения.
Основные неблагоприятные исходы болезни:
- острая почечная травма
- хроническая болезнь почек, приводящая к гипертонии и почечной недостаточности;
- сепсис;
- папиллярный некроз;
- ксантогранулематозный пиелонефрит;
- абсцессы.
У пациентов нередко возникает почечный кортикальный, кортикомедуллярный или перинефрический абсцессы. У пожилых людей более высокая частота развития второй разновидности. Патология одинаково встречаются как у мужчин, так и у женщин.
У больных с кортикомедуллярными абсцессами часто выявляются озноб, лихорадка, боль в боку или брюшной полости, дизурия, тошнота и рвота. Может присутствовать лейкоцитоз. Бактериурия, пиурия, гематурия или протеинурия возникают не у всех людей. Результаты анализа мочи нормальные у 30% пациентов. Бактериемию можно наблюдать при остром фокальном или мультифокальном бактериальном нефрите.
При эмфизематозном пиелонефрите гнойный абсцесс расположен между почечной капсулой и окружающей фасцией. Он является вторичным по отношению к хроническому или рецидивирующему заболеванию, разрыву ткани или расширению гнойного процесса изнутри почки.
Внимание! Хотя абсцесс обычно ограничен перинефрическим пространством, он может распространяться на толстую кишку, пах, легкие, парацервикальную область, перитонеальную полость, поясничную мышцу и поверхность кожи.
Характерны следующие симптомы:
У 1/3 пациентов диагноз выявляется при поступлении в больницу, у другой трети при аутопсии. Перинефрический абсцесс обычно не вызывает клинически значимых симптомов.
Методы нормализации температурных показателей
Пациенты при пиелонефрите не всегда знают, как быстро сбить повышенную температуру. В клинической практике назначают жаропонижающие средства, которые помогают сбивать опасную лихорадку, – ацетилсалициловую кислоту или парацетамол.
Прием ацетаминофена разрешен даже во время беременности (в 1 и 2 триместре). Если у грудничка выявляется лихорадка или субфебрильная температура, требуется обратиться к педиатру. В домашних условиях понижать жар не рекомендовано.
При остром воспалении почечной лоханки назначается антибиотик (широкого спектра действия) до тех пор, пока не идентифицируется возбудитель. Другие лекарства полезны для подавления болевых ощущений и снижения лихорадки. Желательно соблюдать постельный режим. В некоторых случаях необходимо пребывание в больнице. Если сужение мочеточников возникает вследствие мочекаменной болезни – требуется хирургическое вмешательство. После выздоровления рекомендуется проводить анализ мочи.
При хроническом пиелонефрите, по возможности, устраняют обструкцию мочеточников или мочевых путей и лечат соответствующие обострения заболевания с помощью антибиотиков. В редких и особенно тяжелых формах рецидивирующего почечного воспаления иногда необходимо удалить пораженный орган. Пациентам всегда рекомендуется пить достаточно воды, чтобы быстрее вывести бактерии.
Боль в области почки и температура
Если у человека болят почки и температура тела повышается, важно не ждать, пока проблема пройдет самостоятельно и не заниматься самолечением. В такой ситуации важно посетить медицинское учреждение, где доктор назначит требуемую диагностику. Болевой синдром, протекающий вместе с температурой, вызывают различные почечные заболевания, которые требуют своевременного лечения, поскольку могут перейти в хроническую стадию.
Причины боли и дополнительные симптомы
Мочекаменное заболевание
Если наблюдается температура и болевые ощущения в почках, это может говорить о появлении почечных камней. Конкременты появляются из-за сбоя в работе почек и сначала имеют небольшой размер. Со временем они начинают увеличиваться, причиняя пациенту следующую симптоматику:
- боль в животе, которая проходит и вновь появляется;
- кровь в моче, проявляющаяся при движении камней по мочеиспускательным путям и травмируя их в процессе;
- песок в урине.
Иногда почечнокаменная болезнь не вызывает никакой симптоматики, поэтому диагностируют ее случайным образом во время планового осмотра. В случаях, когда болезнь протекает бессимптомно, доктора устанавливают человеку определенный рацион и рекомендуют соблюдать режим питья. Если же недуг в острой стадии, у больного постоянно тянет почки, повышается температура и наблюдаются сильные болевые ощущения, прибегают к помощи фармсредств, которые служат для дробления и последующего выведения конкрементов.
Пиелонефрит
Представляет собой воспалительное заболевание почек, для которого характерно поражение почечной лоханки, паренхимы и чашечек. Если пациент не обращается вовремя в больницу и не проводится требуемая терапия, состояние его здоровья ухудшается, температура может подняться до 38-ми градусов, а в исключительных ситуациях и до 40, при этом ее сложно сбить. Больные жалуются на острые болевые ощущения в области почек, а также на следующую симптоматику:
- нарушение мочеиспускания;
- изменение оттенка и аромата мочи;
- примеси гноя или крови в урине.
Если же речь идет о хронической стадии пиелонефрита, то у пациентов наблюдается субфебрильная температура от 37 до 37,5°. Признаки менее ярко выражены, болевой синдром в почках может быть непостоянным. Доктора отмечают, что опасен описываемый недуг для детей. Поэтому, если у родителей есть подозрения на развитие пиелонефрита у маленьких пациентов, важно не пытаться самостоятельно вылечить малыша, нужно как можно скорее обратиться к педиатру.
Гломерулонефрит
При этой болезни почек наблюдается поражение клубочков, из-за которого происходит нарушение фильтрации жидкости, что способствует инфекционному обострению. Больной жалуется на следующую симптоматику:
Боль почек и температура из-за гломерулонефрита дополняется проблемами с АД, отеками.
- повышение показателей артериального давления;
- развитие отечностей, преимущественно на лице;
- снижение количества выводимой за сутки мочи;
- отравление организма;
- повышение температуры, которую трудно сбить;
- болевой синдром в области почки, которую поразило заболевание.
Если не проводить своевременное лечение, гломерулонефрит может спровоцировать отек легких, вызвать нарушение дыхания, артериальную гипертензию, недостаточность почек.
Раковое заболевание
Если у пациента температура и боль в области почек, спровоцировать это состояние могут и опухоли злокачественного характера. Преимущественно на начальном этапе появления они не вызывают никаких симптомов. Однако в процессе роста, новообразование сдавливает нервные окончания, впоследствии чего начинает болеть правая или левая почка, в зависимости от того, с какой стороны наблюдается опухоль. У больных присутствуют примеси крови в урине, появляется общая слабость, вес постепенно снижается.
Температура при этом в пределах 37,5 градусов, однако иногда может подниматься и выше. Если метастазы переходят на другие органы, то часто проявляется кашель, во время которого пациент может отхаркивать слизь с кровью, боли в голове. Если поражена печень, то наблюдается симптоматика, которая характерна для желтухи.
Гидронефроз
Для патологии характерно расширение чашечно-лоханочной системы почек, которое происходит из-за стойкого длительного застоя урины. Преимущественно этой проблеме подвержен левый орган из-за строения и особенностей кровоснабжения. На начальных этапах развития заболевания пациенты не отмечают никаких признаков проявления недуга, только иногда может появиться небольшая тяжесть в зоне поясницы. По мере развития патологии появляются сильные болевые ощущения, которые могут отдавать в нижнюю часть брюшины. Часто наблюдается вздутие кишечника, диарея, рвота. Кроме того, развиваются нарушения в процессе мочеиспускания.
Диагностические мероприятия
Высокая температура при заболеваниях почек должна стать причиной для посещения больницы. В первую очередь доктор производит пальпацию органа, при помощи которой удается оценить его состояние. Если есть подозрения на воспалительный процесс или прочие заболевания, пациента отправляют на следующие обследования:
- анализ крови и мочи;
- бакпосев урины;
- ультразвуковое исследование почек;
- магнитно-резонансная томография.
Вернуться к оглавлению
Что делать при болях в почке и повышении температуры?
Медикаментозное лечение
Если повышение температуры и болевой синдром в спине вызваны воспалительными процессами, по пациентам дают антибактериальные лекарства. Выбор медпрепарата осуществляется врачом и зависит от типа заболевания и тяжести его течения. Подобрать правильное фармсредство помогут результаты анализов урины. Курс терапии составляет как минимум неделю. Помимо антибиотиков, лечение почек предполагает и употребление уросептиков, которые помогают улучшить деятельность органа. Не обходится и без спазмолитиков и обезболивающих, призванных снимать болевые ощущения. Чаще всего пациентам будут давать «Но-шпу» или «Папаверин».
Обязательно назначают жаропонижающие лекарства, к примеру, «Парацетамол». Иногда назначают и иммуномодуляторы, улучшающие деятельность иммунной системы. После приема всех этих медпрепаратов пациенту потребуется сдать повторные анализы, по результатам которых будет понятно, насколько терапия была эффективной и нужно ли ее продолжать. Если лечение не дало требуемого результата, доктор может заменить фармсредства на их аналоги.
Лечение на дому
Чтобы избавиться от болевого синдрома в почках в домашних условиях, медики рекомендуют прибегать к помощи согревания. Допустимо укутывать область поясницы чем-то теплым, что принесет облегчение в течение нескольких часов. Можно использовать и специальные почечные чаи, которые представлены в широком ассортименте в аптечных сетях. Помимо этого, больному нужно принимать витамины, которые можно получить из продуктов питания или же приобрести витаминно-минеральный комплекс в аптеке. А также если человек застудил почки, нужно пить большое количество воды. Это позволит вывести из органа все патогенные микроорганизмы. При температуре и болях в области поясницы рекомендуют соблюдать постельный режим, чтобы силы как можно скорее вернулись к пациенту.
Рекомендации пациентам, перенесшим пиелонефрит
Если воспаление почечной лоханки своевременное выявлено и лечится, прогноз очень благоприятный. После трех дней лечения противомикробными медикаментами симптомы начинают постепенно ослабевать. Антибиотикотерапия должна продолжаться до оговоренного с врачом срока, чтобы предотвратить хронический курс.
Важно знать! Хронический пиелонефрит не исчезает самостоятельно. Поэтому необходимо постоянно проверять функцию органа. В редких случаях, если заболевание диагностируется настолько поздно, что пораженная почка слишком воспалена и повреждена, ее следует удалить.
Не существует абсолютных мер по предотвращению пиелонефрита. Как правило, желательно пить достаточное количество воды и избегать нефротоксических средств. Нарушения мочевого оттока (вследствие камней в почках или инородных тел) необходимо своевременно устранять консервативными или хирургическими методами.
Лечение гипертермии
Перед заболевшим человеком встаёт вопрос: «Нужно ли сбивать температуру?» Да, только если у ребёнка она выходит за пределы 38°С, а у взрослого — 38,5°С. При сохранении гипертермии более трёх дней или превышении допустимых границ необходимо принять меры для восстановления нормальных показателей. Повышение температуры свыше 40°С создаёт угрозу для жизни больного, поэтому снижать её следует немедленно.
Снижение жара приводит к ослаблению эффективности иммунной системы. При повышенной температуре количество бактерий не меняется, сосуды расширяются, что способствует лучшему проникновению иммунных клеток к месту попадания инфекции и более быстрому выздоровлению больного.
Медикаментозное
Лучше не применять жаропонижающие средства без врачебной консультации. Во-первых, у этих препаратов имеются противопоказания и побочные явления, оказывающие неблагоприятное воздействие на работу почек. Например, в данном случае нельзя применять медикаменты, в составе которых имеется парацетамол, метамизол натрия (Панадол, Анальгин, Колдрекс). Во-вторых, снижение температуры смазывает общую картину течения заболевания.
Однако, возможны случаи, когда быстро невозможно проконсультироваться с доктором и приходится сбивать температуру самостоятельно. Тогда можно использовать несколько препаратов: Ибупрофен, Нурофен, Ибуфен, Вибуркол.
После приёма Ибупрофена жар снижается быстро и на продолжительное время (до 8 часов)
Ибупрофен и другие препараты на его основе можно принимать детям и беременным женщинам.
Детям до 12 лет и беременным противопоказано употреблять Аспирин. Возможны случаи токсического поражения печени и неблагоприятного воздействия на центральную нервную систему ребёнка или плода. Взрослым, имеющим проблемы в желудочно-кишечном тракте, также нужна осторожность в приёме.
Видео: что важно знать о температуре
Народными способами
Лучше применять альтернативные средства, не прибегая к лекарственным препаратам. На помощь придут народные рецепты.
Прохладные компрессы на лоб способствуют снятию жара. Можно проводить обтирание тела водой комнатной температуры или с применением жидкостей, которые быстро испаряются (спирт, уксус). Готовят тёплый раствор с водой в соотношении 1:1. Для детей до 3 лет лучше использовать обычную воду.
Использование фитотерапевтических препаратов в отдельности и в смеси с несколькими компонентами поможет добиться жаропонижающего действия.
Фотогалерея: жаропонижающие лекарственные растения
Чай с малиной — отличное жаропонижающее средство
Большинство рецептов народной медицины для снижения температуры включает в себя цветы липы
Отвары из цветков бузины — незаменимое средство для снятия жара
Настои и отвары с плодами шиповника рекомендуют применять при повышении температуры в период обострения пиелонефрита
Несколько рецептов для использования при высокой температуре:
- Приготовить сбор, в состав которого входят цветы бузины и липы в равных количествах. Взять одну столовую ложку этой смеси, залить 200 мл кипятка, оставить настояться на 20 минут. Выпить одним приёмом.
- Отжать сок из размятых 300 г клюквы. Одним литром кипятка залить оставшийся жмых, прокипятить на небольшом огне 5 минут. В остуженный отвар добавить сок ягод и 3 столовых ложки мёда. Выпить в течение дня несколькими приёмами. Курс — 7 дней. Противопоказано людям с наличием заболеваний желудка и кишечника.
- Одну чайную ложку смеси из ромашки, липы и тимьяна, взятых поровну, залить 200 мл кипящей воды на пять минут. Процедить. Выпить в течение дня.
- Содержание мёда усиливает действие любых народных средств от повышенной температуры.
- Хорошо использовать зелёный чай (заварить из расчёта 1 ч. л. на стакан кипятка) с добавлением малины, липового цвета, лимона, смородины или брусники.
Видео: как понизить высокую температуру без лекарств
Температура и боли в почках
Если у больного болят почки и температура, то на это стоит обратить внимание. Особенно когда на термометре отметка значительно превышает стандартный предел, тогда важно немедля обратиться за помощью к врачу. Такие симптомы могут появиться по причине различных заболеваний, не только из-за пиелонефрита, камней в почках, опущения парных органов, но и при онкологических болезнях.
Причины
Как правило, основной причиной является инфекция, которая способна вызвать воспалительный процесс. В почечную ткань микробы способны проникнуть через кровь. А это считается серьезным ударом для системы мочевыделения.
Разрушить интерстициальную ткань может злоупотребление спиртным, никотин, а также некоторые лекарственные препараты. Когда появляется температура, болят почки, то это говорит о воспалительном процессе. Но здесь многое зависит от характера почечных недугов, его тяжести и сопутствующих симптомов.
Достаточно часто такие проявления возникают у женщин с гинекологическими заболеваниями. Тогда у них может возникнуть боль в области почек, повыситься температура. Но такие признаки относятся к сопутствующим, а основное заболевание может иметь совсем другой характер.
Болеть почки могут при следующих симптомах:
- Когда изменяется число урины.
- При болезненных ощущениях во время выделения мочи.
- Во время повышенной температуры.
- В случае отечности как на лице, так и на теле.
- При изменении оттенка мочи и ее запаха.
Но важно заметить, что температура является частым симптомом, который возникает во время болевого ощущения там, где находится почка. Так, она появляется во время острого и хронического пиелонефрита, при мочекаменных недугах, амилоидозе, раке.
Показатели температуры могут быть нестабильными. Лихорадка способна длиться как несколько дней, так и достаточно длительный отрезок времени. Воспалительный процесс, который отличается постоянным течением, имеет проявления гнойной инфекции, из-за которой температура держится продолжительный период.
Онкологическая болезнь почек и температура
Во время онкологического процесса в почках возникают кровянистые выделения в моче, а также появляются общие симптомы, которые характерны для интоксикации. Происходит повышение температуры, наблюдается болезненность там, где расположена почка.
Наряду с этим наблюдаются следующие признаки:
- ощущается тяжесть;
- распирание;
- покалывание проявляется во время завершающего этапа болезни;
- болевые ощущения ноющие, но интенсивные;
- температура повышается на любом этапе недуга, она выше 38.
Чем лечатся больные почки во время температуры?
Так как чаще всего температура и болят почки при пиелонефрите, а именно в острой форме, то возникает вопрос, что делать при этом недуге.
Такой воспалительный процесс стоит лечить комплексно:
- Антибиотики назначаются о время острого заболевания в обязательном порядке. Как правило, приписываются Амоксициллин, который обладает широким спектром свойств. Он имеет разные названия и используется при лечении различных болезней. Вылечить сложную форму болезни почек, не прибегая к помощи антибиотиков, невозможно. Эти препараты способны за короткое время сократить воспаление и улучшить положение больных. Положительный результат может наступить спустя несколько суток. Но даже при таких показателях терапию стоит не прекращать, а пройти весь курс.
- Во время использования антибиотиков следует позаботиться о кишечнике, а именно его микрофлоре. Для этого рекомендуются такие средства, как Линекс и подобные, а также употреблять кефир.
- Уросептики относятся к противомикробным медикаментам, которые эффективны в борьбе с пиелонефритом. Но данный препарат могут приобрести только те, у кого есть соответственный рецепт. Если заболевание протекает в тяжелой форме, то больному приписывается Цифран.
- Фитотерапия является очень эффективной, если страдает почка, а также в случае температуры. Любой настой всегда проходит именно через почки. Поэтому рекомендуется специальный чай пить в течение всей терапии. Растительный препарат немецкого производства Kанефрон назначается во время острого периода болезни, однако важно учесть то, что его нельзя употреблять беременным и кормящим мамам. Могут прописать также специальные пасты, которые тоже состоят из трав. Они имеют специфический вкус, однако когда болит указанный орган, то паста способна эффективно долечить заболевание, ускорить процесс заживления, и поможет распрощаться с последствиями, которые возникли после воспаления.
- Чтобы почка функционировала как раньше, после того, как ее поразил серьезный недуг, понадобится прием минералов и комплекса витамин.
Самолечение в таком случае может только навредить здоровью больного, поэтому если болит почка и при проявлении температуры, необходимо обязательно показаться врачу, а после четко следовать его рекомендациям.
Источники: https://prourinu.ru/priznaki/bol/bolyat-pochki-i-temperatura.html https://uran.help/diseases/bol-v-pochkah-i-temperatura.html https://lecheniepochki.ru/simptomy/pochki-temperatura.html https://pochki2.ru/patologii/boli/pochki-temperatura.html https://pochki2.ru/patologii/boli/pochki-beremennosti.html
Осложнения гипертермии
При затянувшемся или неправильном лечении возникает риск развития гнойных осложнений. Воспалительные процессы в организме усиливаются, поэтому температура не спадает.
Возрастает нагрузка на сердечно-сосудистую и дыхательную системы. Увеличивается вязкость и свёртываемость крови, что приводит к нарушению кровообращения во внутренних органах. Организм обезвоживается. Если высокая температура не спадает длительное время, то она становится опасной для жизни.
Беременные женщины и больные сахарным диабетом наиболее подвержены риску ухудшения состояния.
Своевременное и правильное лечение — залог успеха. Следите за своим здоровьем. Не оставляйте без внимания случаи с бессимптомным повышением температуры. Не забывайте, что почки — уязвимый орган.
- Феликс Котиков
Повышенная гипертермия становится опасной, если ее выраженность приобретает серьезное проявление. Так, если тело нагревается до 41 градусов, есть серьезные риски для жизни. В таких случаях обязательно нужно вызывать скорую помощь.
В других случаях гипертермия не опасная, но при ее длительном сохранении возможно образование гнойных процессов в местах воспалений, что влечет появление других очагов заболеваний.
Наряду с этим усиливается нагрузка на сердечно-сосудистую систему, сердце вынуждено быстрее перегонять кровь по расширенным сосудам.
Организм постепенно обезвоживается, пытаясь охладить мягкие ткани. Чтобы нормализовать водный баланс, приходится больше пить, а это снова создает нагрузку на почки, которые при пиелонефрите и без того страдают.
Гипертермия – привычное состояние для людей, которые хоть раз в жизни болели. Относиться к ней халатно не стоит, если речь идет о серьезных заболеваниях, таких как пиелонефрит.
Боль в области почки и температура
Если у человека болят почки и температура тела повышается, важно не ждать, пока проблема пройдет самостоятельно и не заниматься самолечением. В такой ситуации важно посетить медицинское учреждение, где доктор назначит требуемую диагностику. Болевой синдром, протекающий вместе с температурой, вызывают различные почечные заболевания, которые требуют своевременного лечения, поскольку могут перейти в хроническую стадию.
Причины боли и дополнительные симптомы
Мочекаменное заболевание
Если наблюдается температура и болевые ощущения в почках, это может говорить о появлении почечных камней. Конкременты появляются из-за сбоя в работе почек и сначала имеют небольшой размер. Со временем они начинают увеличиваться, причиняя пациенту следующую симптоматику:
- боль в животе, которая проходит и вновь появляется;
- кровь в моче, проявляющаяся при движении камней по мочеиспускательным путям и травмируя их в процессе;
- песок в урине.
Иногда почечнокаменная болезнь не вызывает никакой симптоматики, поэтому диагностируют ее случайным образом во время планового осмотра. В случаях, когда болезнь протекает бессимптомно, доктора устанавливают человеку определенный рацион и рекомендуют соблюдать режим питья. Если же недуг в острой стадии, у больного постоянно тянет почки, повышается температура и наблюдаются сильные болевые ощущения, прибегают к помощи фармсредств, которые служат для дробления и последующего выведения конкрементов.
Пиелонефрит
Представляет собой воспалительное заболевание почек, для которого характерно поражение почечной лоханки, паренхимы и чашечек. Если пациент не обращается вовремя в больницу и не проводится требуемая терапия, состояние его здоровья ухудшается, температура может подняться до 38-ми градусов, а в исключительных ситуациях и до 40, при этом ее сложно сбить. Больные жалуются на острые болевые ощущения в области почек, а также на следующую симптоматику:
- нарушение мочеиспускания;
- изменение оттенка и аромата мочи;
- примеси гноя или крови в урине.
Если же речь идет о хронической стадии пиелонефрита, то у пациентов наблюдается субфебрильная температура от 37 до 37,5°. Признаки менее ярко выражены, болевой синдром в почках может быть непостоянным. Доктора отмечают, что опасен описываемый недуг для детей. Поэтому, если у родителей есть подозрения на развитие пиелонефрита у маленьких пациентов, важно не пытаться самостоятельно вылечить малыша, нужно как можно скорее обратиться к педиатру.
Гломерулонефрит
При этой болезни почек наблюдается поражение клубочков, из-за которого происходит нарушение фильтрации жидкости, что способствует инфекционному обострению. Больной жалуется на следующую симптоматику:
Боль почек и температура из-за гломерулонефрита дополняется проблемами с АД, отеками.
- повышение показателей артериального давления;
- развитие отечностей, преимущественно на лице;
- снижение количества выводимой за сутки мочи;
- отравление организма;
- повышение температуры, которую трудно сбить;
- болевой синдром в области почки, которую поразило заболевание.
Если не проводить своевременное лечение, гломерулонефрит может спровоцировать отек легких, вызвать нарушение дыхания, артериальную гипертензию, недостаточность почек.
Раковое заболевание
Если у пациента температура и боль в области почек, спровоцировать это состояние могут и опухоли злокачественного характера. Преимущественно на начальном этапе появления они не вызывают никаких симптомов. Однако в процессе роста, новообразование сдавливает нервные окончания, впоследствии чего начинает болеть правая или левая почка, в зависимости от того, с какой стороны наблюдается опухоль. У больных присутствуют примеси крови в урине, появляется общая слабость, вес постепенно снижается.
Температура при этом в пределах 37,5 градусов, однако иногда может подниматься и выше. Если метастазы переходят на другие органы, то часто проявляется кашель, во время которого пациент может отхаркивать слизь с кровью, боли в голове. Если поражена печень, то наблюдается симптоматика, которая характерна для желтухи.
Гидронефроз
Для патологии характерно расширение чашечно-лоханочной системы почек, которое происходит из-за стойкого длительного застоя урины. Преимущественно этой проблеме подвержен левый орган из-за строения и особенностей кровоснабжения. На начальных этапах развития заболевания пациенты не отмечают никаких признаков проявления недуга, только иногда может появиться небольшая тяжесть в зоне поясницы. По мере развития патологии появляются сильные болевые ощущения, которые могут отдавать в нижнюю часть брюшины. Часто наблюдается вздутие кишечника, диарея, рвота. Кроме того, развиваются нарушения в процессе мочеиспускания.
Диагностические мероприятия
Высокая температура при заболеваниях почек должна стать причиной для посещения больницы. В первую очередь доктор производит пальпацию органа, при помощи которой удается оценить его состояние. Если есть подозрения на воспалительный процесс или прочие заболевания, пациента отправляют на следующие обследования:
- анализ крови и мочи;
- бакпосев урины;
- ультразвуковое исследование почек;
- магнитно-резонансная томография.
Вернуться к оглавлению
Что делать при болях в почке и повышении температуры?
Медикаментозное лечение
Если повышение температуры и болевой синдром в спине вызваны воспалительными процессами, по пациентам дают антибактериальные лекарства. Выбор медпрепарата осуществляется врачом и зависит от типа заболевания и тяжести его течения. Подобрать правильное фармсредство помогут результаты анализов урины. Курс терапии составляет как минимум неделю. Помимо антибиотиков, лечение почек предполагает и употребление уросептиков, которые помогают улучшить деятельность органа. Не обходится и без спазмолитиков и обезболивающих, призванных снимать болевые ощущения. Чаще всего пациентам будут давать «Но-шпу» или «Папаверин».
Обязательно назначают жаропонижающие лекарства, к примеру, «Парацетамол». Иногда назначают и иммуномодуляторы, улучшающие деятельность иммунной системы. После приема всех этих медпрепаратов пациенту потребуется сдать повторные анализы, по результатам которых будет понятно, насколько терапия была эффективной и нужно ли ее продолжать. Если лечение не дало требуемого результата, доктор может заменить фармсредства на их аналоги.
Лечение на дому
Чтобы избавиться от болевого синдрома в почках в домашних условиях, медики рекомендуют прибегать к помощи согревания. Допустимо укутывать область поясницы чем-то теплым, что принесет облегчение в течение нескольких часов. Можно использовать и специальные почечные чаи, которые представлены в широком ассортименте в аптечных сетях. Помимо этого, больному нужно принимать витамины, которые можно получить из продуктов питания или же приобрести витаминно-минеральный комплекс в аптеке. А также если человек застудил почки, нужно пить большое количество воды. Это позволит вывести из органа все патогенные микроорганизмы. При температуре и болях в области поясницы рекомендуют соблюдать постельный режим, чтобы силы как можно скорее вернулись к пациенту.
Как сбить температуру
Многих пациентов пугают цифры на градуснике, и возникает вопрос, как и чем сбить температуру при пиелонефрите. Применением жаропонижающих средств возможно добиться снижения, но это не решит проблемы, вызвавшей жар.
Обратите внимание! Недопустимо использовать лекарства, которые содержат парацетамол или метамизол, например, «Анальгин” или «Колдрекс”. При применении лекарств всегда нужно смотреть на противопоказания и побочные эффекты, чтобы избежать дополнительных осложнений и негативных последствий для почек.
Во время лечения больному прописываются:
- Постельный режим и отдых;
- Прием антибиотиков;
- Обильное и теплое питье.
- До прихода специалиста нежелательно снижать жар. По скачкам температуры можно определить состояние иммунной системы и сделать прогноз о течении болезни;
- Жаропонижающие можно применять от 38°C и не чаще 1-2 раза в течение 24 часов.
Превентивные меры
Болезнь легче предупредить, чем с ней бороться. Соблюдение профилактики почек не составляет большой трудности, она включает в себя следующие пункты:
- повышение и поддержание иммунитета;
- строгое соблюдение личной и интимной гигиены;
- правильное питье: зеленый чай, чистая вода и свежевыжатые соки;
- избегание переедания и долгих перерывов между приемами пищи;
- избавление от пагубных привычек: курение и употребление алкогольных напитков ухудшают состояние почек;
- физическая активность, правильный режим сна.
Также нужно регулярно проводить анализы, чтобы избежать скрытого развития болезни: на начальном этапе лечение наиболее эффективно. Прием определенных травяных чаев и витаминных комплексов поможет сохранить здоровье всего организма.
Что вызывает повышение температуры тела
Инфекционное воспаление, которое сопровождает заболевание, вызывает повышение температуры тела человека.
Развитие пиелонефрита сопровождают несколько факторов:
- присутствие уропатогенной флоры;
- среда, благоприятная для развития микробов.
Кишечная палочка, энтерококки, протеи, энтеробактерии являются главными возбудителями заболевания. Различные грибки и хламидии гораздо реже вызывают пиелонефрит. Инфицирование происходит довольно часто по мочевым путям. Микробы проникают из толстого кишечника или с поверхности кожи в урогенитальной области.
Продукты жизнедеятельности вредоносных организмов вызывают высокую температуру, которую бывает очень тяжело сбить. Прием антибактериальных средств способствует еще большему высвобождению токсинов, и как следствие, повышению температуры тела.
Может ли повышаться температура?
Чтобы понять, сопровождается ли пиелонефрит температурой и почему она повышается, нужно знать этиологию развития заболевания. Причиной воспаления в большинстве случаев становятся бактерии, которые поражают интерстициальную почечную ткань, чашечки и лоханки, устье мочеточника.
Инфекция либо проникает в мочевой пузырь и поднимается к почкам через мочеточники, либо разносится кровью и лимфой, достигая почек. Возбудителями заболевания являются:
- синегнойная палочка;
- энтерококк;
- стафилококк;
- энтеробактер;
- псевдомонады;
- клебсиелла и др.
Независимо от того, как инфекционный агент проник в ткани почек и мочеточников, он активно размножается и провоцирует этим воспаление. Это нарушает функцию мочевыделения и выведения, вызывает реакцию иммунной системы. Именно поэтому при пиелонефрите температура тела достигает 37 о С до того, как начнется острая фаза. Это является признаком того, что бактерии постепенно продвигаются к почкам, попутно размножаясь, а иммунитет уже определяет их присутствие.
Пиелонефрит без температуры
Температура при этом заболевании почек считается одним из основных симптомов в острой стадии и в хронической. Необходимо помнить, что пиелонефрита без температуры практически не бывает. Но в крайних случаях возможна скрытая форма хронического пиелонефрита, когда данный синдром может отсутствовать.
У этих больных значительно ослаблена иммунная система, неспособная правильно реагировать на болезнетворные микроорганизмы. Диагностируется заболевание случайно в результате лабораторных обследований.
Почему повышается температура?
Когда инфекция проникает в чашечки и лоханки почек, она может размножаться быстрее, чем вызывает острое воспаление. В очаге патологии образуются так называемые медиаторы – вещества, которые поддерживают процесс, выделение экссудата. В ответ на это иммунитет, в ходе сложных механизмов, выделяет антитела – клетки, способные бороться с возбудителем.
Так, температура появляется, когда инфекция размножается еще в мочевом пузыре, если путь заражения восходящий (снизу вверх). Если нисходящий (сверху вниз), заметить температуру можно еще в ходе первичного заболевания.
Пиелонефрит редко бывает вызван самостоятельными факторами. Неинфекционная этиология болезни заключается во врожденных аномалиях развития мочевыводящей системы, при которых моча может забрасываться обратно в почки.
Каждый инфекционный возбудитель ведет себя по-разному. Если он перемещается с током лимфы и не задерживается лимфоузлами, и при этом размножается на пути к почкам, температура повысится уже при начале развития пиелонефрита.
Сопутствующие симптомы
Когда воспалительное заболевание сразу начинается с острой фазы, оно сопровождается такими дополнительными симптомами, как:
- сильный озноб;
- боли в спине в районе крепления к позвоночнику нижних ребер;
- рвота, тошнота;
- помутнение мочи;
- красноватый оттенок мочи;
- учащенные позывы к мочеиспусканию.
Характерными признаками острого воспаления также являются: слабость, вялость, отсутствие аппетита.
Могут присутствовать и дополнительные признаки хронического пиелонефрита:
- повышенная утомляемость и слабость;
- легкая отечность конечностей по утрам;
- повышенное артериальное давление;
- плохой аппетит;
- периодический озноб;
- увеличение объема мочи;
- частые позывы в ночное время.
Как правильно сбить температуру
Большую температуру, которая сопровождает пиелонефрит, необходимо снижать. Внимание стоит обратить на то, что это нужно делать правильно. Лечение следует проводить под наблюдением врача и по его предписаниям. Терапию определяет только специалист с соответствующим медицинским образованием. Самолечение, в случае наличия пиелонефрита, чревато плохими последствиями. Заболевание может протекать с осложнениями, как у детей, так и у взрослых.
Сколько держится температура при пиелонефрите у взрослых по сравнению с детьми нельзя сказать однозначно. Известно, что у детей иммунная система работает активнее, нежели у взрослых. За счет этого достигается резкая гипертермия и более длительное ее присутствие. Это является показателем активной работы иммунной системы.
Если обнаружены разные симптомы заболевания, необходимо обратиться в больницу, чтобы пройти необходимые обследования, сдать анализы. Пиелонефрит всегда с температурой протекать не может. На основании результатов обследования врач назначит соответствующее лечение. Терапия предполагает прием препаратов, которые обеспечат уничтожение патогенной флоры. Врач выпишет подходящий антибиотик и жаропонижающее средство. При правильном подборе и приеме лекарств будет происходить подавление вредных микроорганизмов и, как следствие, уменьшится воспаление, снизится температура.
Во время лечения необходимо придерживаться правильного питьевого режима. Важно сделать акцент на количестве принимаемой жидкости и диете. На острой стадии болезни нужно исключить пищу, богатую белком: мясо, рыбу. Стоит отказаться от солений, маринадов, острой и жареной пищи, консервов, шоколада. Алкоголь исключается полностью.
Хроническая форма пиелонефрита в стадии ремиссии допускает употребление разнообразных молочных продуктов, каш, сдобных изделий. Можно употреблять фрукты, овощи, ягоды. Очень полезны арбузы, дыни, тыква. Следует пить морсы из клюквы, напитки из шиповника, специальные травяные сборы, некрепкий чай. Алкоголь принимать не рекомендуется.
Во время лечения заболевания необходимо:
- придерживаться постельного режима;
- избегать чрезмерных физических нагрузок;
- делать прохладные компрессы.
Достаточно часто бывает, что при пиелонефрите температура не спадает. Так, запущенная форма заболевания и остро выраженный воспалительный процесс могут потребовать комплексный подход в лечении пиелонефрита:
- нормализация свободного оттока мочи (установка стентов, катетеров);
- прием антибиотиков, направленных на устранение причин заболевания;
- прием спазмолитиков и жаропонижающих средств;
- назначение противовоспалительных дополнительных средств;
- корректировка гипертензии;
- предотвращение анемии;
- травотерапия для предотвращения рецидивов;
- ограничение физической активности;
- соблюдение питьевого режима;
- питание согласно диете.
Рекомендации после перенесенной болезни
Больным после перенесенного пиелонефрита необходимо придерживаться рекомендаций врачей, чтобы избежать рецидива. Им следует:
- Отказаться от вредных привычек (от алкоголя и курения).
- Делать физические упражнения по утрам.
- Соблюдать питьевой режим и диету.
- Избегать переохлаждения.
- Гулять на свежем воздухе.
- Исключить вредные условия работы.
- Соблюдать правила личной гигиены.
- Потреблять пищу, богатую витаминами и минералами.
Гипертермия является серьезным и опасным симптомом. Откладывать визит к врачу в таких случаях нельзя. Только он подскажет, как сбить температуру, и назначит соответствующее лечение основного недуга. Пиелонефрит успешно поддается терапии. Самолечение только осложнит течение заболевания.
Можно ли сбивать температуру и как это сделать?
При остром пиелонефрите принимать средства от температуры можно, но это кратковременное решение проблемы. Пока не будет устранен очаг инфекции или рефлюкс, температура при остром пиелонефрите до конца не пройдет.
При хронической форме пиелонефрита температура не достигает таких показателей, чтобы пользоваться анальгетиками или противовоспалительными средствами. Поэтому прием лекарств нецелесообразен. Лучше обратиться к врачу и пройти обширную диагностику для определения возбудителя.
При остром пиелонефрите врач назначает антибактериальные препараты, если причина в инфекции. В случае рефлюкса, когда моча забрасывается обратно в почки, показана операция. Параллельно с антибиотиками уролог может прописать лекарства, которые помогут сбить температуру при пиелонефрите:
- Парацетамол.
- Эффералган.
- Панадол.
- Нурофен.
- Ибупром.
- Терафлю.
- Флюколд.
- Нимесулид и др.
С помощью жаропонижающих средств понижать температуру можно только в течение 1-2 дней. Такие препараты не следует принимать больше 3-5 дней без консультации врача, а острое течение пиелонефрита требует лечения в стационаре. Поэтому принимать препараты целесообразно только 1 или 2 раза, и это при том, если обострение началось ночью и сразу обратиться в больницу нет возможности.
Полезное видео про пиелонефрит
Список источников:
- Майданник В. Г., Ковальчук И. В. Современные аспекты пиелонефрита у детей / Международный журнал педиатрии, акушерства и гинекологии. – №3. – т.9. – 2020.
- Цыгин А. Н., Комарова О. В., Сергеева Т. В. Инфекция мочевыводящих путей / Педиатрическая фармакология. — №3. – т.3. – 2006.
- Лоран О.Б., Синякова Л. А. Современные подходы к диагностике и лечению острого необструктивного пиелонефрита у женщин / Медицинский совет. – №2. – 2008.
- Малкоч А. В., Гаврилова В. А. Пиелонефрит у детей: классификация, течение, диагностика и лечение / Лечащий врач. – 2006.
- Бешлиев Д. А., Ходырева Л. А. Диагностика и лечение острого пиелонефрита / Трудный пациент. — №12-13. – т.5. – 2007.